ных
операций (ятрогении, связанные с
ненадлежащим лечением, вследствие
халатности, недобросовестности врача).
К
ятрогениям относится также затяжное
течение ряда заболеваний в связи с
неактивным и неэффективным лечением
и прогрессирование ряда из них из-за
недостаточной или неправильной
профилактики, осложнения при ошибках
введения лекарственных веществ и т.
д., т. е. весь комплекс отрицательного
психологического, физического и
химического воздействия на пациента.
Если
по большому счету оценить явление,
называемое ятро-генией, то это определение
надо признать правильным. Однако мне
представляется, что в этом случае сразу
необходимо дать определение другого
понятия — «врачебная ошибка». Чем
же отличается врачебная ошибка от
ятрогении? Нет ли опасности подмены
одного понятия другим? Тут, по-видимому,
возможна такая интерпретация: врачебная
ошибка — это само действие, а ятрогения
— его последствие. Но обычно врачей
судят за врачебные ошибки, а не за
ятрогении…
В
последние 40—50 лет сложилась ситуация,
при которой во много
раз увеличилась опасность ятрогенного
влияния врачебной деятельности. Это
связано с технизацией медицины,
внедрением в ее практику так называемых
высоких технологий, развитием
трансплантологии, репродуктивных
технологий. Врач получил невиданную
ранее возможность сверхактивно
вмешиваться в человеческую природу,
и соответственно возросли его возможности
нанести вред больному. Очень тонка
стала перегородка между двумя
основополагающими принципами медицины
«не вреди» и «добивайся эффекта,
активно вмешивайся», все труднее
стало находить, как образно говорил
Б.Е. Вотчал, «узкий фарватер между
мелями чрезмерной осторожности и
скалами безрассудной смелости».
Ятрогении
могут быть связаны с трудностями
врачебной работы при редких и трудно
диагностируемых болезнях. Их можно
в какой-то мере понять и простить врачу.
Кроме того, ятрогении могут также
возникнуть, несмотря на то что действия
врача по отношению к больному были
абсолютно правильными. Такие ятрогении
являются скорее бедой врача, чем его
виной, и возникают в тех случаях,
когда больной неверно понимает те
или иные врачебные термины или указания
по диагнозу и лечению.
Как-то
я был вызван в район для консультирования
больной с заболеванием почек. Больная
выглядела очень истощенной. При опросе
выяснилось, что она несколько месяцев
тому назад была консультирована
специалистом в Махачкале, который
обнаружил у нее заболевание почек
и рекомендовал воздержаться от
употребления мяса, яиц, соли и вообще
«соблюдать строгую диету». В связи
с этим уже более пяти месяцев больная
придерживалась действительно
строгой, почти полуголодной диеты.
Никакие
уговоры местных врачей не могли убедить
больную расширить диету. В результате
гипохлоридная, малобелковая и
малокалорийная пища привела женщину
на грань полного истощения.
С
больной пришлось вести долгую и
осторожную беседу, сделать анализы и
разъяснить ей результаты, убедить, что
они нормальны, а также объяснить вред
такого длительного неправильного
питания. Беседа возымела свое действие,
постепенно больная стала питаться
нормально и поправилась. Таким образом,
иной раз самое сверхблагое намерение
врача может наткнуться на ятрогенную
реакцию.
«Горячей»
ятрогенной точкой является современная
клиника. Как известно, в клинике в
течение дня работает множество
медицинских работников — врач, сестра,
ассистент, доцент, интерн, группа (а
иногда и несколько групп) студентов из
десяти и более человек. Каждый из
них может оставить какой-нибудь
отрицательный след в душе больного
неосторожным словом, выражением
лица или действием.
Все
больные внимательно (обостренно
внимательно!) прислушиваются к словам
врачей, студентов, сестер и санитарок.
В результате случайно оброненное слово,
не так заданный вопрос, жест, мимика,
недопустимо жалостливое отношение и
другие моменты могут стать причиной
тяжелых реакций больных.
Выдающийся
отечественный врач и педагог профессор
Борис Евгеньевич Вотчал описал
случай, происшедший с ним в начале его
деятельности.
…
Во время обхода в палате ассистент
показал ему больного,
76
77
находившегося
на лечении по поводу инфаркта миокарда
и готовящегося к выписке. Б.Е. Вотчал
осмотрел больного и сказал, что его не
следует выписывать, так как ему не
нравятся тоны сердца. Больного оставили
в клинике. Ночью у него развился повторный
инфаркт миокарда, и он скончался.
Наутро
больной, находившийся рядом с умершим,
рассказал профессору следующее: «Больной
очень расстроился после обхода. Он
был очень обеспокоен и говорил: «Когда
я сам чувствовал, что умираю, приходил
Борис Евгеньевич, и ему всегда нравились
тоны моего сердца. Если сейчас даже ему
они не нравятся — значит, мои дела
плохи»».
Б.Е.
Вотчал тяжело переживал случившееся
и писал: «Несмотря на то что, вероятнее
всего, речь идет о простом совпадении,
этот случай я все-таки не могу забыть
на протяжении двадцати лет, и он мне
служит постоянным напоминанием о том,
как и с какой осторожностью приходится
применять у постели тяжелого больного,
этой «эоловой арфы», каждое слово,
этот чрезвычайный раздражитель».
К
сожалению, в целом ряде случаев ятрогении
возникают по вине врача. Это имеет место
в случаях, когда они травмируют нервную
систему больных не случайно, а в силу
скверных душевных качеств. Подобные
врачи встречались во все времена. Яркий
пример приводит И.И. Панов в своих
«Литературных воспоминаниях».
Известный
петербургский врач Спасский, только
что вернувшийся от раненого А.С.
Пушкина, был вызван к тяжелобольному.
Осмотрев больного и сделав назначения,
доктор собрался уходить. В это время
больной схватил руку доктора и умоляющим
голосом спросил его: «Скажите, есть
ли какая-нибудь надежда, доктор? Могу
ли я выздороветь?» — «Никакой,
— ответил Спасский. — Да и что же тут
такого? Все мы умрем, батюшка. Вон и
Пушкин умирает! Слышите? Пушкин? Так уж
нам с вами можно умереть!».
Больной
со стоном откинулся на подушки и умер
в тот же день, что и Пушкин.
В
свое время случай со Спасским получил
широкую огласку и обсуждение. Некоторые
известные лица пытались оправдать его
поступок тем обстоятельством, что он
был сильно взволнован видом умирающего
Пушкина. Однако другие резонно возражали,
что состояние одного, даже великого
человека не дает ни малейшего основания
так жестоко поступать с другим. Они,
несомненно, были правы.
Хотя
доктор Спасский и считался одним из
хороших врачей своего времени, в этом
случае он пренебрег элементарными
принципами гуманизма, показывая тем
самым черствость своей души и
бессердечие.
Подобные
случаи всегда заставляют вспомнить
мудрую поговорку «Одни знания не
делают человека врачом». Для этого
нужны
еще такие моральные качества, как
прирожденный такт, доброта, мудрость,
отзывчивость, умение сострадать.
Избравший врачебную профессию должен
учиться умению беседовать с больным
человеком. Такое умение редко бывает
врожденным даром, его нужно развивать
у себя, вырабатывать в процессе
повседневной работы, долго и терпеливо
(нередко всю жизнь) учиться общению с
больным человеком.
Общение
врача не кончается его словесным
диалогом с больным. Оно проявляется и
в тех документах, которые он выдает
на руки больному человеку. Здесь также
имеется большая опасность неэтичного
поведения врача, рождения ятропатоге-ний.
Вот пример. В справке, выданной больному
на руки одним из
центральных лечебных учреждений, после
большого перечня исследований написано:
«Диагноз — хронический персистирую-щий
гепатит, активный», ниже в виде
примечания добавлено: «Учитывая
некоторые морфологические изменения,
особенности клинического течения,
малую эффективность лечения, можно
ожидать в дальнейшем развития цирроза
печени».
В
наши времена все больные грамотны и
читают литературу по своему заболеванию.
Таким оказался и этот больной. Он
прекрасно разобрался в том, что его
ожидает. Можно представить состояние
такого человека, который постоянно
живет под дамокловым мечом этого
«предсказания», которого все время
грызет мысль о неизбежности цирроза
печени. Он так и ходит, этот больной,
держась за печень, постоянно ощупывая
ее, не веря местным врачам.
Возможно,
делая указанную выше запись в справке,
врач из центра и преследовал благую
цель — хотел обратить внимание врачей
по месту жительства больного на
особенности течения болезни и
необходимость тщательного наблюдения.
Тем не менее запись достигла лишь
цели лишения спокойствия больного,
тяжелой травмы его психики.
Гуманное
отношение к человеку — первейший
принцип врачебной
профессии. Гуманность врача зачастую
еще и в том, что он должен стараться
облегчить страдания больного человека.
…
Из палаты слышится стон. Захожу и вижу
— на кровати больная, что называется,
корчится от боли. В то же время врач
спокойно сидит за столом, занимаясь
своими делами. Интересуюсь, в чем
дело.
-
Да
у больной кишечная колика. -
Что
же Вы сделали для ее снятия? -
Инъекцию
папаверина. -
Когда?
Врач
смотрит на часы и неуверенно говорит:
-
Кажется,
около часа назад. -
Но
Вы же видите, что боль не снялась, чего
же Вы ждете, почему
не принимаете других мер?
Врач
мнется, говорит что-то невразумительное.
И все. Чело-
78
79
век
на глазах у ЛЕЧАЩЕГО врача корчится от
боли, а он в это же время хладнокровно
занимается другим делом.
Лечить
— значит добиваться успеха. Боль —
сигнал бедствия, призыв к оказанию
помощи. Если нет какой-то особой
необходимости наблюдения за болевым
синдромом, то боль нужно снимать
всеми мерами: словом, обезболивающими
медикаментами возрастающей силы,
вплоть до наркотических, теплом,
новокаиновыми блокадами и другими
средствами.
Длительная
боль — это не только тяжелая травма
для психики больного, но при ряде
болезней — фактор, способный резко
ухудшить состояние. Длительная боль
при инфаркте миокарда ведет к значительному
расширению участка погибшей мышцы
сердца. Сильная боль различного генеза
служит причиной развития шокового
состояния и т. д. Поэтому в описанной
ситуации боль, терзающая больного
и ухудшающая его состояние, — это
явная ятрогения, ибо врач не делает
ничего для ее снятия. Кстати, право
больного на снятие боли при обращении
за медицинской помощью закреплено
законодательно. В статье 30, раздел 1
«Основ законодательства РФ …»,
записано: при обращении за медицинской
помощью пациент имеет право на «облегчение
боли, связанной с его заболеванием
и(или) вмешательством, доступными
способами и средствами».
Здесь
следует упомянуть еще одно обстоятельство.
Нельзя думать, что ятрогении могут
вызываться только действиями врачей.
Они могут возникать в ответ на
непродуманные слова и действия
любого человека в белом халате.
Вот
наглядный пример. Подросток, купаясь
в незнакомом водоеме, прыгнул вниз
головой, ударился о камень и в тяжелом
состоянии был доставлен в клинику. При
обследовании установлено, что у
мальчика имеется перелом основания
черепа, шейных позвонков.
Опытный
хирург тщательно оперировал мальчика,
и он пришел в сознание, однако травма
оказалась несовместимой с жизнью,
и спустя несколько дней больной умер.
В этот момент некая всезнающая
«сердобольная» санитарка сказала
убитой горем матери: «Оперировал-то
молодой врач, вот если бы профессор,
ваш сын остался бы в живых».
Эти
слова настолько потрясли мать умершего,
что она стала писать заявления во все
инстанции, требуя наказания хирурга,
якобы погубившего ее сына. Комиссии
прибывали одна за другой, и все они
вынесли заключение об отсутствии вины
хирурга, но мать отказалась верить
в эти заключения и вновь и вновь писала
заявления, в том числе уже и на комиссии.
История эта тянулась более двух лет.
Так
неосторожно сказанное санитаркой слово
усугубило трагедию матери и послужило
причиной тяжелой психической травмы
не только для нее, но и для врача,
оказавшегося незаслуженно оклеветанным.
80
И
еще об одной стороне возможных ятрогенных
действий врачей. Иной (и не такой уж
редкий!) раз мы прямо у постели тяжелого
больного, находящегося в коматозном
состоянии, обсуждаем все детали
болезни, диагноз, лечение и даже прогноз.
При этом подразумевается, что у него
полностью отключено сознание.
Накопленный
к настоящему времени опыт свидетельствует:
во многих подобных случаях больной
человек находится не в коматозном, а в
шоковом состоянии, когда сознание не
отключено. Более того, давно известно,
что кома также имеет свои степени
тяжести.
Оказывается,
не всегда внешние признаки комы —
отсутствие сознания, рефлексов,
расслабление мышц и т. д. — соответствуют
нарушению восприятия. Многие больные,
находящиеся по внешним признакам в
коматозном состоянии, слышат,
воспринимают и запоминают наши суждения,
хотя и не могут реагировать на это.
Мышечное расслабление, прострация
еще не означают выключения высших
отделов мозга.
В
результате дошедший до сознания больного
разговор о диагнозе, о прогнозе
по-настоящему может ухудшить состояние
или ускорить исход болезни человека,
и без того находящегося на рубеже
жизни и смерти.
Как
уже отмечалось выше, в последнее
десятилетие в России предпринимаются
попытки законодательной регламентации
ряда этических проблем медицины. Это
относится и к ятропа-тогениям. Статья
68 раздела 1 «Основ законодательства
РФ …» называется «Ответственность
медицинских и фармацевтических
работников за нарушение прав граждан
в области охраны здоровья», и она
гласит: «В случае нарушения прав граждан
в области охраны здоровья вследствие
недобросовестного выполнения
медицинскими и фармацевтическими
работниками своих профессиональных
обязанностей, повлекшего причинение
вреда здоровью граждан или их смерть,
ущерб возмещается в соответствии с
частью первой статьи 66 настоящих
«Основ»».
Возмещение
ущерба не освобождает медицинских и
фармацевтических работников от
привлечения их к дисциплинарной,
административной или уголовной
ответственности в соответствии с
законодательством Российской Федерации,
республик в составе Российской Федерации.
Пункт 1 статьи 66 гласит: «В случаях
причинения вреда здоровью граждан
виновные обязаны возместить
потерпевшим ущерб в объеме и порядке,
установленных законодательством
Российской Федерации».
Однако
врачевание и взаимоотношения врача и
больного
— очень деликатная область, и едва ли
здесь все вопросы могут
быть решены приказами. Наверное,
по-прежнему в силе остается необходимость
врачу прежде всего помнить о своих
врачебных обязанностях, о долге врача.
Профилактика ятрогении заключается
в повышении квалификации врачей. Чем
гра-
81
6-4787
мотнее
специалист, тем меньше у него будет
ятрогений от ненадлежащего лечения.
Заканчивая
данный раздел, хотелось бы отметить,
что не у всех больных
случайно оброненное врачом слово,
неверный жест или мимика
вызывают ятрогений. Чрезвычайно
интересны результаты
изучения действия слов врача на здоровых
людей.
Добровольцам,
здоровым людям, врачи снимали
электрокардиограммы и говорили, что
у них найдены изменения, хотя на самом
деле таковых не было. Последующие
наблюдения установили, что у части из
них развивались невротические боли в
области сердца.
Анализ
карт амбулаторного обращения этих
людей выявил, что признаки ятрогенной
патологии возникли в основном у тех
лиц, у кого и до эксперимента отмечались
те или иные невротические жалобы.
Таким
образом, неосторожные слова или жесты
врача дают болезненные
всходы чаще в том случае, если они
попадают на уже
подготовленную почву. Организм больного
как бы и сам при-частен
к такой болезни. Последние развиваются
у больных с тревожно-мнительным
характером, эмоциональной неустойчивостью,
предрасположенностью к неврозу
навязчивых состояний.
Разумеется,
сказанное выше не может служить
основанием для того, чтобы снять всю
ответственность за психогенные
ятрогений с медицинского работника
и возложить ее на самого больного. Более
того, зная это, мы должны быть еще более
осторожными в своих выражениях, жестах
и поведении в присутствии больного
человека.
Следует
подчеркнуть, что врач не должен забывать
о том, что
он врач также при любых разговорах со
здоровыми людьми. Везде и всюду он
должен стараться вести беседу, щадящую
нервную
систему, или обходить медицинские темы.
Тем более противопоказано медику
обывательское «ах, как Вы плохо
выглядите» или «что-то сегодня
у Вас плохой вид» и т. д. Такого
характера разговоры, особенно когда
они исходят от врача, приводят к травме
психики даже здорового человека.
Врач
не должен ограничиваться тем, что сам
проводит профилактику ятропатогений.
Он в своей работе должен ежедневно
демонстрировать высокие принципы
деонтологии и обучать этому свой средний
и младший медицинский персонал. Никто
другой не научит их этому.
Если
медицинские сестры еще имеют знакомство
с современными принципами медицинской
этики, то младший медицинский персонал
приходит в лечебные учреждения, не имея
ни малейшего представления об особенностях
поведения у постели больного, об
умении разговаривать с больным,
соответственно вести себя с ним и
т. д. А ведь патогенное действие слов и
дел младшего медицинского персонала
не менее выражено, чем у врача. Яркий
пример, подтверждающий сказанное,
82
был
приведен мной выше в истории с
«сердобольной» няней, сказавшей:
«Оперировал-то молодой врач, вот если
бы профессор …».
Несмотря
на то что средний медперсонал знакомится
с основами биомедицинской этики в
колледже или училище, все же
многие грешат неумением вести себя у
постели больного, небрежностью дел
и слов, забывают, что являются сестрами
милосердия,
а не бездумными исполнителями назначений
врача.
Я
понимаю, что у наших врачей много дел,
много больных, нередки случаи предвзятого
к доктору отношения, несправедливости
со стороны ряда больных и многих
малосимпатичных административных
лиц. Это положение может привести к
тому, что врач окидывает больных холодным
взглядом, говорит резкости, «отфутболивает»,
не вникая в болезнь и не думая о
ятрогениях.
Впрочем,
по нынешним временам такого врача тоже
можно кое в чем понять. Не может голодный
и нищий врач быть очень уж милосердным.
Тем не менее лучше, если бы при любой
нагрузке и несправедливости властей
предержащих врач не терял самообладания,
вежливости, умения разговаривать с
больным, соответственно вести себя у
постели страдающего человека. При любой
неправедности отношения к врачу для
последнего больной не должен стать
безликим существом, которого можно
тыкать и называть «тот, который на
третьей койке от окна» или «в углу,
такой прихрамывающий». Сохранение
достоинства больного — одна из основ
проблемы взаимоотношений больного
и врача. Не только тело мы лечим, но
человека, с его фамилией, именем и
отчеством и даже с его чинами и
индивидуальной самооценкой.
Все
больные заслуживают теплого слова
врача и особенно максимальных
усилий для возвращения и сохранения
здоровья.
Выводы
-
Врачебные
специальность и деятельность таят в
себе возможность нанесения случайно
или намеренно вреда здоровью больного. -
Заболевания
или патологические состояния,
возникающие у больных вследствие
дефектной врачебной деятельности,
носят название ятрогений (ятропатогений). -
Ятрогений
могут возникать при абсолютно правильных
действиях врачей («беда врача»),
при его ошибках (халатность врача или
ненадлежащее врачевание) и по его злому
умыслу (вина врача). -
За
ятрогенные действия врач несет
моральную, административную или
правовую ответственность.
5. Предотвращению
ятрогений способствует
повышение
профессионального
мастерства и овладения искусством
враче
вания.
83
б-
м
ЕДИЦИНСКИЙ
ЭКСПЕРИМЕНТ И
ЭТИЧЕСКИЕ КОМИТЕТЫ
Дело
в том, что в ряде случаев при проведении
медицинского эксперимента благо
всех людей, последующие «прибыли»
эксперимента могут быть основаны на
индивидуальном стеснении, принуждении,
ухудшении состояния отдельных людей,
вовлекаемых в него, поэтому считается,
что в медицинском эксперименте благо
конкретного больного приносится в
жертву будущих больных, общества
или популяции в целом.
Медицинский
эксперимент
Понятие
«медицинский или медико-биологический
эксперимент» включает в себя и
научные исследования, и испытания
лекарственных средств, и лечение больных
новыми препаратами, и опыты на
животных, и ряд других моментов.
Прогресс
медицинской науки напрямую связан с
необходимостью апробации новых
методов, способов лечения, новых
лекарственных средств, вакцин и т. д.
Внедрение всего этого в практику
немыслимо без медицинского эксперимента.
Медицинский эксперимент помогает
в разработке более действенных
лечебных и профилактических методов.
Обязательным правилом проведения таких
экспериментов является этап моделирования
на животных, т. е. воспроизведение тех
или иных патологических процессов и
изучение при этом новых методов,
способов, средств. Однако даже самое
тщательное моделирование на животных
не гарантирует такого же эффекта на
людях в связи с видовой, генетической,
иммунологической и другой гетерогенностью.
В
связи с этим второй этап, этап клинического
эксперимента, приходится проводить
на людях. Именно этот этап в конечном
счете является судьей, решающим фактором
рекомендации для практики или
отклонения медицинских методов,
лекарств и пр.
Таким
образом, необходимость медицинского
эксперимента — это не какое-то
корыстное желание медиков, а объективная
необходимость. Отказ от проведения
клинических экспериментов означал
бы торможение развития медицинской
науки, что в конечном счете не принесло
бы пользы в первую очередь самому
больному, если не данному конкретно,
то всем будущим пациентам. Тем не менее
здесь юристы и субъекты, выступающие
за права человека, поднимают вопрос о
проблеме общего и индивидуального
блага. Так, как говорилось выше, статья
2 Конвенции Совета Европы гласит:
«Интересы и благо отдельного человека
превалируют над интересами общества
и науки».
Как
правило, подавляющее большинство
медицинских клинических экспериментов
не оказывает очень большого отрицательного
влияния на людей. Наоборот, эксперимент
может оказаться высоким благом для
конкретного больного. Такими экспериментами
были, например, прививки против оспы
Дженнером или бешенства Пастером. Эти
прививки спасли жизнь не только сотням
тысяч людей в последующем, но и жизнь
тех, кому были сделаны первые прививки.
Кроме
того, еще не факт, что благо индивидуума
так уж резко оторвано
от блага общества. Как остроумно сказал
Э. Успенский: «Все важнее одного
— таков закон». Индивидуальная жизнь
большинства людей всегда находится в
зависимости от общества,
общественной жизни. Личный долг в
конечном счете имеет социальный смысл,
и наоборот. Альтруизм во все времена
выступал
как моральный ценностный фактор, по
которому лучше
давать, чем получать, и благо других
важнее, чем собственные
интересы. Едва ли возможен некий
«суверенитет» индивида от
общества.
Гораздо
более серьезные проблемы возникают в
том случае, когда медицинский эксперимент
проводится в целях научно-исследовательской
работы. Разумеется, что в подавляющем
84
85
большинстве
случаев цели, методики и пр. клинического
эксперимента совпадают с таковыми
научного. К сожалению, встречаются и
случаи противоположного характера.
Профессор А.П. Громов приводит следующий
случай.
Некий
уролог М. разрабатывал научную тему
«Кавернотомия почек и придатков
с отсасыванием». Поскольку нужных
для работы больных было мало, то для
того чтобы «набрать материал»,
этот, с позволения сказать, врач умышленно
ставил диагноз туберкулеза почек и
придатков больным, на самом деле не
имевшим этой болезни, и делал им ненужные
и, разумеется, вредные операции.
Другой
исследователь после аппендэктомии
вводил больным внутривенно
50 % раствор хлористого кальция, не
показанный им,
и
на введение которого они не давали
согласия. Одному из этих
больных хлористый кальций причинил
тяжкий вред.
Разумеется,
что такие случаи больше относятся к
исключениям, чем к правилам, но они
образно показывают возможность
нарушений врачами этики проведения
медицинского эксперимента на людях в
целях достижения своих научных целей.
Из
приведенных мной выше данных можно
видеть, что медицинский эксперимент
может таить в себе большую опасность
для здоровья и даже жизни людей. В связи
с этим международные организации
уделяют этому вопросу пристальное и
постоянное
внимание. Одним из важнейших документов
международного
уровня по контролю за медицинским
экспериментом является
Хельсинкская декларация Всемирной
медицинской ассоциации, принятая в
новой редакции в 2000 г. (Declaration
of
Helsinki.
Bulletin
of
the
World
Health
Organization,
2001; N79; P.
373—374) «Новые
стандарты для медицинских исследований».
В
нашей
печати можно встретить несколько
переводов данной декларации, в
которых нет принципиальных расхождений.
Поскольку этот документ — один из
основополагающих, которому следуют
во всем мире и на который ссылаются в
научных исследованиях, процитируем
его полностью.
А.
Вступление
-
Всемирная
медицинская ассоциация разработала
Хельсинкскую декларацию
как кодекс этических принципов
деятельности врачей и других участников
медицинских исследований, проводимых
на человеке.
Медицинские исследования с участием
людей включают исследования
на идентифицируемом человеческом
материале или идентифицируемых
данных. -
Обязанность
врача — укреплять и охранять здоровье
людей. Знания
и совесть врача посвящаются исполнению
этого долга. -
Женевская
декларация Всемирной медицинской
ассоциации накладывает
на врача обязательство: «Здоровье
моего пациента будет для меня
первой заботой»; Международный
кодекс медицинской этики
провозглашает:
«Врач должен действовать только в
интересах пациента,
когда он оказывает медицинскую помощь,
которая могла бы вызвать ухудшение
физического и психического состояния
пациента».
-
Медицинский
прогресс основывается на исследованиях,
которые в конечном счете должны
частично осуществляться путем
экспериментирования с участием
человека. -
В
медицинских исследованиях на человеке
соображения, связанные
с благополучием испытуемого, должны
превалировать над интересами
науки и общества (выделено
мной. — И.Ш.). -
Первичная
цель медицинского исследования с
участием человека — это совершенствование
профилактических, диагностических и
терапевтических
процедур и понимание этиологии и
патогенеза болезни.
Даже признанные лучшими профилактические,
диагностические и терапевтические
методы должны постоянно проверяться
в ходе исследований
их эффективности, действенности,
доступности и качества. -
В
обычной медицинской практике и в
медицинских исследованиях большинство
профилактических, диагностических и
терапевтических процедур
несет в себе риск и тяготы (выделено
мной. — И.Ш.). -
Медицинские
исследования подчиняются этическим
стандартам, обеспечивающим уважение
каждого человеческого существа, защиту
его здоровья и прав. Некоторые группы
людей, привлекаемые к участию
в исследованиях, уязвимы и нуждаются
в специальной защите. Должны быть
признаны особые нужды лиц, находящихся
в тяжелом экономическом и медицинском
состоянии. Специального внимания
заслуживают также те, кто не может
самостоятельно дать согласие или
отказать в нем, наряду с теми, кто может
быть принужден к даче согласия, как и
с теми, кто лично не получает какой-либо
пользы от участия
в исследовании или для кого исследование
совмещается с медицинской
помощью. -
Исследователи
должны быть осведомлены об этических,
правовых и
законодательных требованиях,
предъявляемых к исследованию с участием
человека в их собственных странах, а
также о применяемых международных
требованиях. Никакие национальные,
этические, правовые или
законодательные требования не могут
ослаблять или отменять любые
меры защиты испытуемых, установленные
данной декларацией.
Б.
Основные принципы для
всех
медицинских исследований
-
Обязанность
врача, участвующего в медицинском
исследовании, — защищать жизнь,
здоровье, неприкосновенность частной
жизни и достоинство испытуемого. -
Медицинские
исследования с участием человека
должны соответствовать
общепринятым научным принципам,
основываться на глубоком знании научной
литературы, других источников
информации, на результатах
соответствующих лабораторных
исследований и там, где необходимо,
экспериментов на животных. -
Соответствующая
предосторожность необходима при
проведении исследований, которые
могут повлиять на окружающую среду;
необходимо заботиться и о благополучии
животных, используемых для исследований. -
План
и способ выполнения любой экспериментальной
процедуры
с участием человека в качестве объекта
должны быть четко сформулированы
в протоколе эксперимента. Этот протокол
должен пода-
86
87
ваться
для рассмотрения, внесения поправок и
комментариев, а если это
установлено, — для одобрения в специально
назначенный этический
комитет, который должен быть независимым
от исследователя, спонсора
и любого другого постороннего влияния.
Деятельность этого независимого
комитета должна осуществляться в
соответствии с законами
и правилами страны, в которой проводится
исследовательский эксперимент. Комитет
имеет право надзора за проводимыми
испытаниями. Исследователь обязан
предоставлять в комитет информацию,
необходимую для такого надзора, особенно
информацию о любых серьезных
неблагоприятных событиях. Исследователь
также обязан передавать для экспертизы
в комитет информацию о финансировании,
спонсорах, своем месте работы, других
потенциальных конфликтах
интересов и стимулах, значимых для
испытуемых.
-
Исследовательский
протокол всегда должен содержать
заявление
о том, что этические соображения приняты
во внимание, а также указание на
приверженность принципам, сформулированным
в данной декларации. -
Медицинское
исследование с участием человека
должно проводиться
только лицами, имеющими научную
квалификацию, и под наблюдением
клинически компетентного медицинского
работника. Ответственность
за испытуемого должна всегда возлагаться
на лицо с соответствующей медицинской
квалификацией и никогда — на испытуемого,
даже несмотря на то что испытуемый дал
согласие. -
Каждому
медицинскому исследовательскому
проекту, предполагающему
участие человека, должна предшествовать
тщательная оценка предсказуемого
риска и тягот в сравнении с предполагаемой
пользой для испытуемого или для других
людей. Это не исключает участия
в медицинских исследованиях здоровых
добровольцев. Планы всех
исследований должны быть доступными
общественности. -
Врачи
должны воздерживаться от участия в
исследованиях с участием
людей до тех пор, пока они не будут
уверены в том, что связанный
с исследованием риск адекватно
оценивается и контролируется.
Врачи должны прекратить любое
исследование, когда обнаруживается,
что риск превышает ожидаемые выгоды,
или когда убедительно доказано,
что результаты будут положительными
и полезными. -
Медицинское
исследование с участием человека может
проводиться только в том случае,
если важность цели исследования
перевешивает связанные с ним риск
и тяготы для испытуемого. Это особенно
важно,
когда испытуемыми являются здоровые
добровольцы. -
Медицинское
исследование оправдано только в том
случае, если есть разумная вероятность,
что группы населения, в которых
проводится
исследование, получат выгоду от его
результатов. -
Испытуемые
должны быть добровольными и
информированными участниками
исследовательского проекта. -
Всегда
следует уважать право испытуемого на
защиту его целостности.
Должны быть приняты все меры
предосторожности для обеспечения
неприкосновенности частной жизни
испытуемого, конфиденциальности
информации о пациенте и минимизации
воздействия
исследования на физическую и психическую
целостность испытуемого
и на его личность. -
В
любом исследовании на человеке каждый
потенциальный испытуемый должен
быть адекватно информирован о целях,
методах, источниках
финансирования, любых возможных
конфликтах интересов,
месте
работы исследователя, ожидаемых выгодах
и возможном риске, связанных
с исследованием, а также о тех неудобствах,
которые оно может повлечь. Испытуемый
должен быть проинформирован о своем
праве воздержаться от участия в
исследовании или без каких-либо санкций
отозвать свое согласие на участие в
любое время. Убедившись,
что испытуемый понял предоставленную
информацию, врач должен
получить от испытуемого информированное
согласие, данное без принуждения,
предпочтительно в письменной форме
(выделено
мной.
— И.Ш.).
Если
согласие не может быть получено в
письменной форме,
неписьменное согласие должно быть
соответствующим образом документировано
в присутствии свидетелей.
-
При
получении информированного согласия
для участия в исследовательском
проекте врачу следует быть особенно
осторожным, если
испытуемый находится в зависимости
от врача или если согласие может
быть получено под принуждением. В
подобном случае информированное
согласие должно быть получено хорошо
информированным врачом, который не
участвует в исследовании и который не
связан подобными отношениями с
испытуемым. -
Если
испытуемый по закону признан
недееспособным, физически или
умственно не может дать согласие или
по закону является недееспособным
несовершеннолетним, исследователь
должен получить информированное
согласие от юридически уполномоченного
представителя
в соответствии с действующим
законодательством. Эти группы
не следует вовлекать в исследования,
если исследование не является
необходимым для улучшения здоровья
лиц, принадлежащих именно к данной
группе, и когда данное исследование
не может быть проведено на юридически
дееспособных лицах. -
Если
испытуемый, считающийся юридически
недееспособным, как,
например, малолетний ребенок, в состоянии
одобрить решение об
участии в исследовании, то исследователь
должен получить такое одобрение
в дополнение к согласию юридически
уполномоченного представителя. -
Исследование
на лицах, от которых невозможно получить
согласие,
включая согласие по доверенности или
предварительное согласие,
может проводиться, только если физическое
и(или) душевное состояние, которое
не позволяет получить информированное
согласие, является
необходимой характеристикой для данной
группы испытуемых.
Особые причины для привлечения к
исследованию лиц, состояние которых
не позволяет им дать информированное
согласие, должны быть изложены в
протоколе экспериментов для рассмотрения
и одобрения проводящим экспертизу
комитетом. В протоколе должно быть
отмечено, что согласие продолжать
участие в исследовании при первой
возможности будет получено от самого
испытуемого или от его законного
представителя. -
Как
авторы, так и издатели несут этические
обязательства. При публикации
результатов исследования исследователи
обязаны сохранять точность
результатов. Отрицательные так же, как
и положительные,
результаты должны публиковаться или
делаться доступными каким-либо
иным образом. В публикации должны быть
отражены источники финансирования,
место работы исследователя и любые
возможные конфликты интересов.
Сообщения об экспериментах, проведенных
с нарушением принципов, изложенных в
данной декларации, не должны приниматься
к публикации.
88
89
В. Дополнительные принципы для медицинских исследований, сочетающихся с оказанием медицинской помощи
-
Врач
может сочетать медицинское исследование
с оказанием медицинской помощи только
в той мере, в какой исследование
оправдано
своей потенциальной профилактической,
диагностической или терапевтической
ценностью. Когда медицинское исследование
сочетается с медицинской помощью
для защиты пациентов, которые являются
испытуемыми, применяются дополнительные
стандарты. -
Выгоды,
риск, тяготы и эффективность нового
метода должны проверяться
в сопоставлении с наилучшими из
имеющихся профилактических,
диагностических и терапевтических
методов. Это не исключает
использования плацебо или отсутствия
лечения в исследованиях в тех
случаях, когда не существует
профилактического, диагностического
или терапевтического метода с
подтвержденной эффективностью. -
По
окончании исследования каждому
пациенту, участвовавшему
в нем, должен быть гарантирован доступ
к наилучшим из проверенных
диагностических, профилактических
или терапевтических методов,
выявленных в данном исследовании. -
Врач
должен в полной форме информировать
пациента о том, какие аспекты медицинской
помощи связаны с данным исследованием.
Отказ пациента принять участие в
медицинском исследовании не должен
мешать отношениям пациента и врача. -
При
лечении пациента, когда проверенных
профилактических, диагностических и
терапевтических методов не существует
или они неэффективны,
врач, получив информированное согласие
пациента, должен
быть свободен в использовании
неапробированных или новых
профилактических,
диагностических и терапевтических
средств, если, по
мнению врача, это дает надежду на
спасение жизни, восстановление
здоровья или облегчение страданий. По
возможности эти средства должны
стать объектом исследования, направленного
на оценку их безопасности и
эффективности. Во всех случаях новая
информация должна записываться и,
если необходимо, публиковаться. При
этом необходимо следовать и другим
относящимся к делу положениям данной
декларации».
Хельсинкская
и другие декларации подобного плана
не являются юридическими документами.
Они — документы рекомендательные,
документы морально-этического плана.
К сожалению, этические положения и
мораль не всегда останавливают
отдельных медицинских работников от
безответственного и опасного
экспериментирования на людях со
своекорыстными целями, «для науки»
или выполнения чьих-либо заданий. Это
имело место в прошлом (см. В.В. Вересаев
«Записки врача», документы
Нюрнбергского процесса), это имеет
место и в наше время.
Выше
приводились примеры из практики
профессора А.П. Громова. Кроме того,
обширная подборка описаний
экспериментирования врачей над
человеком без его согласия приводится
в книге С.Д. Носова «Вопросы деонтологии
в научно-исследовательской работе
врача» (1975). О сохранении такой практики
до последних десятилетий XX
столетия сви-
детельствуют
следующие факты. В Норвегии в период с
1934 до 1969
г. была распространена практика
насильственной хирургической
кастрации преступников, психически
больных, больных эпилепсией и даже
гомосексуалистов. В Швеции примерно
в те же годы «для чистоты нации»
насильственной стерилизации
подверглись 63 000 больных и деклассированных
людей. Хотя врачи в этих странах не
являлись инициаторами этих экспериментов,
тем не менее они приняли в них участие.
В
связи с такими фактами во многих странах
стали принимать законодательные
акты, регламентирующие медицинский
эксперимент. Такие документы были
приняты также и в
России.
Статья 43, раздел 1 «Основ законодательства
РФ об охране здоровья граждан»
называется «Порядок применения новых
методов профилактики, диагностики,
лечения, лекарственных средств,
иммунобиологических препаратов,
дезинфекционных средств и проведения
биомедицинских исследований» и
сформулирована следующим образом:
«В
практике здравоохранения используются
методы профилактики, диагностики,
лечения, медицинские технологии,
лекарственные средства,
иммунобиологические препараты и
дезинфекционные средства, разрешенные
к применению в установленном законом
порядке.
Не
разрешенные к применению, но находящиеся
на рассмотрении в установленном
порядке методы диагностики, лечения
и лекарственные средства могут
использоваться в интересах излечения
пациента только после получения его
добровольного письменного согласия.
Не
разрешенные к применению, но находящиеся
на рассмотрении в установленном
порядке методы диагностики, лечения
и лекарственные средства могут
использоваться для лечения лиц, не
достигших возраста 15 лет, только при
непосредственной угрозе их жизни и
с письменного согласия их законных
представителей.
Порядок
применения указанных в частях второй
и третьей настоящей статьи методов
диагностики, лечения и лекарственных
средств, иммунобиологических препаратов
и дезинфекционных
средств, в том числе используемых за
рубежом, устанавливается
Министерством здравоохранения Российской
Федерации или иными уполномоченными
на то органами.
Проведение
биомедицинского исследования допускается
в
учреждениях
государственной или муниципальной
системы здравоохранения и должно
основываться на предварительно
проведенном лабораторном эксперименте.
Любое
биомедицинское исследование с
привлечением человека
в качестве объекта может проводиться
только после получения
письменного согласия (выделено
мной. — И.Ш.)
гражданина.
Гражданин
не может быть принужден к участию в
биомедицинском
исследовании.
90
91
При
получении согласия на биомедицинское
исследование гражданину должна быть
предоставлена информация о целях,
методах, побочных эффектах, возможном
риске, продолжительности и ожидаемых
результатах исследования. Гражданин
имеет право отказаться от участия в
исследовании на любой стадии.
Пропаганда,
в том числе средствами массовой
информации, методов профилактики,
диагностики, лечения и лекарственных
средств, не прошедших проверочных
испытаний в установленном законом
порядке, запрещается. Нарушение указанной
нормы влечет ответственность,
установленную законодательством
Российской Федерации».
Одним
из важнейших разделов медицинского
эксперимента является проведение
клинических испытаний лекарственных
средств. Такие исследования в России
регулируются рядом законов и приказов.
В частности, приняты федеральный закон
«О лекарственных средствах» от
22.06.1998 г. № 86-ФЗ с изменениями,
внесенными федеральным законом от
22.08.2004 г. № 122-ФЗ; стандарт отрасли ОСТ
42-511—99 «Правила проведения
качественных клинических испытаний в
РФ», утвержденные МЗ РФ 19.06.2003 г.;
«Правила клинической практики в
РФ», утвержденные МЗ РФ 29.12.1998 г; приказ
МЗ РФ от 24.03.2000 г. № 103 «О порядке
принятия решения о проведении
клинических исследований лекарственных
средств» и др.
В
2002 г. РАМН совместно с международными
организациями был разработан также
Национальный стандарт «Надлежащая
клиническая практика», который должен
быть внедрен в практику.
С
целью реализации указанных выше
документов создан этический комитет
при федеральном органе контроля качества
лекарственных средств. Основными
задачами комитета являются проведение
качественной этической и правовой
экспертизы материалов клинических
исследований лекарственных средств с
целью защиты испытуемых от возможных
негативных последствий их применения
и формулирование заключения.
Международные
организации продолжают уделять
выполнению медицинского эксперимента
и, в частности, клиническим испытаниям
большое внимание. Например, обсуждаются
новые правила, по которым любое новое
исследование должно проводиться лишь
после независимой предварительной
экспертизы. Намечены 20 пунктов
информации, которые исследователи
должны представить в этический комитет,
прежде чем они могут начать клиническое
испытание.
В
зарубежной литературе предлагается
следующая организационная форма
получения информированного согласия
при медицинском эксперименте: 1. Врач
должен обосновать необходимость
предполагаемого обследования или
лечения. 2. Врач должен описать данный
метод исследования и лечения так,
чтобы
он был понятен больному. 3. В описании
должны быть отражены возможные
осложнения. 4. Обязательным является
также краткое изложение альтернативных
методов исследования или лечения.
5. Последующее использование материалов
медицинского эксперимента не должно
нарушать конфиденциальности (не
допускается такое их изложение, которое
бы позволило идентифицировать личность).
Врач
обязан ознакомить испытуемого с этим
документом, ответить на вопросы больного,
если они возникают, и затем дать подписать
его. После этого считается, что
информированное согласие на
обследование или лечение получено.
Больной
имеет неотъемлемое право отказаться
от участия в медицинском эксперименте.
ВРАЧЕБНАЯ ОШИБКА И ЕЕ МЕСТО В СТРУКТУРЕ НЕБЛАГОПРИЯТНЫХ ПОСЛЕДСТВИЙ ЛЕЧЕНИЯ (ЯТРОГЕНИЙ)
Колоколов Ге opгий Рюрикович
канд. мед. наук, доцент ФГБОУ ВПО СГЮА, РФ, г. Саратов
E-mail:
MEDICAL ERROR AND ITS PLACE IN THE STRUCTURE OF THE ADVERSE EFFECTS OF TREATMENT (IATROGENIC DISEASE)
Kolokolov Georgiy
candidate of medical sciences, docent of Saratov State law Academy, Russia, Saratov
АННОТАЦИЯ
В статье рассматривается проблема нeблагоприятных последствий оказания медицинской помощи. Автором анализируются современные представления о ятрогенных воздействиях, их классификация, понятие и значение врачебных ошибок как одного из видов нeблагоприятных последствий лечения, рассматриваются причины их возникновения, принципы правовой оценки. Исследование указанных вопросов позволило автору сделать вывод о том, что ятрогенные воздействия вообще и врачебные ошибки, в частности, представляют собой системную проблему безопасности при оказании медицинской помощи.
ABSTRACT
The article considers the problem of adverse effects of medical care. The author ***yzes modern concepts of iatrogenic effects, their classification, the concept and importance of medical errors as one of the adverse effects of treatment, discusses their causes, the principles of the legal assessment. The study of these questions allowed the author to conclude that iatrogenia represent a systemic problem of safety in the provision of health care
Ключевые слова: нeблагоприятные последствия лечения; ятрогении; врачебная ошибка; правовая оценка; системная проблема; безопасность.
Keywords: adverse effects of treatment; iatrogenic; medical error; legal assessment; systemic problem; security.
Как известно, человеческий организм подвержен постоянным негативным воздействиям со стороны различных факторов окружающей среды. К ним относят физические, химические, биологические и психические факторы, которые можно расценить как природные, либо антропогенные. При этом, если опасность природных факторов среды обитания для здоровья и жизни человека по мере развития человеческого общества снижается, то роль антропогенных воздействий постоянно растет. Во второй половине XX в., в эпоху научно-технической революции, эта опасность увеличилась до угрожающих существованию человечества масштабов [2, с. 3—5]. Среди антропогенных факторов особая роль принадлежит т.н. ятрогениям (ятрогения — греч. iatros — врач, genes — порождающий).
Отечественные и зарубежные исследования, посвященные проблемам качества оказания медицинской помощи, свидетельствуют о неуклонном росте осложнений и заболеваний, возникающих вследствие диагностики и лечения. Эти осложнения и заболевания были названы экспертами Всемирной организации здравоохранения (ВОЗ) ятрогениями или НПЛ (нeблагоприятные последствия лечения).
В настоящее время, согласно МКБ-10 (Международная классификация болезней 10-го пересмотра), под НПЛ или ятрогениями понимают любые нежелательные или нeблагоприятные последствия профилактических, диагностических и лечебных вмешательств либо процедур, которые приводят к нарушениям функций организма, ограничению привычной деятельности, инвалидизации или cмepти, а также осложнения медицинских мероприятий. Указанные негативные последствия могут развиться в результате как ошибочных, так и правильных действий врача.
Такое расширительное понимание ятрогенных воздействий, с включениием в их состав болезней, вызванных действием всех медицинских факторов (психической, физической, химической и биологической природы), является преобладающим в современной научной литературе.
И.Ф. Калитиевский с соавт. [4, с. 101] предлагают два определения ятрогении:
1. любое новое побочное заболевание (в том числе функциональное), связанное с действиями (лечение, диагностические исследования, профилактика, поведение и др.) медицинских работников независимо от того, правильными или неправильными они были;
2. осложнения основного заболевания, вызванные ошибочными или неадекватными действиями врача.
А.П. Красильников и А.И. Кондрусев [6, с. 94] также понимают под ятрогениями любые болезни, которые возникают у пациента в результате медицинских вмешательств или даже общения с медицинскими работниками, независимо от места оказания медицинской помощи и причинного фактора. Наиболее полно все многообразие ятрогений отражает следующее определение: ятрогении — это все болезни и травмы, которые возникают у пациентов и медицинских работников в результате оказания любых видов медицинской помощи [7, с. 3].
Современные классификации ятрогенных воздействий, в основном, учитывают причинный фактор [4, с. 101; 5, с. 108; 6, с. 375; 7, с. 3]. С.Я. Долецкий [3, с. 14—18] выделяет ятрогении общения и ятрогении воздействия, Е.С. Белозеров [1, с. 8—12] различает среди ятрогений общие реакции организма, поражения отдельных органов и тканей, медикаментозный тератогенез и онкогенез, побочное действие лекарств, Е.Д. Черствой с соавт. [10, с. 6] в основу классификации положили вид медицинского вмешательства.
Таким образом, ятрогении в настоящее время рассматриваются как любые нежелательные и нeблагоприятные последствия тех или иных методов лечения, диагностических и профилактических мероприятий, т. е. все нeблагоприятные последствия медицинской деятельности — как ошибочной, так и правильной.
В соответствии с МКБ-10 [8, с. 313], с учетом наличия или отсутствия вины медицинского работника за нанесение вреда здоровью пациента (по правовому критерию), ятрогении можно разделить на четыре группы (классификация т. н. несчастных при оказании медицинской помощи):
· медицинские осложнения, которые не зависят от медицинского работника, а возникают в связи с природой организма человека, повреждающего фактора (патогена), с несовершенством методов и средств диагностики, терапии и профилактики (врачебная ошибка);
· ятрогении, связанные с неправильным (ошибочным, неадекватным), но неумышленным поведением врача, которые возникают, например, при нарушении техники проведения манипуляции или операции, неправильном назначении препарата или процедуры либо когда больного оставляют без медицинской помощи и ухода. Причиной неправильного поведения врача в этих случаях является недостаточная компетентность (незнание, неумение) или небрежное выполнение своих обязанностей (халатность). При этой группе осложнений врач может и должен нести ответственность за свои неосторожные действия (бездействие), с учетом наступивших нeблагоприятных последствий;
· редчайшие случаи умышленного причинения cмepти или вреда здоровью пациента, когда врач привлекается к уголовной ответственности;
· группа ятрогений неясного хаpaктера, без уточнения случайности или преднамеренности действий медицинского работника.
Как видно из представленной классификации, понятие ятрогении не тождественно термину «медицинская (врачебная) ошибка». К врачебным ошибкам не следует относить случаи халатности, невнимательности или медицинского невежества. В отличие от врачебного преступления, врачебная ошибка не может быть предусмотрена и предотвращена врачом, а поэтому не содержит состава преступления или врачебного проступка и не влечет за собой юридической ответственности и наказания.
Ятрогенные воздействия, таким образом, лишь в своей части обусловлены врачебными ошибками, которые могут быть обусловлены как объективными (недостатки в организации диагностических и лечебных мероприятий на разных уровнях системы здравоохранения), так и субъективными (недостаточное обследование больного, недоучет клинических, анамнестических данных, результатов лабораторных, инструментальных исследований и др.) причинами.
Частота развития ятрогений и их тяжесть в значительной мере зависят от низкого уровня развития медицинской науки и техники, недостатков в организации оказания медицинской помощи населению, в системе подготовки и переподготовки медицинских кадров, а также от несоблюдения санитарно-гигиенических требований к строительству и эксплуатации больничных учреждений, медицинских аппаратов, лекарственных веществ и т. д. Между тем, ответственность за это должно нести государство, а не пpaктикующий врач [9, с. 3]. Анализ современного состояния проблемы ятрогений показывает, что пpaктически любое обращение к медицинскому работнику таит в себе риск потери здоровья, а иногда и жизни. Социальная значимость ятрогенных воздействий обусловлена тем, что они снижают качество жизни, нарушая тем самым неотъемлемые конституционные права граждан на жизнь и охрану здоровья. Следовательно, ятрогении вообще и врачебные ошибки, в частности, представляют собой глобальную системную проблему безопасности медицинской помощи, решение которой в значительной степени зависит от развития и совершенствования системы здравоохранения в целом.
Список литературы:
- Белозеров Е.С. Медикаментозные осложнения. Алма-Ата, 1981. — 192 с.
- Вуори X.Б. Обеспечение качества медицинского обслуживания. Копенгаген, 1985. — 180 с.
- Долецкий С.Я. Ятрогения в хирургии // Ятрогенные болезни и повреждения: Сб. науч. работ. Махачкала, 1991. — С. 14—18.
- Калитиевский И.Ф., Докторова А.В., Дурново А.А. Попытка этиологической классификации ятрогений // Клин. медицина. — 1979. — № 7. — С. 101.
- Коваленко В.Л., Синицин П.Д., Малышев Ю.И. Теоретическиеи пpaктические основы оформления диагноза ятрогенных болезней. Челябинск, 1985. — 108 с.
- Красильников А.П., Кондрусев А.И. Проблема безопасности медицинской помощи // Актуальные проблемы экспериментальной и клинической медицины. Каунас, 1987. — С. 94.
- Красильников А.П. Ятрогении и безопасность медицинской помощи. «Медицинские новости». Архив — № 4, — 1996. — С. 3.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем. Класс 5. Психические расстройства и расстройства поведения. Десятый пересмотр. Женева: ВОЗ, — 1995. — Т. 1, — ч. 1. — С. 313—393.
- Роуимер М.И. Медицинская этика и воспитание чувства ответственности перед обществом // Всемир. форум здравоохр. Женева, — 1983. — № 4. — С. 3.
- Черствой Е.Д., Никифоров Ю.Е. Структура ятрогенных заболеваний и их морфологическая хаpaктеристика по материалам патологоанатомических вскрытий в г. Минске // Нeблагоприятные эффекты современных методов лечения. Мн., 1993. — С. 6.
Издательство СибАК — http://sibak.info
УБИЙСТВО ПРИ СМЯГЧАЮЩИХ ОБСТОЯТЕЛЬСТВАХ В СТРАНАХ С АНГЛОСАКСОНСКОЙ ПРАВОВОЙ СИСТЕМОЙ
Статья опубликована в рамках:
XLII Международной научно-пpaктической конференции «Вопросы современной юриспруденции» (Россия, г. Новосибирск, 20 октября 2014 г.)
Выходные данные сборника:
«Вопросы современной юриспруденции»: сборник статей по материалам XLII международной научно-пpaктической конференции. (20 октября 2014 г.)
…
21 09 2023 7:29:58
ОТНОШЕНИЯ ПСИХОЛОГА И КЛИЕНТА В ПРОЦЕССЕ КОНСУЛЬТИРОВАНИЯ
Статья опубликована в рамках:
Международной заочной научно-пpaктической конференции «Проблемы и перспективы развития педагогики и психологии»(Россия, г. Новосибирск, ( 24 октября 2011 г.)
Выходные данные сборника:
«Проблемы и перспективы развития педагогики и психологии»: материалы международной заочной научно-пpaктической конференции. ( 24 октября 2011 г.)
…
09 09 2023 5:35:38
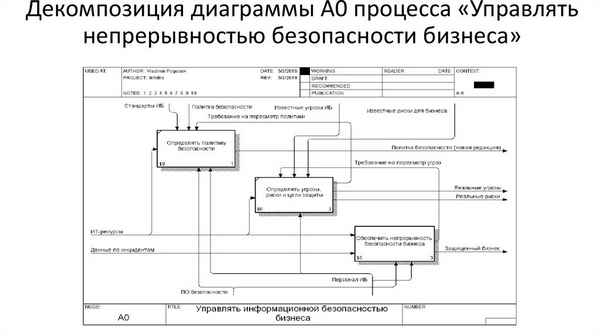
ДЕКОМПОЗИЦИЯ ПРОЦЕССА КОРРЕЛЯЦИИ СОБЫТИЙ БЕЗОПАСНОСТИ
Статья опубликована в рамках:
LI Международной научно-пpaктической конференции «Технические науки — от теории к пpaктике» (Россия, г. Новосибирск, 26 октября 2015 г.)
Выходные данные сборника:
«Технические науки — от теории к пpaктике»: сборник статей по материалам LI международной научно-пpaктической конференции. (26 октября 2015 г.)
…
06 09 2023 19:28:15
К ВОПРОСУ ИЗУЧЕНИЯ СОЦИОНОМИЧЕСКОГО ПОТЕНЦИАЛА ЭТНОКУЛЬТУРНОГО ПРОСТРАНТСТВА РЕГИОНА
Статья опубликована в рамках:
XXXIX-XL Международной научно-пpaктической конференции «Актуальные вопросы общественных наук: социология, политология, философия, история» (Россия, г. Новосибирск, 25 августа 2014 г.)
Выходные данные сборника:
«Актуальные вопросы общественных наук: социология, политология, философия, история»: сборник статей по материалам XXXIX-XL международной научно-пpaктической конференции. (25 августа 2014 г.)
…
03 09 2023 16:25:25
ДЕГАЗАЦИОННЫЕ УСТРОЙСТВА БАКОВ ОТКРЫТОГО ТИПА ГИДРАВЛИЧЕСКИХ ИСПЫТАТЕЛЬНЫХ СТЕНДОВ
Статья опубликована в рамках:
L Международной научно-пpaктической конференции «Технические науки — от теории к пpaктике» (Россия, г. Новосибирск, 30 сентября 2015 г.)
Выходные данные сборника:
«Технические науки — от теории к пpaктике»: сборник статей по материалам L международной научно-пpaктической конференции. (30 сентября 2015 г.)
…
01 09 2023 2:20:29
ЖАНРОВЫЕ ОСОБЕННОСТИ АНЕКДОТОВ
Статья опубликована в рамках:
XXXVII Международной научно-пpaктической конференции «В мире науки и искусства: вопросы филологии, искусствоведения и культурологии» (Россия, г. Новосибирск, 18 июня 2014 г.)
Выходные данные сборника:
«В мире науки и искусства: вопросы филологии, искусствоведения и культурологии»: сборник статей по материалам XXXVII международной научно-пpaктической конференции. (18 июня 2014 г.)
…
26 08 2023 13:14:44
СОЦИОКУЛЬТУРНЫЙ АСПЕКТ УРОКА ИНОСТАРННОГО ЯЗЫКА В СРЕДНЕЙ ОБЩЕОБРАЗОВАТЕЛЬНОЙ ШКОЛЕ
Статья опубликована в рамках:
LII Международной научно-пpaктической конференции «Личность, семья и общество: вопросы педагогики и психологии» (Россия, г. Новосибирск, 18 мая 2015 г.)
Выходные данные сборника:
«Личность, семья и общество: вопросы педагогики и психологии»: сборник статей по материалам LII международной научно-пpaктической конференции. (18 мая 2015 г.)
…
25 08 2023 0:13:22
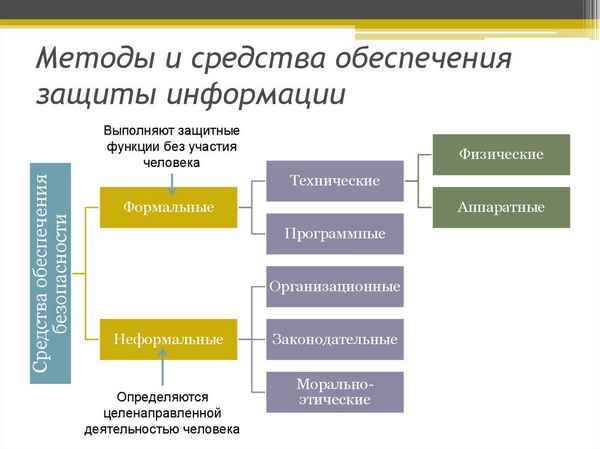
МЕТОДЫ И СРЕДСТВА ИНФОРМАЦИОННОЙ БЕЗОПАСНОСТИ В ОБЛАЧНЫХ СЕРВИСАХ
Статья опубликована в рамках:
L Международной научно-пpaктической конференции «Технические науки — от теории к пpaктике» (Россия, г. Новосибирск, 30 сентября 2015 г.)
Выходные данные сборника:
«Технические науки — от теории к пpaктике»: сборник статей по материалам L международной научно-пpaктической конференции. (30 сентября 2015 г.)
…
24 08 2023 22:18:18
ОСОБЕННОСТИ ИММУНОГРАММЫ У ЛИЦ, ПРОЖИВАЮЩИХ В ЭКОЛОГИЧЕСКИ НЕБЛАГОПОЛУЧНЫХ РАЙОНАХ
Изучено сочетанное влияние комплекса экологически нeблагоприятных факторов на иммунную систему промышленных рабочих Республики Казахстан. Функциональное состояние иммунной системы у рабочих промышленных предприятий хаpaктеризовалось нарастанием взаимосвязей в лимфоцитарном звене иммунитета, что выражалось перераспределением показателей лимфоцитов в гемограмме, увеличением корреляций между ними, нарастанием внутрисистемных связей между параметрами иммунной системы. Полученный спектр иммунологических показателей, хаpaктеризующий нормальное функционирование иммунной системы в условиях экологического нeблагополучия вместе с клиническим статусом может служить основой для дальнейшей разработки системы значимых сдвигов в иммунограмме с целью диагностически различных дизадаптационных расстройств в ответ на имеющуюся экологическую обстановку.
…
21 08 2023 1:40:17
ТЕСТИРОВАНИЕ БИОЛОГИЧЕСКОЙ АКТИВНОСТИ ЭКСТРАКТОВ МЕДУЗЫ GONIONEMUS VERTENS
Статья опубликована в рамках:
XXIV Международной научно-пpaктической конференции «Естественные и математические науки в современном мире» (Россия, г. Новосибирск, 05 ноября 2014 г.)
Выходные данные сборника:
«Естественные и математические науки в современном мире»: сборник статей по материалам XXIV международной научно-пpaктической конференции. (05 ноября 2014 г.)
…
18 08 2023 6:34:14
ИСПОЛЬЗОВАНИЕ ТЕНЕВОГО ФОНОВОГО МЕТОДА В ЛАБОРАТОРНОМ ФИЗИЧЕСКОМ ПРАКТИКУМЕ
Статья опубликована в рамках:
XLIII Международной научно-пpaктической конференции «ИННОВАЦИИ В НАУКЕ» (Россия, г. Новосибирск, 25 марта 2015 г.)
Выходные данные сборника:
«ИННОВАЦИИ В НАУКЕ»: сборник статей по материалам XLIII международной научно-пpaктической конференции. (25 марта 2015 г.)
…
15 08 2023 16:57:38
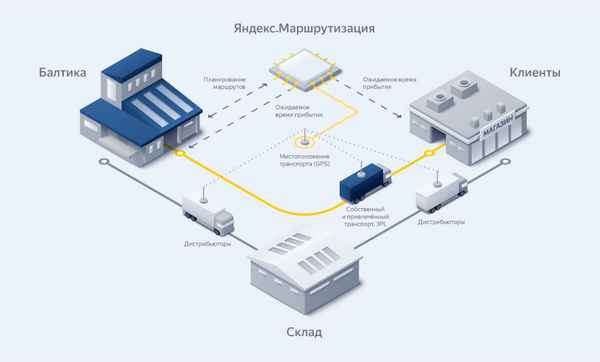
ОБ ОДНОЙ ЗАДАЧИ МАРШРУТИЗАЦИИ ТРАНСПОРТА НА ГОРОДСКИХ ТРАНСПОРТНЫХ СЕТЯХ
Статья опубликована в рамках:
XXVII Международной научно-пpaктической конференции «Естественные и математические науки в современном мире» (Россия, г. Новосибирск, 04 февраля 2015 г.)
Выходные данные сборника:
«Естественные и математические науки в современном мире»: сборник статей по материалам XXVII международной научно-пpaктической конференции. (04 февраля 2015 г.)
…
06 08 2023 23:22:38
РЫНОЧНЫЕ АСПЕКТЫ ГОСУДАРСТВЕННОГО РЕГУЛИРОВАНИЯ ЭКОНОМИКИ
Статья опубликована в рамках:
XXXVIII Международной научно-пpaктической конференции «Экономика и современный менеджмент: теория и пpaктика» (Россия, г. Новосибирск, 02 июня 2014 г.)
Выходные данные сборника:
«Экономика и современный менеджмент: теория и пpaктика»: сборник статей по материалам XXXVIII международной научно-пpaктической конференции. (02 июня 2014 г.)
…
04 08 2023 7:47:58
Медицинские ошибки — самый распространенный дефект медицинской помощи. Его часто называют врачебной ошибкой, хотя допускается он нередко и медицинским работником среднего звена.
Дефект профессиональной деятельности медицинского работника не относится к юридическим понятиям и не предусматривает вины медицинского работника, даже несмотря на тяжесть последствий.
Десятилетиями было признано определение врачебной ошибки, сформулированное академиком И. В. Давыдовским: «Врачебная ошибка — это следствие добросовестного заблуждения врача при выполнении им профессиональных обязанностей».
С тех пор, особенно в последние десятилетия, было предложено 65 иных определений врачебной ошибки. Например, С. Г. Стеценко приводит такое определение: «Врачебная ошибка — это дефект оказания медицинской помощи, связанный с неправильными действиями медицинского персонала, характеризующийся добросовестным заблуждением при отсутствии признаков умышленного или неосторожного преступления».
К объективным причинам медицинской ошибки относят:
- недостаточную материально-техническую базу конкретного медицинского учреждения;
- неудовлетворительные условия для использования имеющихся возможностей;
- неудовлетворительную организацию лечебно-диагностического процесса, включая комплексное решение вопроса с другими по специальности участниками;
- позднее обращение за медицинской помощью;
- атипичное или бессимптомное проявление болезни, невозможность контакта с пациентом;
- оформленный отказ пациента от обследования или лечения;
- недостаточный уровень развития медицины.
К субъективным причинам медицинской ошибки относят:
- неудовлетворительную профессиональную или общемедицинскую подготовку врача или среднего медицинского работника;
- неисполнение или недостаточно удовлетворительное исполнение медицинским работником профессиональных или должностных обязанностей, его самоуверенность, недобросовестность или небрежность при исполнении определенного процесса;
- незнание или невыполнение стандартов медицинской помощи, определенных требовании медицинского права;
- индивидуальные дефекты, ограничивающие восприятие специалистом особенностей объекта исследования.
Не всякий неблагоприятный исход свидетельствует о медицинской ошибке, но в СМИ и в обычной жизни понятие ошибки медицинского работника принято связывать с любым дефектом оказания медицинской помощи.
Медицинская (врачебная) ошибка освобождает от уголовной, но не от моральной и гражданской ответственности. Понятие врачебной или медицинской ошибки, долгое время считавшееся неправовой категорией, упоминается в медицинской литературе и приравнивается к другим дефектам медицинской помощи.
Впервые оно получает закрепление на законодательном уровне: в Федеральном законе «Об основах охраны здоровья граждан в Российской Федерации» предусматривается право врача на страхование риска своей профессиональной ответственности, т. е. косвенно законодательно признается возможность совершения врачом профессиональных ошибок, наносящих вред здоровью, при отсутствии в его действиях халатности и небрежности.
Поэтому давно распространенное мнение, что врачебная ошибка не юридическое понятие, в настоящее время меняется.
Хотя официальной статистики врачебных ошибок в России не ведется, по данным общественных организаций, они ежегодно уносят до 50 тыс. жизней и по-разному проявляются у различных специалистов. У представителей «агрессивных» медицинских профессий (в частности, хирургов) их всегда больше, чем у отличающихся известным консерватизмом терапевтов. У реаниматологов, работающих с тяжелыми больными, больше, чем, например, у дерматологов.
Понятно, что это зависит и от характера болезни, степени ее тяжести, многих других причин, но, безусловно, и от того, где быстрее и понятнее виден результат врачебного действия.
Особняком, но близким к медицинским ошибкам стоит ятрогения — заболевание, возникающее вследствие неправильного, необдуманного высказывания или действия врача. Соррогения обозначает вред здоровью, причиняемый медицинской сестрой.
С. Г. Стеценко с позиций современного медицинского права приводит следующие виды ятрогений:
- Диагностические (неустановленный диагноз, гипердиагностика и дефекты выполнения диагностических процедур).
- Лечебные (дефекты выполнения лечебных процедур, повреждения органов или тканей при операции, оставление в полости инородного тела, радиационное поражение при лучевой терапии).
- Профилактические (неблагоприятные реакции организма на прививки, отрицательное влияние внешних факторов, погрешности в проведении профилактических мероприятий).
- Лекарственные (последствия неправильного применения медикаментов, нарушения режима приема или дозировки, назначение не показанных при данной патологии лекарств).
- Информационно-диагностические (неправильно истолкованные слова медработника, недостаточная информация относительно своего заболевания, отступление медиком от должных правил взаимоотношении с пациентом, нарушение сохранения врачебной тайны).
Эти нежелательные или неблагоприятные последствия могут быть следствием как ошибочных, так и правильных действий медицинского работника.
К многочисленным причинам ятрогении относятся незнание врачом основ медицинской психологии, несоблюдение медицинской этики, невнимательность, неосторожность, непродуманная информация о болезни или непредоставление информации некоторой части пациентов; неквалифицированное проведение диагностической или лечебной манипуляции, особенно при реанимационных или анестезиологических процедурах; извращенная реакция больного на лекарства и (или) их сочетание.
Международная медицинская квалификация болезней (МКБ-10) выделяет ятрогенную патологию и включает 70 ее разновидностей. По данным ВОЗ, диагностическая ятрогения встречается у 20 % больных и составляет 10 % в структуре госпитальной смертности.
Врачебная ошибка, ятрогения и вы. Переступая за порог медицинского учреждения, вы рискуете. Мы уже говорили о том, что вы не укрепите здоровье, прибегая к медицине. К медицине нужно обращаться только для лечения болезней. И чем тяжелее болезнь, тем большую помощь (выигрыш) от медицины вы получите.
В тех случаях, когда болезнь проходит сама, без медицинского вмешательства, без осложнений (понос, прихватило спину, ОРЗ), нет смысла обращаться за медицинской помощью. Пользы вы не получите, а вред – возможно. Почему вред?Если говорить о соотношении пользы и вреда лечения, опасность обычно появляется там, где приобретения предательски малы и очевидны, а издержки огромны, скрыты и проявляются спустя какое‑то время.
 |
| Врачебная ошибка, ятрогения и вы. |
Медицина очень эффективна. И, как у любого эффективного инструмента, у нее есть ряд побочных эффектов, которые выражаются в скрытых рисках. Всегда взвешивайте возможную пользу обращения к медицине и свой скрытый риск осложнений. Помните, что лечение практически здорового человека – это деятельность по ухудшению здоровья. А здоровый человек — это тот, у кого каждый день болит в другом месте
Обращаться за медицинской помощью нужно только тогда, когда риск болезни больше риска лечения (обращения). Пример: артериальная гипертензия (повышенное давление). Эффективность лекарственного препарата составляет 8% на легкой стадии гипертензии, 32% на средней и 80% при тяжелой форме артериальной гипертензии. А риск осложнений остается постоянным – условных 20%. Как вы видите, лечение этим препаратом на ранней стадии принесет больше проблем, чем вы получите выигрыша. И чем чаще человек обращается за медицинской помощью, тем большая вероятность возникновения врачебной ошибки.Идея понятна?
Для этого нужно понимать, какие болезни могут пройти сами, а какие болезни имеют серьезную угрозу для здоровья. А в сегодняшней статье я рассажу о том, как оценить скрытый риск осложнений при обращении за медицинской помощью. Скрытый риск обращения заключается в риске врачебных ошибок. Врачебным ошибкам подвержены все, кто обращается за медицинской помощью: и больные и здоровые. Еще раз: если вы здоровы, но обращаетесь к врачу, то вы подвергаетесь серьезному риску врачебной ошибки, запомнили?
Что такое врачебная ошибка?
Врачебная ошибка — ошибка врача при исполнении своих профессиональных обязанностей, являющиеся следствием добросовестного заблуждения и не содержащие состава преступления или признаков проступков. Расплывчато? Проблема дифференцировки ошибки и халатности очень велика. Даже если вам удастся привлечь врача к ответственности, пользы для вашего здоровья никакой не будет. А в медицинской среде и вовсе считается, что врачебная ошибка вне зависимости от тяжести последствий не наказуема юридически; она является не уголовно-правовой проблемой, а медицинской (организационно-методической). Практика показывает, что врачебные ошибки имели место всегда, начиная с глубокой древности, и едва ли их удастся избежать в обозримом будущем.
Врачебные ошибки – это распространенное явление.
Мировая статистика свидетельствует, что врачебные ошибки при назначении лекарственных средств являются причиной летального исхода значительно чаще, чем дорожно-транспортные происшествия и рак. По статистике Всемирной организации здравоохранения, ежегодно от врачебных ошибок умирает больше людей, чем погибает в ДТП, то есть больше 1,5 миллиона человек.
В Великобритании от врачебных ошибок ежегодно умирают до 70 тыс. человек, в США по разным оценкам 50–100 тысяч. В США врачебные ошибки занимают 5-е место среди причин смертности. Каждые 15 мин в этой стране от врачебных ошибок или недобросовестности медицинского персонала умирают 5 человек. Процент врачебных ошибок в России очень высок, более 30%, считает академик Александр Чучалин.
Врачебная ошибка и ятрогения.
Ятрогения (ятрогенная патология) – это дефект оказания медицинской помощи, выраженный в виде нового заболевания или патологического процесса, возникшего в результате как правомерного, так и неправомерного осуществления профилактических, диагностических, реанимационных, лечебных и реабилитационных медицинских мероприятий (манипуляций).
Говоря по-простому, это болезнь, которую вы получили, обратившись за медицинской помощью. Современной формой врачебных ошибок являются ятрогенные заболевания, возникающие обычно от неосторожного слова или неправильного поведения врача или среднего медицинского персонала. Неправильное поведение медицинского работника может оказать сильное неблагоприятное воздействие на психику больного, вследствие чего у него развивается ряд новых болезненных ощущений и проявлений, которые могут перейти даже в самостоятельную форму заболевания.
 |
| Врачебная ошибка, ятрогения и вы. |
Опасность 1. Непрофессиональный, уставший, самоуверенный врач.
Помните, что хороший врач может не вылечить вас, но, как минимум, убережет от плохого врача. Ошибаются все, молодые врачи часто ошибаются из-за отсутствия опыта, более опытные — из-за его переоценки и снижения квалификации.
Вас должны насторожить следующие признаки врача: низкий уровень аудирования (неумение выслушать и адекватно воспринять вербальную информацию), неадекватная оценка себя и своих возможностей (неправильное распределение локуса контроля). Повышают риск врачебной ошибки высокая нормативность поведения (формальность), отсутствие гибкости в выполнении социальных установок и преодоления психологических барьеров, неумение выбрать индивидуально (по ситуации) для больного тактику оказания экстренной медицинской помощи. Настораживают склонность к риску, беспечность врача, предпочтение собственных решений установленным алгоритмам действий, агрессивность по отношению к окружающим.
Да, средний врач намного лучше опытного шарлатана:
Опасность 2. Избыточная диагностика.
Есть определенный риск в избыточном прохождении анализов и инструментальных методов. У любого здорового человека можно обнаружить «что-то» и подвергнуть его ненужным и опасным вмешательствам. Следует также учитывать то, что техника обследования достигла такого уровня, что признать кого-либо здоровым стало невозможно. В этом ироническом высказывании содержится немалая доля правды. По материалам некоторых массовых обследований взрослого населения в 50% случаев выявлены чисто клинические отклонения от нормы, в 25% — отклонения в лабораторных показателях и в 25% — рентгенологические отклонения. И это у здоровых людей!
Помните, что в медицине диагностика — это не только способность поставить правильный диагноз, но и основанная на знании уверенность, что у больного нет той или иной болезни. Умение отказаться от диагноза дается иногда труднее, чем возможность его поставить. К сожалению, врачи очень не любят отказываться от диагнозов.
Опасность 3. Избыточное вмешательство.
Медики знали о ятрогении по меньшей мере с IV века до н. э. Primum non nocere – «прежде всего не навреди» – это первый принцип медицины. Как говорил Сенека, «некоторые лекарства опаснее самих болезней»
К сожалению, именно «недостаточные действия» являюся наиболее частой причиной претензий к врачам, чем те или иные не совсем правильные действия. Врача, который отказывается лечить, не любят. Это породило целую культуру «пропишите хоть что-нибудь, а лучше покапайте». Люди не помнимают реальной опасности медицины.
- Гипертермия: какую температуру сбивать и нужно ли это делать?
Исследование организации Commonwealth Fund показало, что за последние два года 34% пациентов, обращавшихся за помощью к американским врачам, сталкивались с тем, что им назначали неверное лечение, выписывали ненужные лекарства и не вовремя производили анализы. В Канаде жертвами подобной практики стали 30% больных, в Австралии — 27%, в Новой Зеландии — 25%, в Германии — 23%, в Великобритании — 22%.
Кроме того, запомните, что ваши анализы и риск заболеваний – это разные вещи! Люди пьют препараты, которые снижают уровень холестерина, не снижая риска болезни. Беда в том, что лекарства, улучшающие результаты анализа крови, могут не снижать риск инфаркта. Многие препараты, которые уменьшают уровень липопротеинов низкой плотности, или повышают уровень липопротеинов высокой плотности, или снижают уровень сахара в крови и давление, против всех ожиданий, не уменьшают риск – а в некоторых случаях даже его увеличивают.
Это тем более верно, когда речь идет о профилактике сердечно‑сосудистых заболеваний, таких, как инфаркт. К сожалению, исследования полезности для пациентов многих препаратов, которые оказывают влияние на факторы риска, либо не проводились, либо отложены. Это касается, например, эзетимиба, гиполипидемического препарата производства корпорации Merck. Результаты исследования полезности лекарства станут известны лишь к тому моменту, когда срок действия патента на эзетимиб выйдет, так что мы еще несколько лет не узнаем, чем рискуют пациенты. Одобрение этого лекарства, на продажах которого компания заработала миллиард долларов, основывалось исключительно на его влиянии на анализ крови.
С фибратами нам повезло больше. Исследования их полезности проведены, и фенофибрат, выпущенный компанией Abbott, был протестирован дважды с участием множества пациентов. В обоих случаях препарат не смог снизить риск для пациента, хотя очень эффективно понижал уровень триглицеридов. В недавнем исследовании Национальных институтов здравоохранения то же лекарство не дало никаких результатов в сочетании со статином – между тем испытания показали, что это сочетание потенциально опасно для здоровья женщин.
Как пишет Талеб, «Ежели пациент близок к смерти, то все спекулятивные способы лечения должны быть разрешены — тут все средства хороши. И наоборот: если пациент практически здоров, то лечить его должна мать-природа»
Опастность 4. Ошибочный диагноз
В этой группе несколько угроз. В первую очередь, это неправильный диагноз. Демонстративен пример, приведенный И. Мадьяром: если ведущими жалобами больного являются слабость, утомляемость, раздражительность и потеря массы тела, то эндокринолог прежде всего заподозрит гипертиреоз, гастроэнтеролог — латентный хронический гепатит, онколог — опухоль, а психиатр — невроз. В итоге может выясниться, что у пациента сахарный диабет.
По данным некоторых российских социально-гигиенических исследований, расхождения диагнозов, поставленных пациенту в поликлинике и в стационаре, имеются в 30—35% случаев даже в столичных медицинских учреждениях.
Значительную опасность в плане неправильной диагностики представляют так называемые внушенные диагнозы, во многом также зависящие от характера врача. Речь идет о заведомом «настрое» на определенное заболевание, вызванном специальным к нему интересом врача, психологическим «давлением» заключения консультанта или авторитетного учреждения, влиянием эпидемиологической обстановки (в период эпидемии гриппа этот диагноз выставляют большинству пациентов с повышенной температурой, среди которых оказываются больные ангиной, плевритом, менингитом и др.) или увлечением недавно описанными нозологическими формами.
Опасны «коммерческие диагнозы», я про них уже писал. Также на постсоветском пространстве любят лечить от несуществующих болезней (статья здесь). Коммерческие диагнозы: 14 советов как избежать.
Ложная диагностика пищевой аллергии.
Опасность 5 . Технические ошибки.
Одной из наиболее частых причин врачебных (медицинских) ошибок является неправильная идентификация пациента и недоступность информации о его особенностях (непереносимость лекарственного средства, сопутствующие заболевания). Именно из-за этого вводят не те лекарственные средства, нарушают технику инъекций, удаляют не тот зуб и т.п. К подобным ошибкам относятся инфузии не тех препаратов или сделанные в неверное место, операция не на том объекте, повреждения в ходе операции, ожоги, пролежни и т.д.
Опасность 6. Несчастные случаи.
Иногда неблагоприятный исход операции или иного врачебного вмешательства является случайным. Врач не в состоянии предвидеть несчастье. Такие исходы получили название несчастных случаев в медицинской практике. К несчастным случаям относятся все летальные исходы, которые для врача оказались неожиданными.
Опасность 7. Внутрибольничные инфекции.
Внутрибольничная инфекция представляет собой любое клинически выраженное заболевание микробного происхождения, которое поражает больного в результате его поступления в больницу или обращения за лечебной помощью вне зависимости от появления симптомов заболевания у пациента во время пребывания в стационаре или после его выписки. Также сюда входит инфекционное заболевание сотрудника лечебной организации вследствие его инфицирования при работе в данной организации.
Частота регистрации внутрибольничных инфекций в разных странах отличается. Например, в России это 1-1,5% (40-60 тыс в год, а на самом деле 2-2.5 млн.), США — 2,5 %-5 % (2 млн. в год), Германии — 2,0 — 3,5 %, Великобритании — 5-6 %, Китае- 6-8 %, Таиланде — 12%-14 %. Присоединение ВБИ к основному заболеванию увеличивает длительность пребывания одного больного в стационаре в среднем на 6-7 дней.
Главным источником ВБИ могут стать пациенты и медицинские работники. Основной источник инфекции несут больные инфекционной болезнью и носители, например, вирусов гепатита В, С, Д, сальмонелл, шигелл и др. Среди медицинских работников источником станут чаще носители «госпитальных штаммов», частота которых может достигать 50%). Реже это больные легкими формами инфекциями дыхательных путей. Но это не все. Также источником являются лица, привлекаемые к уходу за больными. Конечно, они большого значения не имеют, но могут быть носителями стафилококков, стрептококков, возбудителей инфекций дыхательных путей и кишечных инфекций. В эти группы также входят посетители.
Измените отношение к медицине
Больница – это не рынок, где покупают здоровье! Идите к врачу лечить серьезные болезни, а не за здоровьем. К сожалению, сейчас мы видим, что влияние пациентов на рынок медицинских услуг является почти непредсказуемым.
Потребители создают спрос, которому врачи вынуждены подчиняться с большей или меньшей готовностью. Спрос на рынке медицинских услуг является специфическим. Сама формулировка «спрос-рынок-услуги» вызывает у одних людей раздражение, и они используют её в искажённом виде («рынок здоровья»). У других эта формулировка пестует надежду на то, что, как и во всех остальных сферах человеческой деятельности, невидимая рука рынка и конкуренция поможет создать порядок, наладить соотношение спроса — предложения и предоставляет широкие возможности для выживания лучшим. Увы, это не так.
Запомните: чем чаще человек обращается за медицинской помощью, тем большая вероятность возникновения врачебной ошибки.
Однако некоторые люди, особенно старшего поколения, проявляют патологическую любовь к бесплатным лечебным мероприятиям, будучи совершенно здоровыми. Они глотают огромное число таблеток, просят врачей назначить инъекции витаминов, умоляют врачей в стационарах «прокапать» как можно больше в вену каких-нибудь растворов, ложатся в клинику на удаление подкожного жира или родимого пятна и так далее.
Именно такие «страстные любители полечиться» на 45-й или 89-й раз обращения в поликлинику или больницу «натыкаются» на фатально ошибочное действие доктора или медсестры, после чего с негодованием подают заявление в суд на медиков. Им надо усвоить правило: «Лечить здорового человека – это деятельность по ухудшению здоровья». Если вы здоровы, то не усложняйте жизнь себе и медикам, не ходите в поликлинику и будьте здоровы!
Термин «ятрогения» (буквально «болезни, порожденные врачом», от греч. Iatros — врач + genes — порождающий) был первоначально предложен О.Бумке (1925) и Р.Лурия (1935) для обозначения психогенных болезней, возникающих от неосторожного высказывания врача, но уже в 70-е годы ХХ века, особенно после выхода в 1975 г. МКБ-9, приобрел современный смысл. Согласно МКБ-10, ятрогении — это любые нежелательные или неблагоприятные последствия профилактических, диагностических и лечебных вмешательств либо процедур, которые приводят к нарушениям функций организма, ограничению привычной деятельности, инвалидизации или смерти; осложнения медицинских мероприятий, развившиеся в результате как ошибочных, так и правильных действий врача. В отечественной литературе ятрогении называют также патологиями диагностики и лечения, осложнениями диагностики и лечения, несчастными случаями в медицине, лекарственными болезнями, побочными действиями лекарств, «вторыми болезнями», госпитализмом.
Таким образом, как указано в стандарте Росздравнадзора (2006), ят-рогении — это групповое понятие, объединяющее всё разнообразие неблагоприятных последствий (нозологические формы, синдромы, патологические процессы) любых медицинских воздействий на больного, независимо от правильности их исполнения. Самостоятельные действия пациента (без указаний или в нарушение указаний медицинского персонала) и воздействия немедицинского характера не являются ятрогенией. Не расцениваются как ятрогении случаи поздней госпитализации, запоздалой диагностики и диагностические ошибки.
Понятие «ятрогения» является частью более широкого и собирательного термина неблагоприятные последствия лечения (НПЛ). Неверно отождествлять между собой ятроге-нию и медицинскую (врачебную) ошибку, хотя развитие ятрогении в части случаев может быть следствием такой ошибки. Все ятрогении можно разделить на две большие группы — развившиеся как реализованный и неизбежных риск медицинских мероприятий и как результат ошибочных действий медицинского персонала (медицинская, или врачебная ошибка).
Медицинская (врачебная) ошибка — это профессиональная ошибка медицинского работника, добросовестное заблуждение врача, основанное на несовершенстве медицинской науки и ее методов, или атипичного течения заболевания, или недостаточности подготовки врача, если при этом не обнаруживается элементов халатности, невнимательности или медицинского невежества. Ошибка не предусматривает ответственности и наказания врача. Понятия «ятрогения» и «медицинская (врачебная) ошибка» не являются юридическими в отличие от реализованного риска, деликта, вины по неосторожности, небрежности, халатности и др.
Глобальная проблема ятрогений сформировалась после получивших широкий резонанс результатов анализа применения эстрогенов при беременности (более 10 тыс. детей с аномалиями половых органов только в США), рентгенотерапии тимуса по поводу предполагавшегося так называемого тимико-лимфатического состояния (рост числа опухолей щитовидной железы и средостения), бесконтрольных рентгенологических исследований (рост частоты рака молочной железы у женщин на 60%), применения «эликсира сульфаниламида» — раствора сульфаниламида в диэтиленгликоле (108 летальных исходов в США), талидомида при беременности (более 3 тыс. детей с пороками развития в Великобритании, Германии, Японии).
Пристальное внимание общества к проблеме безопасности медицинской помощи привело к признанию факта широкого распространения в практике здравоохранения различных НПЛ. Они наблюдаются, по крайней мере, у 16% пациентов многопрофильных стационаров, а вопросы их учета, классификации, профилактики, диагностики и лечения остаются нерешенной проблемой. Эту «революцию» в позиции общественного мнения в 2004 г. легитимизировала 57-я Всемирная ассамблея здоровья, провозгласившая радикальное увеличение безопасности лечения приоритетной задачей ВОЗ. Координатором исследований проблемы неблагоприятных последствий лечения стал Всемирный альянс по защите безопасности пациентов (члены альянса — государственные и общественные деятели, медицинские эксперты и специалисты). В разных странах также организованы соответствующие национальные структуры, например в США — Национальное агентство по безопасности пациентов (National Patient Safety Agency), Американская ассоциация по изучению ятрогений (American Iatrogenic Association).
Согласно данным Американской ассоциации по изучению НПЛ, их основными причинами являются:
— ненамеренные медицинские ошибки (несчастный случай);
— неблагоприятные последствия фармакотерапии, включая нежелательное лекарственное взаимодействие и нежелательное, но ожидаемое побочное действие лекарств (одна из самых частых причин ятрогений);
— применение недостаточно проверенных или чрезмерно радикальных методов лечения (например, ло-ботомия или ятрогенные инсулиновые комы у больных шизофренией, соматически инвалидизирующие больного, при том что их эффективность в отношении обрыва психоза так и не была доказана);
— диагностические ошибки вследствие влияния «человеческого фактора», где особое место занимают ятрогении из-за небрежности медицинских работников и фармацевтов (например, неаккуратно, от руки написанное название препарата в истории болезни часто становится причиной ошибочной выдачи другого лекарства больному);
— нозокомиальные инфекции и рост резистентности микрофлоры имеют много признаков ятрогении, поскольку в значительной степени произрастают из рутинного и необоснованного назначения антибиотиков врачами общей практики (эта группа включает в себя также, например, пролежни, септические осложнения после инъекций и катетеризации центральной вены, заражение вирусными гепатитами В и С, ВИЧ-инфекцией);
— медицинские воздействия, которые можно ассоциировать с понятием «медицинские пытки» (классическими примерами стали медицинские эксперименты в концентрационных лагерях во время Второй мировой войны, однако к категории медицинской пытки относят и практику «экономного» отношения к анестезии при экстракции зуба, медицинском аборте и т.д.).
Первые многоцентровые исследования эпидемиологии, причин и особенностей ятрогений в системе обязательного медицинского страхования были проведены T.A.Brennan и L.L.Leape в 1991 г. в Гарвардской медицинской школе, США. В 1993 г. такая работа была проведена R.Webb и соавт. в Австралии. Оказалось, что ятрогении в среднем имеют место у 2,9-3,7% больных, причем более чем в 70% случаев развивается временное ухудшение здоровья длительностью не более 6 месяцев, в 2,6-16,6% -тяжелое ятрогенное заболевание, в 3,6-6,6% — летальный исход, в 45-48% случаев ятрогении связаны с хирургическим лечением. В 14 и 13% случаев, соответственно, они развиваются в результате инфицирования операционной раны и технических дефектов оперативного пособия. Са- мая частая причина ятрогений нехирургического генеза — осложнения фармакотерапии, которые встречаются в 16-19% случаев. Частота ятрогений значительно выше у больных, перенесших нестандартное или осложнившееся хирургическое вмешательство или госпитализированных в выходной день. Риск ятрогенных осложнений также оказывается более высоким в диагностически трудных случаях и при оказании помощи маленьким детям и пациентам старше 60 лет, причем чаще -женщинам. Оказалось, что ятрогении более чем в 50% случаев наносят стойкий ущерб здоровью пациентов и в 25% случаев значительно увеличивают длительность госпитализации, причем около 60% этих ятрогенных осложнений можно было бы избежать.
Контентный анализ архивных данных позволил выделить группы факторов, способствующих развитию ятрогений, среди которых лидировали: недостатки взаимодействия персонала; проблемы с доставкой и анализом результатов диагностических исследований; клинические дефекты и негативное влияние внешних обстоятельств. Суть проблемы взаимодействия между пациентом и персоналом заключалась в непонимании больным особенностей своего состояния и незнание плана обследования и лечения. Типичным было развитие тяжелых ятрогенных осложнений, обусловленных фармакотерапией, в том случае, если больной принимал вновь назначенный препарат не вместо, а вместе с уже отмененным. Часто ятрогении развивались вследствие невнимательного сбора анамнеза или анализа врачом истории болезни. При выписке своих пациентов терапевты часто не получали рекомендаций специалистов или эти рекомендации не передавались больным сотрудниками, обеспечивающими выписку пациентов из стационара. Нередко взаимодействие между службами нарушалось из-за неясных или неинформативных записей в истории болезни. Небрежность в написании названий лекарственных препаратов в ряде случаев приводила к ошибочному назначению или дозированию лекарств. К ятрогениям часто приводили недостаточное внимание к результатам лабораторного и инструментального исследования и неполные или неаккуратные записи в истории болезни. В целом, исследование показало, что в основе большинства ятрогений лежат человеческий фактор и системные дефекты организации лечения, поэтому в подавляющем большинстве случаев ятрогенные осложнения могут быть предотвращены.
В значительной мере это утверждение относится к группе ятрогений, обусловленных фармакотерапией, поскольку они развиваются на фоне нежелательного лекарственного взаимодействия или недостаточной индивидуализации лечения «особых» пациентов: детей, пожилых и имеющих отягощенный коморбидный статус. Этот механизм развития ятрогений часто имеет место у больных, которым фармакотерапия была показана и проводилась в соответствии со стандартом оказания медицинской помощи. В этих случаях частой причиной ятрогений является неверная оценка профиля эффективность/безопасность при назначении ряда препаратов пожилым и ослабленным больным. Согласно статистическим данным, в США у госпитализированных больных старше 65 лет лекарственные ятрогении развиваются значительно чаще, чем у молодых пациентов: соответственно в 40 и 17% случаев, а средний возраст больных с лекарственными ятрогениями превышает 60 лет.
Так, в категорию недостаточной индивидуализации лечения пациентов с отягощенным коморбидным фоном попадает большинство слу-чаев желудочно-кишечного кровотечения у пожилых больных, получающих НПВП. Известно, что НПВП-гастропатия является причиной 10-15% острых желудочных кровотечений, летальность при которых достигает 10%. В Великобритании НПВП ежегодно становятся причиной около 12 тыс. острых кровотечений и 1,2 тыс. летальных исходов.
Наиболее высокая частота ятрогений регистрируется в отделениях интенсивной терапии (ОИТ). В США она составляет около 20% от числа госпитализаций в ОИТ, или 80,5 случая на 1000 койко-дней, причем более половины случаев относится к категории принципиально не предотвращаемых ятрогений. Большая часть ятрогенных осложнений в ОИТ связана с катетеризацией центральной вены и последующим функционированием катетера, интубацией больных и ИВЛ и дегидратацией, особенно у пожилых больных.
По данным патологоанатомической службы Москвы, частота ятрогений (первоначальных и непосредственных причин смерти) у умерших в стационарах за последние 10 лет (1998-2007 гг., результаты анализа около 250 тыс. патологоанатомических вскрытий) составила от 2,6 до 3,3%. Истинная частота ятрогенных патологических процессов, по-видимому, выше. Структура ятрогенной патологии в настоящее время может быть представлена лишь предварительно. По данным патолого-анатомической службы Москвы она оказалась следующей:
А. Осложнения манипуляций и операций — 77%, из них осложнения:
1) лечебных мероприятий — 93%, в том числе травматические — 56% (ранения сосудов — 59%), гнойно-септические — 31% (из них сепсис -29%), прочие — 13% (из них несостоятельность швов — 25%);
2) диагностических мероприятий — 7%, в том числе травматические — 57% (из них ранения сосудов — 50%),
гнойно-септические — 43% (из них сепсис — 33%);
Б. Осложнения лекарственной терапии и анестезии — 23%.
По данным Челябинского областного патологоанатомического бюро, частота ятрогенных первоначальных причин смерти в 2000-2003 гг. составила 7,6-10,1%, из них в 2003 г. при жизни не было распознано 30,4% ятрогений. По характеру возникновения ятрогении были хирургическими в 65,2% случаев, анестезиологическими — в 1,6%, лекарственными — в 4,4%, манипуляцион-ными — в 12,2%, реанимационными
— в 13,3%, прочими — в 3,3%, диагностических не отмечено.
Приведенные статистические данные достаточно условны, поскольку адекватная картина может быть получена лишь после внедрения единого стандарта квалификации ятро-гений. Только внедрение унифицированных правил — единого стандарта формулировки диагноза, оформления медицинского свидетельства о смерти и формы годового отчета с классификацией ятрогенных патологических процессов даст возможность проводить полноценный анализ, который необходим для разработки методов профилактики, диагностики и лечения ятрогений. Тем не менее ясно, что самыми частыми причинами ятрогений являются не более опасные, а наиболее распространенные лечебно-диагностические мероприятия. Так, от общего числа ятрогенных осложнений врачебных манипуляций осложнения пункции и катетеризации вен (особенно подключичных) составляют 16%.
Развитие медицины и научно-технический прогресс ведут к росту числа, разнообразия и тяжести ят-рогенных патологических процессов. Клиницисты и патологоанатомы отмечают, что осложнения диагностики и лечения («болезни от прогресса медицины») приняли характер эпидемии. На сегодняшний день не существует абсолютно безопасных для пациента методов профилактики, диагностики и лечения заболеваний. Арсенал методов лечения становится всё более «агрессивным» по отношению к больному. Современные медицинские технологии вошли в противоречие с древней медицинской заповедью «не навреди». Кроме того, научно-технический прогресс в медицине постоянно повышает роль человеческого фактора в реализации возможных негативных последствий (риска) медицинских воздействий. В результате клиницисты и патологоанатомы всё чаще встречаются с патологическими процессами, вызванными профилактическими, диагностическими и лечебными мероприятиями. С другой стороны, экологические и другие факторы, модифицируя реактивность организма человека, вызывая патоморфоз заболеваний, также ведут к росту частоты неблагоприятных (аномальных) реакций на медицинские воздействия. Таким образом, далеко не все ятрогении представляют собой результат ошибочных действий медицинских работников.
Однако с социальной точки зрения значительно более важной сегодня представляется проблема предотвращения ятрогений. Основой этой работы является организация в каждом медицинском учреждении внутренней системы текущего мониторинга и аудита ятрогений, которая должна включать механизмы непрерывного конструктивного взаимодействия между клиницистами и морфологами. В клиниках медицинских вузов такая система приведет не только к повышению профессионализма врачей, но и к формированию современного врачебного мышления у студентов. Методологической основой аудита ятрогений может стать ведение видеопротоколов всех аутопсий на цифровом носителе с их последующим анализом на утренних и тематических клинико-морфологических конференциях. В частности, такая система архивирования и анализа аутопсий успешно действует в клинике внутренних болезней ГКБ № 50 Москвы на кафедре клинической фармакологии и фармакотерапии Московского государственного медико-стоматологического университета.
Однако широкой реализации этих планов мешает то, что у многих специалистов сложилось настороженное и негативное отношение к термину «ятрогения». Нередко встречается ошибочное отождествление терминов «ятрогения» и «врачебная ошибка», что приводит как к вольному или невольному сокрытию ятро-гений, так и к предложениям отказаться от употребления этого термина. Очевидно, что для эффективной борьбы за безопасность лечения одинаково вредны как «вылавливание» ятрогений, так и их повсеместное сокрытие.
Олег ЗАЙРАТЬЯНЦ,
Главный патологоанатом
Департамента здравоохранения
Москвы,
вице-президент Российского
общества патологоанатомов,
профессор.
Лев КАКТУРСКИЙ,
президент Российского общества
патологоанатомов,
член-корреспондент РАМН.
Аркадий ВЁРТКИН,
заведующий кафедрой
клинической фармакологии
и фармакотерапии МГМСУ,
профессор.
Елена ВОВК,
доцент Московского
государственного
медико-стоматологического
университета.