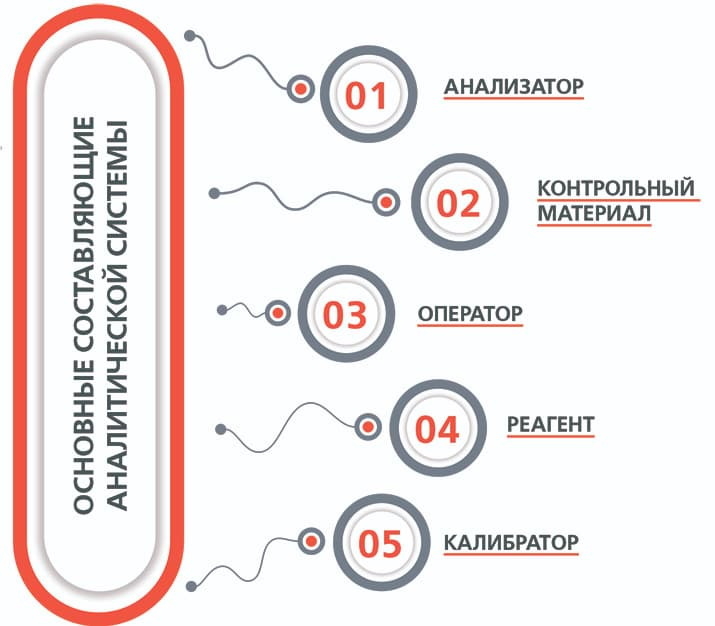
Клинико-химические, как и все количественные измерения, принципиально отягощены возможностью ошибок. Весь процесс клинического исследования можно разделить на 4 этапа: взятие пробы, хранение пробы, анализ, оценка и выдача результата. Ошибки, возникающие на разных этапах работы, бывают внелабораторного и внутрилабораторного характера.
Внелабораторные ошибки
Существенным источником внелабораторных ошибок является трудность учета времени последнего приема пищи больным. Поэтому следует унифицировать время взятия крови и применять для исследования кровь, взятую натощак. Эмоциональное состояние пациента, время суток, положение тела больного оказывают влияние на количественные и качественные показатели крови.
Все указанные выше факторы погрешностей связаны с состоянием больного. Но нельзя недооценивать и ряд других факторов, которые также отражаются на качестве результатов: техника взятия крови, используемые при этом инструменты, сосуды, в которых хранится кровь. Иглы, применяемые для взятия крови, должны иметь достаточно большой диаметр, чтобы не возникало повреждения эритроцитов. Посуда и инструменты для взятия крови не должны содержать следов моющих средств, должны быть сухими.
Весьма существенной причиной возникновения погрешностей анализа является нарушение условий хранения проб. Уже одно более длительное стояние сыворотки над эритроцитами может привести к изменению концентраций компонентов. Сыворотка должна быть отделена от кровяного сгустка не позднее двух часов после взятия крови.
Упомянутые источники погрешностей не поддаются качественному и количественному контролю, их в большинстве случаев не очень легко распознать, исключить погрешности можно только тщательной и кропотливой работой. Следует добиться стандартизованных условий, обязательных при взятии проб крови. Необходимо регулярное инструктирование персонала клиник и амбулаторий о правилах и условиях сбора и хранения материала для различных клинико-диагностических исследований.
Внутрилабораторные ошибки
Надежность результатов исследования при проведении анализов в лаборатории зависит от целого ряда факторов. Погрешность в аналитическом процессе — это внутрилабораторные ошибки, появление и предупреждение которых зависит только от работников лабораторий.
Результаты анализов в большой мере зависят от индивидуальных способностей лабораторного персонала, важным фактором является и качество применяемых измерительных инструментов. Существенным источником ошибок является приготовление стандартных растворов, который может иметь иную концентрацию, чем должна быть по расчету. Многочисленность применяемых методов, из которых большая часть уже устарела, также является частой причиной многих ненадежных результатов. Помочь этому может последовательное внедрение унифицированных методов.
Наиболее распространена следующая классификация ошибок. Различают три основных вида ошибок: грубые, случайные и систематические.
Грубая ошибка — это одиночное значение исследуемого компонента, выходящее за пределы установленного для данного компонента области (за допустимые пределы погрешности). Причиной грубых ошибок является недостаточная тщательность в работе.
Случайная ошибка — одиночное значение, не выходящее за пределы установленной для данного компонента области. Случайными называются неопределенные по величине и знаку ошибки, в появлении каждой из которых не наблюдается какой-либо закономерности. Эти ошибки происходят при любом аналитическом определении. Наличие их сказывается в том, что повторные определения того или иного компонента в данном образце, выполненные одним и тем же методом, дают как правило несколько различающиеся между собой результаты. Случайные ошибки практически невозможно исключить совсем, они могут возникать из-за негомогенности пробы материала, недостаточно высокого качества оборудования, чаще случайные ошибки вызываются субъективными факторами. Этот вид ошибок можно значительно ограничить после оценки их размера, величина ошибки (разброс данных) является мерилом воспроизводимости лабораторных результатов. Чем меньше величина случайных ошибок, тем лучше воспроизводимость исследований. Распространенным способом характеристики воспроизводимости результатов является величина среднеквадратического отклонения.
Для суждения о правильности анализа совпадение или расхождение результатов параллельных проб не имеет значения. В этом случае на первый план выступают систематические ошибки.
Систематическими ошибками называют погрешности, одинаковые по знаку, имеющие определенную причину, влияющие на результат либо в сторону увеличения, либо в сторону уменьшения его. Систематические ошибки можно обычно предусмотреть или же ввести соответствующие поправки (ошибки методического характера). Систематические ошибки повторяются при каждом измерении, так как они вызываются постоянными причинами, влияют они на всю серию определений. В качестве причин могут выступать ошибки приборов (автоматические анализаторы, фотоэлектроколориметры) и неправильное приготовление реактивов, индивидуальные особенности работника (ошибочное восприятие окраски пробы). С введением биохимических анализаторов и автоматических дозаторов число случайных ошибок (ошибок манипуляций) уменьшается, но возрастает необходимость контроля за появлением систематических ошибок и увеличивается необходимость в контрольных материалах для их обнаружения. Величина систематической ошибки характеризует правильность результатов анализа.
Общепринятым способом выявления случайных ошибок служит постановка анализа в двух и более параллельных пробах. Для исключения случайных ошибок большое значение может иметь последовательная регистрация анализов, проводимых повторно у одного и того же больного. Регистрация и сопоставление результатов с динамикой клинического течения заболеваний позволяет лаборатории своевременно обратить внимание на немотивированный «скачок» того или иного показателя, который мог быть обусловлен случайной ошибкой.
Обнаружение и предупреждение систематических ошибок составляет более сложную задачу. Необходимо тщательное подведение итогов ежедневной работы лаборатории. Если оказывается, что в один из дней все или большинство результатов по данной методике сдвинуты в какую либо сторону, это должно натолкнуть на мысль о систематической ошибке, необходима самая тесная связь с клиникой.
Возникновению ошибок необходимо противопоставить постоянное измерение точности выполнения анализов, надежность работы лаборатории, т.е. контроль качества исследований.
I. Внелабораторные ошибки.
1.
Канцелярские ошибки, ошибки, при взятии
пробы
2.
Ошибочный больной,
3.
Ошибочный образец, ошибочное заполнение
бланка
II. Внутрилабораторные ошибки (аналитические ошибки)
определяемые
или неопределяемые или случайные
систематические
требуют
статистического
(реактивы,
оборудование) анализа для
заключения
I. Внелабораторные ошибки
1.
Ошибочно назван больной.
Два
больного с одинаковой фамилией (записывают
инициалы, возраст). Неправильно выписан
бланк — направление на другого больного
(созвучная фамилия и т.д.)
2. Ошибочно идентифицирован образец.
-
лаборант
берет образец 25 и отливает сыворотку
в пробирку 26 и т.д. -
после
окончания работы лаборант находит 2
образца под одинаковым номером.
3. Ошибочно заполненные бланки
-
в
образце 198 содержание глюкозы 108 мг,
лаборант выписывает величину 198 мг. -
в
сыворотке исследуют кальций и фосфор,
лаборант результат исследования
записывает наоборот.
4. Ошибки при взятии пробы:
Очень
много факторов влияют на результаты
анализов. Поэтому забор материала,
условия транспортировки унифицированы.
На
результаты исследования влияют:
-
Время
забора материала. -
Положение
больного. -
Нервное
возбуждение, физическая нагрузка. -
Время
года, климат, диагностические и лечебные
процедуры, лекарственные вещества. -
Хранение
и доставка материала:
Спинномозговую
жидкость исследуют и доставляют сразу
же. — 1ч. При длительном хранении мочи
изменяются физико-химические свойства.
Мочу нужно хранить в холодильнике. Можно
использовать консерванты:
-
хлороформенная
вода (5-5,7 мл на 1л воды)-20-30 мл хлороформенной
воды на 1 л мочи. -
жидкость
Мюллера — 10,0 г сульфанила,25 г бихромата
калия,100 г воды. На 100 мл мочи 5 мл смеси. -
несколько
кристалликов тимола.
II.Аналитические ошибки Типы аналитических ошибок и частота их возникновения
Технические
ошибки: Частота
(%)
Калибровка 16
Расчеты 2
Приготовление
пробы 11
Техника
исследования 6
Интерпрекация 4
Систематические
ошибки:
Реактивы 9
Аппаратура 24
ГРУБЫЕ
ОШИБКИ:
одиночное значение исследуемого
компонента, выходящее за допустимые
пределы погрешности.
Причины:
недостаточная тщательность в работе
(неправильная дозировка, ошибки в
расчетах, небрежность в методике)
СЛУЧАЙНЫЕ
ОШИБКИ:
одиночное значение не выходящее за
допустимые пределы погрешности, но
стремящиеся к выходу за эти пределы.
Случайная ошибка происходит при всяком
измерении, поэтому при определении
вещества в пробе повторно, получают не
одинаковые, а различающиеся между собой
результаты.
Причины:
-
Неравномерное
перемешивание пробы. -
Нестабильность
приборов, инструментария -
Неточность
работы персонала (ошибки в пепитировании,
неправильное считывание результатов)
Случайные ошибки
невозможно исключить, но можно ограничить.
СИСТЕМАТИЧЕСКИЕ
ОШИБКИ:
погрешности, одинаковые по знаку,
происходящие от определенных причин,
влияющие на результаты, либо в сторону
увеличения, либо в сторону уменьшения.
Наиболее часто встречаются следующие
виды систематических ошибок.
Причины:
-
Методические
ошибки — зависят от особенностей
применяемого метода (наиболее серьезные
причины и устранить их трудно) -
Ошибки,
зависящие от приборов и реактивов. -
Ошибки
оперативные — неправильное или неточное
выполнение аналитических операций. -
Ошибки
индивидуальные.
Последние три
причины систематических ошибок можно
устранить и свести до минимума.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
ВНУТРИ- И ВНЕЛАБОРАТОРНЫЕ ОШИБКИ ОПРЕДЕЛЕНИЯ. КОНЦЕПТУАЛЬНЫЕ ОСНОВЫ ВЛИЯНИЯ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ НА РЕЗУЛЬТАТЫ КЛИНИКО-БИОХИМИЧЕСКИХ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Среди факторов, способных вызвать отклонение результатов от истинных показателей содержания исследуемых веществ (либо активности ферментов), можно выделить внутри- и внелабораторные.
Лабораторный этап исследования, в котором в наибольшей мере участвуют сотрудники клинико-диагностических лабораторий, включает в себя доприборный и инструментальный периоды.
Возникающие в ходе всего исследования ошибки, согласно существующей классификации, принято подразделять на грубые, случайные, систематические.
Грубые ошибки констатируют в тех случаях, когда результаты анализа претерпевают значительные отклонения от области патологии.
Для случайных ошибок характерно отсутствие закономерности в их появлении, а для систематических — одинаковые по знаку отклонения показателей исследуемого теста.
Внелабораторные, доаналитические ошибки вызываются суточными и сезонными колебаниями концентрации метаболитов в биологических жидкостях (крови, моче и др.), индивидуальными, возрастными, половыми особенностями, характером питания, эмоциональной лабильностью больных (во многом зависящей от состояния вегетативной нервной системы), влиянием физической активности.
Если анализируемое вещество осуществляет циркадный тип изменения в организме, то следует учитывать время суток, на которое приходится взятие крови.
Результаты лабораторного анализа во многом зависят от того, насколько правильно соблюдаются необходимые правила взятия биологической жидкости и подготовки проб на исследование. Для хранения образцов биологических жидкостей требуются специальные контейнеры. Кровь, собранную в одну пробирку, не следует переливать в другую, поскольку связанное с этим дополнительное перемешивание может явиться источником новых ошибок.
Уровень биологической жидкости, взятой в специальную пробирку, не должен превышать соответствующую, нанесенную на ней линию, так как это может привести к ошибкам, связанным с подготовкой пробы. Чрезмерно продолжительное время наложения турникета, а следовательно длительное пережатие в области плеча, приводит к гемоконцентрации и увеличению содержания протеинсвязанных компонентов крови, таких как кальций. Лизис (распад) клеток, обусловленный несоблюдением надлежащих условий сбора проб крови, приводит к появлению ложнозавышенных результатов определения в сыворотке крови внутриклеточных компонентов (в том числе активности лактатдегидрогеназы и содержания калия). Для выполнения некоторых тестов требуется соблюдение специальных условий сбора и хранения проб (так, в случае определения газов крови пробы должны быть направлены в лабораторию «на льду», что предотвращает возникновение ошибок в процессе исследования). Задержка в доставке в лабораторию (на анализ) исследуемого биологического материала также может привести к возникновению ложных результатов (например, снижению уровня глюкозы за счет продолжающихся в крови процессов метаболизма).
К внелабораторным ошибкам определения приводит прием больными лекарственных веществ.
В зависимости от вида фармакологического средства, дозы и способа его применения медикаменты могут:
1. изменять интенсивность патологического процесса;
2. оказывать побочное действие на функцию различных органов и систем;
3. вызывать общий токсический эффект (при передозировке или вследствие кумулятивного действия препарата);
4. интерферировать с определяемым веществом в процессе лабораторного исследования.
Первые три механизма обусловливают фармакологическую, а последний — техническую интерференцию лекарственных веществ.
Динамика лабораторных показателей в условиях проведения больному лекарственной терапии в большинстве случаев соответствует таковой, характерной для самопроизвольной ликвидации патологического процесса (однако может изменяться как вследствие стимулирования защитных механизмов организма, так и свойственного заболеванию нарушения метаболических процессов).
При оценке различных лабораторных изменений следует опираться и на знание механизма фармакологического воздействия лекарственного вещества. Так, например, введение кортикотропина (АКТГ) приводит к повышению секреции надпочечниками кортикостероидов с проявлением эффектов, свойственных этим гормонам: катаболического действия на белковый обмен, интенсификации гликонеогенеза, влияния на электролитный и водный баланс, метаболизм кальция, усиление липолиза.
Известно, что наряду с лечебным воздействием большинство лекарственных препаратов оказывает и нежелательные, побочные эффекты на организм, отражаемые характерными изменениями лабораторных показателей. Так, опиаты (морфин, кодеин) вызывают спазм сфинктера Одди, что нарушает выход альфа-амилазы и липазы в двенадцатиперстную кишку и приводит к повышению активности указанных ферментов в плазме (сыворотке) крови. Препараты группы салицилатов, как правило, вызывают возрастание активности аминотрансфераз плазмы крови.
Повышение энзиматической активности плазмы после приема контрацептивов обусловливается их способностью препятствовать разрушению некоторых ферментов.
Токсическое действие лекарственных препаратов сказывается, прежде всего, на функциональном состоянии центральной нервной системы, печени и почек. Так, используемый для лечения больных туберкулезом изониазид, трансформируясь в организме в изоникотиновую кислоту, высвобождает столь большое количество ионов аммония (особенно в мозге и печени), что они могут быть причиной проявления токсических психозов либо серьезных нарушений функции печени. Ряд антибиотиков (канами-цин и др.) в силу проявляемой ими нефротоксичности способны вызвать протеинурию. Многие из них (стрептомицин и др.) активируют перекисное окисление липидов. Поскольку подавляющее большинство лекарственных препаратов разрушаются в эндо-плазматической сети печеночных клеток с образованием продуктов, легко выводимых из организма, становится понятным, почему печень, функция которой как «центральной лаборатории организма» почти постоянно нарушается при патологии, особенно чувствительна к воздействию лекарств. Известно более 200 фармакологических препаратов, активирующих и ингибирующих активность печеночных ферментов.
Поражение печени в большинстве случаев может проявляться холестазом, который обычно бывает обратимым. Зная химическую структуру вещества, можно оценить потенциальную способность лекарства вызывать холестаз. Он, в частности, может возникнуть после применения контрацептивных стероидов, производных сульфомочевины (тиоурацил, метилтиоурацил, хлорпромазин и др.). Иногда после приема лекарств в печени может возникнуть процесс, по своим морфологическим проявлениям не отличающийся от вирусного гепатита. Одной из форм поражения печени могут явиться тяжелые повреждения ее с зонами центрального гепатоцеллюлярного некроза.
Препараты, конкурирующие с билирубином в процессе экскреции через билиарный тракт (рентгеноконтрастные вещества и др.), способны стать причиной возникновения гипербилирубинемии (не сопровождающейся одновременным изменением других печеночных тестов). Многочисленные медикаменты (сульфаниламиды, изониазид, метилдофа) способствуют увеличению содержания билирубина в сыворотке крови.
Лекарства, не оказывающие влияния на лабораторные показатели при применении в обычных дозах, могут проявлять свое действие при передозировке. Имеет значение и то, что у некоторых больных обнаруживается индивидуальная гиперчувствительность к какому-либо препарату.
Выраженность фармакологической интерференции во многом зависит от длительности приема лекарственных веществ и их дозы.
Техническая интерференция представляет собой вид помех, который может быть обнаружен при добавлении лекарственного вещества к сыворотке крови в ходе последующего выполнения лабораторного исследования. Некоторые лекарственные средства оказывают физические влияния на процесс фотометрического исследования. Так, рибофлавин и каротины повышают значения оптической плотности раствора при определении концентрации билирубина. При флюориметрическом определении катехоламинов (в моче) нежелательное влияние оказывают интенсивно люминесцирующие тетрациклины, хинидин, допегит и др.
Химическая интерференция, нередко приводящая к завышению и занижению показателя теста, обусловлена химическими помехами. Именно они являются наиболее частыми причинами ошибок при исследовании биологической пробы, особенно если методикой не предусматривается предварительное выделение из анализируемого биологического материала измеряемого вещества (например, путем экстракции либо с использованием процедуры тонкослойной хроматографии). Известно, например, что ампициллин завышает результаты определения альбумина по реакции с бромкрезоловым зеленым.
На результаты лабораторных исследований могут оказывать влияние не только сами лекарственные вещества, но также промежуточные или конечные продукты их метаболизма (так, метаболиты пенициллина и толбутамида ложно повышают значения концентрации белка в моче).
Таким образам, отсутствие сведений о характере проводившейся больному терапии и соответствующих знаний об особенностях влияния лекарственных веществ на отдельные лабораторные показатели затрудняет интерпретацию картины лабораторного исследования крови.
Качество результата лабораторного исследования зависит от многих факторов (качества реактивов, оборудования, квалификации лаборантов), важное значение имеет также и качество метода. Для объективной оценки аналитических качеств метода рекомендуется оценка его аналитической надежности.
В отличие от системы контроля качества работы лабораторий, которая должна давать ежедневную информацию о качестве получаемых в лаборатории результатов, оценка аналитической надежности метода — продолжительный процесс, во время которого постепенно накапливается информация об аналитических качествах метода. При оценке надежности метода задача состоит в выявлении погрешностей, зависящих от метода; поэтому важно оценку надежности метода проводить не в одной, а в нескольких точно работающих (референтных) лабораториях с соблюдением всех указаний по применению метода.
Количественные аналитические методы клинических лабораторных исследований разнообразны и используются для определения различных веществ, поэтому описываемые способы оценки надежности метода могут быть пригодны не для всех методов. Оценке аналитической надежности должны подвергаться методы, рекомендуемые для официального утверждения, новые и существенно модифицированные методы.
Основными критериями по оценке метода являются следующие:
Воспроизводимость,
Правильность,
Специфичность,
Чувствительность.
Воспроизводимость
Воспроизводимость результатов — соответствие результатов повторных определений в одном и том же материале. Воспроизводимость не имеет числовой величины, она определяется степенью разброса результатов. Воспроизводимость аналитического метода определяется воспроизводимостью результатов, полученных этим методом.
Понятие, обратное воспроизводимости,— разброс результатов, или аналитическая вариация, зависит от наличия случайных погрешностей и может быть охарактеризовано количественно. В зависимости от условий определения различают аналитическую вариацию в серии, во времени и межлабораторную.
Воспроизводимость метода зависит от случайных погрешностей, обусловленных количеством процедур метода (осаждение, центрифугирования, пипетирование), а также стабильностью окрашенного комплекса и другими причинами. Воспроизводимость рассчитывают:
1. либо по двум параллельным результатам при исследовании различных образцов,
2. либо по результатам повторных определений на одном и том же контрольном материале в течение не менее 20 дней, следующих друг за другом.
Контрольный материал должен быть стабильным в течение всего периода проверки. Можно использовать пригодный слитый биологический материал.
Статистическим показателем разброса результатов является среднеквадратическое отклонение S и относительный показатель разброса результатов — коэффициент вариации V. Сравнивают аналитическую вариацию метода с помощью F-теста.

| Х | результат отдельного определения; |

|
средняя арифметическая; |

|
знак суммирования; |
| d | разница между параллельными определениями; |
| n | число определений; |
| S | среднеквадратическое отклонение; |
| V | коэффициент вариации; |
| F | тест оценки вариации методов. |
Воспроизводимость определяют на разных уровнях концентрации — нормальном и патологическом. Это позволяет более полно охарактеризовать воспроизводимость метода на всем диапазоне измеряемых концентраций. Чем меньше коэффициент вариации, тем выше воспроизводимость результатов, получаемых тем или иным методом.
Такой способ оценки воспроизводимости позволяет объективно оценивать и сравнивать воспроизводимость различных методов.
Правильность
Правильность результатов — соответствие среднего значения результатов повторных определений одного и того же материала должной (номинальной) величине. Правильность не имеет числовой величины, она определяется неправильностью.
Правильность метода определяется правильностью результатов, полученных этим методом, и зависит от наличия систематических погрешностей метода. Систематическая погрешность метода может быть обусловлена рядом причин:
1. неспецифичностью метода;
2. неправильным способом построения калибровочной кривой;
3. использованием калибровочного материала недостаточной степени чистоты;
4. неправильной постановкой холостой пробы и т. д.
Статистическим критерием правильности является средняя арифметическая (X) и степень ее отклонения от должного (номинального) значения. Способами определения правильности могут быть следующие.
Способ добавки — внесение в биологическую жидкость точно взвешенного количества анализируемого вещества и определение его с помощью исследуемого метода.
Способ смешивания проб — биологическая жидкость с низкой и с высокой концентрацией исследуемого вещества смешивается в различных соотношениях.
Способы добавки и смешивания проб (последний может быть применим в методах определения активности ферментов, где невозможно использовать способ добавки) не всегда позволяют определить систематическую погрешность метода. Например, добавленное количество креатинина, определенное по реакции Яффе, может дать хороший процент выявления, однако методы, основанные на реакции Яффе, дают неправильные результаты за счет низкой специфичности метода. Процент выявления вещества, равный 90—110, считается удовлетворительным для клинических лабораторных методов.
Исследование контрольного материала с известным содержанием компонентов — наиболее простой способ оценки правильности. Однако он может быть использован только для быстрой ориентировочной оценки правильности метода. Обязательным условием, ограничивающим возможности этого способа, является использование метода, который указан в аннотации к контрольному материалу. Процедура изготовления контрольного материала, хранение его, вид используемой сыворотки могут в значительной степени изменить истинное содержание компонента. Особенно большим изменениям могут подвергнуться ферменты.
Сравнение методов.Наиболее информативным способом является способ сравнения методов, который позволяет определять общую систематическую погрешность метода. Смысл сравнения методов состоит в сравнении результатов, полученных методом-кандидатом (т. е. методом, правильность которого исследуется) и сравнительным методом, который должен давать правильные результаты. Поэтому крайне важную роль играет правильность метода, используемого для сравнения. Оптимальным для этих целей является применение референтного метода.
Референтный (эталонный) метод — это метод, обладающий максимальной специфичностью, правильностью и воспроизводимостью результатов определения без учета экономических затрат. Он служит главным образом для сравнения методов при оценке аналитической надежности унифицированных и других методов. Однако референтные методы могут быть недоступны лабораториям, и для определения ряда компонентов они еще не разработаны. Поэтому в качестве сравнительных могут использоваться методы, правильность которых исследована, и результаты не дают существенного отклонения от истинных величин.
Для более точной оценки правильности метода-кандидата сравнение методов следует проводить в соответствии с правилами сравнения методов. Эти правила предусматривают точное соблюдение всех письменных указании по применению метода, проведение исследований под контролем качества с применением единого контрольного материала для гарантии стабильности условий исследования. В сравниваемых методах должны быть проверены точность и линейность калибровочных кривых, но возможности применяться одни и те же реактивы, приборы, работа должна проводиться одними и теми же лаборантами. Правильность метода оценивается на всем диапазоне измеряемых концентраций, поэтому рекомендуется исследовать образцы с низкими, нормальными и повышенными концентрациями вещества. Сравнение методов можно проводить на контрольном материале и на биологическом материале, полученном от больных и здоровых лиц: очень важным является выбор метода для сравнения.
Ошибки гематологических исследований
Часть 2
Попова Анна Борисовна,
Постникова Ольга Ивановна,
Жулина Анастасия Анатольевна
ГБПОУ НО «НМК»
1.2.1 Возможные ошибки лабораторных исследований крови
Лабораторный этап обработки проб крови вносит свой вклад в погрешность результатов, которые можно разделить на три вида: случайные, систематические и грубые.
Случайными называются неопределенные по величине и знаку ошибки, в появлении которых не наблюдается закономерности. Случайные ошибки сопутствуют любому измерению, как бы тщательно оно не проводилось, и проявляются в некотором различии результатов измерения одного и того же элемента, выполненного данным методом. Эти развития обусловлены колебаниями:) свойств пробы — негомогенность, неравномерность перемешивания;) точности измерительного инструмента — пипеток, мерной посуды, термо- и фотометрических приборов, счетных камер;) точности работы персонала лаборатории — неточное пипетирование или считывание результатов, ошибка утомления, неверный подбор класса точности инструментов, психологическая ошибка, например, оказание предпочтения каким-либо цифрам и т.д.Величина случайной ошибки характеризует воспроизводимость результатов исследований.
К систематическим ошибкам относятся погрешности, происходящие от определенных причин. Одинаковые по знаку, они либо увеличивают, либо уменьшают истинные результаты. После выяснения причины, вызывающей систематическую ошибку, ее можно устранить или ввести поправочный коэффициент.Причиной систематических ошибок являются:методические ошибки, обусловленные возможностью метода анализа; наиболее серьезная, и трудно устранимая причина искажений результатов;ошибки, зависящие от применяемых приборов и реактивов, определяются точностью приборов, загрязнением реактивов продуктами разрушения тары, взаимодействием с воздушной средой и испарениями других реактивов и др.;ошибки оперативные, происходящие от неправильного или неточного выполнения операции, например, изменение времени окрашивания, неправильное выливание растворов из пипеток;ошибки индивидуальные, зависящие от личных способностей оператора, его органов чувств, привычек.Величина систематической ошибки влияет на всю серию определений и характеризует правильность результатов анализа.
Грубыми ошибками называют полученные одиночные значения анализируемого параметра, выходящие за пределы допустимой величины погрешностей. Причиной грубых ошибок может стать неправильная доза препарата, ошибки в расчетах, небрежность или недостаточная тщательность в работе. Необходимо отличать грубые ошибки от показателей, характеризующих резкие изменения исследуемых параметров; последние проверяются повторными или параллельными анализами.
Среди способов выявления случайных ошибок в лабораторной практике применяют анализ двух (или нескольких) параллельных проб а также последовательное проведение анализов повторно у одного и того же животного. Расхождение результатов свидетельствует об ошибке.Если все или большинство результатов, полученных в течение дня, отличается от обычных значений возможно присутствие систематической ошибки. В поисках ее причин полезным подспорьем являются записи в лабораторном журнале, анализ которых позволяет выявить значение новой партии реактива, составление нового калибровочного графика или реактива, отключение для профилактики холодильника или термостата, замена ламп в фотометре и т.д. Использование автоматических устройств для анализа ведет к сокращению числа случайных ошибок, но увеличивает необходимость контроля за систематическими погрешностями.Таким образом, высокая точность измерений, отражающая близость их результатов к истинному значению измеряемой величины, соответствует малым значениям ошибок всех видов и обеспечивается наряду с контролем всех элементов клинико-диагностических исследований унификацией и стандартизацией методов анализа
Основными источниками ошибок при подсчете эритроцитов являются:
-
Неточное взятие крови в пипетку.Образование сгустка, поглощающего часть клеток и занижающего результатисследования.
-
Недостаточное перемешивание содержимого пробирки перед заполнением камеры.
-
Неправильная подготовка камеры: недостаточное притирание покровных стекол;неравномерное заполнение камеры, образование пузырьков воздуха.
-
Подсчет эритроцитов сразу после заполнения камеры, не выжидая 1 минуту.
-
Подсчет меньшего, чем требуется по методике, количества квадратов.
-
Плохо вымытые камера, пробирки, пипетка, капилляр для взятия крови;недостаточно просушенные пробирки и пипетки.
-
Использование недоброкачественного разводящего раствора.
Основные источники ошибок при подсчете лейкоцитов в камере:
-
Неправильное соотношение объемов крови и уксусной кислоты, взятые в пробирку.
-
Неправильно подготовленный раствор уксусной кислоты (при концентрации большей, чем 5%, часть лейкоцитов может лизироваться, что приведет к занижению результата).
-
Длительное нахождение пробы при температуре выше 28°С, что может ускорить лизис лейкоцитов в образце и привести к занижению результата.
-
Неправильное заполнение камеры Горяева. Как и при подсчете эритроцитов, камеру необходимо оставлять на 1 минуту для оседания клеток.
-
Недостаточно хорошо отмытая после предыдущего определения камера Горяева.Оставшиеся в камере лейкоциты могут завышать результаты анализа.
1.3 Организация и обеспечение качества на постаналитическом этапе
Как и преаналитический этап, этот этап можно разделить на внутрилабораторную и внелабораторную части.
Основной элемент внутрилабораторной части постаналитического этапа проверка квалифицированным лабораторным специалистом результата анализа на предмет его аналитической достоверности, биологической вероятности или правдоподобия, а также сопоставления каждого результата с референсными интервалами. На этапе проверки результатов исследований важно учитывать факторы, препятствующие определению аналита (такие как гемолиз, липемия, избыточная желтушность, парапротеинемия и др) и являющиеся критериями отказа. Степень влияния этих факторов часто зависит от метода измерения аналита, поэтому на преаналитической стадии сомнительная проба может быть принята на исследование. Форматированию бланков отчёта уделяют особое внимание: используется группировка результатов по патофизиологическому принципу с указанием референсных значений, что значительно упрощает трактовку результатов. Эта часть этапа заканчивается подписью (авторизацией) бланка отчёта, т. е. формированием конечного продукта лабораторного процесса и передачей его клиницисту.
Внелабораторная часть — это, прежде всего, оценка лечащим врачом клинической значимости информации о состоянии пациента, полученной в результате лабораторного исследования. Авторизованный отчёт с результатами лабораторных исследований поступает клиницисту, который интерпретирует полученную лабораторную информацию, сопоставляет её с данными собственного наблюдения за пациентом и результатами других видов исследований и использует её для оказания пациенту медицинской помощи.Как и для преаналитического этапа, основная форма контроля качества проведения постаналитического этапа — это периодические внешние и внутренние проверки (аудит).
2. Автоматические методы анализа клеток крови
Гемограммой называют профиль исследований, состоящий из определения количества лейкоцитов, эритроцитов, гематокритной величины и концентрации гемоглобина. Автоматизация в гематологии предлагает новый подход к дифференцированию лейкоцитов. В большинстве случаев отклонения лейкоцитарной формулы от нормального распределения требуют дополнительного исследования мазка крови под микроскопом. На основе анализа тысяч клеток гематологические анализаторы способны представлять данные в виде гистограмм — распределений клеток по размерам. Большинство анализаторов представляет в виде гистограмм распределение по размерам тромбоцитов, лейкоцитов и эритроцитов.Все многообразие гематологических приборов можно разделить на 3 класса с учетом их технической характеристики.класс — полуавтоматические счетчики клеток крови определяющие обычно от 4 до 10 параметров (лейкоциты, эритроциты, гемоглобин, гематокрит, средний объем эритроцита, среднее содержание гемоглобина в эритроците, средняя концентрация гемоглобина в эритроцитарной массе, тромбоциты, средний объем тромбоцита).
Данные приборы в большинстве своем используют в работе предварительно разведенную кровь, поэтому комплектуются дилютерами. В основе подсчета и анализа клеток в счетчиках лежит кондуктометрический метод.класс — автоматические анализаторы, проводящие анализ цельной крови и определяющие до 20 параметров, включая расчетные показатели красной крови и тромбоцитов по объему, а так же проводящие частичную дифференцировку лейкоцитов по 3 параметрам (гранулоциты, лимфоциты и «средние клетки», состоящие преимущественно из эозинофилов и базофилов).
В основе подсчета и дифференцировки клеток в анализаторах данного класса лежит кондуктометрический метод, который дополняется системами внутреннего контроля качества, волюметрического контроля и т.д.класс — высокотехнологические гематологические анализаторы, позволяющие проводить развернутый анализ крови, включая полную дифференцировку лейкоцитов по 5 параметрам (нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты), гистограммы распределения лейкоцитов, эритроцитов и тромбоцитов по объему, скетограммы. В основе работы приборов этого класса лежит комбинация кондуктометрического метода с другими методами (рассеяние лазерного луча, радиочастотный, цитохимический, использование различный дифференцирующих лизатов и т.д.).
Работа с гематологическими анализаторами требует предельной аккуратности и точности, строгого соблюдения требований соответствующих инструкций к прибору. Большинство ошибок и неточностей при работе с гематологическим анализаторами связано с техническими погрешностями: низкое качество разводящих жидкостей, погрешности при заборе крови, грязная посуда, удлинение интервала времени между забором крови или приготовлением разведений и подсчетом клеток и т.п. Однако существует категория ошибок, связанных с особенностью патологических образцов крови.
Концентрация гемоглобина (HGB).В большинстве гематологических анализаторов для определения концентрации гемоглобина используется цианметгемоглобиновый колориметрический или спектрофотометрический метод.
Причины возможных ошибок при определении концентрации гемоглобина:
-
Технические ошибки: нарушение правил забора крови, нарушение инструкции к анализатору, попадание в пробу моющих средств, остатков спирта с пальца пациента, низкое качество реактивов и т.д.
-
Связанные с особенностями исследуемой крови припатологи (завышение результатов анализа): высокий лейкоцитоз (>30·109/л), парапротеинемия (преципитация патологических иммуноглобулинов), агглютинация эритроцитов при парапротеинемиях, аутоиммцнных процессах, уремия (при гиперосмолярности плазмы нарушается лизис эритроцитов), гиперлипопроитеинемия, гипербилирубинемия, внутрисосудистый гемолиз.
Количество эритроцитов в единице объема крови (RBC).
Количество гематологическими анализаторами определяется кондуктометрическим методом.Причины ошибок при подсчете эритроцитов следующие:
-
Технические (см. HGB)
-
Связанные с особенностями исследуемой крови (внутрисосудистый гемолиз эритроцитов, агглютинация эритроцитов, наличие большого числа микро- и шизоцитов (эти элементы паодсчитываютсяангализатором как тромбоциты)
-
Высокий лимфоцитоз (>50·109/л) с преобладанием малых лимфоцитов.
Количество лейкоцитов (WBC).
Увеличение или снижение количества лейкоцитов интерпретируется соответственно клиническому случаю (лейкоцитозы, лейкопении, лейкемоидные реакции и др.) параллельно с анализом изменений в лейкоцитарной формуле.
Причины ошибок при подсчете лейкоцитов:
-
Технические (см. HGB)
-
Связанные с особенностями исследуемой крови
-
Наличие аутоантител к лейкоцитам, формирование агглютинатов лейкоцитов, которые прибор считает как одну клетку
-
Наличия хрупких, легко разрушающихся клеток при лейкозах, тяжелых интоксикациях
В большинстве гематологических анализаторов используется кондуктометрический метод, позволяющий дифференцировать лейкоциты в зависимости от их объема. Результаты исследования отражены в лейкоцитарных гистограммах и цифровом выражении относительного и абсолютного количества различных форм лейкоцитов. В зависимости от категории прибора подсчитывается количество одного, двух, трех и более видов лейкоцитов.Точная дифференцировка лейкоцитов на отдельные популяции, выявление тонких морфологических изменений в клетках возможны только с помощью микроскопического исследования окрашенного мазка крови. Дифференцированный подсчет лейкоцитов гематологическим анализатором — это скрининг, при котором все патологические результаты подлежат последующему микроскопическому исследованию.
Количество тромбоцитов (PLT).
Число тромбоцитов в автоматических счетчиках определяется прямым кондуктометрическим методом. Подсчитываются частицы объемом 2-30 фл.
Ошибки при определении количества тромбоцитов:
-
Технические: неправильное взятие крови (трудности в нахождении вены, венозный застой, повреждение эндотелия и др.) способствуют агрегации тромбоцитов, образованию микросгустков.
-
Ошибки, связанные с особенностями исследуемой крови (наличие антител к тромбоцитам, в результате чего наступает агрегация тромбоцитов, прилипание тромбоцитов к лейкоцитам (сателлитизм) при больших лейкоцитозах).
-
Завышение количества тромбоцитов отмечается при большом количестве микроцитов и шизоцитов.
3. Особенности влияния различных факторов на результаты исследования крови
Изменения клеточного состава периферической крови наблюдается как при патологии, так и в различных физиологических состояниях организма.
На показатели крови могут оказывать влияние физическая и эмоциональная нагрузка, сезонные, климатические, метеорологические условия, время суток, прием пищи, курение и т. д. Так при интерпретации результатов необходимо учитывать такие данные, как возраст, пол, активность пациента и положение его тела в момент взятие крови.С точки зрения физиологии, «нормальными» величинами лабораторных показателей считают значения, определенные у тщательно обследованных групп пациентов среднего возраста без объективных признаков патологии. Показатели, нормальные для группы одного возраста, пола, условий обитания, режима использования и т.д. отражают влияние межиндивидуальных колебаний исследуемых величин и определяют нормативы.
Клеточные и химический состав крови не является постоянным, поскольку отражает количественные и качественный изменения, происходящие при непрерывной смене физиологических процессов в организме: смена физической активности и покоя, приема пищи. Смена сна и бодрствования, влияние биологических ритмов. Эти факторы влияют на индивидуальные колебания показателей крови и соответствуют форме и степени реактивности организма каждого пациента.
Регулярные изменения состава крови наблюдаются в течение суток — суточные ритмы. Хорошо изучены суточные колебания содержания электролитов, стероидов, фосфатов, липидов, сахара, холестерина, кортизола и некоторых других показателей. Для ограничения влияния суточных вариаций на результаты анализа необходимо всегда брать пробы в одно и тоже время дня.Чрезмерное возбуждение пациента во время фиксации и взятии крови может приводить к изменению показателей кислотно-щелочного равновесия, сахара, многих гормонов, количества эозинофилов и лимфоцитов.
Значительные сдвиги активности ферментов связаны с физической нагрузкой. В зависимости от положения тела в пространстве варьируют показатели белка, кальция, калия, альбумина, аспартатаминотрансферазы, кислой и щелочной фосфатаз, фосфора и холестерина.
Еще более возрастает роль лечебных мероприятий, располагающих арсеналом средств интенсивного воздействия физических (тепловые процедуры, разряды тока, ультрафиолетовое облучение, воздействие УВЧ), химических (лекарственные препараты), или биологических (сыворотки, вакцины, аутогематерапия) факторов.
Особым фактором воздействия является оперативное вмешательство, которое, как и любая травма приводит к закономерным неспецифическим изменениям метаболизма, носящим циклический характер.
Большинство современных лечебных средств влияет на результаты лабораторных исследований за счет либо фармакологической (в организме), либо технологической (при анализе пробы) интерференции. К механизмам фармакологической интерференции, или, говоря иначе, наложению изменений за счет лекарственных веществ на показатели данного состояния организма можно отнести:а) изменение интенсивности патологического процесса;б) побочное действие на деятельность различных органов и систем;в) общий токсический эффект при передозировке или кумуляция;Технологическая интерференция лекарства или его метаболитов проявляется во время лабораторного исследования, т.е. ее можно воспроизвести, добавляя определенное вещество к пробе сыворотки крови. Влияние технологической интерференции может носить физический, химический или биологический характер, когда, например, она оказывает воздействие на клеточный состав крови.
4. Информативность и достоверность гематологических тестов
С диагностической точки зрения предметом исследования крови для получения информации о состоянии организма служат:а) структурные характеристики — форма и строение клеток, наличие химических соединений определенной структуры;б) количественные характеристики — размеры и соотношения структурных компонентов клеток, число определенных клеточных элементов, их соотношение, концентрация химических соединений;в) функциональные характеристики — осуществления цикла развития и созревания клеток, кругооборота и превращения химических веществ.
Для определения достоверности полученных результатов лабораторных исследований они должны быть выражены в цифровой форме, по меньшей мере в двоичной системе ответов -да, нет-, используемой в качественной оценке проб. Однако в гематологии все еще значительное распространение имеют словесные формы описания формы, цвета, плотности и гомогенности окраски клеток и их компонентов, соотношения их размеров. С развитием и совершенствованием методов исследования, использования цитометрических и цитофотометрических устройств объективность подученных результатов возрастает.Использование лабораторных показателей для выявления патологии состоит в обнаружении отличия между показателями крови исследуемого и их значениями в норме. При этом необходимо учитывать величину изменчивости биологических систем и колеблемость их параметров в границах гомеостаза в ответ на внешние и внутренние факторы воздействия.
Данные лабораторного исследования являются случайной величиной, так как подвержены влиянию следующих факторов:) биологических, определяющих биологическую вариацию результатов лабораторных исследований в пределах нормальных величин;) диагностических и лечебных мероприятий, проводимых обследуемому, включая реакцию животного на фиксацию, манипуляции иди присутствие исследователя;) условия взятия, хранения и транспортировки биологической пробы, влияние консервантов и антикоагулянтов — доаналитическая вариация;) условия лабораторного анализа: ошибки метода, реактивов, приборов, лаборантов — аналитическая вариация;) патологических, определяющих отклонения результатов гематологических исследований за пределы нормальных величин — патологическая вариация.
Как случайные величины результаты лабораторных исследований крови образуют вариационный ряд с характерным для него расположением большинства величин вблизи его центральной части и рассеиванием к краям ряда, создавая определенное распределение, В связи с тем, что очень многие эмпирические распределения биологических признаков, характеризующихся непрерывной вариацией, приближаются к нормальному распределению, этот вид распределения занимает важнейшее место в биологической статистике.При многократном повторном исследовании, когда имеют место в основном аналитические факторы вариации (см. условие 4.), результаты анализов обычно подчиняются закону нормального распределения.
Биологические данные, то есть признаки в популяции здоровых и больных, испытывающие влияние биологических факторов вариации, могут не подчиняться закону нормального распределения. В таком случае для статической обработки результатов может быть уместным их преобразование в логарифмы и получении логарифмического нормального распределения.
Клинико-химические, как и все количественные измерения, принципиально отягощены возможностью ошибок. Весь процесс клинического исследования можно разделить на 4 этапа: взятие пробы, хранение пробы, анализ, оценка и выдача результата. Ошибки, возникающие на разных этапах работы, бывают внелабораторного и внутрилабораторного характера.
Внелабораторные ошибки
Существенным источником внелабораторных ошибок является трудность учета времени последнего приема пищи больным. Поэтому следует унифицировать время взятия крови и применять для исследования кровь, взятую натощак. Эмоциональное состояние пациента, время суток, положение тела больного оказывают влияние на количественные и качественные показатели крови.
Все указанные выше факторы погрешностей связаны с состоянием больного. Но нельзя недооценивать и ряд других факторов, которые также отражаются на качестве результатов: техника взятия крови, используемые при этом инструменты, сосуды, в которых хранится кровь. Иглы, применяемые для взятия крови, должны иметь достаточно большой диаметр, чтобы не возникало повреждения эритроцитов. Посуда и инструменты для взятия крови не должны содержать следов моющих средств, должны быть сухими.
Весьма существенной причиной возникновения погрешностей анализа является нарушение условий хранения проб. Уже одно более длительное стояние сыворотки над эритроцитами может привести к изменению концентраций компонентов. Сыворотка должна быть отделена от кровяного сгустка не позднее двух часов после взятия крови.
Упомянутые источники погрешностей не поддаются качественному и количественному контролю, их в большинстве случаев не очень легко распознать, исключить погрешности можно только тщательной и кропотливой работой. Следует добиться стандартизованных условий, обязательных при взятии проб крови. Необходимо регулярное инструктирование персонала клиник и амбулаторий о правилах и условиях сбора и хранения материала для различных клинико-диагностических исследований.
Внутрилабораторные ошибки
Надежность результатов исследования при проведении анализов в лаборатории зависит от целого ряда факторов. Погрешность в аналитическом процессе — это внутрилабораторные ошибки, появление и предупреждение которых зависит только от работников лабораторий.
Результаты анализов в большой мере зависят от индивидуальных способностей лабораторного персонала, важным фактором является и качество применяемых измерительных инструментов. Существенным источником ошибок является приготовление стандартных растворов, который может иметь иную концентрацию, чем должна быть по расчету. Многочисленность применяемых методов, из которых большая часть уже устарела, также является частой причиной многих ненадежных результатов. Помочь этому может последовательное внедрение унифицированных методов.
Наиболее распространена следующая классификация ошибок. Различают три основных вида ошибок: грубые, случайные и систематические.
Грубая ошибка — это одиночное значение исследуемого компонента, выходящее за пределы установленного для данного компонента области (за допустимые пределы погрешности). Причиной грубых ошибок является недостаточная тщательность в работе.
Случайная ошибка — одиночное значение, не выходящее за пределы установленной для данного компонента области. Случайными называются неопределенные по величине и знаку ошибки, в появлении каждой из которых не наблюдается какой-либо закономерности. Эти ошибки происходят при любом аналитическом определении. Наличие их сказывается в том, что повторные определения того или иного компонента в данном образце, выполненные одним и тем же методом, дают как правило несколько различающиеся между собой результаты. Случайные ошибки практически невозможно исключить совсем, они могут возникать из-за негомогенности пробы материала, недостаточно высокого качества оборудования, чаще случайные ошибки вызываются субъективными факторами. Этот вид ошибок можно значительно ограничить после оценки их размера, величина ошибки (разброс данных) является мерилом воспроизводимости лабораторных результатов. Чем меньше величина случайных ошибок, тем лучше воспроизводимость исследований. Распространенным способом характеристики воспроизводимости результатов является величина среднеквадратического отклонения.
Для суждения о правильности анализа совпадение или расхождение результатов параллельных проб не имеет значения. В этом случае на первый план выступают систематические ошибки.
Систематическими ошибками называют погрешности, одинаковые по знаку, имеющие определенную причину, влияющие на результат либо в сторону увеличения, либо в сторону уменьшения его. Систематические ошибки можно обычно предусмотреть или же ввести соответствующие поправки (ошибки методического характера). Систематические ошибки повторяются при каждом измерении, так как они вызываются постоянными причинами, влияют они на всю серию определений. В качестве причин могут выступать ошибки приборов (автоматические анализаторы, фотоэлектроколориметры) и неправильное приготовление реактивов, индивидуальные особенности работника (ошибочное восприятие окраски пробы). С введением биохимических анализаторов и автоматических дозаторов число случайных ошибок (ошибок манипуляций) уменьшается, но возрастает необходимость контроля за появлением систематических ошибок и увеличивается необходимость в контрольных материалах для их обнаружения. Величина систематической ошибки характеризует правильность результатов анализа.
Общепринятым способом выявления случайных ошибок служит постановка анализа в двух и более параллельных пробах. Для исключения случайных ошибок большое значение может иметь последовательная регистрация анализов, проводимых повторно у одного и того же больного. Регистрация и сопоставление результатов с динамикой клинического течения заболеваний позволяет лаборатории своевременно обратить внимание на немотивированный «скачок» того или иного показателя, который мог быть обусловлен случайной ошибкой.
Обнаружение и предупреждение систематических ошибок составляет более сложную задачу. Необходимо тщательное подведение итогов ежедневной работы лаборатории. Если оказывается, что в один из дней все или большинство результатов по данной методике сдвинуты в какую либо сторону, это должно натолкнуть на мысль о систематической ошибке, необходима самая тесная связь с клиникой.
Возникновению ошибок необходимо противопоставить постоянное измерение точности выполнения анализов, надежность работы лаборатории, т.е. контроль качества исследований.
Клинико-химические, как и все количественные измерения, принципиально отягощены возможностью ошибок. Весь процесс клинического исследования можно разделить на 4 этапа: взятие пробы, хранение пробы, анализ, оценка и выдача результата. Ошибки, возникающие на разных этапах работы, бывают внелабораторного и внутрилабораторного характера.
Внелабораторные ошибки
Существенным источником внелабораторных ошибок является трудность учета времени последнего приема пищи больным. Поэтому следует унифицировать время взятия крови и применять для исследования кровь, взятую натощак. Эмоциональное состояние пациента, время суток, положение тела больного оказывают влияние на количественные и качественные показатели крови.
Все указанные выше факторы погрешностей связаны с состоянием больного. Но нельзя недооценивать и ряд других факторов, которые также отражаются на качестве результатов: техника взятия крови, используемые при этом инструменты, сосуды, в которых хранится кровь. Иглы, применяемые для взятия крови, должны иметь достаточно большой диаметр, чтобы не возникало повреждения эритроцитов. Посуда и инструменты для взятия крови не должны содержать следов моющих средств, должны быть сухими.
Весьма существенной причиной возникновения погрешностей анализа является нарушение условий хранения проб. Уже одно более длительное стояние сыворотки над эритроцитами может привести к изменению концентраций компонентов. Сыворотка должна быть отделена от кровяного сгустка не позднее двух часов после взятия крови.
Упомянутые источники погрешностей не поддаются качественному и количественному контролю, их в большинстве случаев не очень легко распознать, исключить погрешности можно только тщательной и кропотливой работой. Следует добиться стандартизованных условий, обязательных при взятии проб крови. Необходимо регулярное инструктирование персонала клиник и амбулаторий о правилах и условиях сбора и хранения материала для различных клинико-диагностических исследований.
Внутрилабораторные ошибки
Надежность результатов исследования при проведении анализов в лаборатории зависит от целого ряда факторов. Погрешность в аналитическом процессе — это внутрилабораторные ошибки, появление и предупреждение которых зависит только от работников лабораторий.
Результаты анализов в большой мере зависят от индивидуальных способностей лабораторного персонала, важным фактором является и качество применяемых измерительных инструментов. Существенным источником ошибок является приготовление стандартных растворов, который может иметь иную концентрацию, чем должна быть по расчету. Многочисленность применяемых методов, из которых большая часть уже устарела, также является частой причиной многих ненадежных результатов. Помочь этому может последовательное внедрение унифицированных методов.
Наиболее распространена следующая классификация ошибок. Различают три основных вида ошибок: грубые, случайные и систематические.
Грубая ошибка — это одиночное значение исследуемого компонента, выходящее за пределы установленного для данного компонента области (за допустимые пределы погрешности). Причиной грубых ошибок является недостаточная тщательность в работе.
Случайная ошибка — одиночное значение, не выходящее за пределы установленной для данного компонента области. Случайными называются неопределенные по величине и знаку ошибки, в появлении каждой из которых не наблюдается какой-либо закономерности. Эти ошибки происходят при любом аналитическом определении. Наличие их сказывается в том, что повторные определения того или иного компонента в данном образце, выполненные одним и тем же методом, дают как правило несколько различающиеся между собой результаты. Случайные ошибки практически невозможно исключить совсем, они могут возникать из-за негомогенности пробы материала, недостаточно высокого качества оборудования, чаще случайные ошибки вызываются субъективными факторами. Этот вид ошибок можно значительно ограничить после оценки их размера, величина ошибки (разброс данных) является мерилом воспроизводимости лабораторных результатов. Чем меньше величина случайных ошибок, тем лучше воспроизводимость исследований. Распространенным способом характеристики воспроизводимости результатов является величина среднеквадратического отклонения.
Для суждения о правильности анализа совпадение или расхождение результатов параллельных проб не имеет значения. В этом случае на первый план выступают систематические ошибки.
Систематическими ошибками называют погрешности, одинаковые по знаку, имеющие определенную причину, влияющие на результат либо в сторону увеличения, либо в сторону уменьшения его. Систематические ошибки можно обычно предусмотреть или же ввести соответствующие поправки (ошибки методического характера). Систематические ошибки повторяются при каждом измерении, так как они вызываются постоянными причинами, влияют они на всю серию определений. В качестве причин могут выступать ошибки приборов (автоматические анализаторы, фотоэлектроколориметры) и неправильное приготовление реактивов, индивидуальные особенности работника (ошибочное восприятие окраски пробы). С введением биохимических анализаторов и автоматических дозаторов число случайных ошибок (ошибок манипуляций) уменьшается, но возрастает необходимость контроля за появлением систематических ошибок и увеличивается необходимость в контрольных материалах для их обнаружения. Величина систематической ошибки характеризует правильность результатов анализа.
Общепринятым способом выявления случайных ошибок служит постановка анализа в двух и более параллельных пробах. Для исключения случайных ошибок большое значение может иметь последовательная регистрация анализов, проводимых повторно у одного и того же больного. Регистрация и сопоставление результатов с динамикой клинического течения заболеваний позволяет лаборатории своевременно обратить внимание на немотивированный «скачок» того или иного показателя, который мог быть обусловлен случайной ошибкой.
Обнаружение и предупреждение систематических ошибок составляет более сложную задачу. Необходимо тщательное подведение итогов ежедневной работы лаборатории. Если оказывается, что в один из дней все или большинство результатов по данной методике сдвинуты в какую либо сторону, это должно натолкнуть на мысль о систематической ошибке, необходима самая тесная связь с клиникой.
Возникновению ошибок необходимо противопоставить постоянное измерение точности выполнения анализов, надежность работы лаборатории, т.е. контроль качества исследований.
КЛАССИФИКАЦИЯ АНАЛИТИЧЕСКИХ ОШИБОК
Читайте также:
|
Наиболее распространена следующая классификация аналитических
ошибок:
— грубые;
— случайные;
— систематические.
Грубые ошибки — это ошибки одиночного значения, результаты исследований выходят за пределы области определяемого компонента, как нормы, так и патологии. Такие ошибки обычно замечаются сразу и отбрасываются. Эти ошибки могут быть субъективными, которые зависят
от квалификации лаборанта, а также недостаточной тщательности его работы, ошибкой в разведении, подсчете, небрежностью в проведении метода исследования. Они могут быть объективными, зависящими от чистоты лабораторной посуды, реактивов, состояния приборов и др.
Случайные ошибки — это ошибки также одиночного значения, нет закономерности в их появлении, они не выходят за пределы областиьисследуемого компонента и влияют на индивидуальные результаты исследования. Эти ошибки могут быть также субъективными и
объективными. Наличие случайных ошибок сказывается в том, что при повторном определении того или иного компонента получают, как правило, не одинаковые, а несколько различающиеся между собой
результаты. Такого рода ошибки обусловлены:
1. Свойствами самой пробы (гомогенностью, неравномерностью
перемешивания).
2. Некачественным инструментарием (неточность пипеток,
дозаторов, нестабильностью фотометров и т.д.).
3. Неточностью работы персонала (ошибка пипетирования,
разведения, считывания, утомление лаборанта и т.д.).
Случайные ошибки происходят при всяком измерении, в том числе при любом аналитическом определении, как бы тщательно оно непроводилось. Величина случайных ошибок (разброс данных) является мерой воспроизводимости лабораторных результатов. Чем меньшеьвеличина случайных ошибок и меньше разброс индивидуальных показателей, тем лучше воспроизводимость данных лабораторных
показателей. Распространенным способом характеристики воспроизводимости результатов является величина среднеквадратического отклонения (S).
Систематические ошибки — это ошибки одинаковые по знаку, т.е.результаты лабораторных исследований либо завышены, либо занижены и происходят от одинаково определенных причин. Как бы хорошо не совпадали результаты параллельных проб, т.е. были воспроизводимы,они могут быть далеки от истинного значения. В таких случаях допущены систематические ошибки. Наиболее характерными являются следующие виды систематических ошибок:
1. Ошибки методические. Они зависят от особенностей применяемого метода анализа, например, некачественно протекает реакция, влияние посторонних примесей и т.д. Поэтому
колориметрические методы уступают более точным спектрофотометрическим, флуориметрическим, иммуноферментным методам. Методические ошибки составляют серьезную причину искажения
результатов количественного определения.
2. Ошибки, зависящие от применяемых приборов, их состояния и
реактивов (неточные весы, нечувствительность фотоэлементов,
загрязнение растворов, неправильно выбранный светофильтр, сбивка длины волны, использование реагентов с истекшим сроком годности,
загрязненная вода и т.п.).
3. Ошибки оперативные. Они происходят от неправильного или недостаточно тщательного выполнения аналитических операций (неточный отбор растворов, пробы, разведение, нарушение температурного режима
и др.).
4. Ошибки, допущенные при обработке стандарта, построения калибровочного графика, вычислении фактора пересчета и составлении калибровочной таблицы. Для подготовки лиофилизированных стандартов перед вскрытием флаконов легким постукиванием стряхнуть частицы, прилипшие к пробке, точно добавить необходимое количество растворителя, закрыть пробку и оставить при комнатной температуре на 10 минут. Затем аккуратно перемешать содержимое флаконов, наклоняя и
вращая до полного растворения вещества. Избегать сильного встряхивания и пенообразования. Растворы лиофилизатов должны быть прозрачными. Наличие мути, хлопьев, взвеси свидетельствует о
непригодности вещества.
Систематические ошибки влияют на всю серию определений. Величина систематической ошибки характеризует правильность результатов. Обнаружение систематической ошибки является сложной задачей. Первым и совершенно необходимым шагом в решении этой проблемы является тщательное подведение итогов ежедневной работы лаборатории. Большинство анализов, выполняемых в повседневной
практической работе лаборатории, дает нормальные результаты и только небольшая часть анализов показывает патологические отклонения.
Поэтому, если в один из дней все или большинство ответов при данном определении сдвинуты в какую-либо сторону, то такие данные должны натолкнуть на мысль о погрешности, общей для всей серии анализов,
т.е. о систематической ошибке. Кроме того, необходима тесная связь между лабораторией и клиникой. Контакт между лаборантом и лечащим врачом оказывается весьма полезным для выявления не только
случайных, но и систематических ошибок. Нередко ошибки могут возникнуть при интерпретации результатов анализа лечащим врачом.
Направляя больного на исследование, врач обязан объяснить правила сбора биологического материала и соблюдение режима в дни исследования. Выбор тестов должен быть наиболее информативным для
каждой конкретной патологии.
Заслуживает большого внимания ведение дневника в лаборатории, в который обычно заносятся данные контрольных проб и стандартов со
свежеприготовленной порцией реактивов, начало использования реактива другой квалификации, другой фирмы, данные калибровочных кривых.
Сопоставление показателей позволяет критически оценить характер наблюдаемых сдвигов в результатах и дает возможность во многих
случаях легко установить непосредственную причину систематической ошибки. Использование автоанализаторов постепенно уменьшает число
случайных ошибок (ошибок манипуляций), но не исключает систематических ошибок. Постоянное измерение точности выполнения анализов, точности работы лабораторий, т.е. проведение контроля
качества работы позволяет предупредить систематические ошибки и свести до минимума случайные ошибки. Анализы не должны уходить
из-под ежедневного контроля. Контроль качества лабораторных исследований должен проводиться на всех этапах производства анализа, быть объективным, непринудительным, систематическим и охватывать все
области измерений.
Вывод
Таким образом, система мер, направленная на количественную оценку точности, воспроизводимости и правильности лабораторных определений, является системой контроля. Сущность контроля качества лабораторных исследований состоит в сопоставлении результатов диагностических исследований проб биологических жидкостей, производимых в лаборатории с результатами исследований контрольных материалов и в измерении величины отклонения.Целью контроля качества работы клинико-диагностических
лабораторий является:
— устранение систематических ошибок и сведение до минимума
случайных ошибок, а также достичь оптимальных стандартных условий
исследования биологических жидкостей во всех КДЛ. Для этого контроль
качества должен быть:
— систематическим;
— объективным;
— охватывать все области измерения;
— производиться в реальных условиях работы лаборатории с
применением точно установленных методов и средств контроля.
В каждой лаборатории необходимо поддерживать на должном уровне воспроизводимость, правильность и точность результатов исследования.
В тех случаях,когда не возможности поддерживать и
воспроизводимость, и правильность из-за технических трудностей и приходится делать выбор между ними, то воспроизводимость можно рассматривать как более важную характеристику качества в
практическом смысле, чем правильность. Пока лаборатория получаетвоспроизводимые результаты, решение проблемы правильности можно заменить установлением устойчивых жестких нормальных значений и при повторном исследовании будут получены сопоставимые результаты, удовлетворяющие врача-клинициста. Однако, это крайняя мера и при
значительных отклонениях является нежелательной, т.к. результаты будут искажать истинную концентрацию вещества. Точность анализа в целом определяется его воспроизводимостью и правильностью и характеризуется общей ошибкой анализа, которая представляет собой сумму случайных и систематических ошибок.При оценке анализа необходимо всегда приводить обе величины,характеризующие правильность и воспроизводимость. Совершенствование деятельности лабораторной службы, осуществление внутрилабораторногои межлабораторного контроля качества биохимических,гематологических, общеклинических и других методов исследования является одной из актуальных проблем в современном обследовании
пациентов.
План
· Классификация
· Внелабораторные ошибки
· Внутрилабораторные источники ошибок
· Классификация аналитических ошибок
· Вывод
ГБОУ ВПО «Оренбургская государственная медицинская академия»
Факультет последипломного образования
Кафедра клинической биохимии
Зав .каф. проф. Д. м. н. Копылов Ю. Н.
РЕФЕРАТ
На тему: Источники ошибок при проведении лабораторного исследования
Подготовил: Врач-интерн К.Л.Д. Шведова М. П.
Оренбург 2013
Дата добавления: 2015-08-18; просмотров: 1069 | Нарушение авторских прав
mybiblioteka.su — 2015-2023 год. (0.031 сек.)
Каждая лаборатория ежедневно сталкивается с различными видами ошибок. Минимизировать и исключить их все невозможно, на это влияет огромное количество факторов.
Устранение погрешностей при проведении контроля качества


Главный закон — фиксация изменений в системе!
Правило «5П» — 5 причин, 5 составляющих
Поиск ошибок основывается на последовательном исключении изменений. Вчера все было хорошо, а сегодня плохо? Значит, необходимо найти, что изменилось за этот промежуток времени в аналитической системе. Правило «5П» — пять причин, исходя из пяти составляющих (см. рис. 1).
Необходимо определить, были ли изменения в составляющих именно в данном порядке. Если изменение допустимое (однократно до 3SD), то мониторируем последующие результаты контрольных измерений. Пробы пациентов могут быть допущены в работу. Если изменение в системе недопустимо (правила Вестгарда), то поиск и устранение ошибки «здесь и сейчас» удобнее всего проводить по алгоритму на рис. 2.
Не всегда стандартный подход (смена контроля, аликвоты контроля или калибратора) помогает выявить ошибку. Когда правило «5П» не дает ответ, нужен «волшебный ключик», который поможет найти выход из этого лабиринта.
«Волшебные ключики»:
- Ежемесячный внешний контроль качества с уже выполненной известной концентрацией — аликвота, поставленная повторно. В зависимости от производителя, стабильность аналита может быть различной (до двух месяцев). Данные по внешнему контролю приходят в течение нескольких недель с уже известными концентрациями в отчетах.
Соответственно, если вы сохраните ваш контрольный материал программы внешнего КК, его можно будет использовать как точку отсчета, чтобы провести корректирующие действия и выявить причину «вылета пробы». Ведь данные в программе подтверждены статистически среди лабораторий по всему миру.
- Если вчера аналитическая система работала стабильно» и ежедневный КК входил в диапазон допустимых значений, то вторым «ключиком», который поможет выявить ошибку, является повторная постановка пробы пациентов, которая выполнена на стабильно работающей аналитической системе.
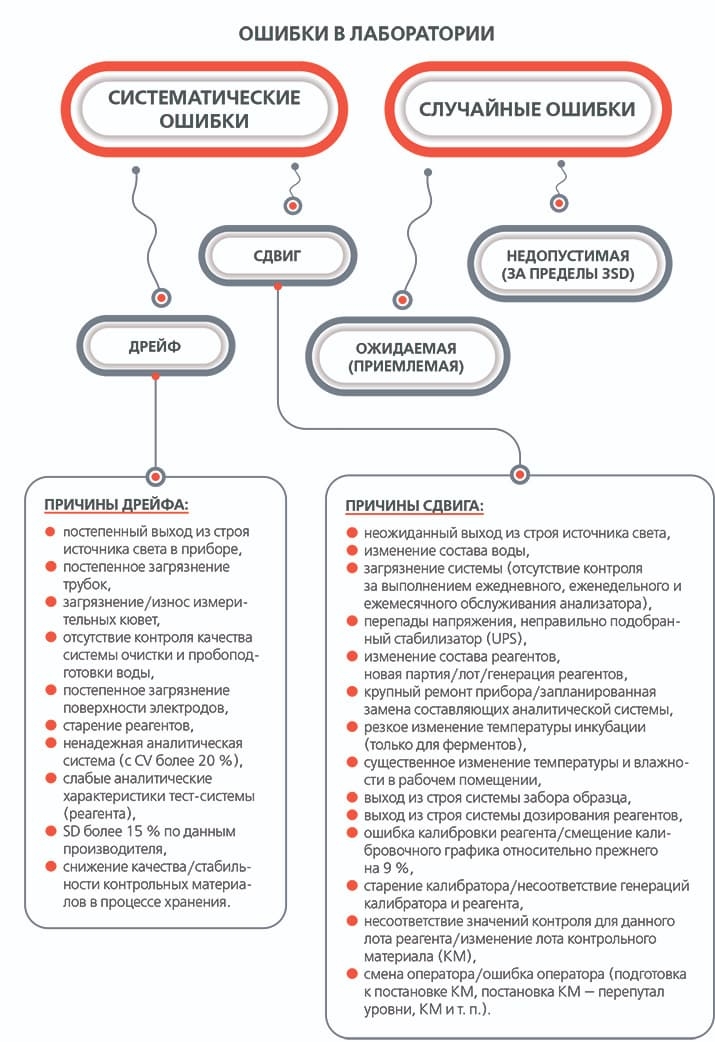
Систематические и случайные ошибки
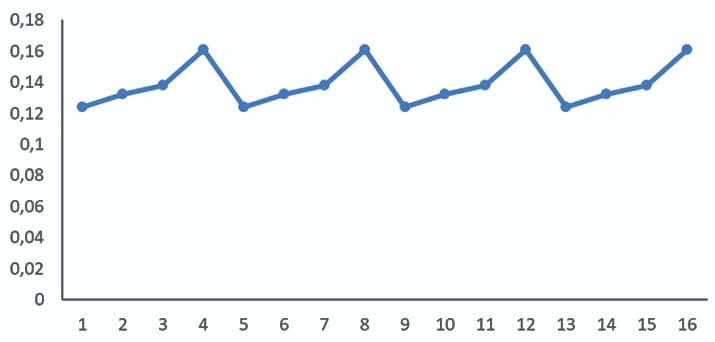
Чаще всего все ошибки в лаборатории делятся на два вида: систематические и случайные. И если случайная ошибка представляет собой любое отклонение от ожидаемого результата, то систематическую можно определить как изменение среднего значения результатов контрольных измерений, которое может происходить постепенно (дрейф) или резко (сдвиг).
Дрейф — это постепенное и обычно незаметное снижение либо подъем показателей контрольных значений относительно среднего, что приводит к уменьшению надежности работы аналитической системы.
Сдвиг — резкое изменение результатов измерений контрольного материала относительно среднего значения. Он отражает неожиданное и существенное изменение в аналитической системе. На практике систематическая ошибка может возникать каждую неделю, каждые две недели. Она может быть и дрейфом, и сдвигом. Например, сменился оператор или контроль, новая аликвота контроля, т. е. происходит систематическое изменение, которое входит в систему (см. рис. 3 и 4).
Рисунок 3. График Леви — Дженнингса: пример смены оператора каждые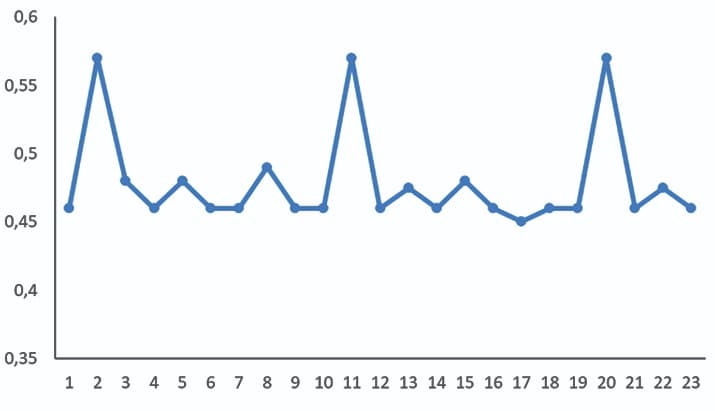
Таким образом, важно не только выявить ошибку, но и проанализировать ее причины и провести корректирующие действия. Нужно учиться вовремя реагировать на происходящие изменения, находить причину, а потом тот самый «ключик», который поможет найти решение проблемы.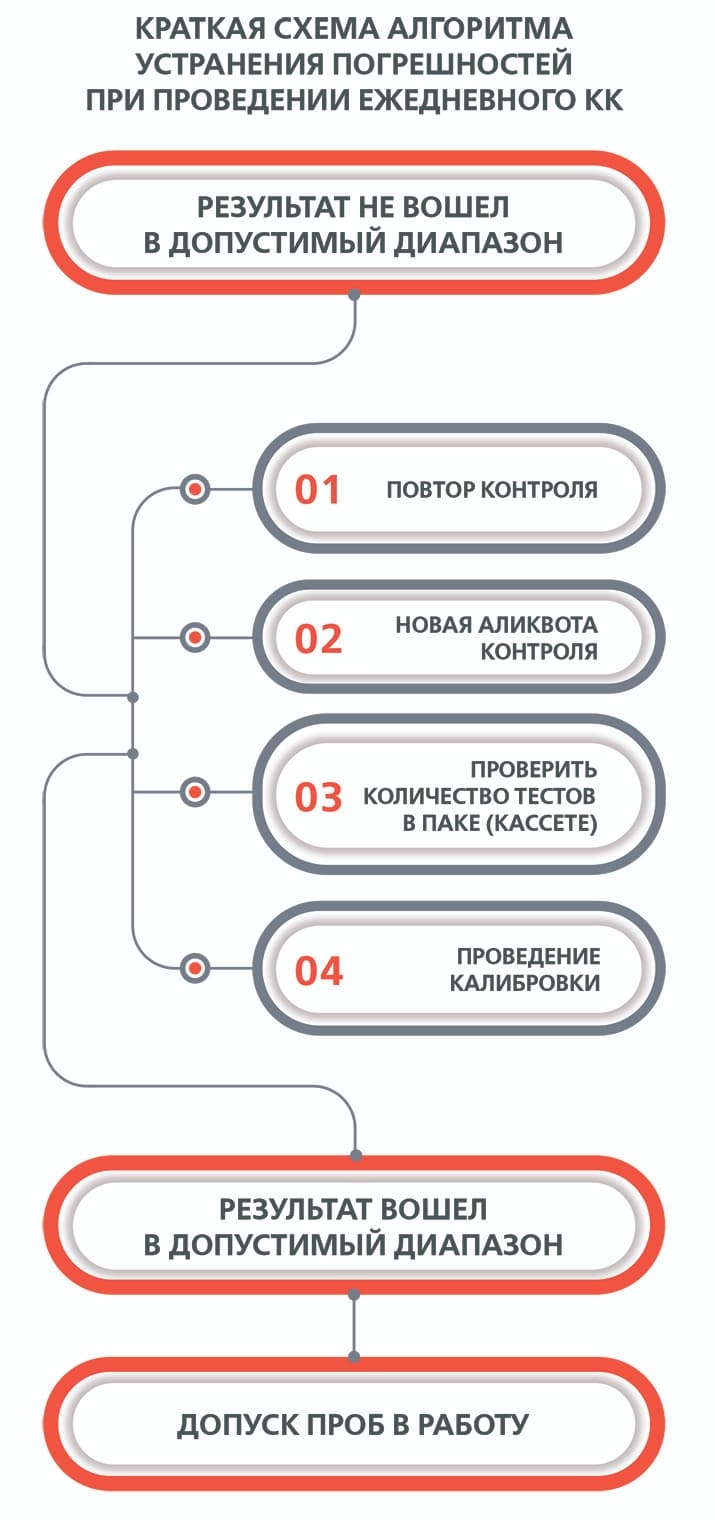
АННОТАЦИЯ
Процесс клинического лабораторного исследования включает три этапа: преаналитический, аналитический и постаналитический. Несмотря на то, что частота аналитических ошибок в клинических лабораториях существенно снизилась за счет автоматизации и современных технологий, ошибки, связанные с преаналитическим и постаналитическим этапами остаются значительными и требуют внимания специалистов по лабораторной медицине к тому, что происходит за пределами лаборатории. В интересах пациентов необходимо рассматривать любые прямые и косвенные негативные последствия, связанные с лабораторными исследованиями, независимо от того, на каком этапе возникает ошибка.
Введение. Клиническая безопасность пациента определяется правильной и своевременной диагностикой патологии и применением адекватных лечебных мероприятий (при минимальных побочных действиях) с целью достижения благополучного исхода случая заболевания [1] .
Согласно литературным данным на основе результатов лабораторных исследований принимаются до 60-70% клинических решений относительно диагноза заболевания и тактики лечения [2-4].
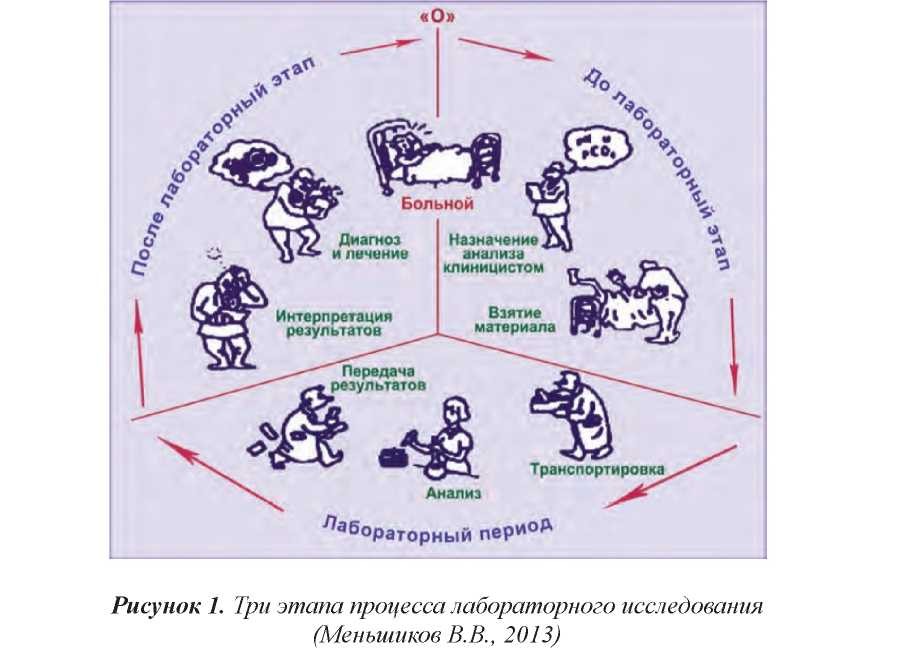
Как отмечает в своей публикации Меньшиков В.В., «процесс клинического лабораторного исследования – от решения врача назначить анализ до получения им результата анализа – проходит три этапа, в которых соответствующие процедуры выполняет несколько участников. Задача всех участников процесса заключается в том, чтобы как можно меньше изменить состав взятого у пациента образца и в результате анализа отразить с наибольшей точностью те его содержание и свойства, которыми обладает этот материал в организме пациента, и правильно интерпретировать результат, с тем, чтобы получить достоверную лабораторную информацию.
На всех этапах лабораторного процесса могут возникнуть отклонения, приводящие к ошибочному итогу – не вполне достоверной информации».
Автор демонстрирует следующий рисунок этапов клинического лабораторного исследования: до лабораторный, лабораторный и после лабораторный (рисунок 1)
В литературе встречаются и другие названия этапов лабораторного процесса: преаналитический, аналитический и постаналитический.
Следовательно, ошибки, связанные с проведением лабораторных исследований могут быть обусловлены многими причинами на различных этапах проведения: назначением лабораторного теста, не соответствующего клинической задаче; нарушением условий взятия образца биоматериала, его хранения, предварительной обработки и транспортировки; недостаточной квалификацией оператора; недостаточным учетом влияний биологической, ятрогенной, аналитической вариации при оценке результата исследования; неудовлетворительной нозологической интерпретацией результата исследования; задержкой передачи информации о критических изменениях лабораторных показателей и др. Целый комплекс факторов, которые могут оказывать существенное влияние на качество результатов анализов, находится в компетенции врачей-клиницистов и среднего медицинского персонала. Изучение этих факторов будет способствовать обеспечению качества результатов лабораторных исследований.
Целью данного обзора является изучение типов и частоты ошибок в лабораторной медицине на основе анализа международной научной литературы.
Материалы и методы. Были изучены результаты научных исследований в области лабораторной медицины за последние 10 лет. Поиск научных публикаций проводился в базах данных PubMed, Oxford University Press, Google Scholar.
Результаты. Проблема ошибок в клинической лаборатории в последнее время привлекает большое внимание, так как играет ключевую роль для медицинских услуг и может создавать серьезный риск, влияющий на жизнь пациента. Частота лабораторных ошибок значительно варьируется в зависимости от процедур диагностики и этапов всего процесса тестирования [5].
Как отмечают авторы, «частота аналитических ошибок в клинических лабораториях существенно снизилась за последние годы в результате активного движения за безопасность пациентов и внедрения передовых технологий в проведение лабо-
раторных тестов. Однако, по сравнению с медицинскими ошибками других типов, ошибкам в лабораторной медицине уделяется мало внимания. Ошибки в лабораторной медицине трудноопределимы, поскольку их трудно идентифицировать и, даже после обнаружения, понять их причину сложнее, чем в случае медицинских ошибок другого типа. Если сравнивать с неблагоприятными исходами, вызванными хирургическим и другими, зачастую совершенно очевидными, ошибками, совершенными в ходе лечения, лабораторные ошибки имеют тенденцию быть менее явными, указать время и место их совершения непросто» [6].
Традиционно процесс клинического лабораторного исследования подразделяется на 3 этапа:
- — преаналитический этап (назначение определенного исследования, взятие образца биоматериала, его предварительная обработка, хранение и транспортировка к месту проведения собственно анализа);
- — аналитический этап (идентификация образца биоматериала, необходимая обработка для получения аналитической пробы, применение аналитической технологии с использованием соответствующих реагентов и оборудования, получение описательного или количественного результата исследования);
- — постаналитический этап (оценка аналитической, биологической, клинической достоверности результата исследования, его нозологическая интерпретация, доставка результата назначившему исследование персоналу, хранение образца и результатов исследования в условиях и в течение сроков, установленных применительно к данному виду исследования и клинической задаче).
Большинство ошибок происходит на пре- и постаналитическом этапах (таблицы 1,2) [7]. Что касается аналитического этапа, то Lippi и коллеги опубликовали, что общий коэффициент ошибок в процессе тестирования широко варьируется от 0,1% до 3,0% [8]. В исследованиях, проведенных Plebani M., Carraro P., уровень лабораторных ошибок за 10 лет снизился с 0,47% в 1977 году до 0,33% в 2007 году [9-10]. Согласно другим литературным данным (Belk and Sunderman, 1947; Witte, 1997) за период с 1947 по 1997 гг. частота ошибок аналитического этапа снизилась с 162116 на миллион лабораторных тестов (part per million, ppm) до 447 ppm [11-12].
Это произошло благодаря автоматизации, усовершенствованию лабораторных технологий, стандартизации анализа, использованию тщательно разработанных правил внутреннего контроля и эффективных схем обеспечения качества, а также благодаря повышению уровня подготовки персонала.
Однако неудовлетворительное качество остается при выполнении и оценке стандартных клинических биохимических и коагуляционных тестов, гематологических и молекулярно-биологических тестов. В частности, относительно высокая частота аналитических ошибок и связанных с ними неблагоприятных клинических последствий была задокументирована при выполнении иммунохимических исследований.
Таблица 1. Частота встречаемости и типы ошибок на различных этапах аналитического процесса (Mario Plebani, 2007)
|
Типы ошибок |
1996 год |
2000 год |
||
|
ppm |
% |
ppm |
% |
|
|
Общее количество ошибок |
4667 |
100 |
3092 |
100 |
|
Преаналитических |
3186 |
68,3 |
1914 |
61,9 |
|
Аналитических |
617 |
13,2 |
463 |
15,0 |
|
Постаналитических |
864 |
18,5 |
715 |
23,1 |
Таблица 2. Типы ошибок и их частота на различных этапах всего аналитического процесса (Mario Plebani, 2010).
|
Этап общего аналитического процесса |
Тип ошибки |
Относительная частота (%) |
|
Пре-преаналитический |
Ошибка при выборе тестов Ошибка при составлении заявки Неверная идентификация пациентов/ образцов Использование образцов, собранных из канала инфузии Ошибка при сборе образцов (гемолиз, свертывание, недостаточный объем, и т.д.) Использование неподходящей емкости Обращение, хранение и транспортировка |
46,0-68,2% |
|
Преаналитический |
Неправильная сортировка и пересылка образцов Проливание образцов Ошибка при аликвотировании, пипетировании и маркировке Ошибка при центрифугировании (неверное время и/или скорость) |
3,0-5,3% |
|
Аналитический |
Неисправность оборудования Анализ не того образца Интерференция (эндогенная и экзогенная) Невыявленная ошибка контроля качества |
7,0-13,0% |
|
Постаналитический |
Ошибочная валидация данных анализа Несообщение результатов/ передача результатов не тому адресату Слишком большое общее время анализа Неправильный ввод данных и ошибка при записи данных от руки Несообщение/задержка в сообщении о критических значениях |
12,5-20,0% |
|
Пост- постаналитический |
Запоздалая реакция/Отсутствие реакции на лабораторный отчет Неверная интерпретация Неподходящий/неадекватный план диспансерного наблюдения Неназначение необходимой консультации |
25,0-45,5% |
В исследовании, проведенном Laposata M., Dighe A. [13], было установлено, что неправильная интерпретация диагностических и лабораторных тестов врачом, а также неинформирование амбулаторных больных о клинически значимых аномальных результатах, являются довольно широко распространенным явлением, примерно один случай на каждые 14 тестов. Примеры включают пациентов, которых не проинформировали о высоком уровне общего холестерина (8,2 ммоль/л, 318 мг/ дл), низком гематокрите (28,6%) и низком уровне калия (2,6 ммоль/л). Общее количество случаев, когда пациенту не была передана информация или факт передачи информации не был задокументирован, составило 7,1%, а диапазон таких случаев в разных учреждениях от 0% до 26%. Такая ситуация противоречит принципу «солидарной ответственности» и «совместного принятия решения», в рамках которых врач предоставляет пациенту и его семье всю клиническую информацию, включая результаты лабораторных исследований.
Вероятность неблагоприятных последствий лабораторных ошибок и назначения неадекватного лечения варьирует от 2,7% до 12%, но большая доля лабораторных ошибок (от 24,4% до 30%) отвечает за возникновение дополнительных проблем, не сказывающихся прямо на здоровье пациента. В исследованиях сообщается, что ошибки приводили к неадекватному помещению пациентов в отделение интенсивной терапии, ненужному переливанию крови, неверному изменению терапии гепарином и дигоксином. Влияние лабораторных ошибок на дальнейший клинический путь пациента – речь идет о дополнительных ненужных исследованиях (лабораторных, рентгенографических, томографических и т.п.), более инвазивных методах анализа, дополнительных консультациях – гораздо существеннее и, хотя не обязательно причиняет вред, однако доставляет лишнее беспокойство и ведет к дополнительным расходам, как для пациента, так и для системы здравоохранения [14].
Интерес представляют результаты исследования, проведенного в Республике Башкортостан [15]. Данные были собранны из 37 лабораторий медицинских организаций г.Уфы и Республики Башкортостан. Проводился опрос специалистов клинико-диагностических лабораторий государственных медицинских организаций и коммерческих лабораторий, включая заведующих (n=37), биологов (n=351), врачей КДЛ (n=112) по разработанной анкете, которая включала в себя 30 вопросов, касающихся организации работы на преана- литическом этапе лабораторного процесса. Исследования показали, что одной из самых распространенных ошибок на данном этапе является необоснованное назначение лабораторного обследования.
По мнению ряда авторов, на преана- литической фазе происходит большинство лабораторных ошибок [16-20]. В докладе Бонини и его коллег было установлено, что в лаборатории преобладали преданалити- ческие ошибки, варьирующиеся от 31,6% до 75% [21].
В 2008-2009 годах Chawla R. с соавторами определили, что для стационарных больных уровень преаналитической ошибки составил 1,9% (наибольшую частоту составил гемолиз образца – 1,1%), для амбулаторных больных частота ошибок составляла 1,2% (переменная с наивысшей частотой была необоснованность тестирования) [22]. Специалистами было выявлено четырнадцать различных причин преданалитической ошибки, наиболее распространенными из которых были ошибки при заполнении пробирки и идентификации пациента [23- 26].
Заключение. Согласно отчету исследователей из Медицинской школы Университета Джона Хопкинса в Балтиморе, медицинская ошибка является третьей по значимости причиной смерти в США [27]. Безопасность пациентов остается проблемой во многих областях здравоохранения, и лабораторная медицина может стать лидером в снижении ошибок [28].
Содействие эффективному контролю качества и постоянному совершенствованию всего процесса тестирования, включая пре- и постаналитические фазы, является необходимым условием для эффективного лабораторного обслуживания. Медицинские ошибки больше нельзя рассматривать как неизбежные, необходимо их активно оптимизировать и предотвращать [29-30].
СПИСОК ЛИТЕРАТУРЫ
- Меньшиков В.В. Клиническая безопасность пациента и достоверность лабораторной информации (лекция) // Клиническая лабораторная диагностика. -2013. -№6.
- Jordan B., Mitchell C., Anderson A., Farkas N., Batrla R. The Clinical and Health Economic Value of Clinical Laboratory Diagnostics // EJIFCC.-2015.-26(1). -Р.47–62.
- Frank H. Wians. Clinical Laboratory Tests: Which, Why, and What Do The Results Mean? // Laboratory Medicine.-2009.-Volume 40.-Issue 2. -P.105–113.
- Бражникова О.В., Гавеля Н.В., Майкова И.Д. Типичные ошибки на преаналити- ческом этапе проведения лабораторных исследований // Педиатрия. Приложение к журналу Consilium Medicum. -2017. -№4.
- Eng. Wafa’ Al-faraeh, Eng. Mohamed F. Ababeneh. The detection and prevention of errors in Clinical laboratory //International Journal of Scientific and Research Publications.- 2018.-Volume 8, Issue 11.-P.480-486.
- Mario Plebani. Выявление и предотвращение ошибок в лабораторной медицине// Annals of Clinical Biochemistry. -№ 47. -2010.-С. 101-110.
- Plebani M. Laboratory errors: How to improve pre- and post-analytical phases? // Biochem Med. -2007; 17:5-9.
- Lippi G., Plebani M., Šimundić A.M. Quality in laboratory diagnostics: From theory to practice //Biochem Med. -2010; 20:126-130.
- Plebani M., Carraro P. Mistakes in a stat laboratory: Types and frequency//Clin Chem. -1997; 43:1348-1351.
- Carraro P., Plebani M. Errors in a stat laboratory: Types and frequencies 10 years later //Clin Chem. -2007; 53:1338-1342.
- Belk WP, Sunderman FW. A survey of the accuracy of chemical analyses in clinical laboratories// Am J Clin Pathol 1947; 17:853-61.
- Witte VanNess S.A., Angstadt D.S., Pennell B.J. Errors, mistakes, blunders, outliers, or unacceptable results: how many? Clin Chem.-1997; 43:1352-6.
- Laposata M., Dighe A. ‘Pre-pre’ and ‘post-post’ analytic error: high incidence patient safety hazards involving the clinical laboratory //Clin Chem Lab Med.-2007; 45:712–9.
- Plebani M., Piva E. Notification of critical values//Biochem Med. -2010; 20:173-178.
- Аминев Р.А. Билалов Ф. С. Ошибки врача при выборе лабораторного исследования на преаналитическом этапе //Российская академия медицинских наук. Бюллетень Национального научно-исследовательского института общественного здоровья. – 2013. – №. 1. – С. 63-66.
- Fauzia Sadiq and all. Frequency of Errors in Clinical Laboratory Practice//Iranian Journal of Pathology.-2014.-№ 9 (1).-Р.45- 49.
- Sushma B.J., Shrikant C. Study on “Pre-analytical Errors in a Clinical Biochemistry Laboratory”: The Hidden Flaws in Total Testing //Biochem Anal Biochem 8:374.-2019. doi: 10.35248/2161-1009.19.8.374.
- Najat D. Prevalence of Pre-Analytical Errors in Clinical Chemistry Diagnostic Labs in Sulaimani City of Iraqi Kurdistan // PLoS One. -2017; 12(1):e0170211.
- Da Rin G. Pre-analytical workstations: A tool for reducing laboratory errors// Clin Chim Acta. — 2009; 404:68-74.
- Simundic A.M., Topic E., Nikolac N., et al. Hemolysis detection and management of hemolyzed specimens // Biochem Med. -2010;20:154-159.
- Bonini P., Plebani M., Ceriotti F., et al. Errors in laboratory medicine// Clin Chem. -2002; 48:691-698.
- Chawla R., Goswami B., Tayal D., et al. Identification of the types of preanalytical errors in the clinical chemistry laboratory: 1-year study at G.B. Pant Hospital //LabMedicine. — 2010; 41:89-92.
- Bates D.W., Gawande A.A. Improving safety with information technology //N Engl J Med. -2003; 348:2526-2534.
- Plebani M., Bonini P. Wrong biochemistry results. Interdepartmental cooperation may help avoid errors in medical laboratories //BMJ. -2002; 324:423-424.
- Lippi G., Guidi G.C. Risk management in the preanalytical phase of laboratory testing //Clin Chem Lab Med. -2007; 45:720-727.
- Lippi G., Chiozza L., Mattiuzzi C., Plebani M. Patient and Sample Identification. Out of the Maze? //Journal of Medical Biochemistry.-2017. -№36 (2).-Р.107-112.
- Makary M.A., Daniel M. Medical error-the third leading cause of death in the us // BMJ.-2016; 353:i2139.
- Bonini P., Plebani M., Ceriotti F., Rubboli F. Errors in laboratory medicine. Clin Chem.-2002; 48:691-8.
- Julie A. Hammerling, A Review of Medical Errors in Laboratory Diagnostics and Where We Are Today//Laboratory Medicine.-2012.-Volume 43.-Issue 2.-P. 41–44.
- Lippi G., Dimundic A.M., Mattiuzzi C. Overview on patient safety in healthcare and laboratory diagnostics //Biochemia Medica. — 2010; 20:131-143.
Внелабораторные,
доаналитические ошибки вызываются суточными и сезонными колебаниями
концентрации метаболитов в биологических жидкостях (крови, моче и др.),
индивидуальными, возрастными, половыми особенностями, характером питания,
эмоциональной лабильностью больных (во многом зависящей от состояния вегетативной
нервной системы), влиянием физической активности.
Если
анализируемое вещество осуществляет циркадный тип изменения в организме, то
следует учитывать время суток, на которое приходится взятие крови.
Результаты
лабораторного анализа во многом зависят от того, насколько правильно
соблюдаются необходимые правила взятия биологической жидкости и подготовки проб
на исследование. Для хранения образцов биологических жидкостей требуются
специальные контейнеры. Кровь, собранную в одну пробирку, не следует переливать
в другую, поскольку связанное с этим дополнительное перемешивание может явиться
источником новых ошибок.
Уровень
биологической жидкости, взятой в специальную пробирку, не должен превышать
соответствующую, нанесенную на ней линию, так как это может привести к ошибкам,
связанным с подготовкой пробы. Чрезмерно продолжительное время наложения
турникета, а следовательно длительное пережатие в области плеча, приводит к
гемоконцентрации и увеличению содержания протеинсвязанных компонентов крови,
таких как кальций. Лизис (распад) клеток, обусловленный несоблюдением
надлежащих условий сбора проб крови, приводит к появлению ложнозавышенных
результатов определения в сыворотке крови внутриклеточных компонентов (в том
числе активности лактатдегидрогеназы и содержания калия). Для выполнения
некоторых тестов требуется соблюдение специальных условий сбора и хранения проб
(так, в случае определения газов крови пробы должны быть направлены в
лабораторию «на льду», что предотвращает возникновение ошибок в процессе
исследования). Задержка в доставке в лабораторию (на анализ) исследуемого
биологического материала также может привести к возникновению ложных
результатов (например, снижению уровня глюкозы за счет продолжающихся в крови
процессов метаболизма).
К
внелабораторным ошибкам определения приводит прием больными лекарственных
веществ.
В
зависимости от вида фармакологического средства, дозы и способа его применения медикаменты
могут:
1.
изменять интенсивность
патологического процесса;
2.
оказывать побочное действие на
функцию различных органов и систем;
3.
вызывать общий токсический эффект
(при передозировке или вследствие кумулятивного действия препарата);
4.
интерферировать с определяемым
веществом в процессе лабораторного исследования.
Первые
три механизма обусловливают фармакологическую, а последний — техническую
интерференцию лекарственных веществ.
Динамика
лабораторных показателей в условиях проведения больному лекарственной терапии в
большинстве случаев соответствует таковой, характерной для самопроизвольной
ликвидации патологического процесса (однако может изменяться как вследствие
стимулирования защитных механизмов организма, так и свойственного заболеванию
нарушения метаболических процессов).
При
оценке различных лабораторных изменений следует опираться и на знание механизма
фармакологического воздействия лекарственного вещества. Так, например, введение
кортикотропина (АКТГ) приводит к повышению секреции надпочечниками кортикостероидов
с проявлением эффектов, свойственных этим гормонам: катаболического действия на
белковый обмен, интенсификации гликонеогенеза, влияния на электролитный и
водный баланс, метаболизм кальция, усиление липолиза.
Известно,
что наряду с лечебным воздействием большинство лекарственных препаратов
оказывает и нежелательные, побочные эффекты на организм, отражаемые
характерными изменениями лабораторных показателей. Так, опиаты (морфин, кодеин)
вызывают спазм сфинктера Одди, что нарушает выход альфа-амилазы и липазы в двенадцатиперстную
кишку и приводит к повышению активности указанных ферментов в плазме
(сыворотке) крови. Препараты группы салицилатов, как правило, вызывают
возрастание активности аминотрансфераз плазмы крови.
Повышение
энзиматической активности плазмы после приема контрацептивов обусловливается их
способностью препятствовать разрушению некоторых ферментов.
Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
ВНУТРИ- И ВНЕЛАБОРАТОРНЫЕ ОШИБКИ ОПРЕДЕЛЕНИЯ. КОНЦЕПТУАЛЬНЫЕ ОСНОВЫ ВЛИЯНИЯ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ НА РЕЗУЛЬТАТЫ КЛИНИКО-БИОХИМИЧЕСКИХ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
Среди факторов, способных вызвать отклонение результатов от истинных показателей содержания исследуемых веществ (либо активности ферментов), можно выделить внутри- и внелабораторные.
Лабораторный этап исследования, в котором в наибольшей мере участвуют сотрудники клинико-диагностических лабораторий, включает в себя доприборный и инструментальный периоды.
Возникающие в ходе всего исследования ошибки, согласно существующей классификации, принято подразделять на грубые, случайные, систематические.
Грубые ошибки констатируют в тех случаях, когда результаты анализа претерпевают значительные отклонения от области патологии.
Для случайных ошибок характерно отсутствие закономерности в их появлении, а для систематических — одинаковые по знаку отклонения показателей исследуемого теста.
Внелабораторные, доаналитические ошибки вызываются суточными и сезонными колебаниями концентрации метаболитов в биологических жидкостях (крови, моче и др.), индивидуальными, возрастными, половыми особенностями, характером питания, эмоциональной лабильностью больных (во многом зависящей от состояния вегетативной нервной системы), влиянием физической активности.
Если анализируемое вещество осуществляет циркадный тип изменения в организме, то следует учитывать время суток, на которое приходится взятие крови.
Результаты лабораторного анализа во многом зависят от того, насколько правильно соблюдаются необходимые правила взятия биологической жидкости и подготовки проб на исследование. Для хранения образцов биологических жидкостей требуются специальные контейнеры. Кровь, собранную в одну пробирку, не следует переливать в другую, поскольку связанное с этим дополнительное перемешивание может явиться источником новых ошибок.
Уровень биологической жидкости, взятой в специальную пробирку, не должен превышать соответствующую, нанесенную на ней линию, так как это может привести к ошибкам, связанным с подготовкой пробы. Чрезмерно продолжительное время наложения турникета, а следовательно длительное пережатие в области плеча, приводит к гемоконцентрации и увеличению содержания протеинсвязанных компонентов крови, таких как кальций. Лизис (распад) клеток, обусловленный несоблюдением надлежащих условий сбора проб крови, приводит к появлению ложнозавышенных результатов определения в сыворотке крови внутриклеточных компонентов (в том числе активности лактатдегидрогеназы и содержания калия). Для выполнения некоторых тестов требуется соблюдение специальных условий сбора и хранения проб (так, в случае определения газов крови пробы должны быть направлены в лабораторию «на льду», что предотвращает возникновение ошибок в процессе исследования). Задержка в доставке в лабораторию (на анализ) исследуемого биологического материала также может привести к возникновению ложных результатов (например, снижению уровня глюкозы за счет продолжающихся в крови процессов метаболизма).
К внелабораторным ошибкам определения приводит прием больными лекарственных веществ.
В зависимости от вида фармакологического средства, дозы и способа его применения медикаменты могут:
1. изменять интенсивность патологического процесса;
2. оказывать побочное действие на функцию различных органов и систем;
3. вызывать общий токсический эффект (при передозировке или вследствие кумулятивного действия препарата);
4. интерферировать с определяемым веществом в процессе лабораторного исследования.
Первые три механизма обусловливают фармакологическую, а последний — техническую интерференцию лекарственных веществ.
Динамика лабораторных показателей в условиях проведения больному лекарственной терапии в большинстве случаев соответствует таковой, характерной для самопроизвольной ликвидации патологического процесса (однако может изменяться как вследствие стимулирования защитных механизмов организма, так и свойственного заболеванию нарушения метаболических процессов).
При оценке различных лабораторных изменений следует опираться и на знание механизма фармакологического воздействия лекарственного вещества. Так, например, введение кортикотропина (АКТГ) приводит к повышению секреции надпочечниками кортикостероидов с проявлением эффектов, свойственных этим гормонам: катаболического действия на белковый обмен, интенсификации гликонеогенеза, влияния на электролитный и водный баланс, метаболизм кальция, усиление липолиза.
Известно, что наряду с лечебным воздействием большинство лекарственных препаратов оказывает и нежелательные, побочные эффекты на организм, отражаемые характерными изменениями лабораторных показателей. Так, опиаты (морфин, кодеин) вызывают спазм сфинктера Одди, что нарушает выход альфа-амилазы и липазы в двенадцатиперстную кишку и приводит к повышению активности указанных ферментов в плазме (сыворотке) крови. Препараты группы салицилатов, как правило, вызывают возрастание активности аминотрансфераз плазмы крови.
Повышение энзиматической активности плазмы после приема контрацептивов обусловливается их способностью препятствовать разрушению некоторых ферментов.
Токсическое действие лекарственных препаратов сказывается, прежде всего, на функциональном состоянии центральной нервной системы, печени и почек. Так, используемый для лечения больных туберкулезом изониазид, трансформируясь в организме в изоникотиновую кислоту, высвобождает столь большое количество ионов аммония (особенно в мозге и печени), что они могут быть причиной проявления токсических психозов либо серьезных нарушений функции печени. Ряд антибиотиков (канами-цин и др.) в силу проявляемой ими нефротоксичности способны вызвать протеинурию. Многие из них (стрептомицин и др.) активируют перекисное окисление липидов. Поскольку подавляющее большинство лекарственных препаратов разрушаются в эндо-плазматической сети печеночных клеток с образованием продуктов, легко выводимых из организма, становится понятным, почему печень, функция которой как «центральной лаборатории организма» почти постоянно нарушается при патологии, особенно чувствительна к воздействию лекарств. Известно более 200 фармакологических препаратов, активирующих и ингибирующих активность печеночных ферментов.
Поражение печени в большинстве случаев может проявляться холестазом, который обычно бывает обратимым. Зная химическую структуру вещества, можно оценить потенциальную способность лекарства вызывать холестаз. Он, в частности, может возникнуть после применения контрацептивных стероидов, производных сульфомочевины (тиоурацил, метилтиоурацил, хлорпромазин и др.). Иногда после приема лекарств в печени может возникнуть процесс, по своим морфологическим проявлениям не отличающийся от вирусного гепатита. Одной из форм поражения печени могут явиться тяжелые повреждения ее с зонами центрального гепатоцеллюлярного некроза.
Препараты, конкурирующие с билирубином в процессе экскреции через билиарный тракт (рентгеноконтрастные вещества и др.), способны стать причиной возникновения гипербилирубинемии (не сопровождающейся одновременным изменением других печеночных тестов). Многочисленные медикаменты (сульфаниламиды, изониазид, метилдофа) способствуют увеличению содержания билирубина в сыворотке крови.
Лекарства, не оказывающие влияния на лабораторные показатели при применении в обычных дозах, могут проявлять свое действие при передозировке. Имеет значение и то, что у некоторых больных обнаруживается индивидуальная гиперчувствительность к какому-либо препарату.
Выраженность фармакологической интерференции во многом зависит от длительности приема лекарственных веществ и их дозы.
Техническая интерференция представляет собой вид помех, который может быть обнаружен при добавлении лекарственного вещества к сыворотке крови в ходе последующего выполнения лабораторного исследования. Некоторые лекарственные средства оказывают физические влияния на процесс фотометрического исследования. Так, рибофлавин и каротины повышают значения оптической плотности раствора при определении концентрации билирубина. При флюориметрическом определении катехоламинов (в моче) нежелательное влияние оказывают интенсивно люминесцирующие тетрациклины, хинидин, допегит и др.
Химическая интерференция, нередко приводящая к завышению и занижению показателя теста, обусловлена химическими помехами. Именно они являются наиболее частыми причинами ошибок при исследовании биологической пробы, особенно если методикой не предусматривается предварительное выделение из анализируемого биологического материала измеряемого вещества (например, путем экстракции либо с использованием процедуры тонкослойной хроматографии). Известно, например, что ампициллин завышает результаты определения альбумина по реакции с бромкрезоловым зеленым.
На результаты лабораторных исследований могут оказывать влияние не только сами лекарственные вещества, но также промежуточные или конечные продукты их метаболизма (так, метаболиты пенициллина и толбутамида ложно повышают значения концентрации белка в моче).
Таким образам, отсутствие сведений о характере проводившейся больному терапии и соответствующих знаний об особенностях влияния лекарственных веществ на отдельные лабораторные показатели затрудняет интерпретацию картины лабораторного исследования крови.
Качество результата лабораторного исследования зависит от многих факторов (качества реактивов, оборудования, квалификации лаборантов), важное значение имеет также и качество метода. Для объективной оценки аналитических качеств метода рекомендуется оценка его аналитической надежности.
В отличие от системы контроля качества работы лабораторий, которая должна давать ежедневную информацию о качестве получаемых в лаборатории результатов, оценка аналитической надежности метода — продолжительный процесс, во время которого постепенно накапливается информация об аналитических качествах метода. При оценке надежности метода задача состоит в выявлении погрешностей, зависящих от метода; поэтому важно оценку надежности метода проводить не в одной, а в нескольких точно работающих (референтных) лабораториях с соблюдением всех указаний по применению метода.
Количественные аналитические методы клинических лабораторных исследований разнообразны и используются для определения различных веществ, поэтому описываемые способы оценки надежности метода могут быть пригодны не для всех методов. Оценке аналитической надежности должны подвергаться методы, рекомендуемые для официального утверждения, новые и существенно модифицированные методы.
Основными критериями по оценке метода являются следующие:
Воспроизводимость,
Правильность,
Специфичность,
Чувствительность.
Воспроизводимость
Воспроизводимость результатов — соответствие результатов повторных определений в одном и том же материале. Воспроизводимость не имеет числовой величины, она определяется степенью разброса результатов. Воспроизводимость аналитического метода определяется воспроизводимостью результатов, полученных этим методом.
Понятие, обратное воспроизводимости,— разброс результатов, или аналитическая вариация, зависит от наличия случайных погрешностей и может быть охарактеризовано количественно. В зависимости от условий определения различают аналитическую вариацию в серии, во времени и межлабораторную.
Воспроизводимость метода зависит от случайных погрешностей, обусловленных количеством процедур метода (осаждение, центрифугирования, пипетирование), а также стабильностью окрашенного комплекса и другими причинами. Воспроизводимость рассчитывают:
1. либо по двум параллельным результатам при исследовании различных образцов,
2. либо по результатам повторных определений на одном и том же контрольном материале в течение не менее 20 дней, следующих друг за другом.
Контрольный материал должен быть стабильным в течение всего периода проверки. Можно использовать пригодный слитый биологический материал.
Статистическим показателем разброса результатов является среднеквадратическое отклонение S и относительный показатель разброса результатов — коэффициент вариации V. Сравнивают аналитическую вариацию метода с помощью F-теста.

| Х | результат отдельного определения; |

|
средняя арифметическая; |

|
знак суммирования; |
| d | разница между параллельными определениями; |
| n | число определений; |
| S | среднеквадратическое отклонение; |
| V | коэффициент вариации; |
| F | тест оценки вариации методов. |
Воспроизводимость определяют на разных уровнях концентрации — нормальном и патологическом. Это позволяет более полно охарактеризовать воспроизводимость метода на всем диапазоне измеряемых концентраций. Чем меньше коэффициент вариации, тем выше воспроизводимость результатов, получаемых тем или иным методом.
Такой способ оценки воспроизводимости позволяет объективно оценивать и сравнивать воспроизводимость различных методов.
Правильность
Правильность результатов — соответствие среднего значения результатов повторных определений одного и того же материала должной (номинальной) величине. Правильность не имеет числовой величины, она определяется неправильностью.
Правильность метода определяется правильностью результатов, полученных этим методом, и зависит от наличия систематических погрешностей метода. Систематическая погрешность метода может быть обусловлена рядом причин:
1. неспецифичностью метода;
2. неправильным способом построения калибровочной кривой;
3. использованием калибровочного материала недостаточной степени чистоты;
4. неправильной постановкой холостой пробы и т. д.
Статистическим критерием правильности является средняя арифметическая (X) и степень ее отклонения от должного (номинального) значения. Способами определения правильности могут быть следующие.
Способ добавки — внесение в биологическую жидкость точно взвешенного количества анализируемого вещества и определение его с помощью исследуемого метода.
Способ смешивания проб — биологическая жидкость с низкой и с высокой концентрацией исследуемого вещества смешивается в различных соотношениях.
Способы добавки и смешивания проб (последний может быть применим в методах определения активности ферментов, где невозможно использовать способ добавки) не всегда позволяют определить систематическую погрешность метода. Например, добавленное количество креатинина, определенное по реакции Яффе, может дать хороший процент выявления, однако методы, основанные на реакции Яффе, дают неправильные результаты за счет низкой специфичности метода. Процент выявления вещества, равный 90—110, считается удовлетворительным для клинических лабораторных методов.
Исследование контрольного материала с известным содержанием компонентов — наиболее простой способ оценки правильности. Однако он может быть использован только для быстрой ориентировочной оценки правильности метода. Обязательным условием, ограничивающим возможности этого способа, является использование метода, который указан в аннотации к контрольному материалу. Процедура изготовления контрольного материала, хранение его, вид используемой сыворотки могут в значительной степени изменить истинное содержание компонента. Особенно большим изменениям могут подвергнуться ферменты.
Сравнение методов.Наиболее информативным способом является способ сравнения методов, который позволяет определять общую систематическую погрешность метода. Смысл сравнения методов состоит в сравнении результатов, полученных методом-кандидатом (т. е. методом, правильность которого исследуется) и сравнительным методом, который должен давать правильные результаты. Поэтому крайне важную роль играет правильность метода, используемого для сравнения. Оптимальным для этих целей является применение референтного метода.
Референтный (эталонный) метод — это метод, обладающий максимальной специфичностью, правильностью и воспроизводимостью результатов определения без учета экономических затрат. Он служит главным образом для сравнения методов при оценке аналитической надежности унифицированных и других методов. Однако референтные методы могут быть недоступны лабораториям, и для определения ряда компонентов они еще не разработаны. Поэтому в качестве сравнительных могут использоваться методы, правильность которых исследована, и результаты не дают существенного отклонения от истинных величин.
Для более точной оценки правильности метода-кандидата сравнение методов следует проводить в соответствии с правилами сравнения методов. Эти правила предусматривают точное соблюдение всех письменных указании по применению метода, проведение исследований под контролем качества с применением единого контрольного материала для гарантии стабильности условий исследования. В сравниваемых методах должны быть проверены точность и линейность калибровочных кривых, но возможности применяться одни и те же реактивы, приборы, работа должна проводиться одними и теми же лаборантами. Правильность метода оценивается на всем диапазоне измеряемых концентраций, поэтому рекомендуется исследовать образцы с низкими, нормальными и повышенными концентрациями вещества. Сравнение методов можно проводить на контрольном материале и на биологическом материале, полученном от больных и здоровых лиц: очень важным является выбор метода для сравнения.