Согласно данным ВОЗ, удельный вес лабораторных анализов составляет 75–80 % от общего числа диагностических исследований, выполняемых в медорганизациях.
Служба значительно эволюционировала: если раньше лаборатория была придатком в поиске факторов риска, постановке диагноза, назначении лечения, то сегодня она является объединяющим механизмом на всех этапах взаимодействия врача и пациента. Централизация лабораторных исследований — мировая тенденция реформирования клинической лабдиагностики. Особое значение имеет преаналитический этап клинических лабораторных исследований.
Лабораторная диагностика
Важная составляющая
Основной целью централизации лабораторных исследований является повышение эффективности лечебно-диагностического процесса за счет расширения объема лабораторной, диагностически значимой информации, которая поступает лечащим врачам из централизованной лаборатории.
Согласно постановлению коллегии Минздрава от 25.07.2018 № 14.4 «О совершенствовании работы службы лабораторной диагностики», централизация лабораторий, направленная на увеличение доступности лабораторных исследований, определена основным стратегическим моментом развития службы клинической лабораторной диагностики страны.
Важнейшей составляющей централизации является процесс взаимодействия с внешним заказчиком (медучреждением) на преаналитическом этапе оказания лабораторных услуг. Преаналитический этап включает прием пациента врачом, назначение лабораторных исследований, заполнение бланка направления, получение пациентом инструкций об особенностях подготовки к сдаче анализов или сбору биологического материала, взятие проб, доставку материала в лабораторию.
При централизации для лаборатории существенно увеличивается число пунктов сбора проб биологического материала, значительно расширяется спектр заказываемых тестов, изменяется структура проб биологического материала, ритм и временной период их поступления в лабораторию.
Взаимодействие централизованной лаборатории с заказчиком на преаналитическом этапе предполагает обучение врачей, медсестер, курьеров, обеспечение их инструкциями по подготовке пациентов к лабораторным исследованиям, правилам взятия, сбора и подготовки проб к транспортировке, организацию логистики доставки. Порядок организации взятия проб биологического материала и доставки его в централизованную лабораторию является одним из важнейших моментов обеспечения правильного взаимодействия лаборатории и учреждения здравоохранения.
Централизация лабораторных исследований предусматривает особые требования к организации преаналитического этапа, строгое выполнение которых позволит обеспечить получение качественных результатов. Любые неточности на этапе назначения лабораторных исследований будут существенным образом снижать эффективность лечебно-диагностического процесса.
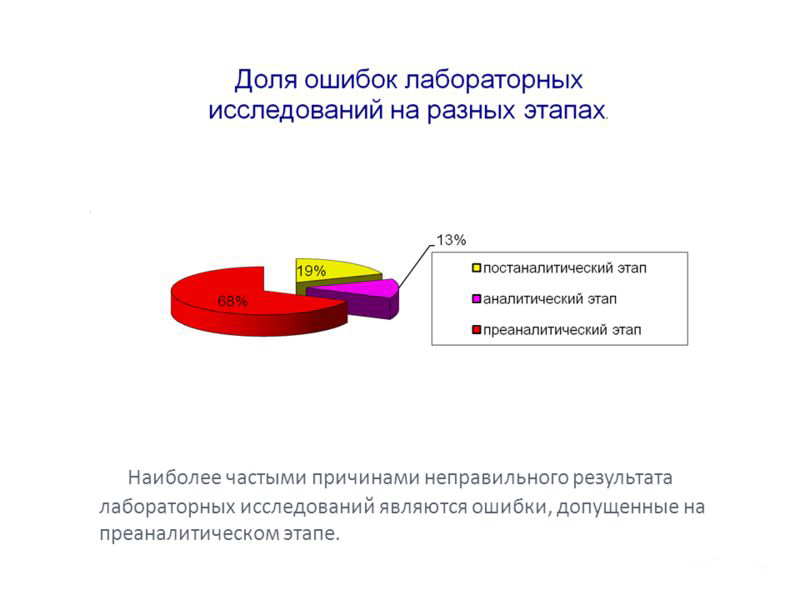
Большинство ошибок в процессе лабораторного анализа — от назначения теста до интерпретации результатов — происходит до того, как образец попал в лабораторию, т. е. вне прямого контроля лаборатории. По данным различных исследований, на преаналитический этап приходится от 46 % до 68 % всех лабораторных ошибок.
Наиболее частые ошибки преаналитического этапа:
- отсутствие образца или перечня назначенных исследований;
- ошибки идентификации образца (этикетка,сопроводительный документ);
- гемолиз in vitro (в пробирке);
- сгустки в образце крови/плазмы;
- неправильная пробирка/контейнер;
- недостаточное количество образца (объем пробы);
- неправильное соотношение кровь/антикоагулянт;
- недостаточное перемешивание образца после взятия;
- неадекватные условия хранения и транспортировки;
- неправильный режим центрифугирования (время/скорость).
Рекомендации
При определении приемлемости выявленных ошибок рекомендуется использовать целевые уровни индикаторов качества преаналитического этапа, установленные Международной федерацией клинической химии и лабораторной медицины (IFCC). Ошибки преаналитического этапа могут существенно исказить состав или свойства биологического материала и таким образом существенно снизить диагностическую ценность результата лабораторного исследования. Частота таких ошибок зависит от уровня технологической дисциплины в направляющей организации здравоохранения, качества администрирования этого этапа.
Основные причины большого количества ошибок:
- отсутствие стандартов качества выполнения процедур преаналитического этапа;
- неиспользование для взятия и сбора биоматериала одноразовых безопасных приспособлений по причине существующего ложного представления об их высокой стоимости;
- недостаточные знания и качество обучения среднего медперсонала правилам и технике выполнения процедур преаналитического этапа.
Прогресс лабораторных технологий, оснащение медицинской лаборатории современными автоматическими анализаторами позволили получать существенно более точные результаты анализов. Новые автоматические анализаторы весьма чувствительны к качеству исследуемого биоматериала, что предъявляет более высокие требования к условиям взятия, хранения и срокам доставки проб.
Согласно приказу Минздрава от 18.04.2019 № 466 «О совершенствовании деятельности службы лабораторной диагностики Республики Беларусь», обеспечение качества преаналитического этапа лабораторных исследований является зоной ответственности клинических специалистов. В стандарте СТБ ISO 15189-2015 «Медицинские лаборатории. Требования к качеству и компетенции» требуется установление индикаторов качества с целью мониторинга и оценки работы по всем критическим аспектам преаналитического этапа. Их внедрение в лабораторную практику и систематический сбор данных позволят обеспечить надежность результатов лабораторного тестирования.
Внутренний стандарт
Клинико-диагностическая лаборатория (КДЛ) РНПЦ РМиЭЧ является многопрофильной, с 2016 года выполняет централизованные исследования для взрослых и детей Новобелицкого и Советского районов Гомеля. Заказчиками являются 10 поликлиник. Исследования включают широкий спектр биохимических (специфических белков и метаболитов), иммунохимических (гормоны, онкомаркеры, витамины и др.), коагулологических (коагулограмма, агрегатограмма, факторы свертывания и антикоагулянты, D-димеры и др.) лабораторных тестов.
Разработан внутренний стандарт, который был включен в текст совместного приказа РНПЦ РМиЭЧ и ГУЗО Гомельского облисполкома (№ 117 и № 167 от 05.02.2019) «О централизации лабораторных исследований». Определена схема проведения централизованных лабораторных исследований.
Для обеспечения доступности для врачей-клиницистов информации о полном спектре выполняемых тестов сотрудниками лаборатории разработаны бланки направлений.
Для обеспечения контроля качества выполнения централизованных исследований лаборатория постоянно анализирует результаты применения основных индикаторов качества преаналитического этапа:
- ошибки идентификации и транскрипции тестов;
- несоответствие направления установленной форме;
- неверный тип, недостаточный объем образца;
- повреждение образца/направления в ходе транспортировки;
- образец, направление для образца не получены;
- сгусток в образце.
По результатам анализа, проведенного КДЛ РНПЦ РМиЭЧ, несоответствия в целом выявляются для 1,3 % доставленных образцов сыворотки/плазмы. Среди индикаторов с наибольшей частотой встречаются ошибки транскрипции тестов, составляющие 1 %:
- отсутствие отметок о необходимых тестах;
- нечеткий запрос на исследование;
- незаполненные/не полностью заполненные паспортные данные пациента (не обозначен пол, возраст, не указан диагноз, отсутствует печать врача).
Реже определяются ошибки идентификации пробы — нарушение маркировки, в т. ч. расхождения между нумерацией направления и пробы. В 0,34 % случаев пробы не доставлялись в лабораторию, в 0,3 % — для проб отсутствовали направления на исследования. Несмотря на то что выбраковка по причине гемолиза определена на этапе взятия крови и первичной пробоподготовки, в лабораторию в 0,31 % случаев доставляются гемолизированные образцы. В 0,5–1 % случаев в пробах сыворотки встречаются нити фибрина, сгустки, осадок эритроцитов. Регистрируются случаи доставки количества сыворотки, недостаточного для выполнения назначенных тестов. Такие несоответствия являлись результатом неполного соблюдения поликлиниками правил пробоподготовки: выдержки необходимого времени сворачивания крови, соблюдения режима центрифугирования крови и пипетирования сыворотки.
Для образцов сыворотки с выявленными ошибками транскрипции тестов лаборатория выясняет необходимую информацию по телефону, после чего образцы, как правило, принимаются в работу. Указанные действия позволили минимизировать потери образцов по причине нарушений правил преаналитики. Выбраковка с оформлением акта отказа в приеме биологического материала с объяснением причин проводится для гемолизированных образцов либо для случаев, когда доставляется только проба сыворотки без направления и наоборот. Пробы сыворотки со сгустками, эритроцитами подвергаются повторному центрифугированию, после чего выполняются исследования.
Актуальность
Часто у лечащего врача возникают претензии к лабораторным анализам, т. е. происходит не совпадение клинической картины с лабораторными показателями. Нарушение преаналитики является одной из самых частых причин этой проблемы. Данная статья поможет разобраться с этой нелепой, но весьма серьезной задачей.
Что такое преаналитика? Преаналитика – это все процедуры, выполняемые до начала проведения лабораторных исследований, которые непосредственно влияют на результат лабораторного анализа.
Оптимально проведенная преаналитическая подготовка является основным условием точной и полной лабораторной диагностики.
Зачем нужно врачам знать преаналитику? При нарушении преаналитического этапа врачи собственноручно готовят предпосылки для заведомо ложных результатов лабораторного анализа.
Статистика
Затраты времени на этапах лабораторного исследования:
Преаналитическии этап вне лаборатории – 20,20%
Преаналитическии этап в лаборатории – 37,10%
Аналитическии этап – 25,10%
Постаналитическии этап – 13,60%
Отправка результатов – 4%
Анализ ошибок показывает, что около 40% ошибок совершается на преаналитическом этапе при выполнении исследований в плановом порядке и около 60% ошибок происходит на преаналитическом этапе при неотложных анализах. (M.Plebani, P.Carraro, 1997).
Из чего состоит преналитическии этап вне лаборатории?
— Назначение анализов
— Подготовка пациента (психологическая и физическая)
— Заполнение направления.
— Взятие биоматериала.
— Хранение и доставка биоматериала.
На каждом из выше указанных составных может быть допущена ошибка.
Общие правила при подготовке к исследованию крови:
1. Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров.
2. Показатели крови могут существенно меняться в течение дня, поэтому рекомендуется все анализы сдавать в утренние часы.
3. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
4. За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
5. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
6. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
7. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 — 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
Влияние некоторых факторов на результат анализов.
Психический стресс
Степень влияния психического стресса (страх перед взятием крови, предоперационный стресс и т.д.) на лабораторные результаты часто недооценивается. Между тем, под его влиянием может наблюдаться увеличение секреции гормонов (альдостерона, ангиотензина, катехоламинов, кортизола, пролактина, ренина, соматотропина, ТСГ, вазопрессина) и повышение концентрации альбумина, фибриногена, глюкозы, инсулина, лактата и холестерина.
Наложение жгута
Что происходит, когда жгут накладывается на весь период времени при взятии пробы? При использовании давления ниже уровня систолического, внутри капилляров поддерживается эффективное фильтрационное давление. Как следствие, жидкость и низкомолекулярные соединения перемещаются из внутрисосудистого пространства в интерстициальное. Макромолекулы, вещества, связанные с белками и клетки крови не проникают через стенку капилляров, таким образом, их концентрация заметно возрастает, тогда как концентрации низкомолекулярных веществ не изменяются.
Длительность наложения жгута и изменения уровней исследуемых параметров
Сравнение: через 1 мин. через 3 мин.
Параметры Отклонение в %
Билирубин +8
Холестерин +5
Креатинин -9
Креатинкиназа -4
Железо +7
Глюкоза -9
γ-Глютамилтрансфераза -10
Калий +5
Положение тела
Изменение положения тела – из горизонтального в вертикальное – приводит к увеличению уровня ряда показателей.
Параметры Увеличение в %
Гематокрит 13
Эритроциты 15
Холестерин высокой плотности 10
Альдостерон 15
Ренин 60
Взятие пробы из катетера
Если пробы берут из венозных или артериальных инфузионных катетеров, канюлю следует промыть изотоническим солевым раствором в объеме, соизмеримом с объемом катетера. Прежде чем взять пробу, выбросить первые 5 мл крови, полученной из катетера. Взятиепроб для исследований свертывающей системы из катетеров, обработанных гепарином, неприемлемо. Для гепарин-зависимых методов (тромбиновое время, АЧТВ) рекомендуется
предварительно отбросить объем крови, вдвое превышающий объем катетера; первая порция взятой затем крови может быть использована для выполнения исследований, не относящихся к системе гемостаза; последующая порция цитратной крови может использоваться только для определения нечувствительных к присутствию гепарина аналитов: протромбинового времени, рептилазного времени, фибриногена по Clauss, АТ III, мономеров фибрина. Важно, чтобы перед взятием крови в пробирку с раствором цитрата натрия не было длительной паузы, в течение которой кровь в катетере может «застаиваться».
Высота над уровнем моря
Содержание некоторых компонентов крови подвержено значительным изменениям в зависимости от высоты над уровнем моря. С увеличением высоты значительное повышение наблюдается в отношении, например реактивного белка (до 65% на высоте 3600 м), гематокрита и гемоглобина (до 8% на высоте 1400 м) и мочевой кислоты. Адаптация к высоте занимает недели, а возвращение к значениям на уровне моря происходит в течение нескольких дней. Значительное снижение величин с ростом высоты над уровнем моря обнаружено в отношении мочевого креатинина, клиренса креатинина, эстриола (до 50% на высоте 4200 м), осмоляльности сыворотки, ренина плазмы и трансферрина сыворотки.
1 Мошкин А., Долгов В. Обеспечение качества в клинической лабораторной диагностике.. — М.: 2004. – С. 26-43.
2 Преаналитический этап. Пробоподготовка. West Medica
3 Преаналитика: практические советы и методы. SARSTEDT AG & Co.
Түйін: преаналитикалық кезенде көптеген факторлар зертханалық зертудің нәтижесіне әсер ететің зертхана дәрігерлері жақсы түсінеді. Ал клиникалық дәрігердің көбісі бұл жағдайдың маңызың ескермейді. Осы салалардың әсерінен зертханалық зертудің нәтижесін дәрігерлер дұрыс талдамауына және дұрыс ем шара жасамауына алып келеді.
Resume: physicians of Clinical Laboratory Diagnostics had recognized that, in the preanalytical phase, many factors can affect to the results of laboratory tests. Most of physicians don’t know of their influence. Ignorance of this factors may lead to misinterpretation of the result and take on a patient the wrong action.

Одним из главных условий достоверной и полной лабораторной диагностики считается верно выполненная преаналитическая подготовка. Преаналитический этап – это все манипуляции, которые происходят до начала проведения лабораторных исследований. Этот этап очень важен, ведь, если он был выполнен с нарушениями, результаты анализов пациента будут неверными.

Важно!
По статистике, около 40% всех ошибок происходит на преаналитическом этапе при проведении исследований в плановом порядке и порядка 60% ошибок происходит на преаналитическом этапе при неотложных анализах.
Преаналитический этап в лаборатории состоит из:
- Назначения анализов
- Заполнения направления
- Получения пациентом инструкций у врача или медицинской сестры об особенностях подготовки, сдаче анализов или сбору биологического материала
- Подготовки пациента
- Взятия биоматериала
- Хранения и доставки биоматериала
На всех вышеперечисленных этапах могут происходить ошибки, которые приводят к искажению результатов лабораторных исследований и постановке неверных диагнозов пациенту. Исследования показывают, что из-за лабораторных ошибок до 6% пациентов могут получать неверное лечение, а около 19% – назначаются бесполезные дополнительные исследования, приводящие к увеличению сроков лечения.
Самые распространенные ошибки, которые встречаются на преаналитическом этапе:
- Отсутствие образца или списка назначенных исследований;
- Ошибки идентификации образца (этикетка, сопроводительный документ);
- Гемолиз in vitro (в пробирке);
- Сгустки в образце крови/плазмы;
- Неправильная пробирка/контейнер;
- Недостаточное количество образца (объем пробы);
- Неверное соотношение кровь/антикоагулянт;
- Недостаточное перемешивание образца после взятия;
- Нарушение условий хранения и транспортировки;
- Неправильный режим центрифугирования (время/скорость).

В связи с усовершенствованием технологического оснащения медицинских лабораторий и автоматизацией многих процессов анализа биоматериала роль субъективного фактора в получении результата значительно снизилась. Однако качество забора, транспортировки и хранения материала по-прежнему зависят от точности соблюдения методик. Ошибки на преаналитическом этапе сильно искажают результаты лабораторной диагностики. Поэтому контроль качества его проведения является важнейшей задачей современной медицины.
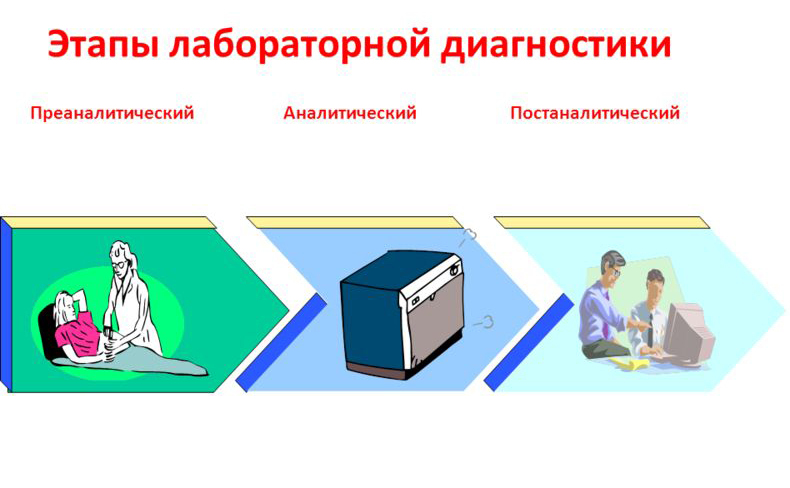
Основные этапы лабораторной диагностики
В лабораторной диагностике выделяют 3 основных этапа:
- преаналитический — период, предшествующий непосредственному исследованию образца;
- аналитический — лабораторный анализ биоматериала в соответствии с назначением;
- постаналитический — оценка и систематизация полученных данных.
Первый и третий этапы имеют две фазы — лабораторную и внелабораторную, тогда как вторая часть диагностики осуществляется только внутри лаборатории.
Преаналитический этап объединяет все процессы, которые предшествуют попаданию биологического образца КДЛ на исследование. В эту группу входят врачебное назначение, подготовка пациента к анализу и забор биоматериала с его последующей маркировкой и транспортировкой в клиническую лабораторию. Между регистрацией образца и его отправкой на анализ проходит кратковременный период хранения, условия которого должны быть строго соблюдены для получения точного результата.
Аналитический этап представляет собой совокупность манипуляций, осуществляемых с образцами биоматериала для их исследования и определения параметров в соответствии с типом назначенного анализа.
Постаналитический этап объединяет 2 стадии:
- систематизированную оценку и проверку достоверности полученных результатов (лабораторная фаза);
- обработку полученной информации клиницистом (внелабораторная фаза).
Клиницист соотносит результаты анализа с данными других исследований, анамнеза и личных наблюдений, после чего делает вывод о физиологическом состоянии организма пациента.
Характеристика и значение долабораторного этапа в клинической диагностике
Как уже было отмечено выше, преаналитический этап клинической лабораторной диагностики включает две фазы:
- Внелабораторную — объединяет мероприятия до попадания биоматериала в КДЛ, включая назначение анализа, забор и маркировку образцов, их хранение и транспортировку на исследование.
- Внутрилабораторную — осуществляется в пределах КДЛ и включает ряд манипуляций по обработке, идентификации и подготовке биоматериала к исследованию. Сюда также входит распределение маркированных проб и их соотношение с конкретными пациентами.
Лабораторная часть преаналитического этапа занимает 37,1 % времени всего исследования, что даже больше, чем на аналитической стадии. На внелабораторную фазу приходится 20,2 %.
В преаналитическом этапе лабораторных исследований выделяют такие основные ступени:
- прием пациента у врача и назначение анализов;
- оформление необходимой для анализа документации (бланка-заявки);
- инструктирование пациента о характере подготовки к анализу и особенностях сдачи материала;
- забор биоматериала (взятие проб);
- транспортировка в КДЛ;
- сдача проб в лабораторию;
- регистрация образцов;
- аналитическая и идентификационная обработка материала;
- подготовка образцов к соответствующему типу анализа.
Совокупность этих манипуляций занимает 60 % времени всего диагностического исследования. При этом на каждом из этапов могут произойти ошибки, приводящие к критическому искажению данных, получаемых в процессе аналитической стадии. В результате пациенту может быть поставлен неправильный диагноз или дано неверное назначение.
По статистике, от 46 до 70 % ошибок результатов анализов приходится именно на преаналитический этап лабораторных исследований, что, без сомнения, связано с преобладанием в процессе его реализации ручного труда.
Вариабельность результатов клинических исследований
Результаты аналитической стадии диагностики сами по себе не могут быть объективными, поскольку сильно зависят от множества факторов — от самых основных (пол, возраст) до условий осуществления каждого мини-этапа, предшествующего попаданию образца на исследование. Без учета всех этих факторов невозможно оценить истинное состояние организма пациента.
Изменчивость лабораторных данных под влиянием ряда внешних и внутренних условий, сопровождающих их получение, а также физиологических особенностей пациента называют внутрииндивидуальной вариацией.
На итоговые результаты лабораторной диагностики влияют:
- условия, в которых пациент находился до забора материала;
- методики и условия взятия анализа;
- первичная обработка и транспортировка образцов.
Все эти параметры называют факторами преаналитического этапа лабораторных исследований. Последние могут быть изменены, в отличие от неустранимых характеристик (пол, возраст, этническая принадлежность, наличие беременности и др.).
| Подготовка пациента |
|
| Забор биоматериала | Набор факторов зависит от типа биоматериала |
| Транспортировка |
|
| Пробоподготовка | Правильность осуществления мероприятий по сохранению стабильности аналитов или дополнительных процедур, подготавливающих пробу к анализу (для крови — центрифугирование, аликвотирование и отделение от осадка) |
| Хранение |
|
В большинстве случаев при оценке результатов клиницист не берет в расчет влияние преаналитических факторов и возможных ошибок, совершенных на этом этапе. Поэтому так важно, чтобы все стадии лабораторного исследования были строго подчинены стандарту.
Такой регламент содержится в соответствующем ГОСТе преаналитического этапа, а также во многочисленных методических рекомендациях и инструкциях для медперсонала, разработанных с учетом научных данных и специфики конкретного учреждения. Правильная квалифицированная организация процесса диагностики повышает качество исследований и минимизирует вероятность ошибок.
Основные ошибки первого этапа лабораторной диагностики
Выделяют 4 группы нарушений на преаналитическом этапе:
- ошибки в процессе подготовки к взятию материала;
- связанные с непосредственным взятием проб;
- ошибки обработки;
- ошибки транспортировки и хранения.
К первой группе нарушений относят:
- неверную подготовку пациента;
- пропуск теста;
- неверную маркировку емкостей для сбора биоматериала;
- неправильный выбор добавки, необходимой для стабилизации полученного образца (например, антикоагулянта);
Нарушения в процессе подготовки могут быть вызваны как некомпетентностью медперсонала, так и халатностью самого пациента.
Правила ведения преаналитического этапа направлены на предотвращение большинства ошибок. Кроме того, они приводят условия диагностики к единой схеме, что дает возможность объективно сравнивать результаты исследований друг с другом и с референсными интервалами (группами значений определенных показателей, соответствующих норме).
Упорядоченную организацию преаналитического этапа лабораторных исследований по установленной схеме называют стандартизацией. Последняя может иметь как общий, так и частный характер, учитывающий специфику работы и технического оснащения конкретного медицинского учреждения.
Стандартизация
Чтобы минимизировать внутрииндивидуальную вариацию лабораторных результатов, организация преаналитического этапа должна быть упорядочена и подчинена определенным нормативам.
В стандартизацию долабораторного этапа входят:
- правила назначения анализов (предназначены для лечащего врача);
- основные аспекты подготовки пациента к исследованию;
- инструкции по взятию биоматериала;
- правила подготовки проб, хранения и транспортировки клинического материала в лабораторию;
- идентификация проб.
Ввиду широкой специфики различных лечебных учреждений и КДЛ, единого стандарта, подробно регламентирующего их деятельность, не существует. По этой причине разработаны общие документы (международные и отечественные), содержащие универсальные требования к организации преаналитического этапа лабораторных исследований. Эти правила учитываются при составлении индивидуальных стандартов на уровне конкретных медицинских организаций.
Что такое контроль качества
Применительно к медицинской диагностике термин «качество» означает достоверность полученных результатов, что подразумевает максимально возможное исключение влияния вариативных факторов внутрииндивидуальной изменчивости и ошибок медперсонала.
Контролем качества лабораторных исследований называют совокупность мероприятий, направленных на подтверждение соответствия фактических данных диагностической информации объективным значениям, необходимым для правильной оценки состояния пациента. В более узком смысле это означает проверку каждого этапа на соответствие требованием стандарта. Контроль качества долабораторной стадии подразумевает установление соответствия каждой ступени процесса ГОСТу преаналитического этапа и другим документам, разработанным на частном уровне.
Наличие стандартов играет огромную роль в минимизации диагностических ошибок, но все же не может исключить субъективный фактор. В настоящее время контроль соблюдения правил преаналитического этапа лабораторных исследований представляет собой проблему, поскольку периодические внешние и внутренние проверки сложно назвать эффективными.
Тем не менее приближение технологии процесса к единой системе и внедрение более удобных для персонала способов работы с биоматериалом могут стать выходом из этой ситуации. Одним из таких нововведений стало использование вакуумных пробирок для сбора крови, которые пришли на замену шприцу.
В списке медицинских государственных стандартов можно выделить 2 основных документа, направленных на обеспечение качества преаналитического этапа:
- ГОСТ 53079 2 2008 (часть 2) — содержит руководство по управлению качеством всего процесса лабораторной диагностики.
- ГОСТ 53079 4 2008 (часть 4) — регламентирует непосредственно преаналитическую стадию.
Одним из ключевых аспектов контроля качества является координация между группами персонала, задействованного в разных стадиях лабораторной диагностики.
ГОСТ 5353079 4 2008 — обеспечение качества преаналитического этапа
Этот стандарт был разработан на базе двух Московских медицинских академий и законодательно утвержден в декабре 2008 года. Документ предназначен для использования всеми типами предприятий (как частных, так и государственных), связанных с оказанием медпомощи.
В данном ГОСТе содержатся основные правила преаналитического этапа лабораторных исследований, предназначенные для исключения или ограничения факторов вариабельности диагностики, препятствующих правильному отражению физиолого-биохимического состояния организма пациента.
В регламент стандарта входят:
- описание условий, которые должны соблюдаться пациентом при подготовке к анализу (содержатся в приложении А);
- правила и условия взятия биоматериала;
- требования к первичной обработке образцов;
- правила хранения и транспортировки биологического материала в КДЛ (клинико-диагностические лаборатории).
Требования по обращению с биоматериалом обязательно включают технику безопасности по работе с потенциально патогенными образцами.
ГОСТ преаналитического этапа лабораторных исследований подразумевает подробный инструктаж персонала медучреждения и информирование пациентов о правилах подготовки и проведения анализов. Согласно документу, процесс взятия и маркирования материала должен быть четко организован, а лаборатории снабжены всем необходимым оборудованием для забора, хранения и транспортировки проб.
Содержание ГОСТа преаналитического этапа лабораторных исследований основывается на обобщенных научных данных о влиянии физических, химических и биологических факторов на состояние клеточного и вещественного содержимого взятых у пациента материалов.
Сведения о стабильности компонентов биоматериала находятся в приложениях Б, В и Г, а данные о влиянии принятых накануне анализа лекарственных препаратов на результаты исследований — в приложении Д.
Правила преаналитического этапа клинических лабораторных исследований, указанные в ГОСТе, носят характер универсальных обобщающих рекомендаций и не являются полноценной методической рекомендацией для осуществления связанных с анализами процедур. Полноценная инструкция представляет собой совокупность медицинских знаний и навыков, согласованных со стандартом и особенностями организации диагностического процесса медицинского учреждения.
Требования к взятию биоматериала
Порция любого биоматериала, взятая для осуществления анализа, называется пробой или образцом, забор которого осуществляется согласно инструкциям с целью определения характеристик инспектируемого лота (пациента).
Для каждого типа анализа в ГОСТе указаны свои рекомендации, однако они носят обобщенный характер и не включают подробное описание технологии забора материала, которой четко должен следовать медицинский работник. Однако в документе перечислены требования к квалификации персонала, которые подразумевают хорошее знание методологии.
Особенности забора крови
По понятным причинам кровь является основном материалом для большинства лабораторных тестов. Забор может проводиться для исследования:
- собственно крови;
- сыворотки;
- плазмы.
Для анализа компонентов цельной крови чаще всего материал берут из вены. Такой способ идеально подходит, если необходимо определить гематологические и биохимические показатели, содержание гормонов, серологические и иммунологические характеристики. При необходимости исследовать плазму или сыворотку отделение нужных фракций производят не позже, чем через полтора часа после взятия крови.
Для общего анализа кровь в основном берут из пальца (капиллярная). Такой вариант также показан при:
- ожоговом поражении большей части тела пациента;
- труднодоступности или слишком маленьком диаметре вен;
- высокой степени ожирения;
- выявленной предрасположенности к венозному тромбозу.
У новорожденных также показано брать материал из пальца.
Взятие материала из вены проводится с использованием вакуумных пробирок. Во время этой процедуры особо обращается внимание на длительность наложения жгута (не должна превышать двух минут).
Требования к забору крови на преаналитическом этапе зависят от:
- типа назначенного исследования (биохимическое, гематологическое, микробиологическое, гормональное и др.);
- вида крови (артериальная, венозная или капиллярная);
- типа исследуемого образца (плазма, сыворотка, цельная кровь).
Эти параметры определяют емкость и материал используемых пробирок, объем требуемой крови и присутствие добавок (антикоагулянты, ингибиторы, ЭДТА, цитрат и др.).
Забор спинномозговой жидкости
Согласно ГОСТу преаналитического этапа, эту процедуру следует осуществлять в строгом соответствии с установленной процедурой. Взятие образца рекомендуется проводить вскоре после забора материала для исследования сыворотки крови, результаты которого обычно сопоставляют с данными по спинномозговой жидкости (СМЖ).
По инструкции, первые 0,5 мл забранного биоматериала подлежат удалению, так же как и смешанная с кровью СМЖ. Рекомендованные объемы проб для взрослых и детей прописаны в разделе 3.2.2 ГОСТа преаналитического этапа лабораторных исследований.
Проба СМЖ включает три фракции, которые имеют следующие названия:
- микробиология;
- цитология (опухолевые клетки);
- супернатант для клинической химии.
Общий объем взятого материала у взрослых должен составлять 12 мл, а у детей — 2 мл. В качестве емкости для образцов СМЖ можно использовать 2 типа емкостей:
- стерильные пробирки (для микробиологического анализа);
- не содержащие пыли пробирки без фторида и ЭДТА.
Помещение в емкости проводится в асептических условиях.
Рекомендации по приему материала для анализа кала и мочи
В качестве биоматериала для исследований могут использоваться 4 основных типа мочи:
- первая утренняя — собирается натощак сразу после сна;
- вторая утренняя — материал, собранный во время второго по счету мочеиспускания за день;
- суточная — суммарное количество аналитов, собранных за 24 часа;
- случайная порция — собирается в произвольное время.
Выбор методики сбора зависит от целей анализа и обстоятельств. При необходимости проводят другие типы тестов (проба трех сосудов, моча за 2-3 часа и т. д.).
Для общего анализа отбирают первую утреннюю мочу (при этом предыдущее мочеиспускание должно произойти не позднее 2 часов ночи). Случайная порция используется в основном для исследований клинической биохимии. Суточная моча является количественной мерой аналитов, производимых пациентом в течение одного цикла биоритма (день + ночь). Вторая утренняя моча используется при оценке количественных показателей относительно выделенного креатинина либо в бактериологических исследованиях.
Для сбора материала лучше всего использовать специальную посуду (например, аптечные контейнеры). Предпочтительны сосуды с широкой горловиной, имеющие крышку. Судна, утки и горшки в качестве емкостей для сбора применять не следует, поскольку осевшие на их поверхностях после прополаскивания остатки фосфатов приводят к быстрому разложению мочи.
Кал собирается в чистую сухую емкость с широкой горловиной, желательно — стеклянную. Бумажные или картонные емкости (например, спичечные коробки) категорически исключены. В кале не должно содержаться каких-либо примесей. При необходимости определить количество взятого у пациента материала емкость предварительно взвешивается.
Сбор слюны
Как биоматериал слюна представляет собой продукт одной или нескольких желез и обычно используется для лекарственного мониторинга, определения гормонов либо бактериологических исследований. Сбор осуществляется при помощи тампонов или шариков, сделанных из материалов, обладающих сорбирующими свойствами (вискозы, хлопка, полимеров).
Иммуногематологические исследования
Преаналитический этап иммуногематологических исследований подразумевает забор материала для осуществления следующих видов анализов:
- определения группы крови и резус-фактора;
- выявления антигенов системы KELL;
- определения антител к антигенам эритроцитов.
Данное исследование проводится в утреннее время и строго натощак (между последним приемом пищи и сдачей материала должно пройти не менее 8 часов). Алкоголь запрещено употреблять в течение суток до анализа. Кровь для иммуногематологического анализа следует набирать из вены в фиолетовую пробирку с ЭДТА (без встряхивания).
В данном типе лабораторного исследования на преаналитический этап приходится около 50 % ошибок. Как и в случае с другими анализами, это связано с нарушением правил сбора, обработки и транспортировки материала, а также неправильной подготовкой пациента.
Правила первичной обработки биоматериала
Отдельная группа правил преаналитического этапа лабораторных исследований посвящена первичной обработке биоматериала, от которой зависит правильная идентификация пробы с пациентом. Кроме того, некоторые принципы разработанной системы позволяют визуально стандартизировать различные виды образцов. Особенно наглядно это выражено в разнообразии емкостей, используемых для забора крови, где цвет пробирок соответствует определенному типу исследования или характеризует присутствие наполнителей.
| Красная/белая | Не содержит добавок, используется для клинико-химических и серологических исследований, а также сыворотки |
| Зеленая | Содержит гепарин, предназначена для плазмы и клинико-химического анализа |
| Фиолетовая | Содержит ЭДТА, предназначена для плазмы и гематологических исследований |
| Серая | Используется в анализах для определения глюкозы и лактата, содержит фторид натрия |
Идентификационная маркировка образцов биоматериала осуществляется при помощи штрихкодов, в которых зашифрованы Ф. И. О. пациента, название врачебного отделения, имя врача и другая информация. В небольших учреждениях допустимо использовать ручную кодировку, представленную в виде цифр или условных знаков, нанесенных на содержащие пробы емкости.
Кроме идентификационной маркировки, к первичной обработке биоматериала относят мероприятия, направленные на сохранение стабильности образца до момента обследования (центрифугирование крови, инактивация нуклеаз, использование раствора мертиолят-фтор-формалина для концентрации и сохранения паразитов и др.).
Условия хранения и транспортировки биоматериала
Характер содержащихся в этом разделе требований базируется на том, при каких условиях взятый у пациента биоматериал теряет стабильность до такого состояния, при котором исследование становится невозможным либо дает неадекватный результат.
Максимальный срок хранения материала определяется промежутком времени, в течение которого в 95 % проб аналиты соответствуют исходному состоянию. Допустимый предел нестабильности образца не должен быть выше, чем половинное значение общей ошибки определения.
Правила хранения и транспортировки направлены на обеспечение оптимальных физико-химических условий (свет, температура, степень механического воздействие, функциональные добавки и др.), при которых образец лучше всего сохраняет стабильность. Однако даже с учетом современных технологий и методик искусственным образом невозможно долго поддерживать биоматериал в адекватном для исследования состоянии. Поэтому пригодность образцов сильно зависит от того, насколько быстро они прибудут в диагностическую лабораторию.
Высокие требования к скорости доставки образцов в КДЛ предъявляются к материалам, предназначенным для микробиологического исследования. Срок хранения таких проб не должен превышать 2 часов. В нормативном документе содержится таблица, в которой для каждого вида биоматериала (кровь, спинномозговой жидкость и т. д.) указываются способ доставки и температура содержания образца.
В настоящее время технологическое оснащение даже самых совершенных медицинских транспортных систем не может заменить эффективность быстрого попадания проб на исследование.
Соблюдение методики хранения и транспортировки не только способствует пригодности образцов для анализа, но и обеспечивает безопасность медицинского персонала при работе с инфекционно-опасным биоматериалом.
Памятка пациенту
Неотъемлемым условием обеспечения качества лабораторных исследований на преаналитическом этапе является правильная подготовка пациента к анализу, в основе которой лежит подробное и адекватное информирование со стороны клинициста и медсестры. В инструктаж входят 2 ключевых параметра:
- объяснение необходимости анализа;
- схема подготовки.
Памятки пациенту служат эффективным вспомогательным материалом для информирования на подготовительной стадии преаналитического этапа лабораторной диагностики. Они разрабатываются индивидуально для каждого типа исследования. В памятке обычно указывается цель осуществления анализа и описывается порядок подготовки к процедуре. При этом пациенту напоминается о важности следования данным рекомендациям.
ФГБУ «Клиническая больница» Управления делами Президента РФ, Москва, Россия
Ошибки преаналитического этапа — «сферический конь в вакууме»?
Как цитировать:
Стериополо Н.А. Ошибки преаналитического этапа — «сферический конь в вакууме»? Лабораторная служба.
2020;9(2):5‑7.
Steriopolo NA. Errors of the preanalytic stage — «spherical cow in a vacuum»? Laboratory Service. 2020;9(2):5‑7.
https://doi.org/10.17116/labs202090215

Согласно предложенной G.D. Lundberg концепции лабораторного тестирования «brain-to-brain loop», преаналитический этап начинается с выбора врачом-специалистом необходимого лабораторного исследования и заканчивается непосредственно перед проведением аналитического исследования образца [1]. Это один из самых сложных этапов лабораторной диагностики в силу большого количества последовательных шагов, в которых участвует значительное количество медицинского и немедицинского персонала. На него влияет огромное количество разнообразных факторов, начиная от уровня компетенции персонала, комплаентности пациента и заканчивая временем года. Выявление и предотвращение ошибок и несоответствий, возникающих на этом этапе, очень сложная, наверное, до конца невыполнимая, но необходимая задача.
Перефразируя одного из самых влиятельных теоретиков менеджмента XX века Питера Друкера: «Если Вы не можете это измерить, Вы не можете этим управлять!». Впервые ошибки лабораторной диагностики попробовали посчитать в далеком 1947 г. W. Belk и F. Sunderman [2]. Первое опубликованное исследование о количестве ошибок на разных этапах лабораторного тестирования принадлежит P. Carraro и M. Plebani (1997 г.) [3]. Именно в этой статье впервые было показано, что большинство ошибок происходят на преаналитическом этапе (61,9%). И именно после этой статьи появилась знаменитая диаграмма распределения ошибок на этапах лабораторного исследования (рисунок), без которой в настоящее время не обходится практически ни одна презентация, доклад или статья про преаналитику.
Эту диаграмму можно считать квинтэссенцией концепта «преаналитических ошибок». Хотя следует отметить, что этот концепт несет многие характеристики так называемых «интернет-мемов» (информация в той или иной форме спонтанно приобретающая популярность, распространяется в Интернете разнообразными способами): виртуальность, реплицируемость, серийность, эмоциональность, самодостаточность и актуальность.
Поиск в PubMed по запросу «preanalitical errors» показал 317 статей и обзоров, начиная с 1989 г. В большинстве статей обсуждаются общие подходы и концепции по этому вопросу. Количество оригинальных работ, с описываемыми собственными исследованиями, составляет порядка 30%. При этом для оценки количества ошибок в основном используется два подхода: на основе анкетирования медицинского персонала и на основе индикаторов качества (IQ), предложенных рабочей группой IFCC WG LEPS [4], которые фиксирует лаборатория.
Первый подход был реализован в уже упомянутом исследовании M. Plebani и соавт. (1997) и в дальнейшем эти исследователи продолжили работу, получая похожие данные [5]. Следует отметить, что во всех исследованиях, использующих такую методологию, количество анализируемых данных ограничено и, что важно, анализируются только клинически осознанные ошибки, не выявленные ранее лабораторией. Исследования количества и распределения лабораторных ошибок на основе IQ имеют более объективный количественный характер, если абстрагироваться от условности и различиях в интерпретации и применении предложенного списка индикаторов качества. Но это приводит и к несколько утрированным результатам. Так, в работе S. Ambachew и соавт. [6] число ошибок преаналитического этапа по индикаторам, связанных с правильным оформлением направлений на исследования, составило 99% (только 3 правильно оформленных направления из 3229). И возникает вопрос: как правильно считать такие ошибки и всегда ли они значимы для безопасности пациента? Любопытно то, что преобладание и процент ошибок именно преаналитического этапа сопоставимы независимо от используемого подхода.
Преаналитике как чемпиону по количеству ошибок лабораторного тестирования и посвящен настоящий номер.
Тот факт, что качество расходных материалов и их адекватность выполняемому тесту очень часто являются определяющими, для получения достоверных результатов показано в статье О.В. Петровой и соавт. «Преаналитическая вариабельность показателей гомеостаза при использовании разных систем для забора крови». Авторы изучали корректность измерения параметров кислотно-основного состояния, измеренного в артериальной крови, при использовании «hand-made» методик (инъекционный шприц, обработанный жидким гепарином натрия) и клинически валидированых систем для взятия крови (предподготовленный шприц, содержащий лиофилизированный гепарин лития, стабилизированный по электролитам). К сожалению, первые, при всей их экономичности, приводят к недопустимым ошибкам, критическим для пациентов с жизнеугрожающими состояниями.
Сигмаметрия сегодня используется многими лабораториями как инструмент контроля качества аналитического этапа. В статье О.А. Клименковой и соавт. «Концепция Six Sigma для оценки уровня качества преаналитического этапа» представлена аппликация этого метода для контроля качества преаналитики в централизованных лабораториях.
Интересный формат выбрали авторы статьи «Применение «преаналитической валидации» в работе с большими потоками назначений» — статья-дискуссия. Они обсуждают концепцию управления назначениями, которую назвали «преаналитической валидацией», обосновывают необходимость ее внедрения и возможные формы такой валидации.
Необъятность и неохватность преаналитического этапа хорошо видна в переводной статье «Preanalytical challenges — time for solutions/Преаналитические проблемы — время для решений». Эксперты рабочей группы Европейской Федерации Клинической Химии и Лабораторной Медицины по проблемам преаналитического этапа лабораторного тестирования (WG-PRE) обобщают результаты Пятой европейской конференции по преаналитике. Спектр обсуждаемых проблем весьма хаотичен: от анализа кала и стабильности аналитов до неинвазивного профилирования опухолевой ДНК и масс-спектрометрии. Следует отметить, что в статье почти отсутствуют практические рекомендации (за исключением использования сывороточных индексов (HIL)).
Представленные в номере материалы свидетельствуют, что для достижения максимальной эффективности использования лабораторной информации в клинической практике преаналитический этап нужно мониторировать, контролировать и улучшать (а для этого его следует изучать), но, возможно, следует определиться с приоритетами, исходя из принципа необходимости и достаточности предпринимаемых усилий.
Сферический конь в вакууме — выражение, обозначающее некую идеальную концепцию, оторванную от реальной жизни. Сферический конь преаналитики в реалиях практики этого этапа скорее не сфера, а многокомпонентная фигура в четвертом измерении.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflicts of interest.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.