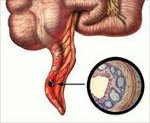
Острый аппендицит
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
В процессе диагностики острый аппендицит необходимо дифференцировать от гастрита, язвенной болезни желудка или 12-ти перстной кишки, острого холецистита, панкреатита, мочекаменной болезни, ЖКБ, внематочной беременности, аднексита, острого орхоэпидидимита, острого цистита и др. заболеваний, протекающих с абдоминальными болями.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х109/л при катаральном воспалении до 14-18х109/л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Острый аппендицит — лечение в Москве
Острый аппендицит: причины появления, симптомы, диагностика и способы лечения.
Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Червеобразный отросток (аппендикс) – это придаток слепой кишки, являющийся важным органом иммунной системы и тесно взаимодействующий с микрофлорой кишечника.
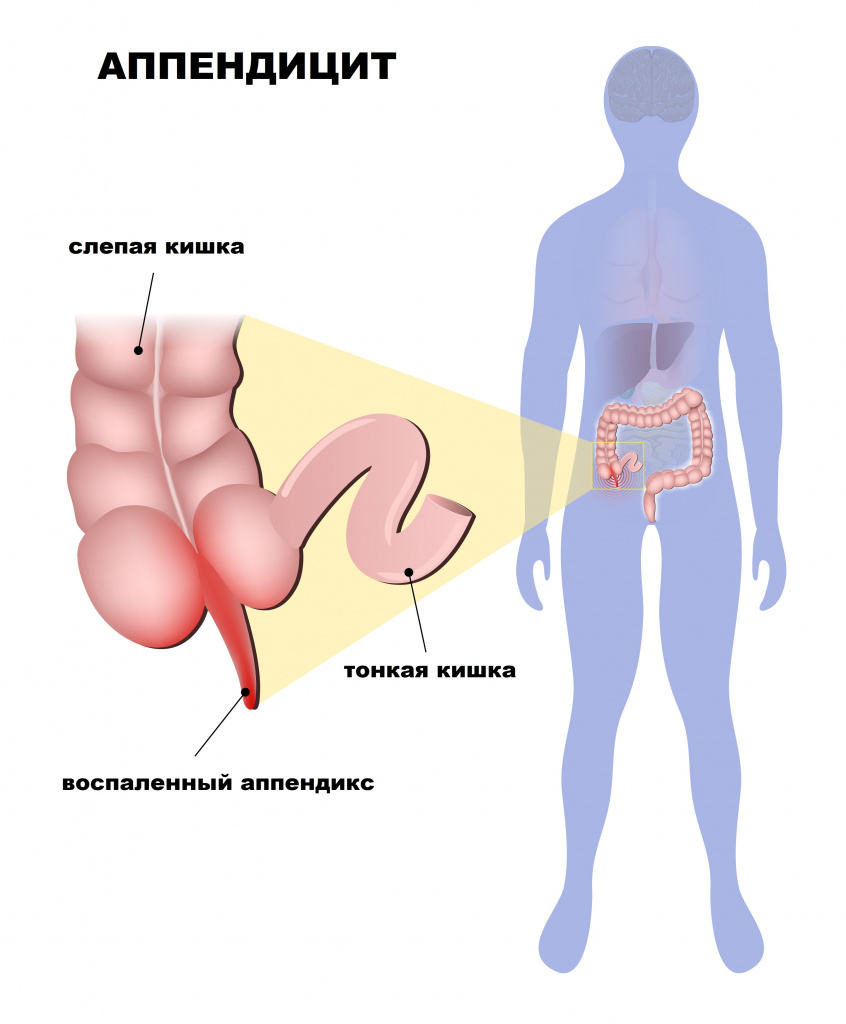
Основной причиной развития острого аппендицита является нарушение пассажа (продвижения) содержимого из просвета аппендикса. Это может быть обусловлено пищевыми массами, каловыми камнями, глистной инвазией, гипертрофией (разрастанием) лимфоидной ткани, новообразованиями. Секреция слизи в условиях закупорки приводит к повышению давления внутри просвета аппендикса.
Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого воспалительного процесса.
Классификация заболевания
Клинико-морфологические формы острого аппендицита:
- катаральный (поверхностный, простой),
- флегмонозный,
- гангренозный,
- эмпиема червеобразного отростка.
Симптомы заболевания
Обычно пациенты жалуются на боль в животе без четкой локализации (так называемую блуждающую боль), отсутствие аппетита, тошноту, рвоту, редко диарею, повышение температуры тела.
Локализация боли зависит от расположения аппендикса. Например, при восходящем расположении боль ощущается в правом подреберье. При медиальном расположении аппендикса боль локализуется ближе к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном расположении боль отдает в правое бедро и даже в правый тазобедренный сустав. Заметим, что червеобразный отросток вблизи внепеченочных желчных ходов может спровоцировать транзиторную желтуху.

Флегмонозный аппендицит – самая распространенная форма заболевания, с которой пациенты поступают в стационар. Боль носит интенсивный и постоянный характер. Она четко локализуется в правой подвздошной области. Отмечается учащение пульса до 90 ударов в минуту. Температура тела может достигать 38-38,5°С.
Гангренозный аппендицит – та стадия заболевания, которая характеризуется уменьшением или даже полным исчезновением боли из-за отмирания нервных окончаний в аппендиксе. Температура тела нередко бывает нормальной (ниже 37°С) или даже пониженной (до 36°С). Характерно выраженное учащение пульса – 100-120 ударов в минуту.
Эмпиема (скопление гноя) червеобразного отростка. Боль в животе отмечается в правой подвздошной области и не имеет характерного смещения, носит пульсирующий характер и достигает максимума к 3-5-му дню заболевания. Характерен озноб с повышением температуры тела до 38-39°С.
Диагностика острого аппендицита
Дифференциальная диагностика
Острый аппендицит необходимо дифференцировать почти от всех заболеваний брюшной полости и забрюшинного пространства (прободной язвы желудка или двенадцатиперстной кишки, острого панкреатита, дивертикулита, кишечных инфекций, почечной колики), а также от заболеваний органов малого таза (инфекций, апоплексии яичника, перекрута кисты яичника, внематочной беременности).
Лабораторная диагностика
- Общий анализ крови.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов брюшной полости.
К каким врачам обращаться
Для диагностики и дифференциальной диагностики острого аппендицита необходимо обратиться к
хирургу
, акушеру-гинекологу, урологу https://www.invitro.ru/moscow/booking?InternalMedicalSpeciality=A3A3501C-9ED4-E911-80D3-00155D908605.
Лечение острого аппендицита
При установленном диагнозе или предположении о наличии острого аппендицита пациенту необходима экстренная госпитализация!
Лечение острого аппендицита заключается в наиболее раннем удалении воспаленного червеобразного отростка с помощью лапароскопической аппендэктомии.
Осложнения
К осложнениям острого аппендицита относят:
- перфорацию червеобразного отростка, приводящую к попаданию в брюшную полость содержимого отростка и развитию местного перитонита, который может либо отграничиться с формированием абсцесса, либо перейти в разлитой перитонит;
- аппендикулярный инфильтрат – конгломерат рыхло спаянных между собой органов и тканей, расположенных вокруг воспаленного аппендикса;
- абсцессы брюшной полости при остром аппендиците бывают разной локализации и являются следствием отграничения инфицированного выпота, нагноения гематом, несостоятельности швов культи аппендикса. Нередко абсцессы возникают при атипичном расположении червеобразного отростка;
- перитонит – воспаление листков брюшины.
Нужно обязательно знать, что аппендицит – это острое заболевание, при котором несвоевременное оказание медицинской помощи может привести к развитию тяжелых осложнений и даже летальному исходу. При появлении острой боли в животе нельзя заниматься самолечением, а необходимо срочно обратиться за медицинской помощью.
Профилактика острого аппендицита
Полностью застраховать себя от воспаления аппендикса нельзя. Однако возможно постараться снизить его риск. Для этого необходимо вести подвижный образ жизни, правильно питаться, отдавая предпочтение продуктам, которые способствуют прохождению пищи по кишечнику, следить за регулярностью стула, вовремя лечить заболевания желудочно-кишечного тракта и проводить дегельминтизацию.
Источники:
- Клинические рекомендации «Острый аппендицит у взрослых» / Российское общество хирургов. Гуляев А.А., Ермолов А.С., Затевахин И.И., Ивахов Г.Б., Кириенко А.И., Луцевич О.Э., Лядов К.В., Мосин С.В., Прудков М.И., Сажин А.В., Совцов С.А., Сон Д.А., Тягунов А.Е., Федоров А.В., Шулутко А.М. 2020.
- Salomone Di Saverio и соавт. WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. 2016.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Соблюдая принципы и требования рандомизированных исследований, мы обратились к данным некоторых хирургических учреждений в Кыргызстане. При этом отобрали нужное количество историй болезней больных с осложненным острым аппендицитом из расчета 5% от общего числа больных с осложненным острым аппендицитом, госпитализированных в эти учреждения. Было, таким образом, предъявлено для изучения 828 историй болезни. Для контроля статистических данных и в целях общей оценки ситуации мы провели анализ 2716 историй болезни больных с данной патологией. Преследуя задачу установления структуры ошибок и осложнений в указанных группах, мы отобрали 693 истории болезни больных с осложненным острым аппендицитом, у которых были установлены те или иные предпосылки ошибок и осложнений.
По сводным данным, в целом по республике за 10-летний период с 1989 по 1995 год выполнено 146080 аппендэктомий. Причем у 85,3% больных аппендэктомия была выполнена по поводу осложненного острого аппендицита. Количество неоперированных больных составило 0,86%. 79,6% больных были прооперированы в течении 24 часов, а 19,4% больных – свыше 24 часов с момента заболевания. При этом общая летальность составила 0,15%. Послеоперационная летальность у больных острым аппендицитом, поступивших и оперированных в сроки до и после 24 часов составила, соответственно 0,09% и 0,09%.
Говоря о диагностических ошибках в стационарных отделениях, следует заметить, что в условиях стационара, независимо от его профиля, любое острое хирургическое заболевание должно распознаваться незамедлительно. Однако это не подтверждается практикой деятельности инфекционных и терапевтических отделений. Так, ошибочные диагнозы, с которыми были направлены больные, страдающие острым аппендицитом, из приемных отделений, в стационарах указанных профилей подтверждены в среднем у 33,3%, то есть у 1/3 всех больных, что свидетельствует об отсутствии должной настороженности врачей данных стационаров в отношении острых хирургических заболеваний.
Касательно того, каковы же сроки установления истинного диагноза у госпитализированных в лечебные учреждения различной категории, выяснено следующее: в первые 6 часов острый аппендицит распознан в областных больницах только у 66,3% больных, в городских больницах – у 62,5%, в ЦРБ – у 54,6%, в участковых больницах – у 40,9% больных.
Сроки распознавания острого аппендицита у больных с ошибочными диагнозами зависят от дня недели поступления на стационарное лечение. В худшем положении оказываются лица, госпитализированные в пятницу. У 21% больных, поступивших на стационарное лечение в этот день недели, правильный диагноз устанавливается позже 48 часов.
Трудности диагностики острого аппендицита на фоне отдельных проявлений инфекционных и внутренних заболеваний отрицать нельзя. Диагностические ошибки могут быть связаны и с атипичным расположением червеобразного отростка, что, по нашим данным, наблюдалось у (19,2%) больных. Немаловажное значение, вероятно, имело и то обстоятельство, что многим больным, госпитализированным в инфекционные или терапевтические отделения, назначалось интенсивное лечение в соответствии с установленными диагнозами.
В инфекционных отделениях, как правило, применялись антибиотики, дезинтоксикационная терапия, гемотрансфузия, а в терапевтических – широко использовались сердечные, общеукрепляющие средства, гормональные препараты. Все это, с учетом возраста больных, должно было сказаться положительно на их состоянии. И можно допустить, что такая терапия оказывает тормозящее влияние на развитие патоморфологических изменений в червеобразном отростке. Диагностические ошибки явились следствием неполного обследования (28,4%), недооценки анамнестических данных (44,9%), стремления выполнить операцию без промедления (22,3%) и пренебрежения хирургами мнением врачей, осматривающих больных на догоспитальном этапе (13,4%).
Таким образом, по разным причинам допущено достаточно большое количество диагностических ошибок, в основе которых лежат субъективные моменты. Если говорить о диагностических ошибках, допущенных хирургами стационарных учреждений вследствие пренебрежения мнением врачей внебольничной сети, можно отметить следующее: истинные диагнозы установлены фельдшерами у 51128 больных (35%), врачами скорой, медицинской помощи – у 83120 (56,9%), участковыми терапевтами – у 77715 (53,2%), хирургами поликлиник – у 116864 (80%), инфекционистами – у 19283 (13,2%). В результате из направленных на госпитализацию отказано в ней 17091 больным (11,7%). Среди ошибочных диагнозов значатся: пищевая токсикоинфекция, острый гастрит, острая дизентерия, грипп, брюшной тиф и другие заболевания. Из-за диагностической ошибки показанная операция задержана на 10 и более суток у 0,2% больных, от 5 до 10 суток – у 0,8%, от 2 до 5 суток – у 1,8%, от 1 до 2 суток – у 4,2%, от 12 до 24 часов – у 20% больных. Хотя приведенные данные и представляют хирургов не с лучшей стороны, было бы неправильно считать, что острый аппендицит они диагностируют хуже, чем участковые врачи, работники скорой медицинской помощи и тем более фельдшеры.
Мы склонны считать, что основной причиной несвоевременного распознавания острого аппендицита является все чаще и чаще наблюдаемое атипичное течение этого заболевания. К сожалению, нет таких методов, применяя которые можно было бы в считанные часы с уверенностью подтвердить или отвергнуть диагноз острый аппендицит. Острый аппендицит следовало бы считать хирургическим заболеванием лишь в лечебном плане, а в диагностическом он выходит далеко за пределы хирургической специальности. И очень важно, чтобы о вариантах его атипичного проявления знали все медицинские работники. В этой связи следовало бы пересмотреть учебники, руководства и различные пособия, так как в большинстве из них клиника острого аппендицита освещена в классическом варианте.
Итак, диагностическая ошибка при остром аппендиците может быть обусловлена проявлением его отдельными признаками инфекционных и внутренних заболеваний. Ошибочный диагноз предопределялся неправильной интерпретацией анамнестических данных и выявлением у больных редко наблюдаемых при остром аппендиците симптомов. Особое значение при этом придается сведениям об употреблении недоброкачественной пищи, многократной рвоте, частом жидком стуле, высокой температуре, признакам гриппа и пневмонии.
Многократная рвота, частый жидкий стул, считающиеся не патогномоничными для острого аппендицита, при осложненных формах наблюдаются относительно часто. Ошибки в диагностике острого аппендицита, проявляющегося отдельными признаками инфекционных и внутренних заболеваний, относительно часто допускают и хирурги. Это объясняется не только атипичным течением острого аппендицита, но и чрезмерной настороженностью хирургов в отношении инфекционных, некоторых внутренних заболеваний и неполноценным обследованием больных.
Сроки распознавания острого аппендицита у больных, госпитализированных в терапевтические и инфекционные стационары, зависят от дня недели. Истинный диагноз в наиболее поздние сроки устанавливается у больных, поступивших на стационарное лечение в пятницу, субботу, воскресенье, что объясняется неполноценным обследованием их в указанные дни. Диагностические ошибки, допускаемые на догоспитальном этапе, как правило, должны выявляться в приемных отделениях больниц. Но приемные отделения (а это важнейшее подразделение лечебного учреждения) до сих пор не узаконены соответствующим положением, чем объясняются наблюдаемые в большинстве случаев серьезные недостатки в организации их работы. И до тех пор, пока им не будут определены четкие функции, между амбулаторно-поликлиническими учреждениями, скорой медицинской помощью и больницами не будет надежного барьера для больных, направляемых на стационарное лечение с ошибочными диагнозами.
За указанный срок по поводу острых заболеваний женской сферы оперированы 32576 женщин, из которых умерли 25, а осложнения наблюдались у свыше 18,6%. При этом следует особо подчеркнуть то обстоятельство, что в 12,3% случаев имела место так называемая осложненная пельвиоабдоминальная патология. Кстати говоря, данный термин не столько гинекологический, сколько хирургический. Операция по меркам, принципам и тактике гинекологов в связи с этим не всегда оказывается адекватной. Ибо речь идет о девиации кишечника, вторичных острых аппендицитах, перитонитах и т.д. Нас интересовала ситуация со вторичными острыми аппендицитами, в частности, какова частота содружественного изменения червеобразного отростка. Как часто обнаруживают их гинекологи и как часто выполняются аппендэктомии по поводу него? Как часто выставляется справедливый диагноз вторичного острого аппендицита.
Оказалось, что на догоспитальном этапе ошибки допускались фельдшерами у 65% больных, врачами скорой медицинской помощи у 43,1% больных, участковыми терапевтами у 46,8% больных, хирургами поликлиники у 20% больных, инфекционистами у 86,8% больных. В результате из направленных на госпитализацию отказано в госпитализации 11,7% больным. Наиболее частая встречаемость заболевания приходится на возрастную группу 19-26 лет, а с увеличением возраста и давности заболевания начинают преобладать деструктивные формы острого аппендицита. Распределения всех количественных признаков асимметричные, ненормальные. Отмечается тесная взаимосвязь между группами диагнозов и группами осложнений, причем наиболее сильно эта связь проявляется для острого флегмонозного и острого гангренозного аппендицита.
Некоторые ошибки в диагностике острого аппендицита
В настоящее время 25-35% общего количества хирургических вмешательств и более 50-60% всей экстренной хирургической помощи детскому населению в Российской Федерации оказывается в условиях районных больниц хирургами общего профиля. Это связано еще и тем, что в районных больницах нет штатных должностей детских хирургов. Таким образом, общие хирурги являются массовой категорией врачей, ответственные за хирургическую помощь детям. Это требует от них обязательного знания хирургических заболеваний, встречающихся только в детском возрасте, а также особенностей лечения у детей хирургической патологии и, прежде всего, их диагностики.
Лечение детей с экстренной хирургической патологией относится к наиболее важным и сложным разделам хирургии. Даже высококвалифицированный хирург, привыкший оперировать взрослых, и имеющий большой опыт и диапазон выполняемых операций, испытывает порой тяжелые переживания в тех ситуациях, когда ему нужно решить вопрос о срочной операции у ребенка грудного или дошкольного возраста.
Острый аппендицит – это часто встречающееся во врачебной практике заболевание, требующее неотложного оперативного вмешательства, по своим характерным симптомам позволяет без особых затруднений поставить диагноз. Однако среди наиболее распространенных заболеваний больше всего диагностических ошибок допускается именно при остром аппендиците у детей. Около 100 острых заболеваний по своим проявлениям могут дать симптоматику, сходную с тем, что наблюдается при остром аппендиците. Но наиболее опасна по своим последствиям гиподиагностика острого аппендицита. Это наиболее опасные диагностические ошибки, когда вместо острого аппендицита ошибочно предполагают заболевание, не требующее хирургической помощи. Причиной ошибок в большинстве случаев являются недостаточное знание атипичного течения острого аппендицита, особенно у детей, недостаточное обследование больного и недостаточная квалификация врача. В силу анатомо-физиологических особенностей у детей диагностика острого аппендицита вызывает сложности даже у детских хирургов. Наиболее трудный контингент для хирурга районной больницы – это дети до 3 лет.
Не менее опасна и гипердиагностика острого аппендицита. Следует полностью согласиться с мнением М.Р.Рокицкого, что лучше напрасно отправить к хирургу 10 детей с подозрением на острый аппендицит, чем пропустить у одного это заболевание. Но в общехирургических стационарах страх перед гиподиагностической ошибкой и вероятностью развития перитонита приводит врачей-хирургов к гипердиагностике. Кроме того, данные литературы убедительно показывают, что тактика, основанная просто на гипердиагностике заболевания, также не спасало от ошибок.
Несомненно, внедрение в практику лапароскопии позволило поднять диагностику на качественно новый уровень. Вместе с этим и в настоящее время хирургические отделения больниц сельской местности не имеют необходимую лапароскопическую аппаратуру. В то же время обобщенные данные 7 ведущих детских хирургических клиник Москвы показали, что даже на фоне активного использования лапароскопии количество детей, оперированных по поводу катарального аппендицита, находится на уровне 9,4%. Следовательно, проблема острого аппендицита у детей является актуальной и в наши дни.
Нами проведен анализ госпитализированных и прооперированных больных детей по поводу острого аппендицита в хирургическом отделении Козловской центральной районной больницы за последние 23 года (1986-2008гг).
Таблица №1
Количество аппендэктомий по Козловскому району за 1986-2008 гг.
|
Годы/возраст |
0-14 лет |
15-17 лет |
0-3 года |
Город |
Село |
муж. |
жен. |
Всего оперировано |
|
1986 |
27 |
18 |
2 |
26 |
19 |
9 |
36 |
45 |
|
1987 |
25 |
19 |
1 |
30 |
14 |
17 |
27 |
44 |
|
1988 |
20 |
15 |
— |
13 |
22 |
13 |
22 |
35 |
|
1989 |
19 |
8 |
1 |
12 |
15 |
17 |
10 |
27 |
|
1990 |
19 |
9 |
— |
16 |
12 |
14 |
14 |
28 |
|
1991 |
13 |
7 |
— |
10 |
10 |
7 |
13 |
20 |
|
1992 |
18 |
10 |
— |
19 |
9 |
13 |
15 |
28 |
|
1993 |
31 |
9 |
1 |
22 |
18 |
14 |
26 |
40 |
|
1994 |
23 |
10 |
— |
23 |
10 |
19 |
14 |
33 |
|
1995 |
21 |
9 |
— |
16 |
14 |
12 |
18 |
30 |
|
1996 |
36 |
11 |
— |
34 |
13 |
15 |
32 |
47 |
|
1997 |
35 |
10 |
— |
26 |
19 |
28 |
17 |
45 |
|
1998 |
19 |
18 |
— |
20 |
17 |
19 |
18 |
37 |
|
1999 |
19 |
7 |
— |
12 |
14 |
16 |
10 |
26 |
|
2000 |
13 |
9 |
— |
13 |
9 |
14 |
8 |
22 |
|
2001 |
9 |
4 |
— |
6 |
7 |
9 |
4 |
13 |
|
2002 |
14 |
7 |
— |
14 |
7 |
11 |
10 |
21 |
|
2003 |
11 |
11 |
— |
15 |
7 |
13 |
9 |
22 |
|
2004 |
12 |
3 |
— |
12 |
3 |
8 |
7 |
15 |
|
2005 |
14 |
7 |
— |
12 |
9 |
11 |
10 |
21 |
|
2006 |
14 |
3 |
— |
10 |
7 |
12 |
5 |
17 |
|
2007 |
12 |
4 |
2 |
11 |
5 |
6 |
10 |
16 |
|
2008 |
17 |
6 |
— |
12 |
11 |
10 |
13 |
23 |
|
Итого: |
441 |
214 |
7 |
384 |
271 |
307 |
348 |
655 |
В ходе исследования установлено, что статистические показатели этой группы выглядят следующим образом. Всего за 23 года прооперировано больных детей с острым аппендицитом – 655, из них городские жители – 384 (58,6%), сельские – 271 (41,4%), мальчиков – 307 (46,8%), девочек – 348 (53,2%). В возрасте от 0 до 14 лет – 441 (67,3%), 15-17 лет – 214 (32,6%), 0-3 лет – 7 (1,06%). Таким образом, максимальная заболеваемость острым аппендицитом у детей наблюдается в возрасте от 0 до 14 лет. Отмечено некоторое снижение количества аппендэктомий за последние годы (таблица №1).
Количество аппендэктомий по годам по формам воспаления червеобразного отростка (клинически).
Таблица №2
|
Год/форма изменения червеобразного отростка (клинически) |
катаральный аппендицит |
флегмонозный аппендицит |
гангренозный аппендицит |
гангренозно-перфоративный аппендицит |
|
1986 |
21 |
17 |
5 |
2 |
|
1987 |
10 |
26 |
6 |
2 |
|
1988 |
6 |
23 |
5 |
1 |
|
1989 |
2 |
21 |
3 |
1 |
|
1990 |
4 |
21 |
2 |
1 |
|
1991 |
1 |
15 |
4 |
— |
|
1992 |
7 |
16 |
4 |
1 |
|
1993 |
10 |
21 |
5 |
4 |
|
1994 |
7 |
22 |
3 |
1 |
|
1995 |
6 |
22 |
1 |
1 |
|
1996 |
9 |
34 |
3 |
1 |
|
1997 |
10 |
29 |
4 |
2 |
|
1998 |
7 |
25 |
4 |
1 |
|
1999 |
6 |
10 |
7 |
3 |
|
2000 |
3 |
18 |
1 |
— |
|
2001 |
1 |
6 |
2 |
4 |
|
2002 |
2 |
14 |
4 |
1 |
|
2003 |
2 |
16 |
3 |
1 |
|
2004 |
2 |
12 |
1 |
— |
|
2005 |
3 |
13 |
5 |
— |
|
2006 |
4 |
7 |
4 |
2 |
|
2007 |
2 |
9 |
3 |
2 |
|
2008 |
5 |
11 |
6 |
1 |
|
Итого: |
130 |
410 |
84 |
31 |
Из таблицы видно, что количество оперированных по поводу флегмонозного аппендицита составило – 410 (62,5%), гангренозного – 84 (12,8%), гангренозно-перфоративного – 31 (4,8%).
Количество аппендэктомий по поводу катаральных форм аппендицита составило за эти годы 130 или 19,8% от общего количества оперированных. Эти цифры свидетельствуют о том, что имеются дополнительные резервы по дообследованию больных с подозрением на острый аппендицит и выполнению аппендектомий по строгим клиническим показаниям.
Считаем, что больные, перенесшие аппендэктомию по поводу катаральных форм аппендицита, нуждаются в дополнительном дообследовании в ходе амбулаторного долечивания у хирурга поликлиники и участкового педиатра.
Таким образом, полученные данные указывают на необходимость дальнейшего изучения и анализа госпитализации больных с острым аппендицитом, оказания помощи на догоспитальном этапе, причин поздней госпитализации, своевременности выполнения при нем оперативных вмешательств по строгим клиническим показаниям, совершенствования тактики оперативных и диагностических пособий.
В.Н.Фомин, зав. хирургическим отделением.
Острый аппендицит
Версия: Клинические протоколы МЗ РК — 2018 (Казахстан)
Категории МКБ:
Аппендицит неуточненный (K37), Другие болезни аппендикса (K38), Другие формы аппендицита (K36), Острый аппендицит (K35)
Разделы медицины:
Хирургия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «04» марта 2019 года
Протокол №61
Острый аппендицит – острое неспецифическое воспаление червеобразного отростка.
ВВОДНАЯ ЧАСТЬ
Название протокола: Острый аппендицит
Коды МКБ-10:
| Код | Название |
|
K35 K35.0 K35.1 K35.9 K36 K37 K38 K38.0 K38.1 K38.2 K38.3 K38.8 K38.9 |
Острый аппендицит Острый аппендицит с генерализованным перитонитом Острый аппендицит с перитонеальным абсцессом Острый аппендицит неуточненный Другие формы аппендицита Аппендицит неуточненный Другие болезни аппендикса Гиперплазия аппендикса Аппендикулярные камни Дивертикул аппендикса Свищ аппендикса Другие уточненные болезни аппендикса Болезнь аппендикса неуточненная |
Дата разработки протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| WSES | – | World Journal of Emergency Surgery |
| ОАРИТ | – | отделение анестезиологии, реаниматологии, интенсивной терапии |
| ЧСС | – | частота сердечных сокращений |
| АД | – | артериальное давление |
| САД | – | систолическое давление |
| ДАД | – | диастолическое давление |
| УД | – | уровень доказательности |
| КР | – | класс рекомендации |
| ГЭК | – | гидроксиэтилированный крахмал |
| ЭКГ | – | электрокардиограмма |
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ЭФГДС | – | эзофагофиброгастродуоденоскопия |
| ОАК | – | общий анализ крови |
| БХАК | – | биохимический анализ крови |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
| АЧТВ | – | активированное частичное тромбопластиновое время |
| МНО | – | международное нормализованное отношение |
| ВИЧ | – | вирус иммунодефицита человека |
| КЩС | – | кислотно-щелочное состояние |
| АЭ | – | открытая аппендэктомия |
| ЛАЭ | – | лапароскопическая аппендэктомия |
|
NOT |
– |
(Nonoperative treatment) лечение без операции |
Пользователи протокола: хирурги, врачи и фельдшеры скорой медицинской помощи, акушер-гинекологи, урологи, врачи общей практики, терапевты, инфекционисты, урологи, анестезиологи-реаниматологи, фельдшеры.
Категория пациентов: взрослые, беременные.
Для оценки уровня доказательности и класса рекомендаций по актуальным вопросам диагностики и лечения острого аппендицита членами Консенсусной конференции (The 3rd World Congress of the WSES, Jerusalem, Israel, 2015) и членами Совета WSES использовалась Оксфордская система оценки достоверности доказательств и убедительности рекомендаций 2011 года (Оxford Сentre for Evidence-Based Medicine 2011 Levels of Evidence) [1, 2].
Облачная МИС «МедЭлемент»
Классификация
Острый аппендицит
- катаральный (простой, поверхностный)
- флегмонозный
- эмпиема червеобразного отростка
- гангренозный
Осложнения острого аппендицита:
- перфорация
- аппендикулярный инфильтрат (дооперационное выявление)
- аппендикулярный инфильтрат (интраоперационное выявление):
— рыхлый
— плотный
- периаппендикулярный абсцесс (дооперационное выявление)
- периаппендикулярный абсцесс(интраоперационное выявление)
- перитонит
- забрюшинная флегмона
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
Анамнез:
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
Физикальное обследование:
1) Оценка состояния пациента.
Общее состояние при катаральном и флегмонозном аппендиците относительно удовлетворительное.
При деструктивном аппендиците, осложненном распространенным перитонитом, абдоминальным сепсисом, септическим шоком состояние может быть тяжелым или крайне тяжелым — пациент госпитализируется в отделение реанимации для реализации программы «Скрининг сепсиса» и определения объема предоперационной подготовки. Все диагностические мероприятия проводятся в ОАРИТ параллельно интенсивной синдромной терапии!
2) Выявление физикальных признаков острого аппендицита.
Чаще всего больные обращаются с флегмонозным аппендицитом. Температура тела повышена (37,0-38,50С). Язык обложен, суховат. Тахикардия. При пальпации в правом нижнем квадранте живота, в правой подвздошной области определяется триада Дьелафуа (при типичном расположении червеобразного отростка):
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
Положительны специфические симптомы острого аппендицита (Ровзинга, Воскресенского, Раздольского, Ситковского, Бартомье-Михельсона).
3) Выявление физикальных признаков перитонита: симптомы раздражения брюшины (Щеткина-Блюмберга, Кулленкампфа), вздутие живота, угнетение перистальтики.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа — в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи — вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального, ретроперитонеального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
Во избежание диагностических ошибок необходимо учитывать особенности клинических проявлений острого аппендицита в зависимости от расположения червеобразного отростка, клинико-морфологической формы, пола и возраста, а также необходимо помнить о том, что лечение до поступления в клинику (обезболивающие препараты, антибиотики, дезинтоксикационная терапия) искажает клиническую картину.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или при мобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
Особенности семиотики отдельных клинико-морфологических форм острого аппендицита, аппендицит у беременных, у больных пожилого возраста:
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-390С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, локальный мышечный дефанс не отчетливый вследствие возрастной релаксации мышц, однако симптом Щеткина-Блюмберга выражен.
Диагностика осложнений острого аппендицита:
Аппендикулярный инфильтрат – это конгломерат спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка. Развивается через 3-5 дней от начала заболевания из-за несвоевременного обращения больного к врачу или в результате диагностической ошибки на догоспитальном или стационарном этапе. Боль стихает, общее состояние больного не страдает, температура тела субфебрильная, в правом нижнем квадранте живота (при типичном расположении отростка) пальпируется инфильтрат, признаки раздражения брюшины отсутствуют. Важен тщательный сбор анамнеза: выявляется симптом перемещения боли (Кохера-Волковича, Кюммеля) и характерный для начала аппендицита симптомокомплекс. Возможны 2 исхода развития аппендикулярного инфильтрата: рассасывание и абсцедирование.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При перитоните без явлений сепсиса определяется боль в животе, выраженная тахикардия, мышечное напряжение, положительные симптомы раздражения брюшины.
При развитии абдоминального сепсиса к местным проявлениям (боль в животе, мышечное напряжение, положительные симптомы раздражения брюшины) присоединяются 2 и более критерия ССВО:
- температура тела выше ≥ 38С или ≤ 36С,
- тахикардия ≥ 90/мин, тахипное > 20/мин,
- лейкоциты > 12 х109/л или < 4 х 109/л или наличие > 10% незрелых форм).
При тяжелом абдоминальном сепсисе развивается дисфункция органов:
- гипотензия (САД < 90 мм рт. ст. или ДАД < 40 мм рт. ст.),
- гипоперфузия (острое изменение психического статуса, олигоурия, гиперлактатацидемия).
При септическом шоке развивается гипотония, резистентная к возмещению ОЦК, а также тканевая и органная гипоперфузия.
Диагностика у данной категории больных может представлять трудности: сознание нарушено, болевой синдром, классические перитонеальные знаки не определяются или не выражены; как правило, имеются признаки энтеральной недостаточности (вздутие живота, отсутствие перистальтики), а также пастозность передней брюшной стенки.
Диагностическая эффективность клинической системы оценки Альварадо) по рекомендациям WSES, World Journal of Emergency Surgery, 2016 [5]:
1. Клиническая система оценки Альварадо, основанная на физикальном исследовании и лабораторных параметрах достаточно эффективна для исключения острого аппендицита: при сумме баллов менее 5 (0-4) аппендицит маловероятен (УД 1) [5].
2. Клиническая система оценки Альварадо недостаточно специфична для диагностики острого аппендицита (УД 1) [5].
3. Идеальной, клинически применимой диагностической системы оценки с высокой чувствительностью и специфичностью на сегодняшний день нет (УД 1 КР В) [5].
Шкала Альварадо
| ПРИЗНАКИ | Баллы |
| Боль в правой подвздошной области | 2 |
| Тошнота или рвота | 1 |
| Анорексия | 1 |
| Миграция боли из эпигастральной или параумбиликальной области в правую подвздошную область | 1 |
| Локальное мышечное напряжение в правой подвздошной области | 1 |
| Повышение температуры > 37,5° C | 1 |
| Лейкоцитоз > 10х109/л | 2 |
|
Сдвиг лейкоцитарной формулы влево (нейтрофилов > 75%) |
1 |
| Всего | 10 |
Оценка данных по сумме баллов:
| 0-4 балла | острый аппендицит маловероятен |
| 5-6 баллов | двусмысленная оценка (нельзя исключить) |
| 7-8 баллов | острый аппендицит вероятен |
| 9-10 баллов | Высокая вероятность острого аппендицита |
Лабораторные исследования:
- общий анализ крови: лейкоцитоз;
- общий анализ мочи;
- время свертывания, длительность кровотечения;
- микрореакция;
- анализ крови на ВИЧ;
- группа крови и RH- фактор;
Дополнительные:
- ОАК с развернутой лейкоформулой: сдвиг лейкоформулы влево;
- биохимический анализ крови по показаниям (АЛТ, АСТ, мочевина, креатинин, билирубин, глюкоза, общий белок): при осложнении перитонитом повышение уровня мочевины, креатинина;
- С-реактивный белок: повышение концентрации С-реактивного белка (0-49 мг/л или ≥ 50 мг/л) [5];
- коагулограмма 1 (протромбиновое время, фибриноген, АЧТВ, МНО) : коагулопатия (при осложнении абдоминальным сепсисом);
- электролиты;
- КЩС;
- определение уровня Д-димеров (для дифференциальной диагностики);
- определение уровня лактата сыворотки: лактоацидоз (при осложнении абдоминальным сепсисом);
- прокальцитониновый тест в плазме крови (количественный иммунолюминометрический метод или полуколичественный иммунохроматографический экспресс-метод): повышение уровня прокальцитонина (при осложнении абдоминальным сепсисом);
- определение почасового диуреза;
- определение ЦВД;
- определение уровня внутрибрюшного давления.
Инструментальные исследования:
- бактериологическое исследование перитонеального экссудата, содержимого полости периаппендикулярного абсцесса;
- гистологическое исследование червеобразного отростка.
Дополнительные:
Рекомендациии WSES, World Journal of Emergency Surgery, 2016 [5]:
1. У пациентов с подозрением на аппендицит рекомендуется индивидуальный подход в определении показаний к диагностической визуализации и выбору метода визуализации, зависящий от вероятности заболевания, пола и возраста пациента (УД 2 КР В) [5];
2. Беременным пациентам с подозрением на острый аппендицит КТ для дифференциальной диагностики противопоказана, рекомендуется МРТ (УД 2 КР В) [5].
- УЗИ брюшной полости (УД 2 КР В) [5]: диаметр отростка 6-7 мм, несокращаемый, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса, наличие свободной жидкости в брюшной полости;
- диагностическая лапароскопия (УД 2 КР В) [5]: визуализация воспаленного червеобразного отростка, фибрина, выпота в правой подвздошной области, брюшной полости;
- КТ строго по показаниям для дифференциальной диагностики — при наличии КТ в лечебном учреждении, стабильной гемодинамике больного (УД 1 КР А) [5] (противопоказано беременным и детям до 18 лет!): диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- МRT по показаниям для дифференциальной диагностики — при наличии МRT в лечебном учреждении, стабильной гемодинамике больного (альтернатива КТ для беременных и детей до 18 лет) (УД 2 КР В) [5]: диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- ЭКГ, консультация терапевта;
- обзорная рентгенография грудной клетки;
- обзорная рентгенография органов брюшной полости: для дифференциальной диагностики с перфоративной гастродуоденальной язвой;
- ЭФГДС: для дифференциальной диагностики с заболеваниями желудка.
Показания для консультации специалистов:
- консультация терапевта для исключения сопутствующей патологии;
- консультация уролога, гинеколога и других узких специалистов – по показаниям для дифференциальной диагностики.
Диагностический алгоритм: (схема)
1. Сбор жалоб, анамнеза заболевания и жизни
2. Физикальное исследование (осмотр, пальпация, перкуссия, аускультация, определение показателей гемодинамики – ЧСС, АД, ректальное исследование):
1) Оценка состояния, выявление признаков системной воспалительной реакции, эндотоксикоза, нарушения гемодинамики.
2) Выявление физикальных признаков острого аппендицита.
3) Выявление физикальных признаков перитонита.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз |
Обоснование для дифферен- циальной диагностики |
Исследования | Критерии исключения острого аппендицита |
|
Перфора- тивная язва |
Наличие общих клинических симптомов:
|
|
боль в эпигастрии
|
| Правосторонняя почечная колика |
Наличие общих клинических симптомов:
|
|
мышечного дефанса,
|
| Правосторонний пиелит (пиелонефрит) |
Наличие общих клинических симптомов:
определяться симптом Образцова |
|
гиперестезии
|
| Острый холецистит |
Наличие общих клинических симптомов:
|
|
|
| Острый гастроэнтерит |
Наличие общих клинических симптомов:
|
|
отрицательные симптомы аппендицита
|
| Воспалительные заболевания органов малого таза (сальпингит, оофорит, сальпинго-офорит) |
Наличие общих клинических симптомов:
|
|
|
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Аминофиллин (Aminophylline) |
| Водорода пероксид (Hydrogen peroxide) |
| Гентамицин (Gentamicin) |
| Гепарин (Heparin) |
| Гидрокортизон (Hydrocortisone) |
| Декстроза (Dextrose) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Левофлоксацин (Levofloxacin) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Неостигмина метилсульфат (Neostigmine methylsulfate) |
| Омепразол (Omeprazole) |
| Плазма свежезамороженная |
| Повидон — йод (Povidone — iodine) |
| Преднизолон (Prednisolone) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Фамотидин (Famotidine) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Хлоргексидин (Chlorhexidine) |
| Цефепим (Cefepime) |
| Цефоперазон (Cefoperazone) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эпинефрин (Epinephrine) |
| Эритроцитная взвесь лейкофильтрованная |
| Этамзилат (Etamsylate) |
| Этанол (Ethanol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ:
Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для немедленного вызова скорой неотложной помощи и направления больного в профильный хирургический стационар без лабораторных и инструментальных исследований в поликлинике.
На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
При нестабильной гемодинамике (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами поликлиники до прибытия «скорой помощи», продолжаются бригадой «скорой помощи» по пути следования в хирургический стационар.
Немедикаментозное лечение: нет
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ приме-нения | Уровень доказа-тельности |
| Растворы для инфузий |
Натрия хлорид |
Раствор для инфузии 0,9% 200,0 мл, 400,0 мл |
в/в | А |
| Растворы для инфузий | Декстроза |
Раствор для инфузии 5%, 10% 200,0 мл, 400,0 мл |
в/в | А |
| Глюкокортикостероиды |
Гидрокортизон |
Раствор для инъекции 125-250 мг |
в/в капельно или струйно |
В |
| Глюкокортикостероиды |
Преднизолон 60-120 мг |
Раствор для инъекции 60-120 мг |
в/в капельно или струйно | В |
|
Альфа и бета адреномиметик |
Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в. п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | В |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: направление в стационар.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения в поликлинике: своевременность направления в стационар.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
1) Острый аппендицит является показанием к экстренной операции.
Противопоказания к операции:
— установленный до операции аппендикулярный инфильтрат;
— септический шок (показана предоперационная подготовка в течение 2 часов).
Противопоказания к аппендэктомии, установленные интраоперационно:
— плотный неразделимый инфильтрат, выявленный интраоперационно.
2) При аппендикулярном инфильтрате, выявленном до операции, показано консервативное лечение.
3) При рыхлом аппендикулярном инфильтрате, выявленном интраоперационно, показано тупое разделение инфильтрата и аппендэктомия.
4) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном до операции, показано:
— перкутанное дренирование полости абсцесса (при наличии технических и кадровых ресурсов) (УД 2 КР В) [5];
— вскрытие и дренирование абсцесса, по возможности, внебрюшинным доступом (при отсутствии технических и кадровых ресурсов для перкутанного дренирования полости абсцесса) (УД 2 КР В) [5].
5) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном интраоперационно, показано вскрытие и дренирование полости абсцесса.
6) В сомнительных случаях (наличие/отсутствие острого аппендицита), а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза показана диагностическая лапароскопия (при наличии эндовидеохирургического комплекса в лечебном учреждении).
7) При отсутствии эндовидеохирургического комплекса, если однозначно нельзя исключить острый аппендицит, вопрос решается в пользу экстренной операции.

9) При отказе больного от операции назначается курс антибактериальной и симптоматической терапии в хирургическом отделении, при отказе от госпитализации — больной предупреждается о последствиях отказа, отказ документируется, в поликлинику по месту жительства передается актив.
10) Особенности хирургической тактики при остром аппендиците у беременных:
- в пред- и послеоперационном периодах беременная находится под динамическим наблюдением хирурга и акушер-гинеколога, принимается консенсусное решение по антибактериальной терапии, по дальнейшему ведению, по показаниям назначаются препараты, понижающие тонус матки, консультации других специалистов;
- при клинической картине катарального и флегмонозного аппендицита в родах рекомендуется скорейшее родоразрешение с дальнейшей аппендэктомией [6];
- при клинической картине гангренозного и перфоративного аппендицита в родах рекомендовано угнетение родовой деятельности, срочная аппендэктомия и дальнейшая стимуляция родов [6];
- при клинической картине острого аппендицита у пациентки с планирующимся оперативным родоразрешением рекомендовано одномоментное выполнение кесарева сечения и аппендэктомии;
- лапароскопию не следует рассматривать как первый выбор при аппендэктомии у беременных (УД 1 КР В) [5, 7].
Карта наблюдения пациента, маршрутизация пациента
Немедикаментозное лечение
Режим — полупостельный, диета – легкоусвояемая пища.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ примене-ния | Уровень доказа-тельности | |
| Наркотический анальгетик, для обезболивания в послеоперационном периоде | Морфина гидрохлорид | 1%-1 мл | в/м | В | |
| Наркотический анальгетик, для обезболивания в послеоперационном периоде | Тримеперидин | раствор для инъекций 2% — 1 мл | в/м | В | |
| Анальгетик смешанного типа действия — в послеоперационном периоде | Трамадол | 100 мг – 2 мл | в/м | А | |
| Ненаркотические анальгетики | Кетопрофен |
Капсула 50мг, раствор для инъекции 100мг/2мл, раствор дляв/ в 50мг/мл -2 мл. Для в/м введения – 100мг( 1 ампула). Гель для нанесения на болезненные участки. |
в/м, в/в, внутрь | В | |
| Ненаркотические анальгетики | Кеторолак | 10–30 мг | в/м, в/в, внутрь | В | |
| Ненаркотические анальгетики | Ибупрофен |
Инфузия 400 мг, 800 мг в 100 или 200 мл физ. раствора. Суспензия для приема внутрь 100мг/5мл, крем для наружно применения по 20г, 50г,100г, таб. 200 мг |
Внутривенно, Внутрь, крем для наружного применения | В | |
| Цефалоспорины 2-го поколения | Цефуроксим | Порошок 750 мг для приготовле-ния раствора для в/м и в/в введения каждые 8 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефтазидим | По 1г каждые 8-12 часов, или 2 г каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефтриаксон | Порошок 1г для приготовле-ния раствора для в/м и в/в введения каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения |
Цефотаксим 1 г |
Порошок 1г для приготовле-ния раствора для в/м и в/в введения каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефоперазон | 2–4 г каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 4-го поколения | Цефепим |
|
в/м, в/в | А | |
| Аминогликозиды | Гентамицин | 0,4 мг/кг | в/в, в/м | В | |
|
Аминогликозиды |
Амикацин |
10–15 мг/кг | в/в, в/м | А | |
| Фторхинолоны | Ципрофлоксацин | Таблетки 250мг-500мг, раствор для инфузии 0,2%-100 мл | внутрь, в/в | В | |
| Фторхинолоны | Левофлоксацин | Таблетки 250–750 мг, раствор для инфузии 0,5%-100 мл | внутрь, в/в | А | |
| Нитроимидазолы | Метронидазол | 500 мг | в/в, внутрь | В | |
| Противогрибковое средство группы азолов | Флуконазол | 2 мг/мл |
в/в медлен- но в течение 60 минут |
А | |
| Антихолинэстеразное средство, для профилактики и лечения атонии кишечника |
Неостигмина метилсульфат |
10–15 мг | внутрь, в/м, в/в | В | |
| Прокинетик, противорвотное средство | Метоклопрамид | 5–10 мг | внутрь, в/м, в/в | В | |
| Антисептик, для обработки кожных покровов и дренажных систем | Повидон – йод | 10% раствор | наружно | В | |
| Антисептик | Хлоргексидин | 0,05% водный раствор | наружно | А | |
| Антисептик | Этанол | 70% раствор | наружно | А | |
| Антисептик | Перекись водорода | 3% раствор | наружно | В | |
| Растворы для инфузий, регуляторы водно-электролитного баланса и КЩС | Натрия хлорид |
0,9% раствор 200,0 мл, 400,0 мл |
в/в капельно |
А |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказа-тельности | |
| Антисекреторный препарат — ингибитор протонной помпы | Омепразол |
Таблетки 40 – 80 мг/сут |
внутрь | А |
| Антисекреторный препарат – блокатор гистаминовых рецепторов | Фамотидин |
Таблетки 20 — 40 мг |
внутрь | А |
| Гемостатический препарат |
Этамзилат |
Раствор для инъеции 12.5%- 2 мл |
в/м, в/в за час до операции 250-500 мг |
В |
| Антикоагулянт прямого действия (для профилактики тромбозов) | Гепарин | 5000 — 1000–2000 МЕ/ч | в/в | А |
| Петлевой диуретик | Фуросемид | 20 — 40 м, раствор для инъекции 1%- 2мл | в/в, внутрь | А |
|
Спазмолитик миотропного действия |
Аминофиллин | 0,12-0,24г 5-10 мл 2,4% раствора |
в/в медленно |
В |
| Альфа и бета адреномиметик | Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в, п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | |
| Компоненты крови |
Эритроцитная взвесь лейкофильтрованная, по показаниям |
в/в капельно |
А | |
| Компоненты крови |
Свежезамороженная плазма, по показаниям |
в/в капельно |
А |
Хирургическое вмешательство:
Диагностическая лапароскопия
Лапароскопическая аппендэктомия (ЛАЭ) является операцией первого выбора при наличии лапароскопического оборудования и навыков (УД 1 КР А) [5]
- Лапароскопически-ассистированная аппендэктомия
- Традиционная (открытая) аппендэктомия (ОАЭ) из доступа по Волковичу-Дьяконову
- Ретроградная аппендэктомия
- Ретроперитонеальная аппендэктомия
- Срединная лапаротомия, аппендэктомия
- Перкутанное вмешательство (пункция и/или дренирование) при периаппендикулярном абсцессе
- Вскрытие и дренирование периаппендикулярного абсцесса
- Вскрытие забрюшинной флегмоны
Предоперационная подготовка:
- проба на местные анестезирующие препараты при операции под местной анестезией;
- гигиеническая подготовка области оперативного вмешательства и всей передней брюшной стенки;
- катетеризация мочевого пузыря;
- опорожнение мочевого пузыря;
- осмотр анестезиолога при операции под наркозом;
- катетеризация периферической вены;
- установление назогастрального зонда и эвакуация желудочного содержимого для предотвращения регургитации (при деструктивном аппендиците с распространенным перитонитом);
- при наличии гемодинамических нарушений и признаков эндотоксикоза: предоперационная подготовка в ОАРИТ в течение 2 часов с момента госпитализации (катетеризация центральной вены, эффективная гемодинамическая терапия)
- по показаниям – профилактика тромбообразования.
Антибиотикопрофилактика, антибиотикотерапия в соответствии с Рекомендациями WSES, World Journal of Emergency Surgery, 2016 [5]:
Основными патогенами при аппендиците являются энтеробактерии, стрептококки и анаэробы (особенно B. fragilis) [8, 9].
1. У пациентов с острым аппендицитом всегда рекомендуется предоперационная антибиотикопрофилактика препаратами широкого спектра действия (УД 1) [5]:
- 1-кратное введение антибиотиков широкого спектра действия за 30 минут до операции внутривенно.
2. Для пациентов с неосложненным аппендицитом не рекомендуется использовать антибиотики в послеоперационном периоде (УД 2 КР В) [5].
3. У пациентов с осложненным острым аппендицитом всегда рекомендуется послеоперационная антибиотикотерапия препаратами широкого спектра действия (УД 2 КР В) [5].
4. Рекомендуемый курс антибиотикотерапии 3-5 дней для взрослых пациентов (УД 2 КР В) [5].
Дальнейшее ведение
Терапия послеоперационного периода:
- при наличии клиники перитонита, абдоминального сепсиса – интенсивная и комбинированная антибактериальная терапия в соответствии с Протоколом диагностики и лечения перитонита [10].
- эмпирическая антибактериальная моно- или комбинированная терапия по выбранной схеме стартовой терапии с учетом предполагаемой флоры — по показаниям:
- цефалоспорины III поколения, фторхинолоны, аминогликозиды в монотерапии или в комбинации с имидазолами (метронидазол), в средней разовой и суточной дозировке.
- оценка эффективности эмпирической терапии антибиотиками через 48-72 часа по клинической картине и антибиотикограмме;
- адекватное обезболивание в режиме «по требованию» (наркотические, опиоидные наркотические, ненаркотические анальгетики);
- по показаниям:
- профилактика пареза кишечного тракта;
- дезинтоксикационная терапия;
- коррекция коагулопатии;
- профилактика легочных осложнений;
- противогрибковая терапия;
- профилактика острых язв.
Дальнейшее ведение в стационаре:
- рациональная терапия послеоперационного периода – см. выше;
- ежедневная оценка тяжести состояния;
- ежедневные перевязки, профилактика раневой инфекции;
- при периаппендикулярном абсцессе, забрюшинной флегмоне, абдоминальном сепсисе: контроль источника;
- контроль дренажа (функционирование дренажа, характер и объем отделяемого), удаление дренажа при отсутствии экссудата, при объеме отделяемого более 50,0 мл удаление дренажа не рекомендуется во избежание формирования абсцесса брюшной полости;
- уход за назогастральным (назоинтестинальным) зондом при его наличии;
- УЗИ, обзорная рентгенография брюшной полости (по показаниям);
- лабораторные исследования в динамике (ОАК, БХАК, коагулограмма, уровень лактата, Д-димеров, прокальцитонина в динамике – по показаниям);
- вопрос о выписке решается индивидуально;
- Показания для перевода в отделение интенсивной терапии и реанимации:
- нестабильная гемодинамика;
- распространенный перитонит, абдоминальный сепсис, септический шок, ПОН;
- ухудшение состояния, связанное с основным или сопутствующим заболеванием, требующее интенсивной терапии, мониторинга;
- состояния, требующие интенсивной терапии при наличии конкурирующих заболеваний.
Дальнейшее ведение в поликлинике:
- после выписки – наблюдение в поликлинике (продолжительность амбулаторного лечения и вопрос о трудоспособности решается индивидуально);
- профилактика раневой инфекции в поликлинике: своевременная ревизия раны, перевязки;
- вопрос о снятии швов решается индивидуально;
- УЗИ в динамике после выписки с разрешившимся аппендикулярным инфильтратом – по показаниям;
- ограничение физической нагрузки – в течение 3 недель с момента выписки из стационара;
- через 6-8 недель после разрешения аппендикулярного инфильтрата пациентам с рецидивирующими симптомами аппендицита выполняется интервальная аппендэктомия (УД 2 КР В) [5], операция выбора – лапароскопическая аппендэктомия (УД 1 КР А) [5].
Рекомендациии WSES, World Journal of Emergency Surgery, 2016, по ведению разрешившегося аппендикулярного инфильтрата [5]:
- Пациентам с разрешившимся аппендикулярным инфильтратом интервальная аппендэктомия не рекомендуется (УД 1) [5].
- Пациентам с разрешившимся аппендикулярным инфильтратом и рецидивирующими симптомами аппендицита рекомендуется интервальная аппендэктомия через 6-8 недель после разрешения аппендикулярного инфильтрата (УД 2 КР В) [5].
- Если через 6-8 недель после разрешения аппендикулярного инфильтрата интервальная аппендэктомия не произведена, рекомендуется осмотр хирурга и онколога с целью онкологической настороженности, выполняется колоноскопия [5, 11].
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие клиники ОА при консервативном лечении (аппендикулярный инфильтрат, отказ от хирургического лечения при неосложненном аппендиците);
- купирование боли в животе, явлений эндогенной интоксикации, лихорадки, лейкоцитоза;
- устранение осложнений острого аппендицита;
- заживление операционной раны.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
- состояние после успешной консервативной терапии аппендикулярного инфильтрата (через 6-8 недель после рассасывания инфильтрата).
Показания для экстренной госпитализации:
- острый аппендицит,
- обоснованное предположение/сомнение в диагнозе «острый аппендицит».
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. OCEBM Levels of Evidence Working Group «The Oxford 2011 Levels of Evidence». Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
2. Howick J., et al. The 2011 Oxford CEBM Levels of Evidence (Introductory Document). Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
3. Национальные клинические рекомендации по диагностике и лечению острого аппендицита. 2016. Москва. Группа разработчиков: Сажин А.В., Затевахин И.И., Федоров А.В., Луцевич О.Э., Шулутко А.М., Ермолов А.С., Гуляев А.А., Прудков М.И., Лядов К.В.
4. Руководство по неотложной хирургии органов брюшной полости. Под редакцией B.C. Савельева. — М.: Медицина, 2004.
5. Di Saverio S1, Birindelli A2, Kelly MD3, Catena F4, Weber DG5, Sartelli M6, Sugrue M7, De Moya M8, Gomes CA9, Bhangu A10, Agresta F11, Moore EE12, Soreide K13, Griffiths E14, De Castro S15, Kashuk J16, Kluger Y17, Leppaniemi A18, Ansaloni L19, Andersson M20, Coccolini F19, Coimbra R21, Gurusamy KS22, Campanile FC23, Biffl W24, Chiara O25, Moore F26, Peitzman AB27, Fraga GP28, Costa D29, Maier RV30, Rizoli S31, Balogh ZJ32, Bendinelli C32, Cirocchi R33, Tonini V2, Piccinini A34, Tugnoli G34, Jovine E35, Persiani R36, Biondi A37, Scalea T38, Stahel P12, Ivatury R39, Velmahos G40, Andersson R20
WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. World J Emerg Surg. 2016 Jul 18;11:34. doi: 10.1186/s13017-016-0090-5. E Collection 2016.
6. Клиническая хирургия: национальное руководство: в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-Медиа, 2009. – Т.II – С. 103 – 141.
7. Wilasrusmee C, Sukrat B, McEvoy M, et al. Systematic review and meta-analysis of safety of laparoscopic versus open appendicectomy for suspected appendicitis in pregnancy. Br J Surg. 2012; 99:1470-1478.
8. Sartelli M, et al. Complicated intra-abdominal infections worldwide: the definitive data of the CIAOW Study. World J Emerg Surg. 2014; 9:37.
9. 2013 WSES guidelines for management of intra-abdominal infections. Massimo Sartelli 1* , Pierluigi Viale 2 , Fausto Catena 3 , Luca Ansaloni 4 , Ernest Moore 5 , Mark Malangoni 6 , Frederick A Moore 7, George Velmahos 8, Raul Coimbra 9, RaoIvatury 10, Andrew Peitzman 11 , Kaoru Koike 12 , Ari Leppaniemi 13, Walter Biffl 5, Clay Cothren Burlew 5 , Zsolt J Balogh 14 , Ken Boffard 15 , Cino Bendinelli 14, Sanjay Gupta 16 , Yoram Kluger 17 , Ferdinando Agresta 18 , Salomone Di Saverio 19 , Imtiaz Wani 20 , Alex Escalona 21, Carlos Ordonez 22 , Gustavo P Fraga 23 , Gerson Alves Pereira Junior 24 , Miklosh Bala 25 , Yunfeng Cui 26 , Sanjay Marwah 27 , Boris Sakakushev 28 , Victor Kong 29 , Noel Naidoo 30 , Adamu Ahmed 31 , Ashraf Abbas 32, Gianluca Guercioni 33, Nereo Vettoretto 34 , Rafael Díaz-Nieto 35 , Ihor Gerych 36 , Cristian Tranà 37 , Mario Paulo Faro 38, Kuo-Ching Yuan 39, Kenneth Yuh Yen Kok 40 , Alain Chichom Mefire 41 , Jae Gil Lee 42 , Suk-Kyung Hong 43, Wagih Ghnnam 44, Boonying Siribumrungwong 45, Norio Sato 11 , Kiyoshi Murata 46 , Takayuki Irahara 47, Federico Coccolini, Helmut A Segovia Lohse 48 , Alfredo Verni 49 and Tomohisa Shoko 50
10. Перитонит. Клинический протокол диагностики и лечения. www.rсrz.kz.
11. Carpenter SG, et al. Increased risk of neoplasm in appendicitis treated with interval appendectomy: single-institution experience and literature review. Am Surg. 2012;78(3):339–43.PubMedGoogle Scholar
12. Гостищев В.К. Гнойная хирургия. Руководство для врачей. — М.: Медицина, 1996.
- 1. OCEBM Levels of Evidence Working Group «The Oxford 2011 Levels of Evidence». Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1. Ахмеджанова Гульнара Ахмеджановна – кандидат медицинских наук, доцент кафедры хирургии №1 АО «Национальный медцицинский университет»;
2. Баймаханов Болатбек Бимендеевич – доктор медицинских наук, профессор, Председатель правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
3. Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, зам. Председателя правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
4. Калиева Мира Маратовна – кандидат медицинских наук, клинический фармаколог АО «Национальный научный центр хирургии им. А.Н. Сызганова».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Аймагамбетов Мейрамбек Жаксыбекович – доктор медицинских наук, доцент, заведующий кафедрой госпитальной хирургии НАО «Медицинский университет Семей».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.
Приложение 1
к типовой структуре Клинического протокола диагностики и лечения
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ (схемы)
1) Диагностические критерии
Жалобы:
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
Анамнез:
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
Физикальное обследование:
1) Оценка состояния пациента.
Общее состояние при катаральном и флегмонозном аппендиците относительно удовлетворительное.
При деструктивном аппендиците, осложненном распространенным перитонитом, абдоминальным сепсисом, септическим шоком состояние может быть тяжелым или крайне тяжелым — пациент госпитализируется в отделение реанимации для реализации программы «Скрининг сепсиса» и определения объема предоперационной подготовки. Все диагностические мероприятия проводятся в ОАРИТ параллельно интенсивной синдромной терапии!
2) Выявление физикальных признаков острого аппендицита.
Чаще всего больные обращаются с флегмонозным аппендицитом. Температура тела повышена (37,0-38,50С). Язык обложен, суховат. Тахикардия. При пальпации в правом нижнем квадранте живота, в правой подвздошной области определяется триада Дьелафуа (при типичном расположении червеобразного отростка):
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
Положительны специфические симптомы острого аппендицита (Ровзинга, Воскресенского, Раздольского, Ситковского, Бартомье-Михельсона).
3) Выявление физикальных признаков перитонита: симптомы раздражения брюшины (Щеткина-Блюмберга, Кулленкампфа), вздутие живота, угнетение перистальтики.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа – в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи – вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
Во избежание диагностических ошибок необходимо учитывать особенности клинических проявлений острого аппендицита в зависимости от расположения червеобразного отростка, клинико-морфологической формы, пола и возраста, а также необходимо помнить о том, что лечение до поступления в клинику (обезболивающие препараты, антибиотики, дезинтоксикационная терапия) искажает клиническую картину.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или примобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
Особенности семиотики отдельных клинико-морфологических форм острого аппендицита, аппендицит у беременных, у больных пожилого возраста:
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-390С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, вследствие возрастной релаксации мышц локальный мышечный дефанс не отчетливый, однако симптом Щеткина-Блюмберга выражен.
Диагностика осложнений острого аппендицита:
Аппендикулярный инфильтрат – это конгломерат спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка. Развивается через 3-5 дней от начала заболевания из-за несвоевременного обращения больного к врачу или в результате диагностической ошибки на догоспитальном или стационарном этапе. Боль стихает, общее состояние больного не страдает, температура тела субфебрильная, в правом нижнем квадранте живота (при типичном расположении отростка) пальпируется инфильтрат, признаки раздражения брюшины отсутствуют. Важен тщательный сбор анамнеза: выявляется симптом перемещения боли (Кохера-Волковича, Кюммеля) и характерный для начала аппендицита симптомокомплекс. Возможны 2 исхода развития аппендикулярного инфильтрата: рассасывание и абсцедирование.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При распространенном перитоните, абдоминальном сепсисе язык сухой, определяется выраженная тахикардия, возможна гипотония, вздутие живота, гиперестезия, резкая болезненность и мышечное напряжение при пальпации, положительные симптомы раздражения брюшины.
При септическом шоке диагностика может представлять трудности: сознание нарушено, болевой синдром, классические перитонеальные знаки не определяются или не выражены; как правило, имеются признаки энтеральной недостаточности (вздутие живота, отсутствие перистальтики), а также пастозность передней брюшной стенки.
Диагностический алгоритм
Тактика на этапе оказания скорой неотложной помощи
- Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для доставки больного в профильный хирургический стационар.
- При наличии гемодинамических нарушений (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами «скорой помощи», продолжаются по пути следования в хирургический стационар.
- Больные с нестабильной гемодинамикой и физикальными признаками абдоминального сепсиса доставляются в ОАРИТ, минуя приемный покой.
- На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
Немедикаментозное лечение: нет.
Медикаментозное лечение: При наличии физикальных признаков нарушения гемодинамики бригадой скорой помощи проводятся противошоковые мероприятия (инфузионная терапия, глюкокортикоиды, вазопрессоры), которые продолжаются по пути следования в стационар.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ приме-нения | Уровень доказа-тельности |
| Растворы для инфузий |
Натрия хлорид |
Раствор для инфузии 0,9% 200,0 мл, 400,0 мл |
в/в | А |
| Растворы для инфузий | Декстроза |
Раствор для инфузии 5%, 10% 200,0 мл, 400,0 мл |
в/в | А |
| Глюкокортикостероиды |
Гидрокортизон |
Раствор для инъекции 125-250 мг |
в/в капельно или струйно |
В |
| Глюкокортикостероиды |
Преднизолон 60-120 мг |
Раствор для инъекции 60-120 мг |
в/в капельно или струйно | В |
|
Альфа и бета адреномиметик |
Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в. п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | В |
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.