Потенциальные ошибки эпидемиологических исследований.
Идеальных
исследований не существует – всем в
большей, или меньшей степени присущи
непреднамеренные
ошибки,
хотя, учитывая «человеческий фактор»
возможно и сознательное искажение
информации, но такие факты не относятся
к категории ошибок.
Знание
видов ошибок, причин их возникновения,
необходимо не только исследователям,
но и любому врачу, анализирующему
публикации, посвященные результатам
аналитических исследований. Ошибки
могут быть и в сплошных и выборочных
исследованиях, причем в последних они
встречаются несравненно чаще.
Существует
два вида ошибок, возникающих по объективным
и субъективным причинам – случайные и
систематические.
Случайная ошибка.
Случайная
ошибка
(random
error)
исследования – это исключительно
случайное
расхождение между результатами измерения,
какого-либо явления в конкретном
выборочном
исследовании и истинной величиной этого
явления. Случайная ошибка в отдельном
исследовании может отклонить результат
от истины с
одинаковой вероятностью
в сторону заниженной или завышенной
оценки. В отличие от случайной ошибки,
систематическая ошибка (см. следующий
раздел) смещает результат исследования
обязательно либо в одну, либо другую
сторону от истинного значения.
Источником
случайных ошибок является непреднамеренные
незначительные неточности в определении
популяции, формировании репрезентативной
выборки, оформлении учетных документов,
составлении основных и контрольных
групп, измерении явлений в группах и
фиксации результатов и т.д.
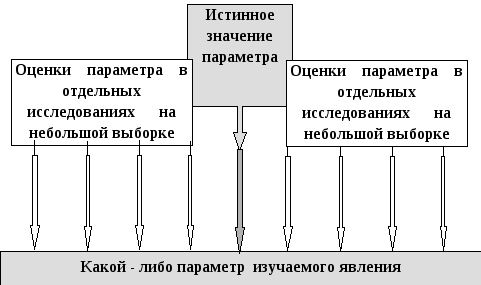
Если
бы существовали только случайные ошибки,
то, несмотря на возможное различие
результатов, полученных на небольших
выборках, среднее
значение
серии
исследований
достаточно надежно соответствовало бы
истинному
значению
измеряемого явления (рис. 14)
Рис .14. Схема
возможных соотношений истинного значения
изучаемого параметра и результатов его
оценки в отдельных исследованиях на
малых выборках, выполненных с разной
выраженностью случайной ошибки.
В
более масштабных исследованиях возможно
погашение случайных ошибок, и его
результат приближаются к наиболее
оптимальному (рис. 15).
Рис. 15. Схема
возможных соотношений истинного значения
изучаемого параметра и результатов его
оценки в серии исследований на большой
выборке.
Основной способ
уменьшения случайной ошибки – составление
репрезентативной выборки, как по объему,
так и по признакам популяции. Полностью
исключить случайную ошибку невозможно,
но следует ее минимизировать, тщательно
продумывая всю организацию предстоящего
исследования, не изменяя «на ходу»,
установленные правила его проведения.
Систематическая ошибка.
Систематическая
ошибка,
или смешение
(systematic
error, bias)
– это непреднамеренное, но регулярное,
неслучайное, однонаправленное
отклонение
результатов измерения от истинного
значения.
Рис.16. Схема
систематической ошибки (смещения).
Систематические
ошибки могут создать видимость различий,
когда в действительности их нет, или
наоборот, скрыть различия, которые на
самом деле существуют.
Систематическая
ошибка в той или иной мере есть в каждом
исследовании. Большинство систематических
ошибок группируются в три разновидности:
-
смещение,
обусловленное отбором; -
смещение,
обусловленное измерением; -
смещение,
обусловленное вмешивающимися факторами.
Потенциальные ошибки в эпидемиологических исследованиях
Одной из важных целей большинства эпидемиологических исследований является точная количественная оценка частоты распространенности болезней (или связанных с ними эффектов). Однако такая оценка в эпидемиологическом отношении довольно сложна, и существует множество факторов, приводящих к ошибкам. В связи с этим большое внимание уделяется минимизации подобных ошибок, а поскольку полностью устранить их не удается, то возникает необходимость в определении их значимости. Ошибка может быть либо случайной, либо систематической.
Источник: Бигпхоп Р., «Основы эпидемиологии» 1993
А так же в разделе «Потенциальные ошибки в эпидемиологических исследованиях »
- Наблюдения и эксперименты
- Эпидемиологические исследования, проводимые путем наблюдений Описательные исследования
- Экологические исследования
- Поперечные исследования
- Исследования типа случай — контроль
- Когортные исследования
- Экспериментальные эпидемиологические исследования
- Рандомизированные контролируемые испытания
- Полевые испытания
- Испытания на коммунальном уровне
- Случайная ошибка
- Систематическая ошибка
- Достоверность
- Вопросы этики
- Глава 4 Основные статистические аспекты,
- Распределения и основные критерии Распределения
- Характеристика положения
- Нормальное и логарифмически нормальное распределения
- Оценка Популяции и выборки
- Доверительные интервалы
- Статистические выводы Проверка гипотез
- Ошибки первого и второго рода
- Различия между статистической значимостью, значимостью в клиническом отношении и значимостью с точки зрения общественного здравоохранения
- Взаимосвязь двух переменных
- Критерий хи-квадрат
- Регрессия
- Глава 5 Причинная обусловленность болезней в эпидемиологии
- Единичные и множественные причины
- Взаимодействие причин
- Временная связь
- Убедительность ассоциации
- Последовательность выявления ассоциации
- Степень выраженности ассоциации
- Зависимость доза — ответ
- Организация исследования
- Вынесение суждений
Тема 3.1. АНАЛИТИЧЕСКИЕ ЭПИДЕМИОЛОГИЧЕСКИЕ
ИССЛЕДОВАНИЯ. ПОТЕНЦИАЛЬНЫЕ ОШИБКИ
ЭПИДЕМИОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ
Цель аналитического этапа исследования — оценка гипотез о причинах (факторах риска) возникновения заболеваний (других исходов). К аналитическим приемам исследований относятся:
- Приемы формальной логики.
- Приемы статистики (оценка коэффициента корреляции, коэффициента
регрессии, относительного риска, отношения преобладаний и др.). - Когортные исследования.
- Исследования «случай-контроль».
Формулировка гипотез начинается на описательном этапе. На аналитическом этапе продолжается использование приемов формальной логики для формулировки новых гипотез. Провести четкую границу между описательным и аналитическим этапом в плане формулировки гипотез практически невозможно.
Для обоснования причинно-следственных связей используют приемы различия, сходства, сопутствующих изменений, аналогии, остатков. Для количественной оценки связи между двумя анализируемыми показателями проводят корреляционный анализ. С помощью регрессионного анализа устанавливают форму корреляционной связи.
Воздействие факторов риска всегда предшествует развитию заболевания. Воздействие может быть однократным, например, облучение населения при аварии на атомной станции. Чаще контакт с факторами риска, вызывающими хронические заболевания, происходит в течение некоторого периода времени (курение, артериальная гипертензия, беспорядочные половые связи, инсоляция).
Лучшим способом выяснить, действительно ли воздействие потенциального фактора риска увеличивает вероятность заболевания, был бы эксперимент. К сожалению, воздействие большинства факторов риска на человека нельзя изучать с помощью экспериментальных исследований, когда исследователь определяет, кого подвергать воздействию. Клинические исследования, в которых исследователь собирает данные путем простого наблюдения событий в их естественном течении, не вмешиваясь в них активно, называются обсервационными исследованиями (observational studies). Таково большинство исследований риска; сюда относятся когортные ‘исследования (cohort studies) и исследования «случай—контроль» (case control studies),
Когортные исследования — это продольные исследования. Продольные аналитические эпидемиологические исследования (longitudinalstudies) процессов заболеваемости или смертности направлены на изучение частоты, с которой лица в сравниваемых популяциях переходят из состояния «здоровый» («живой») в состояние «больной» («умерший»).
Когортные аналитические эпидемиологические исследования предполагают изучение процесса заболеваемости в когортах лиц, подверженных и не подвержных изучаемому воздействию. При когортных исследованиях идут от фактора к патологии.
Когорта — это группа людей, которая изначально объединена каким- либо общим признаком и наблюдаемых в течение определенного времени, чтобы проследить, что с ними произойдет в дальнейшем. Например: прослеживают людей, подвергающихся воздействию свинца, затем смотрят, чем они болеют и от чего умирают. Существует два способа проведения когортных исследований: проспективное когортное исследование и ретроспективное когортное исследование.
Когорта может быть сформирована в настоящее время и прослежена в будущем (проспективное когортное исследование, concurrent cohort study), т.е. когорта формируется на день исследования и изучается на протяжении последующего времени (например формируется в 2007 г., а наблюдаются до 2017 г.), при этом основным способом оценки является регистрация новых случаев заболевания в течение определенного срока. При проспективном исследовании предполагается, что начало заболевания совпадает с началом исследований.
При ретроспективном исследовании (ретроспективное когортное исследование, historical cohort study) оценку изучаемого фактора риска проводят на исторической когорте, когда группа наблюдения сформирована на основе ретроспективы. При ретроспективном способе формирования когорты начало исследования не совпадает с началом периода наблюдения. Сбор информации о характере и уровнях экспозиции и заболеваниях, развивавшихся у членов когорты, осуществляется на основе архивных данных и регистрационных записей, относящихся к периоду, предшествовавшему времени проведения исследований. И так когорта прослеживается вплоть до настоящего времени.
Достоинства и недостатки когортных исследований
Некоторые достоинства и недостатки когортных исследований по изучению факторов риска обобщены. Когортные исследования риска — наилучшая замена истинного эксперимента в ситуации, когда эксперимент невозможен. Они основаны на той же логике, что и клинические испытания, и позволяют выявить воздействие возможного фактора риска, избегая систематических ошибок, которые непременно возникают, если оценка воздействия производится уже после того, как стал известен исход.
Достоинства:
- Единственный способ непосредственной оценки заболеваемости.
- Отвечают на клинический вопрос, заболеют ли люди, если они подверглись воздействию фактора риска.
3. При оценке эффекта воздействия позволяют избежать систематической ошибки, которая обычно возникает, если исход известен заранее.
4. Позволяют оценить связь между воздействием фактора риска и несколькими заболеваниями.
Недостатки:
1. Число включенных лиц должно быть значительно больше, чем число пациентов с изучаемым заболеванием, поэтому метод непригоден для редких заболеваний.
- Лица, включенные в группу, обычно живут свободно, а не под контролем исследователей. Для поддержания контакта с ними требуются значительные усилия и средства. Поэтому когортные исследования стоят дорого, иногда миллионы рублей.
- Результаты долгое время остаются неизвестными.
- Позволяют оценить связь между заболеванием и воздействием относительно небольшого числа факторов (тех, что были определены в начале исследований).
Поскольку затраты времени и денег ограничивают использование когортных исследований, они применяются для получения ответов только на самые важные вопросы.
В научном аспекте основной недостаток обсервационных исследований, включая когортные, состоит в том, что они в большей степени, чем экспериментальные, подвержены систематическим ошибкам.
Таким образом, классическая схема когортного исследования характеризуется тем, что из популяции отбирают 2 группы лиц, отличающиеся наличием экспозиции исследуемому фактору. Обе группы состоят из лиц, не болеющих изучаемым заболеванием в начальный период времени. Лица, включенные в когорту, классифицируются по характеристикам (потенциальным факторам риска), которые могут влиять на исход.
Эту когорту наблюдают в течение определенного периода, чтобы установить, у кого из ее участников возникнет изучаемый исход. По истечении периода наблюдения каждую из групп подразделяют на 2 составляющие: заболевшие и не заболевшие.
экспонируемые:
- заболевшие (а)
- не заболевшие (b)
не экспонируемые:
- заболевшие (с)
- не заболевшие (d).
Аналитические возможности этого метода позволяют одновременно изучать влияние нескольких факторов риска на возникновение одной заранее выбранной нозологической формы или одного класса болезней. При этом появляется возможность анализировать совместное влияние тех’ или иных сочетаний факторов и оценивать результаты их взаимодействия.
Теория исследований «случай — контроль» вытекает из теории когортных исследований. Ее можно было бы описать как попытку реконструировать когортное исследование после того, как события (заболевания) уже произошли. При исследовании «случай — контроль» группу заболевших (опытная) сравнивают с контрольной (референтная), в которой заболевших не было. При данном эпидемиологическом наблюдении идут от патологии к изучению факторов.
Главным типом исследований этиологии болезней человека являются исследования типа «случай — контроль» (ИСК, case-control studies, CCS, англ.). В основе ИСК лежит сопоставление экспозиций, которым подвергались больные, с прошлыми экспозициями здоровых людей.
Из-за этого ИСК иногда называют ретроспективными исследованиями, что неверно, поскольку в ИСК реконструируется нормальное (проспективное) течение событий во времени на основе доступной информации. В условиях, когда экспериментальное или проспективное исследования невозможны, ИСК являются способом реконструкции развития заболеваний по данным однократного исследования. ИСК являются наиболее оперативными исследованиями, экономны в реализации и при корректном проведении способны дать правильную оценку гипотезы.
Исследование «случай — контроль» стало распространенным методом изучения этиологии и клинического течения заболеваний. Его преимущества заключаются, прежде всего, в том, что исследователи могут выявлять случаи и делать сравнения, независимо от распространенности заболевания. Важнейшее достоинство этой схемы состоит в значительной экономии времени и снижении трудоемкости исследования за счет уменьшения численности групп.
Схема «случай—контроль» особенно эффективна при изучении редких заболеваний или болезней с длительным латентным периодом. Реальное преимущество исследований «случай—контроль» при установлении роли причинных или прогностических факторов состоит в отсутствии необходимости ожидать ответа длительное время. Многие заболевания имеют продолжительный латентный период — промежуток времени от воздействия фактора риска до проявления патологического эффекта. Так, канцерогенность некоторых химических веществ проявляется только через 10-20 лет после воздействия этих факторов. От исследователей и медиков потребовалось бы слишком много терпения, чтобы выяснить, подтвердится ли подозреваемый риск.
Вместе с тем эта схема имеет ряд недостатков, и главный из них — меньшая достоверность получаемых результатов по сравнению с данными когортных исследований. Это обусловлено, прежде всего, сравнительно невысокой точностью оценки воздействия факторов риска в прошлом, чаще основывающейся на субъективных данных. Значительные трудности в проведении таких исследований появляются в случае изучения редких воздействий.
Основные характеристики исследования «случай — контроль»:
- популяция, подвергающаяся воздействию фактора риска, не обязательно
определена; - случаи отбираются исследователем из имеющейся совокупности больных;
- контрольная группа отбирается исследователем таким образом, чтобы
она была сходной с экспериментальной группой; - факт воздействия оценивается и восстанавливается по памяти после развития заболевания;
- риск или заболеваемость нельзя измерить непосредственно, относительный риск воздействия можно оценить по отношению шансов.
Особенность проведения эпидемиологических исследований «случай -контроль» состоит в том, что наличие связи между воздействием и заболеванием оценивают путем сравнения распространенности изучаемого воздействия в группах лиц, имеющих и не имеющих данную форму патологии.
Оценка связи между воздействием фактора риска и развитием болезни в аналитических исследованиях
| Результат | Наличие болезни | Всего | |
| Аналитические исследования (когортные, «случай — контроль») | присутствует | отсутствует | ||
| Экспонированная группа Контрольная группа | а с | b d | a+b c+d |
| Всего | а+с | b+d | a+b+c+d |
Для количественной оценки связи между воздействием фактора риска и развитием болезни вычисляют следующие показатели:
a. отношение шансов (ad/bc);
b. относительный риск (a(c+d)/c(a+b);
c. атрибутивный риск (a/(a+b)-c/(c+d);
d. популяционный риск (произведение атрибутивного риска на распространенность фактора риска среди населения) и некоторые другие.
Потенциальные ошибки различных эпидемиологических исследований
Систематическая ошибка, или смещение — это систематическое (неслучайное, однонаправленное) отклонение результатов от истинных значений.
Наблюдение за больными (при лечении или в исследовании) особенно подвержено систематическим ошибкам вследствие простой небрежности. Участвуя в исследовании, больные часто продолжают вести себя так, как им хочется, что подчас не отвечает условиям получения строгих научных результатов. Когда с ними пытаются провести эксперимент наподобие лабораторного, из этого часто ничего не получается. Некоторые больные отказываются участвовать, другие выбывают в процессе исследования или предпочитают сменить метод лечения. Более того, некоторые самые важные с человеческой точки зрения характеристики — эмоции, ощущение комфорта, поведение — измерить гораздо труднее, чем физические параметры, такие как артериальное давление или содержание натрия в сыворотке. К тому же клиницисты сами склонны верить в успех применяемого ими лечения (большинство больных и не захотели бы лечиться у врача, который думает иначе). Из-за этой установки, которая так важна в медицинской практике, клинические наблюдения особенно подвержены систематическим ошибкам. Хотя существуют десятки разновидностей систематических ошибок, большинство из них может быть отнесено к одной из трех основных категорий:
- Систематическая ошибка, обусловленная отбором, возникает когда сравниваемые группы пациентов различаются не только по изучаемому
признаку, но и по другим факторам, влияющим на исход. - Систематическая ошибка, обусловленная измерением, возникает,
когда в сравниваемых группах больных используются разные методы измерения.
3. Систематическая ошибка, обусловленная вмешивающимися факторами, возникает, когда один фактор связан с другим, и эффект одного искажает эффект другого.
Систематическая ошибка, обусловленная отбором (selection bias), возникает, когда сравниваемые группы пациентов различаются не только по главным изучаемым признакам, но и по другим факторам, влияющим на результат исследования. Группы пациентов часто различаются по многим параметрам — возрасту, полу, степени тяжести заболевания, сопутствующим заболеваниям, методам вмешательства. Если мы сравним данные по двум группам, которые различаются не только по специфическим интересующим нас факторам (например, метод лечения или предполагаемая причина заболевания), но и по другим признакам, от которых тоже зависит исход, то результат сравнения получится смещенным и не позволит сделать выводы о степени влияния интересующего нас фактора.
Систематическая ошибка, обусловленная измерением (measurement bias), возникает, когда в сравниваемых группах пациентов применяются неодинаковые методы оценки.
Систематическая ошибка, обусловленная вмешивающимися факторами (confounding bias), возникает, когда два фактора взаимосвязаны («ходят парой»), причем один из них искажает эффект другого. Это может произойти из-за систематической ошибки при отборе, под действием случайности или вследствие реально существующей взаимосвязи между факторами.
Систематические ошибки, возникающие при отборе и при воздействии вмешивающихся факторов, не исключают друг друга. Однако они рассматриваются по отдельности, поскольку относятся к разным этапам клинического наблюдения или исследования.
Систематическая ошибка при отборе возникает при формировании групп пациентов для наблюдения, следовательно, об этой опасности следует помнить во время планирования исследования. Ошибка из-за вмешивающихся факторов должна учитываться в процессе анализа данных после окончания исследования.
Часто в одном и том же исследовании обнаруживается несколько видов систематических ошибок.
Случайная ошибка
Заболевания обычно изучаются на выборках пациентов, а не на общей популяции (генеральной совокупности) всех лиц с рассматриваемым состоянием. Результаты наблюдений в выборке, даже если эта выборка несмещенная, могут не отражать положения в популяции в целом из-за случайной ошибки. Однако если повторять наблюдения во многих выборках таких больных, то получаемые результаты будут колебаться около истинной величины. Отклонение результата (отдельного) наблюдения в выборке от истинного значения в популяции, обусловленное исключительно случайностью, называется случайной вариацией. Случайная ошибка может вмещаться на любом этапе клинического наблюдения.
В отличие от систематической ошибки, которая вызывает отклонение оценки от истины либо в одну, либо в другую сторону, случайная вариация с одинаковой вероятностью приводит к завышенной и к заниженной оценке. В итоге, среднее значение результатов множества несмещенных наблюдений в выборках стремится к истинному значению в популяции, даже если результаты, полученные в отдельных небольших выборках, далеки от этого.
При анализе клинических данных вероятность случайных вариаций определяется статистическими методами. Применение статистики также помогает минимизировать случайную ошибку путем выбора оптимальных методов исследования и анализа данных. Однако случайную вариацию никогда нельзя исключить полностью и следует обязательно учитывать при оценке результатов клинических наблюдений.
Два источника ошибок — смещение и случайность — не исключают друг друга. Как правило, они присутствуют одновременно. Их необходимо различать, поскольку бороться с тем и другим приходится по-разному. Теоретически систематическую ошибку можно предотвратить путем правильного проведения клинических наблюдений или коррекцией при последующем анализе данных.
Понятие «риск» в эпидемиологии
Под риском обычно понимают вероятность какого-то неблагоприятного события. Эпидемиологический риск можно определить как возможность осложнения эпидемиологической ситуации, такое осложнение может иметь место в определенное время («время риска»), на определенной территории («территория риска»), в определенной группе населения («группа риска»).
Таким образом, эпидемиологический риск — это потенциальная возможность осложнения эпидемиологической ситуации, ожидаемая или возникшая в связи с неблагоприятным воздействием на нее определенных факторов риска. В тех случаях, когда дается количественная характеристика риска, его определяют не как возможность, а как вероятность осложнения эпидемиологической ситуации.
Практически каждого человека волнует, насколько велик риск возникновения у него того или иного заболевания. Эта озабоченность обусловливает появление множества популярных книг и газетных статей о риске развития рака молочной железы при воздействии токсичных химических веществ, риске заражения СПИДом при переливании крови или риске развития рака предстательной железы после операции вазэктомии, а также о путях снижения риска этих и других заболеваний.
Факторами риска (risk factors) называются особенности организма или внешние воздействия, приводящие к увеличению риска возникновения заболевания. Работа по программе «Геном человека» позволила идентифицировать ряд заболеваний со специфическими генами в качестве факторов риска: в частности, рак толстой кишки, остеопороз, боковой амиотрофический склероз. Другие факторы риска, такие как возбудители инфекций, фармакологические препараты и токсины, находятся в окружающей среде. Некоторые факторы являются частью социального окружения. Показано, например, что эмоциональная нагрузка в связи с потерей супруга, изменениями повседневной жизни или скученностью проживания повышают частоту заболеваний, причем не только психических, но и соматических. Некоторые из наиболее значимых факторов риска относятся к сфере поведения человека: курение, избыточное потребление алкоголя, пренебрежение ремнями безопасности при езде на автомобиле, беспорядочная половая жизнь.
Воздействие факторов риска всегда предшествует развитию заболевания. Воздействие может быть однократным, например облучение населения при аварии на атомной станции. Чаще контакт с факторами риска, вызывающими хронические заболевания, происходит в течение некоторого периода времени (курение, артериальная гипертензия, беспорядочные половые связи, инсоляция). Существует несколько способов описания воздействия факторов риска: наличие факта воздействия, действующая доза, максимальная доза, общая накопленная доза, продолжительность воздействия в годах, время, прошедшее после первого контакта с фактором риска и т.д. Несмотря на то, что многие из этих количественных показателей могут быть вычислены один из другого, некоторые из них демонстрируют связь между дозой и эффектом, в то время как для других эта связь отсутствует.
Так, общая накопленная доза солнечной радиации является фактором риска развития немеланомного рака кожи, а сильные солнечные ожоги больше предрасполагают к развитию меланомы.
Если некоторое воздействие быстро и с высокой вероятностью приводит К развитию определенного заболевания, то нетрудно догадаться, что это воздействие является фактором риска для данного заболевания. В частности, оценка причин таких состояний, как ветряная оспа, солнечный ожог или передозировка аспирина не составляет труда, поскольку соответствующие заболевания следуют относительно быстро за воздействием очевидных факторов риска. Однако заболеваемость и смертность в большей степени обусловлены хроническими болезнями, для которых связь между воздействием фактора риска и развитием заболевания носит не столь явный характер. Поэтому врач, каким бы проницательным он ни был, не может оценить риск на основании своей личной практики.
Многие факторы риска, такие как курение или потребление пищи с высоким содержанием холестерина и насыщенных жиров, настолько распространены в нашем обществе, что в течение многих лет не казались опасными. Только при сравнении заболеваемости людей с этими факторами риска и без них или путем исследования особых подгрупп, например мормонов (которые не курят) или вегетарианцев (которые употребляют пищу с низким содержанием холестерина), удалось понять значимость этих факторов риска.
Применение показателей риска:
- Прогнозирование. Знание факторов риска используется, прежде всего,
для прогнозирования заболевания. Наиболее полную информацию для прогнозирования болезни у индивидуума можно получить, обобщив фактический материал, полученный при изучении большого числа людей со сходным фактором
риска. - Причина. Хотя предсказать заболевание по наличию тех или иных факторов риска можно, они не всегда служат его причиной. Фактор риска может
оказаться косвенным маркером исхода благодаря связи с одним или несколькими причинными факторами, т.е. он может лишь находиться под влиянием причинного фактора. Фактор риска, не являющийся причиной заболевания, называется маркером, поскольку он служит «меткой» (marker) повышенной вероятности развития заболевания.
3. Профилактика. Если фактор риска является к тому же причиной болезни, то его устранение можно использовать в качестве профилактической меры, независимо от того, известен или нет патогенез заболевания. Иллюстрацией служат некоторые классические примеры из истории эпидемиологии. Так, еще до того как был идентифицирован возбудитель, Сноу заметил, что холерой чаще заболевают люди, употребляющие воду из определенных источников, и предотвратил эпидемию, перекрыв эти источники.
Популяционный риск. Мы можем посмотреть на риск и с другой стороны, задав вопрос: каков вклад фактора риска в общую заболеваемость группы людей, а не отдельных индивидуумов? Такого рода информация позволяет определить, какие факторы риска действительно важны, а какие не имеют особого значения для здоровья общества. Это помогает административным органам системы здравоохранения определять приоритеты при распределении ресурсов. Относительно слабый фактор риска (с низким относительным риском), но с высокой распространенностью в данной популяции может создать более значительную заболеваемость, чем сильный, но редкий фактор риска.
Для того чтобы оценить риск в популяции, необходимо знать, с какой частотой члены рассматриваемой популяции подвергаются воздействию фактора риска. Популяционный добавочный (атрибутивный) риск (population attributable risk) рассчитывается как произведение добавочного риска на распространенность фактора риска в популяции. Этот показатель отражает дополнительную заболеваемость в популяции, связанную с фактором риска. Кроме того, можно определить долю заболеваемости в популяции, связанную с данным фактором риска, т.е. добавочную долю популяционного риска. Она рассчитывается путем деления добавочного популяционного риска на общую заболеваемость в популяции.
Доказательная медицина
В последнее десятилетие существенно возросла роль такого направления в здравоохранении как доказательная медицина. В основе доказательной медицины лежит клиническая эпидемиология, ее главнейший постулат — любое решение в медицинской практике должно опираться на строго доказанные научные факты.
Доказательная медицина — это раздел медицины, использующий эпидемиологический метод для получения медицинской информации, основанной только на строго доказанных научных фактах, исключающих влияние систематических и случайных ошибок.
Часто складывается такая ситуация, когда результаты отдельных исследований бывают неопределенными, в частности, из-за малого числа популяции пациентов или редко развивающихся исходов. Выходом из таких ситуаций является объединение данных нескольких разрозненных, но сходных клинических исследований, посвященных одному и тому же вопросу, и формирование как бы одного большого исследования. Такой подход обеспечивает большую статистическую мощность за счёт увеличения размера выборки — мета-анализ. Мета-анализ (анализ анализов, синтез информации) предназначен для повышения достоверности оценок. Увеличение количества данных снижает вероятность систематических и случайных ошибок, в результате чего возрастает достоверность данных и обеспечивается большая надежность принятия решений.
Контрольные вопросы по теме
1. В официальной статистике РФ для отражения состояния здоровья на
селения используют:
а) кумулятивный показатель заболеваемости
б) данные ВОЗ
в) результаты скрининговых исследований
г) результаты анкетирования
2. Показатель превалентности (распространенности):
а) показатель заболеваемости, характеризующий риск заболевания у лиц,
контактировавших с инфекционным больным
б) показатель заболеваемости, используемый для оценки риска заболеть
хроническими инфекциями (например, туберкулезом)
в) показатель заболеваемости, учитывающий все случаи какого-либо заболевания независимо от времени его возникновения
г) отражает риск лиц, относящихся к одной профессиональной группе,
заболеть определенной болезнью
3. Основные этапы эпидемиологического исследования:
а) подготовительный, сбор данных, описательный, аналитический
б) организация исследования и анализ
в) сбор информации и ее первичная обработка
г) анализ статистических данных и формулирование выводов
4. Синонимы термина «эпидемиологическое исследование»:
а) эпидемиологическая диагностика
б) расследование вспышек болезней
в) эпидемиологический анализ
г) обследование эпидемических очагов
5. Наблюдательные эпидемиологические исследования отличаются от
экспериментальных тем, что:
а) исследуемая и контрольная группы могут быть разной численности
б) наблюдательные исследования бывают только когортными
в) наблюдательные исследования бывают только проспективными
г) наблюдательные исследования не предусматривают вмешательства в
естественное течение событий
6. Аналитическое эпидемиологическое исследование может быть:
а) ретроспективным
б) наблюдательным
в) выборочным
г) полевым
7. В городе Н. в январе 1996 г. специалисты кардиоцентра для оценки
распространённости ревмокардита среди подростков обследовали 25% школьников старших классов. Проведенная ими работа:
а) не является эпидемиологическим исследованием, так как изучалась
лишь частота возникновения ревмокардита, а не его факторы риска
б) не является эпидемиологическим исследованием, так как ревмокардит
нельзя считать типичным инфекционным заболеванием
в) является одномоментным эпидемиологическим исследованием
г) является наблюдательным эпидемиологическим исследованием
8. Эпидемиологическим исследованием является:
а) расследование вспышки инфекционных заболеваний
б) исследование типа «случай — контроль», проводимое в клинике
в) полевое исследование типа «случай — контроль»
г) расследование вспышки болезни неизвестной этиологии
9. Целью отдельных эпидемиологических исследований могут быть:
а) описание заболеваемости какой-либо болезнью
б) оценка потенциальной эффективности профилактических и лечебных
средств
в) выявление факторов риска распространения болезни
г) планирование противоэпидемических мероприятий
10. Можно ли называть эпидемиологическим исследованием расследование вспышки дизентерии в детском дошкольном учреждении:
а) нет, так как это не эпидемиологическое исследование, а обследование
эпидемического очага с множественными случаями
б) да, это вариант эпидемиологического исследования типа «случай — контроль»
в) нет, так как это обычная рутинная работа эпидемиолога
г) да, это вариант аналитического эпидемиологического исследования
Ситуационные задачи
Задача №1
С целью оздоровления условий труда монтажниц микросхем, соприкасающихся с парами и аэрозолями редкоземельных элементов, изучена за 3-х летний период частота временной нетрудоспособности (заболеваемость) 150 работниц крупного радиозавода в возрасте 30-49 лет (основная группа). Установлено, что среди данной группы заболевших было 98 чел., здоровых — 52 чел. В качестве контрольной группы выбраны 150 работниц заводоуправления аналогичного возраста, не контактирующие с парами и аэрозолями редкоземельных элементов. При анализе заболеваемости среди них установлено, что заболевших в этой группе 41. чел., здоровых — 109 чел.
Задание: 1) составить четырехпольную таблицу; 2) рассчитать абсолютный риск, относительный риск, атрибутивный риск; относительную разность рисков, шансы на развитие заболевания при наличии фактора риска и при отсутствии фактора риска; 3) оценить достоверность различий состояния здоровья работниц основной и контрольной групп.
Задача №2
С целью изучения причин развития ишемической болезни сердца (ИБС) были проведены исследования «случай — контроль». Был поставлен вопрос, увеличивает ли риск развития ИБС ежедневное употребление кофе. В контрольную группу были включены 108 больных с ИБС терапевтического отделения городской больницы, в опытную — 108 больных ЛОР-отделения, не имеющие ИБС. При опросе больных было установлено, что в опытной группе ежедневно употребляли кофе 79 чел., употребляли его редко 29 чел.; в контрольной группе ежедневно употребляли кофе 36 чел., употребляли редко — 72 чел.
Задание: 1) составить четырехпольную таблицу; 2) рассчитать шансы и отношение шансов; 3)провести оценку отношения шансов.
Презентация на тему «Ошибки, мешающие факторы и оценка достоверности результатов в эпидемиологических исследованиях»
-
Скачать презентацию (0.08 Мб)
-
4 загрузки -
0.0 оценка
Ваша оценка презентации
Оцените презентацию по шкале от 1 до 5 баллов
- 1
- 2
- 3
- 4
- 5
Комментарии
Добавить свой комментарий
Аннотация к презентации
Скачать презентацию (0.08 Мб). Тема: «Ошибки, мешающие факторы и оценка достоверности результатов в эпидемиологических исследованиях». Содержит 15 слайдов. Посмотреть онлайн с анимацией. Загружена пользователем в 2021 году. Оценить. Быстрый поиск похожих материалов.
-
Формат
pptx (powerpoint)
-
Количество слайдов
15
-
Слова
-
Конспект
Отсутствует
Содержание
-
Слайд 1
Ошибки, мешающие факторы и оценка достоверности результатов в эпидемиологических исследованиях
-
Слайд 2
Случайные и систематические ошибки
Случайная ошибка означает, что результаты исследования при повторении воспроизводятся с некоторыми колебаниями.
Систематическая ошибка дает смещение результатов при повторении исследований и дает искаженное представление об изучаемом явлении. -
Слайд 3
Источники систематической ошибки
Смещение в результате отбора населения для исследования (неправильный отбор лиц в контрольную и опытную группу)
Смещение в результате измерения (неточность измерения, нечеткая классификация болезней) -
Слайд 4
Для обеспечения надежности результатов следует определить оптимальное необходимое количество наблюдений и численность групп
-
Слайд 5
ЭКСПОЗИЦИЯ
Употребление кофе
ЗАБОЛЕВАНИЕ
ИБС
МЕШАЮЩИЙ ФАКТОР
КурениеВлияние мешающего фактора
-
Слайд 6
Мешающие факторы
Мешающий фактор – это переменная, искажающая связь между воздействием и заболеванием.
Искажение результатов возникает тогда, когда искажающий фактор имеет причинную связь с заболеванием и разную распространенность в экспонированной и неэкспонированной группах. -
Слайд 7
При решении проблемы мешающих факторов используют направленный отбор и специальные методы обработки данных
-
Слайд 8
Метод рестрикции предполагает ограничение наблюдаемых характеристик, повышает однородность групп
Принцип сбалансированности опытной и контрольной групп по мешающим факторам
Метод «копия – пара»
Методы направленного отбора -
Слайд 9
Методы обработки данных
Стандартизация — в когортных исследованиях
Стратификация — в исследованиях типа «случай-контроль» -
Слайд 10
Для устранения влияния мешающих факторов применяют стратификационный анализ.
Изучаемую связь определяют в стратах – однородных по мешающему фактору, затем рассчитывают суммарный относительный риск по всем стратамОРшi = aidi/bici
∑ (аi di / ni)
ОР страт =
∑ (bici / ni) -
Слайд 11
Оценка достоверности результатов эпидемиологического исследования
1. Проверить достоверность выявленной связи «воздействие – заболевание» (статистическая оценка достоверности связи «воздействие – заболевание» осуществляется с помощью критерия соответствия x2)
2. Оценить доверительные границы показателей, характеризующих эффект воздействия -
Слайд 12
Х2 вычисляется по формуле:
n (ad – bc)2
Х2 =
nэn0 m1 m0При небольшом числе наблюдений – менее 30-40 в расчет критерия следует вносить поправку Йейтса, тогда формула приобретает вид:
n (|ad – bc| — n/2)2
Х2 =
nэn0 m1 m0 -
Слайд 13
Критерии причинности
Служат для определения причинно-следственной связи между воздействием и эффектом
Определены английским исследователем сэром Аустином Брадфодом Хиллом -
Слайд 14
Критерии Хилла
Временная связь. Причина предшествует эффекту.
Биологическое правдоподобие. Зависимость согласуется с научными данными и результатами.
Географическое правдоподобие. Указывает связь локализации случаев заболевания с расположением источника загрязнения.
Согласованность и последовательность. Свидетельствует что аналогичные результаты получены в др. эпидемиол. исследованиях.
Степень выраженности связи между причиной и заболеванием. Определяет зависимость заболевания от размера относительного риска и уровня его статистической значимости. -
Слайд 15
6. Специфичность связи. Конкретному воздействию соответствует специфическая форма заболевания или локализация (орган – мишень).
7. Зависимость «доза – ответ». Свидетельствует о зависимости частоты заболевания от уровня воздействия.
8. Доказательство «от противного». Позволяет определить, ведет ли устранение возможной причины к уменьшению риска возникновения заболевания.
9. Постановка исследования. Правильная постановка исследования и выполнение по схеме. Выводы должны опираться на данные.
Посмотреть все слайды
Сообщить об ошибке
Похожие презентации









Спасибо, что оценили презентацию.
Мы будем благодарны если вы поможете сделать сайт лучше и оставите отзыв или предложение по улучшению.
Добавить отзыв о сайте