Полный текст статьи:
Обзор осложнений, возникающих при проведении диагностической колоноскопии
Введение
С развитием научно-технического прогресса в медицине колоноскопия давно вошла в обиход практикующих врачей как один из основных методов инструментальной диагностики, став рутинной процедурой для исследования широкого спектра кишечных симптомов и состояний. Являясь по сути безопасным, все же как и любое вмешательство колоноскопия может вызвать осложнения. Многие из них довольно незначительны, некоторые могут стать серьёзным подспорьем, и лишь в единичных случаях проведение колоноскопии может закончиться летальным исходом (приблизительно в 1 случае из 20000) [1]. Однако при грамотном определении показаний, а так же при соблюдении техники исследования риск возникновения серьезных осложнений можно свести к минимуму. Нельзя забывать о том, что необходимо предупредить пациента о всех возможных неблагоприятных исходах во время подписания им информированного согласия на процедуру. Важно помнить, что частота серьезных побочных эффектов значительно выше у пациентов старшего возраста и с множеством сопутствующей патологии.
Более 85% осложнений колоноскопии наблюдаются у пациентов, которым проводится полипэктомия [2]. Однако чаще осложнения не стратифицируются в зависимости от того, была ли выполнена данная лечебная манипуляция или нет, так что и мы не будем разделять осложнения, связанные с диагностической колоноскопией и лечебной. В данной статье будут рассмотрены основные причины осложнений, а так же методы их профилактики.
Причины и классификация осложнений
Основными причинами осложнений при проведении диагностической колоноскопии являются следующие:
— Несоблюдение техники исследования;
— Неправильный подбор метода подготовки пациента к иcследованию;
— Необоснованные показания к колоноскопии.
К факторам, повышающим риск возникновения осложнений относятся следующие состояния [1]:
— пожилой возраст пациента;
— сопутствующая множественная соматическая патология;
— колит в фазе обострения;
— предшествующие операции на органах брюшной полости и малого таза;
— дивертикулез толстой кишки;
— наличие внутренних грыж;
— лечебная колоноскопия.
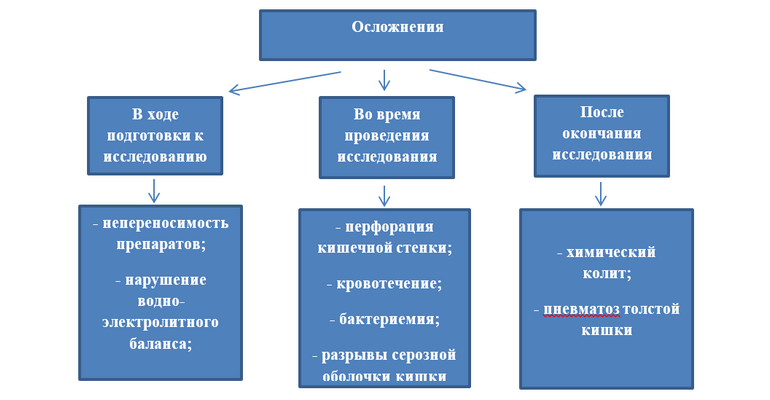
Все осложнения можно разделить на 3 группы в зависимости от сроков их возникновения:
— Осложнения в ходе подготовки пациента к колоноскопии;
— Осложнения, возникающие непосредственно при проведении исследования;
— Отсроченные осложнения, возникающие через некоторое время после окончания процедуры.
Рассмотрим наиболее часто встречающиеся осложнения.
Осложнения в ходе подготовки пациента к колоноскопии;
Большинство осложнений, возникающих в процессе подготовки кишечника к исследованию незначительны и включают в себя тошноту, рвоту, вздутие живота, недомогание. При приёме препаратов стимулирующего и осмотического действия могут наступить нарушения водно-электролитного баланса. В тяжелых случаях развивается гиповолемия, дегидратация и гипокалиемия. Было замечено, что гипокалиемия чаще возникала у пациентов, принимающих диуретики, в частности тиазидные. Это следует учитывать при подборе препарата для подготовки к исследованию [3].
Препараты на основе фосфатов могут привести к повреждению почек, вплоть до развития хронической почечной недостаточности вследствие осаждения кристаллов фосфатов в почечных канальцах [1].
Осложнения, возникающие непосредственно при проведении исследования
Осложнения этой группы зачастую возникают в связи с грубыми нарушениями техники выполнения колоноскопии. Наиболее серьёзным осложнением является перфорация кишечной стенки. Перфорация возникает чаще всего в результате одного из трёх механизмов:
— механическое повреждение аппаратом;
— баротравма вследствие инсуфляции воздухом;
— прямое повреждение в результате полипэктомии или взятия биопсии.
По данным различных авторов перфорация встречается с частотой от 0,01 [4] до 0,3% [5]. Ранние симптомы включают сильную внезапно возникшую боль в животе, снижение артериального давления, холодный липкий пот, учащение пульса. Заподозрить перфорацию во время исследования можно вследствие исчезновения сопротивления аппарату, вздутию живота, не отвечающему на аспирацию воздуха. Достоверными же признаками будет обнаружение перфорационного отверстия, а также визуализация органов брюшной полости. Наиболее часто перфорация кишечной стенки может наступить в области ректосигмоидного отдела кишечника, в зоне перехода нисходящей ободочной кишки в сигмовидную.
Кровотечение чаще ассоциируется с лечебной колоноскопией (полипэктомией), но может развиться и после взятия биопсии, а также в результате грубых манипуляций эндоскопом. В большинстве случаев эти кровотечения не опасны и останавливаются самостоятельно в течение нескольких минут. В случае наличия у пациента нарушений свёртывающей системы крови или сосудистой патологии кишечной стенки даже взятие биопсии может привести к тяжёлым кровотечениям, что будет требовать проведения дополнительных лечебных мероприятий. Так же высок риск кровотечения у пациентов, принимающих некоторые лекарственные средства, в частности нестероидные противовоспалительные средства (НПВС), аспирин, клопидогрел. Было зафиксировано, что одновременное применение НПВС или аспирина вместе с клопидогрелем явилось фактором риска кровотечения, тогда как независимое применение клопидогреля без комбинации с НПВС не показало таких результатов [6].
Транзиторная бактериемия имеет место приблизительно в 4% [7]. Данное осложнение может быть вызвано непосредственным занесением чужеродных микроорганизмов с колоноскопом, транслокацией эндогенных микрорганизмов из просвета кишки в кровоток, а также путем заражения инфицированными биологическими жидкостями в случае некачественной обработки аппарата после предыдущего исследования. В группу риска по данному осложнению относятся пациенты с перенесенным ранее бактериальным эндокардитом, ревматическими пороками сердца, оперированные в недавнем времени по поводу сердечно-сосудистой патологии (протезирование клапанов сердца, аорто-коронарное шунтирование). Необходимость антибактериальных препаратов при подготовке пациентов с вышеперечисленными заболеваниями до настоящего времени окончательно не установлена. Несмотря на то, что отдельные случаи инфекции после колоноскопии и были зафиксированы, все же не установлена причинно-следственная связь именно с данной эндоскопической процедурой, и нет доказанной эффективности антибиотикопрофилактики перед ней. В связи с этим Американское кардиологическое общество и Американское общество эндоскопии желудочно-кишечного тракта не поддерживают антибиотикопрофилактику перед проведением диагностической колоноскопии [8, 9].
Довольно редким, но тем не менее опасным для жизни осложнением является разрыв серозной оболочки толстой кишки, к чему может привести большой объём инсуфлированного воздуха, излишнее давление на кишечную стенку, а так же фиксация кишки. Адекватное и аккуратное введение воздуха в кишечник во время процедуры, ручное пособие через переднюю брюшную стенку поможет избежать данного осложнения. Так же некоторые специалисты предпочитают использовать для инсуфляции углекислый газ, о чем более подробно будет сказано ниже.
Отсроченные осложнения, возникающие через некоторое время после окончания процедуры.
Пневматоз толстой кишки – осложнение, вызванное перерастяжением толстой кишки вследствие активной инсуфляции и неадеватной эвакуации воздуха из просвета в конце исследования. У большинства пациентов пневматоз проявляется незначительными болями в животе и чувством дискомфорта. Эти симптомы в основном купируются самостоятельно в ближайшее время, но иногда используют введение спазмолитиков. В 1-1,5% случаев может развиться клиника динамической кишечной непроходимости, что потребует проведения дополнительных мероприятий: введение зонда в желудок, установки газоотводной трубки, внутривенной инфузии [10].
С целью минимизировать риск подобных осложнений для инсуфляции толстой кишки стали использовать углекислый газ вместо воздуха. Он в 13 раз быстрее кислорода адсорбируется кишечной стенкой, что, несомненно, облегчает состояние пациентов в постпроцедурном периоде.
Химический колит возникает вследствие недостаточного ополаскивания эндоскопа от глютарового альдегида, который используется при дезинфекции аппаратуры.
К более редким осложнения после проведения диагностической колоноскопии можно отнести разрыв селезенки, острый аппендицит, дивертикулит, подкожную эмфизему, а также разрыв брыжеечных сосудов с внутрибрюшным кровоизлиянием.
Профилактика осложнений
Зная основные осложнения и их возможные причины, нетрудно вывести главные принципы их профилактики.
Начать следует с беседы с пациентом перед исследованием: объяснить необходимость проведения процедуры, ее основные моменты и возможные сложности, предупредить о вероятных осложнениях. Ключевым моментом является подбор способа подготовки кишечника к исследованию, учитывая индивидуальные особенности пациента и его сопутствующую патологию. Адекватная подготовка кишечника снизит возможность возникновения осложнений на данном этапе исследования, а также послужит хорошим подспорьем во время самой процедуры, обеспечив достаточный обзор слизистой.
Одной из основных причин возникновения серьёзных осложнений, таких как перфорация и кровотечение, служит нарушение методики исследования. В первую очередь нельзя забывать, что проявление любых усилий при продвижении эндоскопа вперед чревато нарушением целостности органа, особенно когда это происходит не под контролем зрения. Если стенка кишки приобретает белесоватый оттенок, дальнейшее введение колоноскопа должно быть прекращено. Не нужно пренебрегать и ручным пособием, а так же просить пациента сменить положение, перевернувшись на спину или другой бок. Так же стоит избегать излишней инсуфляции воздуха во время исследования. Особенно важно минимизировать раздувание кишки при сниженном тонусе и сглаженности складок. При избыточном раздувании кишка растягивается, что затрудняет ее сбаривание.
В последнее время получает широкую распространенность колоноскопия, проводимая под седацией. С одной стороны это облегчает проведение исследования как для пациента, так и для врача. Врач получает возможность проводить процедуру в спокойной обстановке без ограничения времени и уверенность, что больной не попросит прервать осмотр из-за боли. Но в обезболивании есть один недостаток: пациент не высказывает реакцию на болевые ощущения, а ведь именно реакция на боль в конкретном месте помогает врачу-диагносту определить картину состояния кишечника и избежать травматизации кишечной стенки. Поэтому начинающим эндоскопистам рекомендуют выполнить хотя бы 100 исследований без седации прежде чем перейти к проведению колоноскопии под наркозом.
По окончании осмотра всегда нужно вернуться на некоторое расстояние и, извлекая эндоскоп, собрать максимально возможное количество воздуха. Это минимизирует дискомфорт пациента по окончании исследования. С этой же целью обычный воздух для инсуфляции лучше заменить углекислым газом.
Заключение
Как и любому диагностическому методу колоноскопии присущи определенные осложнения. В связи с развитием эндоскопии, а так же расширением спектра лечебных манипуляций, проводимых с использованием эндоскопической техники, следует ожидать, что количество подобных осложнений будет увеличиваться. Знание потенциальных эндоскопических осложнений, ожидаемой частоты их развития, факторов риска может помочь избежать или минимизировать негативные последствия исследования. Подобные периодические обзоры в рамках образовательного процесса специалистов помогут снизить риск будущих возможных осложнений и улучшить качество подготовки эндоскопистов.
Источник: EndoExpert.ru
Литература
1. Jerome D. Waye, James Aisenberg, Peter H. Rubin. Practical colonoscopy / May 2013, Wiley-Blackwell, 212 pages.
2. Whitlock E. P., Lin J. S., Liles E., et al . Screening for colorectal cancer: a targeted, updated systematic review for the U.S. Preventive Services Task Force. [see comment] [summary for patients in Ann Intern Med 2008; 149: I — 44; PMID: 18838719 Epub 2008 Oct 6]. Ann Int Med 2008; 149:638 — 58.
3. Ankie Reumkens, MD , Ad A. Masclee, MD, PhD, Bjorn Winkens, PhD, Cees T. van Deursen, MD, PhD, Silvia Sanduleanu, MD, PhD, Christine M. Bakker, MD, PhD. Prevalence of hypokalemia before and after bowel preparation for colonoscopy in high-risk patients / Gastrointestinal Endoscopy October 2017 Volume 86, Issue 4, pages 673–679.
4. Sieg A, Hachmoeller-Eisenbach U, Eisenbach T. Prospective evaluation of complications in outpatient GI endoscopy: a survey among German gastroenterologists / Gastrointestinal Endoscopy 2001; 53:620-7.
5. Korman LY, Overholt BF, Box T, et al. Perforation during colonoscopy in endoscopic ambulatory surgical centers / Gastrointestinal Endoscopy 2003;58: 554-7.
6. Singh M, Mehta N, Murthy UK, et al. Postpolypectomy bleeding in patients undergoing colonoscopy on uninterrupted clopidogrel therapy / Gastrointestinal Endoscopy 2010;71:998-1005.
7. Nelson DB. Infectious disease complications of GI endoscopy: part II, exogenous infections / Gastrointestinal Endoscopy 2003;57:695-711.
8. Banerjee S, Shen B, Baron TH, et al. Antibiotic prophylaxis for GI endoscopy / Gastrointestinal Endoscopy 2008;67:791-8.
9. Wilson W, Taubert KA, Gewitz M, et al. Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group. Circulation 2007; 116:1736-54.
10. Wexner S.D., Garbus J.E., Singh J.J. A prospective analysis of 13 580 colonoscopies. // Surg. Endoscopy.- 2001. — №53. — p.251-261.
11. Потт Г. Атлас колоноскопии с руководством по профилактике карцином толстой кишки: Пер. с нем. . / М.: Логосфера, 2006. – 224 с.
12. Сотников В.Н. Разживина А.А., Веселов В.В., Кузьми н А.И . и др. Колоноскопия в диагностике заболеваний толстой кишки / М. , 2006, — 272 с.
Книги по теме:
Противопоказания к проведению колоноскопии
Фиброколоноскопия (ФКС) – стандартная диагностическая процедура, которая позволяет тщательно изучить состояние слизистой оболочки толстого кишечника и выявить малейшие изменения, которые свидетельствуют о развитии заболевания.
Записаться
Содержание:
- Абсолютные противопоказания
- Относительные противопоказания
- Порядок проведения колоноскопии
- Возможные осложнения после колоноскопии
Не редактируйте этот блок. В нем будет автоматически размещено содержание для мобильной версии
Колоносокпия в Эндоскопическом центре Боткинской больницы – это:
Бесплатный приём врача-терапевта перед процедурой
Возможность пройти исследования в день обращения
Врачи-эндоскописты и врачи-анестезиологи Боткинской больницы с опытом большим работы
Исследования без боли и неприятных ощущений
Максимальное пребывание пациента в центре — 1,5 часа
Готовность результатов исследования по окончанию процедуры
Данный метод исследования отличается высокой информативностью и безопасностью для пациента. Тем не менее, как и любая эндоскопическая процедура, колоноскопия имеет ряд противопоказаний. Разберем подробнее, как минимизировать риск осложнений, когда лучше отложить обследование на более поздний срок и в каких случаях нельзя делать колоноскопию.
Существуют абсолютные и относительные противопоказания к проведению колоноскопии. Их список и краткое описание представлены ниже.
Абсолютные противопоказания
Список абсолютных противопоказаний для колоноскопии кишечника включает:
- сердечно-сосудистая, легочная или смешанная недостаточность тяжелой степени при ИБС и пороках сердца в стадии декомпенсации;
- нарушение ритма сердечной деятельности;
Отказ пациента от колоноскопии кишечника также является абсолютным противопоказанием, несмотря на направление лечащего врача и наличие показаний к обследованию.
В список абсолютных противопоказаний входят все патологические состояния, при которых возможный риск превышает диагностическую ценность эндоскопического обследования. В этом случае необходимо найти альтернативу, которая позволит провести диагностику максимально безопасно для пациента.
Продолжительность обследования
Время подготовки заключения
Результаты проведения процедуры
Относительные противопоказания
Перечень относительных противопоказаниий к ФКС представлен ниже:
- острые воспалительные заболевания аноректальной области (например, обострение геморроя, анальные трещины, парапроктит и т.д.);
- восстановление после хирургического вмешательства на органах малого таза и брюшной полости;
- гепатоспленомегалия;
- гидроперикард, гидроторакс;
- геморрагические васкулиты;
- напряженный асцит;
- тяжелые нарушения свертываемости крови;
- беременность во II и III триместрах.
Кроме того, относительным противопоказанием к колоноскопии кишечника у женщин могут быть критические дни – при месячных чувствительность обычно повышается, поэтому процедура может доставлять повышенный дискомфорт.
Относительные противопоказания являются временным ограничением к проведению ФКС – в этом случае процедуру рекомендуют отложить до улучшения состояния пациента. Тем не менее, при наличии жизненных показаний экстренная колоноскопия может быть проведена, если ее диагностическая ценность превышает значимость имеющихся рисков.
Колоноскопия также может быть перенесена при некачественном очищении кишечника – в этом случае невозможно обеспечить диагностическую точность процедуры.
Порядок проведения колоноскопии
Чтобы разобраться в противопоказаниях и возможных осложнениях колоноскопии, следует понять, что представляет собой данная процедура и по какому алгоритму она проводится, начиная с подготовки и заканчивая получением результатов.
-
ДОМАШНЯЯ ПОДГОТОВКА
Одним из противопоказаний для колоноскопии является некачественное очищение толстой кишки. Чтобы исключить этот момент, необходимо:
1. За 3-5 дней до ФГС соблюдать бесшлаковую диету на основе продуктов с низким содержанием клетчатки и увеличить питьевой режим до 2-2,5 литров ежедневно.
2. В течение 5 дней исключить прием активированного угля, препаратов с висмутом, железом.
3. За день до обследования принимать слабительные средства и пеногасители в соответствии с инструкцией.Получить более подробные рекомендации относительно подготовки к ФКС необходимо у своего лечащего врача.
-
ПРЕДВАРИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ
Исключить возможные противопоказания для проведения к колоноскопии кишечника позволяет предварительная диагностика состояния пациента. В список исследований входят:
1. анализы крови на ВИЧ, RW, гепатиты B и C (срок действия – 1 месяц),
2. электрокардиограмма – при ФКС с седацией (срок действия – 1 месяц),
3. общий/биохимический анализы крови, коагулограмма – по назначению врача (срок действия – 10 дней).Пройти исследования для исключения противопоказаний к колоноскопии можно заблаговременно в любом удобном медучреждении, а также в Эндоскопическом центре непосредственно перед самой процедурой.
-
ПОДГОТОВКА ПЕРЕД ПРОЦЕДУРОЙ
Удостоверившись в отсутствии противопоказаний к проведению колоноскопии, врач подготавливает пациента к обследованию. Если процедура проводится с седацией, анестезиолог вводит препараты для погружения в мягкий медикаментозный сон. Не стоит бояться этого состояния: седация – это не наркоз, она не сопряжена с дополнительными рисками и не требует длительного периода восстановления.
Если ФКС проводится без седации, для снижения дискомфорта колоноскоп обрабатывается анестетиком (обычно лидокаином).
-
ОБСЛЕДОВАНИЕ КИШЕЧНИКА
Гибкий оптический прибор – колоноскоп – вводится непосредственно в прямую кишку через анальное отверстие. Постепенно продвигая его глубже, эндоскопист получает на широкий экран четкое изображение слизистой оболочки, на котором можно разглядеть даже незначительные новообразования, очаги воспаления и прочие патологические изменения.
-
ДОПОЛНИТЕЛЬНЫЕ МАНИПУЛЯЦИИ
По мере необходимости и при отсутствии противопоказаний при колоноскопии могут дополнительно проводиться иные манипуляции:
1. удаление небольших новообразований,
2. биопсия тканей для гистологического исследования. -
ВОССТАНОВЛЕНИЕ
Если колоноскопия проводилась с седацией, пациенту может потребоваться некоторое время для пробуждения. Этот период проходит в отдельной палате под контролем анестезиологов.
✔ По завершении процедуры пациент получает на руки результаты колоноскопии с заключением врача. Если проводилась биопсия, результаты гистологии по мере готовности (через 7-10 дней) направляются лечащему врачу в поликлинику. При желании пациент может забрать результаты лично в регистратуре отделения патанатомии.
Блок — Врачи. Не редактируйте этот блок, данные загрузятся автоматически
Возможные осложнения после колоноскопии
При проведении колоноскопии может возникнуть риск следующих осложнений:
- местные и аллергические реакции,
- кровотечение,
- сердечно-сосудистые нарушения,
- обострение хронического заболевания толстого кишечника,
- перфорация органа,
- пневмоперитонеум.
Важно понимать, что ФКС – хоть и инвазивная, но при этом безопасная процедура! Риск данных осложнений возникает в первую очередь при наличии противопоказаний. Поэтому крайне важно пройти предпроцедурное обследование и сдать все необходимые анализы – их результаты помогут оценить состояние здоровья пациента и подскажут, когда нельзя делать колоноскопию.
Не стоит беспокоиться, если после процедуры вы ощущаете легкое вздутие живота – такая реакция является абсолютно нормальной и обычно проходит в течение нескольких часов. Также после ФКС с седацией некоторое время может наблюдаться легкая слабость, поэтому мы не рекомендуем пациентам до конца дня садиться за руль и выполнять работы, требующие повышенного внимания.
Для Вашего удобства, Вы можете пройти обследования в нашем центре
Форма — Записаться на обследование. Не редактируйте этот блок, данные загрузятся автоматически
Колоноскопия
Записаться на колоноскопию в СПб
Как подготовиться к колоноскопии
Человек — существо полное тайн, загадок и странностей, которое не перестает удивлять даже после того, как четверть века, в силу эскулаповского долга, вынужденно постигаешь на практике человеческую психологию. Скажу больше, даже на то, чтобы понять самого себя, этого времени зачастую оказывается недостаточно. На диком западе принято периодически давать университетским преподавателям творческие отпуска на длительный срок (по слухам, до года), чему всегда очень завидовал, представляя, сколько можно прочитать и написать, когда рутина не выедает мозг и все твое свободное время. И вот месяц, вместе со всей страной и миром, сижу в вынужденном отпуске, казалось бы — и карты в руки (писалось в апреле 2020 года, который мы запомним надолго).
Деньги проедены еще не все, геройствовать пока не нужно (плановое хирургическое отделение небольшой узкоспециализированной больницы, поэтому нас просто прикрыли, без перепрофилирования под коронавирус) — а ни читать, ни писать толком не получается. Несвойственный мне в мирной жизни депрессняк накрывает мутными волнами, отравляющими все порывы к творчеству.
Была у меня в профессиональной жизни мечта — заиметь собственное отделение эндоскопии, на котором работают люди, которым я полностью доверяю, и куда я могу проводить своего пациента лично, подержав за руку, а не отправляя в долгий и полный приключений путь, который он может не пройти до конца, несмотря на все мое красноречие. Мечта тоже отчасти патологическая, и последователям Зигмунда Фрейда, наверное, в связи с этим может найтись работа. Но, с другой стороны, не более странная, чем мечта поменять одно железное ведро на колесах на другое подороже, или прикупить кучу тряпок, сшитых трудолюбивыми китайскими или вьетнамскими руками, ценность которых определяется только лейблом от получателей большего количества прибавочной стоимости в нашем безумном мире.
И вот, наконец, моя мечта исполнилась — открылась наше новое отделение QClinic с эндоскопическим центром, в котором пациенты могут пройти гастроскопию и колоноскопию, не выходя из клиники, генеральным директором которой я являюсь. Это событие, наконец, вывело меня из затяжной депрессии (и с учетом смутных времен, надеюсь не вгонит в новую), первым следствием чего является представленный ниже текст о том, что я думаю и могу сказать о колоноскопии.
Что такое колоноскопия (видеоколоноскопия)?
Колоноскопия — метод эндоскопического обследования толстой кишки, во время которого врач-эндоскопист визуально осматривает просвет органа с помощью оптики, встроенной в специальный аппарат — колоноскоп, длиной 1,5-1,7 м. Длина прибора позволяет также осмотреть конечный отдел тонкой кишки, что важно при диагностике воспалительных заболеваний (например, болезни Крона), но, к сожалению, возможно далеко не всегда.
Колоноскоп также оборудован каналами, через которые проводится промывание кишки при плохой подготовке, аспирация (более понятно — отсасывание, но уж больно неблагозвучно, поэтому в медицине этого слова стараются избегать :)) жидкости и проведение инструментов для взятия биопсии, удаления патологических образований и остановки кровотечений.
Аппарат вводится через задний проход, при этом положение пациента может различаться, в зависимости от задач и предпочтений доктора, проводящего исследование — на левом боку, на спине, на спине с приведенными к животу ногами.
Какие бывают виды колоноскопов?
Устаревшее название методики — фиброколоноскопия (ФКС), поскольку ранее основная часть аппарата содержала множество фиброволокон, проводящих изображение от концевой части аппарата к рабочей, завернутых в герметичную защитную оболочку, позволяющую проводить дезинфекцию (ДВУ) прибора. Современные колоноскопы (видеоколоноскопы) работают немного по другому принципу: в концевой части расположена камера высокого разрешения, которая по кабелю, обернутому в такую-же герметичную оболочку, передает изображение на видеопроцессор, а через него — на медицинский монитор.
В нашей стране обновление парка медоборудования происходит достаточно медленно, поэтому можно встретить оба вида колоноскопов. Есть ли существенная разница? Философский и риторический вопрос, особенно с учетом того, что колоноскопы с фиброволокном приличными производителями уже не выпускаются. Поэтому это достаточно старое и изношенное оборудование, качество изображения которого однозначно ниже, что может компенсироваться только опытом проводящего исследование доктора.
Рабочая часть колоноскопов обоих типов оборудована клапанами, обеспечивающими доступ и герметизирующими рабочие каналы, и управляющим джойстиком, позволяющим изгибать концевую часть прибора (фото справа).
А нельзя ли обойтись без колоноскопии (видеоколоноскопии)?
Рекомендовать колоноскопию — занятие, несомненно правильное и повышающее самооценку. Но, поверьте, желание соскочить посещает не только пациентов, но и самих врачей. Я в свои 46, если честно, сам пока на эту процедуру не решился. Но при этом у меня нет абсолютно никаких тревожных жалоб, и я прошел тест ColonView, который оказался отрицательным.
Вопрос: при наличии жалоб на кровотечения, наличие слизи в стуле, проблемы с консистенцией или регулярностью стула, боли в животе, наличие близких родственников, болеющих раком прямой и толстой кишки — возможно ли обойтись без колоноскопии? Тут ответ однозначный — нет.
Вопрос: если жалоб нет, и колоноскопия Вам показана по возрасту, в соответствии с существующими в стране рекомендациями по скринингу онкологических заболеваний (о них можно почитать в отдельной статье)? Ответ — да, возможны варианты. Основное количество вопросов от посетителей нашего сайта сосредоточено вокруг виртуальной колоноскопии и лабораторных методов диагностики.
Несомненных преимуществ колоноскопии, недоступных другим методикам, очень много. Во-первых, по степени достоверности результатов обследования конкурентов у нее нет, и в обозримом будущем не предвидится. 100% достоверности в медицине вообще не бывает, и поэтому можно смело скинуть процента 3-5 на врачебные ошибки и невнимательность, но это все равно лучше, чем все прочие методики. Это выгодно отличает ее, например, от лабораторной диагностики. Во-вторых, при не очень хорошей подготовке (а это нередкая ситуация), есть возможность дополнительно отмыть кишку, пересмотреть еще раз и т.д., что выгодно отличает ее от виртуальной колоноскопии. И, наконец, это единственный метод обследования, позволяющий взять биопсию из выявленных патологических очагов и удалить небольшие кишечные полипы.
С более подробной информацией по этому поводу можно ознакомится на странице «Профилактика рака толстой кишки».
Почему мы боимся колоноскопии?
Вопрос, почему люди с энтузиазмом делают УЗИ по поводу и без повода, но бегают от эндоскопистов до последнего, даже когда понимают, что это реально нужно, в общем-то тоже риторический. Но попробуем разложить по полочкам наши страхи и хотя бы отчасти их развеять. Итак, список ожиданий, которые не дают колоноскопии стать популярным развлекательным экспириенсом:
- тяжелая и долгая подготовка к процедуре
- неприятные ощущения и даже боли при проведении колоноскопии
- сомнения, достаточно ли хорошо аппарат обрабатывается
- при проведении колоноскопии возможны осложнения
- страх того, что в процессе исследования обнаружится что-то «нехорошее»(так уж устроен человек, и не знать опасно, и знать не хочется)
Далее рассмотрим этот список подробнее.
Подготовка к колоноскопии
Тут особо обрадовать и подбодрить нечем — это действительно редкостная гадость. За несколько дней до колоноскопии придется перейти на специальную безшлаковую диету, накануне и в день исследования поголодать, выпить несколько литров не самого вкусного слабительного раствора, а потом еще и посидеть на горшке. В общем, перспектива так себе.
В этот «реквием по мечте» можно добавить только одну оптимистическую нотку — за последнее десятилетие на рынок выведено множество препаратов для подготовки, причем их вкус и необходимый объем улучшаются и уменьшаются с каждым годом. Более подробно о подготовке можно прочитать в отдельной статье.
Если веселить родных резвыми и регулярными пробежками до туалета и обратно не кажется Вам хорошей идеей, возможна подготовка в нашей клинике. Приходите к нам утром, устраиваетесь в палату со всеми удобствами, готовитесь, и во второй половине дня мы проводим процедуру. Наш эндоскопический центр открылся совсем недавно, поэтому пока изучаем спрос и активно эту услугу не предлагаем, но можете уточнить информацию у наших администраторов, подозреваю, что она появится в ближайшее время.
Как проводится колоноскопия
В этом разделе стоит поговорить о втором пункте колоноскопических фобий — степени неприятности процедуры. Да, она однозначно неприятная, но степень дискомфорта напрямую зависит от ряда факторов:
- опыта и навыков врача-эндоскописта (в первую очередь)
- качества оборудования
- используемого для раздувания кишки газа (воздух, СО2)
- возможности провести процедуру под наркозом
Слизистая (внутренняя оболочка) кишки не имеет болевых рецепторов, поэтому ее можно прижигать при удалении полипов, кусать щипцами для биопсии, накладывать клипсы при кровотечениях, и все это будет абсолютно безболезненно для пациента. Поэтому на вопросы «больно ли удалять полип» и «больно ли брать биопсию» могу однозначно ответить — нет (без обмана), никаких дополнительных к самому факту проведения колоноскопии неприятных ощущений это не добавит.
Почему же дискомфортна сама процедура? Толстая кишка фиксирована несколькими связками и имеет форму буквы «П». Неприятные ощущения вызывает только сам факт имплантации в задний проход инородного предмета и прохождение аппаратом углов, когда натягивается кишечная брыжейка, что и вызывает болевые ощущения. Более подробно об анатомии кишки можно почитать в отдельной статье, здесь же хочется только отметить, что обе причины дискомфорта в значительной степени компенсируются перечисленными выше факторами.
Начнем, наверное, с оборудования (уж очень хочется похвастаться). Наше эндоскопическое отделение оснащено оборудованием Pentax серии Defina EPK-3000 (эндоскопическая стойка целиком изображена на фото в начале статьи, видеопроцессор — ниже слева). Не буду топорщить пальцы и рассказывать сказки, что это самое навороченное оборудование на свете, бывает и круче, но «круче» нужно только для сложных хирургических манипуляций, разрешенных к проведению исключительно в стационарах. В рамках же амбулаторной эндоскопии это очень и очень круто: честное японское современное оборудование с плавным и удобным управляющим блоком, позволяющим комфортно и для врача, и для пациента проходить описанные выше изгибы толстой кишки. На фото справа показана толщина нашего колоноскопа, хорошо видно, что она существенно меньше, чем толщина пальца среднестатистического проктолога (палец мой :), поэтому введение аппарата вызывает минимум дискомфорта.
Не уверен, что администраторы успеют разместить на сайте информацию о наших докторах-эндоскопистах к моменту публикации этой статьи (все в такой-же депрессии по поводу самоизоляции, как и я), но можете поверить мне на слово: все доктора, с которыми мы сотрудничаем, работают в крупных стационарах и университетских клиниках Северной столицы, и хорошо известны в наших узких кругах. В опытных руках диагностическая колоноскопия занимает всего около 15 минут и вполне переживаема без наркоза. Поэтому, если наркоза вы боитесь больше, чем самой процедуры — рискните, и скорее всего не пожалеете.
Если Ваши страхи имеют противоположный знак — колоноскопии Вы боитесь больше, чем наркоза, то можем предложить вам исследование в режиме медикаментозного сна: беседуете в уютной палате с анестезиологом, потом внутривенный укол, и просыпаетесь, когда все уже сделано. Не знаю, стоит ли перегибать палку с хвастовством, но анестезиологи у нас тоже далеко не мальчики и опыта им не занимать.
Наконец, во время проведения колоноскопии кишка раздувается газом, чтобы лучше контролировать ее просвет. При использовании обычного воздуха, он долго всасывается либо долго выходит естественным путем, что вызывает дополнительный дискомфорт. Последний «писк» моды в этом плане — использовать вместо воздуха CO2, который всасывается на порядок быстрей. На нашем эндоскопическом отделении при проектировании и ремонте проведены все подготовительные работы для использования CO2. Правда пандемия, к сожалению, очередной раз внесла коррективы в наши планы: есть определенные сложности в покупке газа и части оборудования, но мы над этим очень активно работаем, и надеемся, что скоро все проблемы решим.
Как проводится дезинфекция колоноскопов

Самый современный стандарт обработки эндоскопов подразумевает полную автоматизацию процесса: каналы прибора после использования промываются и продуваются специальным аппаратом, а затем, после механической очистки, колоноскоп загружается в моечную машину, называемую репроцессором, где проходит предстерилизационную подготовку и дезинфекцию высокого уровня, а затем сушку каналов 70% медицинским спиртом. В зависимости от используемых дезрастворов, цикл обработки занимает от 20 до 40 минут и проходит без вмешательства человека. Еще один важный момент — хранение аппаратов после дезинфекции. Самый современный стандарт — хранение в специальных шкафах, оснащенных бактерицидными лампами и системой вентиляции, позволяющих сохранять максимальную стерильность до 14 дней.
Далеко не все клиники разоряются на все вышеперечисленное, обрабатывая колоноскопы по старинке, вручную. Выше на фото — наш аппарат «Эндодез» для промывки и просушки каналов, ниже — наш репроцессор и шкафы для хранения эндоскопов.
К этому стоит добавить последнюю «изюминку» — для дезинфекции мы используем качественные (и, к сожалению, очень недешевые) дезсредства фирмы «Джонсон и Джонсон».
Осложнения во время проведения колоноскопии
Это, к сожалению, тоже не совсем пустые страхи. При раздувании кишки и манипуляциях с эндоскопом возможно повреждение стенок кишки (перфорация), проще говоря, есть опасность проделать в кишке дырку, что может потребовать срочного хирургического лечения. Но встречается это осложнение очень и очень редко. Согласно медицинской статистике, при диагностической колоноскопии — в 0,016–0,8% случаев, при удалении патологических образований — 0,02–8%. Такой большой разброс объясняется очень просто: количество осложнений напрямую зависит от уже упоминавшихся выше факторов, в первую очередь опыта доктора-эндоскописта, и во вторую — качества оборудования.
Про прочие страхи
Комментировать страх того, что «не дай Бог, что-нибудь найдут» очень сложно, но он однозначно имеет место и нередко является поводом тянуть с проведением медицинской диагностики. Тут могу только привести мотивирующую к победе над фобиями статистику. Хотя мы запустили нашу эндоскопическую службу совсем недавно и за апрель успели провести всего порядка 15 процедур (режим самоизоляции, никуда от него не денешься), у двоих пациентов нашли немаленькие полипы и у одного — ранний рак ректосигмоидного отдела толстой кишки. Согласитесь, впечатляет. Ниже приведены фотографии наших исследований: на двух верхних нормальная анатомия кишки, на нижних — полип и опухоль.
В заключении хотелось бы добавить небольшую ложку дегтя в мед моего самовосхваления. Хорошее оборудование стоит недешево, хорошие доктора бесплатно не работают, а современная система дезинфекции эндоскопов, с кучей одноразовых щеток и щеточек, бочками необходимых дезинфектантов (которые стоят, как хороший коньяк), огромными площадями, требующимися по СанПинам для всего этого хозяйства — это вообще ночной кошмар любого инвестора. Когда мы просчитывали экономику этого процесса, очень хотелось сделать нашу работу максимально доступной для наших пациентов. При этом при изучении рынка медицинских услуг Санкт-Петербурга, особенно в наше неспокойное коронавирусное время, находили немало демпинговых предложений, на которые пытались ориентироваться. Но либо мы плохо считаем, либо конкуренты знают какой-то недоступный нам секрет: опустить стоимость наших медуслуг по эндоскопии до топа акционных предложений Яндек-Директа у нас не получилось, проще не работать, чем работать в минус… Надеюсь, что мы не очень погорячились (стоимость, в общем то, среднегородская) и это не станет препятствием для визита к нам.
С уважением, Анатолий Иванович Недозимованый, доцент курса колопроктологии ПСПбГМУ имени И.П.Павлова.
Содержание
- Риски при исследовании толстой кишки
- Возможные последствия после процедуры
- Менее серьезные изменения после исследования
- Что делать при осложнениях после обследования?
- Восстановление микрофлоры кишечника после процедуры
Последствия колоноскопии (КС) могут наступить в процессе исследования или развиться позже. Это связано с анатомическим строением кишечника: он имеет большую длину и многочисленные изгибы. Поэтому исследование относится к самым сложным из всех эндоскопических процедур. Манипуляция предполагает определенные риски при проведении. Но встречаются опасные последствия после проведенной процедуры нечасто.
Несмотря на существующую вероятность развития осложнений после колоноскопии, по рекомендациям ВОЗ, колоноскопическое исследование необходимо проходить всем людям после 40 лет 1 раз в год. Это самое точное и результативное исследование кишечника. Видеоколоноскопия позволяет на ранних стадиях выявить и отдифференцировать любую патологию в разных отделах толстой кишки, включая колотеральный рак и СРК (синдром раздраженного кишечника), который является функциональным нарушением. Во многих случаях можно сразу удалить образование или провести другие необходимые лечебные манипуляции.
Риски при исследовании толстой кишки
Самые грозные осложнения в виде перфорации и кровотечения возникают очень редко. Происходит это при наличии одного или нескольких факторов риска одновременно. В появлении этих последствий основную роль играют:
- низкий уровень квалификации врача, который проводит манипуляцию;
- тонкая стенка кишечника в связи с дистрофическими процессами, воспалением, язвенными изменениями;
- высокая перистальтика кишечника;
- плохая подготовка к процедуре с недостаточной очисткой от каловых масс.
Помимо этого, развитие опасных последствий колоноскопии могут вызвать:
- Качество оборудования — при любых повреждениях (например, сгиб зонда) аппарат необходимо заменить, поскольку это приведет к повреждению слизистой, нивелирует результаты исследования.
- Уровень проводимых дезинфекционных мероприятий — обработка колоноскопа должна проводиться перед исследованием и после него.
- Состояние пациента — тяжелое общее состояние, беременность, месячные или глубокие психологические проблемы (больной испытывает непреодолимый страх перед процедурой), которые требуют особой или более длительной подготовки. Иногда процедура переносится на определенное время, чтобы вред от возможных осложнений не превышал неинформативность от неудачной лечебной манипуляции.
Когда речь идет о квалификации эндоскописта, который проводит исследование, имеются в виду не только аккредитации учебного и лечебного учреждений, где он обучался и работал, но и его опыт в проведении таких манипуляций.
Возможные последствия после процедуры
Единственным тяжелым осложнением после проведения КС являются перфорация стенки кишечника (менее 1%) и кровотечение (0,1%), развившееся в месте удаленного полипа. Самым частым последствием является травма прямой кишки при введении зонда.
Остальные нежелательные последствия легко устранимы. К ним относятся:
- боль в анусе при введении зонда и по всему кишечнику при накачивании воздуха или в месте удаления новообразования;
- метеоризм из-за поступившего в результате манипуляции воздуха;
- понос, вызванный использованием слабительных средств при подготовке к манипуляции и раздражением слизистой кишечника зондом;
- появление высокой температуры тела после колоноскопии;
- последствия наркоза.
Как при любом инвазивном исследовании есть вероятность приобретения вирусного гепатита В, С, ВИЧ, сифилиса, сальмонеллеза.
Зафиксированы единичные случаи разрыва селезенки.
Перфорация кишечника
Перфорация стенки кишечника чаще всего возникает в месте естественных изгибов толстой кишки — в печеночном и селезеночном углу. В этих местах восходящий отрезок ободочной кишки переходит в поперечно-ободочную (в правой половине живота), и поперечный отрезок — в нисходящую ободочную кишку (в левом фланке). Такая локализация создает дополнительную угрозу для жизни пациента из-за примыкающих в этой области к кишечнику жизненно важных органов: печени и селезенки. Нередко в результате перфорации и пенетрации (прободения) в соседний орган приходится его удалять из-за выраженного кровотечения (селезенку).
Способствовать появлению перфорации может:
- недостаточная подготовка больного — его беспокойное поведение в случае, если манипуляция проводится не под общим наркозом;
- неосторожность врача;
- неисправность аппарата.
При перфорации в стенке кишки образуется отверстие. Через него каловые массы выходят в брюшную полость. Возникает резкая боль, значительно усиливающаяся при малейшем движении. Развивается картина острого живота, обусловленная появлением перитонита:
- асимметрия передней брюшной стенки и вздутие живота;
- позывы на рвоту;
- выраженная тахикардия;
- высокая температура.
В этом случае необходимы неотложные мероприятия, поскольку быстрое развитие перитонита может закончиться летальным исходом. Больному нельзя подниматься, его доставляют в операционную и проводят срочное хирургическое вмешательство.
Кровотечение при удалении полипа
Кишечное кровотечение возникает исключительно редко. Оно может появиться в результате:
- перфорации стенки кишечника;
- удаления полипа;
- проведения биопсии для гистологического исследования;
- трещины или другого поверхностного повреждения слизистой оболочки;
- имеющейся опухоли, которая повреждается аппаратом при проведении манипуляции;
- инфицирования;
- травмирования геморроя.
После полипэктомии выделение крови в большинстве случаев необильное и быстро проходит. Возникает редко, немаловажную роль играет возраст. Чаще всего возникает у ребенка и пожилого взрослого пациента в связи с истонченной стенкой кишечника. В других возрастных группах кровь появляется при погрешностях в проведении манипуляции: если петлевым электродом стенка кишечника захвачена более глубоко, до сосудистого слоя с повреждением.
Кровь появляется сразу во время манипуляции или после нее. Ее выделение возможно через 2-3 дня после исследования или на протяжении первой недели.
При массивном кровотечении, которое после полипэктомии встречается исключительно редко, наблюдается:
- резкое падение артериального давления;
- выделение большого количества алой крови;
- нарастающая слабость вплоть до потери сознания;
- тахикардия.
В некоторых случаях происходит постепенная потеря небольших количеств крови на протяжении длительного времени. Это может привести к анемии. Если пациент не обращает внимания на следы крови в кале в виде прожилок, со временем анемия становится тяжелой и начинает проявляться:
- резкой слабостью, немотивируемой утомляемостью;
- головокружением;
- одышкой;
- сердцебиением;
- ухудшением качества ногтей;
- выпадением волос;
- изменениями в крови.
Менее серьезные изменения после исследования
Помимо перфорации и кровотечения, встречаются другие осложнения, которые проходят самостоятельно без применения специальных мероприятий.
Если КС проводится под общим наркозом, после обследования может быть нарушено общее состояние, связанное с воздействием наркотических средств.
Остальные последствия быстро корректируются и нормализуются в короткие сроки. К ним относятся:
- метеоризм;
- неустойчивый стул;
- выделения из прямой кишки;
- повышение температуры более 38°С;
- дискомфорт или боли в кишечнике.
Нарушение общего состояния
Общая слабость и другие незначительные проявления, ухудшающие общее состояние, не всегда являются признаком патологии. В течение первых 1-2 суток — это обычное явление после КС. Если симптомы нарастают, и самочувствие ухудшается, нужно искать причину и проводить адекватное лечение.
При нарушении общего состояния, связанного с последствиями применения наркоза, появляются жалобы на следующее:
- тошнота и неукротимая рвота;
- головные боли;
- дыхательные расстройства;
- мышечные спазмы.
В таких ситуациях пациент переводится в палату для дальнейшего наблюдения и вывода из этого положения.
Общее состояние может ухудшиться и по другим причинам. Это происходит из-за потери крови в процессе других осложнений, присоединения инфекции, а также может быть связано с вынужденным голоданием в процессе подготовки к процедуре.
Нарушение дефекации
После КС может появиться диарея или запор из-за неадекватно проведенной подготовки или неправильного питания. К причинам изменения стула относятся:
- дисбактериоз — нарушение нормальной микрофлоры кишечника;
- травмирование слизистой оболочки зондом;
- снижение перистальтики кишечника.
Понос развивается чаще всего из-за нарушения главной функции кишечника — всасывания воды из каловых масс. В результате вся жидкость остается в кишечнике, испражнения приобретают вид поноса.
Запор развивается из-за спастических сокращений стенки кишечника после раздражения зондом после КС. Если после процедуры пациент не может длительное время (более 48 часов) сходить в туалет, необходимо сообщить врачу, но не заниматься самолечением. Необходимую терапию назначит врач.
Выделения из прямой кишки
Помимо крови из прямой кишки, иногда наблюдается выделение гноя с каловыми массами. Это связано с присоединившейся инфекцией. Назначается антибактериальная терапия или противовирусные препараты.
Если воспаление сопровождается высокой температурой (выше 38°С), применяются жаропонижающие средства из группы НПВС. В тяжелых случаях проводят инфузионную дезинтоксикационную терапию введением солевых растворов.
Болевой синдром
Незначительная болезненность после проведенной КС может быть проявлением метеоризма из-за раздувшихся воздухом петель кишечника. Это наблюдается у многих пациентов и не считается патологией. После исчезновения метеоризма болевой симптом исчезнет.
Выраженный болевой симптом, который нарастает, сопровождается температурой, тошнотой, рвотой, сухостью во рту, тахикардией, свидетельствует о катастрофе в брюшной полости. Проводится срочная ревизия в условиях хирургического стационара с ушиванием дефекта. В процессе обследования возможно применение наркотических анальгетиков из-за выраженного болевого симптома.
Болевой симптом может быть связан:
- с растяжением петель кишечника или ануса колоноскопом при неаккуратном введении инструмента;
- с прекращением действия обезболивающих препаратов и седации;
- с ранением слизистой оболочки в любом сегменте кишки.
При использовании ректальных свечей с обезболивающими компонентами боль проходит.
Метеоризм, вздутие живота
Вздутие живота обусловлено накачиванием кислорода в кишечник для расправления его складок и лучшей визуализации слизистой. В конце процедуры врач выводит наружу остатки воздуха при помощи колоноскопа. Если это не было выполнено, через некоторое время воздух постепенно выйдет самопроизвольно. Если петли кишечника сильно раздуты, у пациента начинает бурлить в животе, появляется боль, дискомфорт, ощущение переполненности и чувство распирания в кишечнике. Могут быть отрыжки воздухом, бурление и урчание в животе.
Метеоризм может быть результатом некачественной подготовки пациента к проведению КС. Если не выполняются требования по диете, употребляется пища с ветрогонным эффектом, это способствует повышенному газообразованию. В результате интенсивного распада продуктов образующийся углекислый газ скапливается в кишечнике. Из-за возникающих в этот период запоров его количество увеличивается и усиливает неприятные ощущения.
Гипертермия
Высокая температура является появлением серьезных последствий колоноскопии. Она повышается выше 38°С при следующем:
- перфорация с развитием перитонита;
- массивное кровотечение;
- инфицирование;
- разрыв селезенки.
Проводится диагностика, выясняется причина повышения температуры, лечится осложнение. При гипертермии, помимо основного лечения, назначаются жаропонижающие препараты.
Что делать при осложнениях после обследования?
Если при проведении КС произошла перфорация стенки кишечника, производится:
- ушивание;
- резекция части кишки при необходимости с формированием анастомоза.
Если удаляется значительная часть кишки, в результате чего ее не удается подвести к анальному отверстию, формируют колостому. Она выводится на переднюю брюшную стенку, выполняет функции прямой кишки.
После удаления полипа местно через колоноскоп проводится консервативное лечение:
- вводят раствор адреналина, кровеостанавливающие средства (Аминокапроновую кислоту, Дицинон, Викасол);
- проводят коагуляцию в месте повреждения.
Как правило, это дает положительный результат. На протяжении последующих 2 дней после процедуры может выделяться незначительное количество крови, но это не представляет опасности, если не сопровождается другими симптомами или сильным дискомфортом.
Лечение тяжелого кровотечения проводится хирургическим способом, используя доступ в виде лапаротомии. Производят полноценную операцию с разрезанием брюшины и ушиванием дефекта.
Параллельно используются и консервативные методы:
- кровезамещающая терапия в виде переливания крови и ее компонентов (плазма, фибриноген, эритромасса);
- кровеостанавливающие;
- изотонический раствор с витамином К и другими факторами свертываемости крови.
В дальнейшем применяются:
- кровеостанавливающие – в виде применения ректальных суппозиториев или таблеток в зависимости от локализации дефекта;
- холодные клизмы с температурой воды 3-4°С;
- промывание желудка или клизмы для удаления сгустков крови.
При общем нарушении состояния, сопровождающемся резкой слабостью, головокружением, полуобморочным состоянием, если это связано с голодной диетой перед исследованием, применяют консервативные методы лечения. Проводят инфузионную терапию с введением:
- питательных и витаминных растворов;
- Реосорбилакта, содержащего необходимые минеральные компоненты.
При нарушениях стула нужно в обязательном порядке проконсультироваться с врачом. Необходимое лечение будет назначено с учетом индивидуальных жалоб и состояния больного.
При поносе, вызванном дисбактериозом, применяется:
- Хилак-форте — восстанавливает нарушенную микрофлору кишечника, нормализует стул;
- Имодиум (Лоперамид) можно применять параллельно — замедляет продвижение кала по кишечнику, способствует всасыванию жидкости и формированию нормального стула;
- Смекта восстанавливает повреждения слизистой оболочки толстой кишки.
Помогают отвары из лекарственных растений – зверобоя, черники и ягод черемухи.
После колоноскопии чаще всего для борьбы с запором применяют Дюфалак — лактулозу в виде густого сиропа, усиливающего перистальтику кишечника, ускоряющего продвижение каловых масс. Имеет сладкий вкус, поэтому противопоказан при сахарном диабете. Назначается в индивидуальных дозах, с учетом выраженности запора и других сопутствующих заболеваний. Принимается утром натощак, начиная с 25 мл (минимальная доза, отмеряется градуированной крышкой).
Помимо лактулозы, для лечения запора существует множество средств с разным механизмом действия. Они имеют свои противопоказания, определенные нюансы при назначении, обладают побочными действиями. Поэтому самостоятельно принимать препараты нельзя, необходимо советоваться с врачом. Назначаются чаще всего:
- Бисакодил — стимулирует выработку слизи клетками стенки кишечника. Прием начинается с 2 драже на ночь.
- Форлакс — восстанавливает нормальную перистальтику. Рекомендуется по 1 пакетику 1 раз в день.
- Сенаде (растительный препарат) — раздражает слизистую кишечника, способствуя активной перистальтике.
Можно применять детергенты — масла (вазелиновое, миндальное).
Для устранения метеоризма эффективной процедурой может стать массаж живота: он способствует выведению избытков газа. Проводится по часовой стрелке поглаживанием руки с легким нажимом. С этой целью назначаются адсорбенты: активированный уголь, Полифепан, Энтеросорб, Полисорб. Их применение эффективно и в отношении болевого симптома при вздутии живота: с уменьшением метеоризма уходит боль. Поскольку запор связан с обезвоживанием организма и уплотнением каловых масс, необходимо много пить (2-3 л чистой воды в сутки при отсутствии противопоказаний) и правильно питаться. Это необходимые условия реабилитации.
Если эти меры не дают результата, проводится повторная колоноскопия с целью удаления излишнего воздуха.
При болях в животе лечение назначается в зависимости от причины, которая привела к их появлению. В тяжелых случаях при перфорации с развитием перитонита для обезболивания иногда применяют наркотические анальгетики.
При умеренном болевом синдроме, который возникает после исследования колоноскопом, назначаются:
- спазмолитики (Но-шпа, Дротаверин);
- противовоспалительные препараты из группы НПВП с обезболивающим эффектом (Кетанов, Вольтарен);
- анальгетики (Дексалгин, Баралгин).
Эти медикаментозные средства применяются в виде таблеток, инъекций, свечей с обезболивающим компонентом.
Если после процедуры произошло инфицирование с выделением гноя, сопровождающееся высокой температурой, болью, назначаются:
- антибиотики или противовирусные средства;
- препараты из группы НПВП с противовоспалительным эффектом;
- дезинтоксикационная терапия.
Восстановление микрофлоры кишечника после процедуры
Если болезненные ощущения в животе, метеоризм, нарушение стула стали проявлением дисбактериоза, необходимо провести курс восстановительной терапии с нормализацией микрофлоры кишечника.
С этой целью применяются:
- пробиотики (Хилак-форте, Бифиформ, Линекс, Бифидумбактерин);
- специальная диета.
От соблюдения диеты напрямую зависит, как быстро сможет восстанавливаться кишечник. При диетическом питании исключаются:
- продукты с высоким содержанием клетчатки (бобовые, черный хлеб, грубые каши);
- газированные напитки;
- цельное молоко;
- листовые овощи, морковь, свекла, капуста.
В течение первой недели можно употреблять только легкую еду, включая нежирные кисломолочные продукты, биойогурты.
Строгое соблюдение всех рекомендаций врача быстро сократит сроки восстановления кишечника и уберет неприятные последствия после процедуры.
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
Алешина Н.В.
С.-Пб ГБУЗ «Городской клинический онкологический диспансер»
Архипов В.В.
ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России
Ванян А.В.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
- SPIN РИНЦ: 5021-1667
- ORCID:
0000-0002-3686-4666
Владимирова А.А.
ОГАУЗ «Иркутский областной клинический консультативно-диагностический центр»
Галкова З.В.
ГБУ Москвы «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента Департамента здравоохранения Москвы»;
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Двойникова Е.Р.
ФГАОУ ВО «Дальневосточный федеральный университет» Минобрнауки России
Ивинская О.В.
КГБУЗ «Консультативно-диагностический центр» министерства здравоохранения Хабаровского края «Вивея»
Кочергина Е.С.
ГБУЗ «Приморская краевая клиническая больница №1»
Лобач С.М.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
Неустроев В.Г.
ОГАУЗ «Иркутский областной клинико-консультативный диагностический центр»
Пырх А.В.
КГБУЗ «Консультативно-диагностический центр» министерства здравоохранения Хабаровского края «Вивея»
Распереза Д.В.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
Халин К.Д.
ЧУЗ «Клиническая больница «РЖД-Медицина» города Владивосток»;
ФГБОУ ВО «Тихоокеанский государственный медицинский университет» Минздрава России
Цой А.П.
ООО «Центр персонализированной медицины»
Перфорация толстой кишки при лечебной и диагностической колоноскопии
Авторы:
Агапов М.Ю., Алешина Н.В., Архипов В.В., Ванян А.В., Владимирова А.А., Галкова З.В., Двойникова Е.Р., Ивинская О.В., Кочергина Е.С., Лобач С.М., Неустроев В.Г., Пырх А.В., Распереза Д.В., Халин К.Д., Цой А.П.
Как цитировать:
Агапов М.Ю., Алешина Н.В., Архипов В.В., Ванян А.В., Владимирова А.А., Галкова З.В., Двойникова Е.Р., Ивинская О.В., Кочергина Е.С., Лобач С.М., Неустроев В.Г., Пырх А.В., Распереза Д.В., Халин К.Д., Цой А.П. Перфорация толстой кишки при лечебной и диагностической колоноскопии. Доказательная гастроэнтерология.
2021;10(1):5‑10.
Agapov MY, Aleshina NV, Arkhipov VV, Vanyan AV, Vladimirova AA, Galkova ZV, Dvoinikova ER, Ivinskaya OV, Kochergina ES, Lobach SM, Neustroev VG, Pyrkh AV, Raspereza DV, Khalin KD, Tzoy AP. Colonic perforation due to diagnostic or therapeutic colonoscopy. Russian Journal of Evidence-Based Gastroenterology. 2021;10(1):5‑10. (In Russ.)
https://doi.org/10.17116/dokgastro2021100115

Читать метаданные
ЦЕЛЬ ИССЛЕДОВАНИЯ
Провести анализ причин, способов и результатов лечения перфорации толстой кишки при диагностической и лечебной колоноскопии.
МАТЕРИАЛ И МЕТОДЫ
Исследование носило мультицентровой ретроспективный характер. Включено 50 случаев (диагностическая колоноскопия (ДК) — 11, лечебная колоноскопия (ЛК) —39.
РЕЗУЛЬТАТЫ
Перфорация толстой кишки чаще происходила при ДК у лиц более пожилого возраста, чем при ЛК (72,4±6,1 по сравнению с 60,1±11,8 года, p=0,001). Средний размер перфорационного отверстия также был больше при ДК, чем при ЛК (21,6±13,3 мм и 8,6±10,1 мм соответственно, p=0,001). Эндоскопическое клипирование выполнено в 29 (ДК — 1, ЛК — 28) случаях и было неэффективным в 2 (6,9%) случаях. Хирургическое лечение проведено в 21 случае (ДК — 10, ЛК — 11), включая 100% отсроченных перфораций. Средний размер дефекта при хирургическом лечении был больше, чем при клипировании (16,2±15,8 и 8,03±6,7 мм соответственно, p=0,015).
ВЫВОДЫ
Для перфорации толстой кишки при диагностической колоноскопии характерен более пожилой возраст пациентов и больший размер дефекта. Факторами риска необходимости выполнения хирургического вмешательства являются перфорация при проведении диагностической колоноскопии и отсроченный характер перфорации.
Авторы:
Агапов М.Ю.
СПб ГБУЗ «Городской клинический онкологический диспансер»
- ORCID:
0000-0002-6322-6782
Алешина Н.В.
С.-Пб ГБУЗ «Городской клинический онкологический диспансер»
Архипов В.В.
ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России
Ванян А.В.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
- SPIN РИНЦ: 5021-1667
- ORCID:
0000-0002-3686-4666
Владимирова А.А.
ОГАУЗ «Иркутский областной клинический консультативно-диагностический центр»
Галкова З.В.
ГБУ Москвы «Научно-исследовательский институт организации здравоохранения и медицинского менеджмента Департамента здравоохранения Москвы»;
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России
Двойникова Е.Р.
ФГАОУ ВО «Дальневосточный федеральный университет» Минобрнауки России
Ивинская О.В.
КГБУЗ «Консультативно-диагностический центр» министерства здравоохранения Хабаровского края «Вивея»
Кочергина Е.С.
ГБУЗ «Приморская краевая клиническая больница №1»
Лобач С.М.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
Неустроев В.Г.
ОГАУЗ «Иркутский областной клинико-консультативный диагностический центр»
Пырх А.В.
КГБУЗ «Консультативно-диагностический центр» министерства здравоохранения Хабаровского края «Вивея»
Распереза Д.В.
ФГБУ «Северо-Западный окружной научно-клинический центр им. Л.Г. Соколова Федерального медико-биологического агентства»
Халин К.Д.
ЧУЗ «Клиническая больница «РЖД-Медицина» города Владивосток»;
ФГБОУ ВО «Тихоокеанский государственный медицинский университет» Минздрава России
Цой А.П.
ООО «Центр персонализированной медицины»
Дата поступления:
22.12.2020
Дата принятия в печать:
04.01.2021
Список литературы:
- De Angelis N, Di Saverio S, Chiara O, Sartelli M, Martínez-Pérez A, Patrizi F, Weber DG, Ansaloni L, Biffl W, Ben-Ishay O, Bala M, Brunetti F, Gaiani F, Abdalla S, Amiot A, Bahouth H, Bianchi G, Casanova D, Coccolini F, Coimbra R, De’Angelis DL, De Simone D, Fraga GP, Genova P, Ivatury R, Kashuk JL, Kirkpatrick LW, Le Baleur Y, Machado F, Machain GM, Maier RV, Chichom-Mefire A, Memeo R, Mesquita C, Salamea Molina JC, Mutignani M, Manzano-Núñez R, Ordoñez C, Peitzman AB, Pereira BM, Picetti E, Pisano M, Puyana JC, Rizoli S, Siddiqui M, Sobhani I, P ten Broek R, Zorcolo L, Carra MC, Kluger1 Y, Catena F. 2017 WSES guidelines for the management of iatrogenic colonoscopy perforation. World Journal of Emergency Surgery. 2018;13:5. https://doi.org/10.1186/s13017-018-0162-9
- Cho SB, Lee WS, Joo YE, Kim HR, Park SW, Park CH, Kim HS, Choi SK, Rew JS. Therapeutic options for iatrogenic colon perforation: feasibility of endoscopic clip closure and predictors of the need for early surgery. Surgical Endoscopy. 2011;26:473-479. https://doi.org/10.1007/s00464-011-1903-y
- Jovanovic I, Zimmermann L, Fry LC, Monkemuller K. Feasibility of endoscopic closure of an iatrogenic colon perforation occurring during colonoscopy. Gastrointestinal Endoscopy. 2011;73(3):550-555. https://doi.org/10.1016/j.gie.2010.12.026
- Luning TH, Keemers-Gels ME, Barendregt WB, Tan AC, Rosman C. Colonoscopic perforations: a review of 30,366 patients. Surgical Endoscopy. 2007;21(6):994-997. https://doi.org/10.1007/s00464-007-9251-7
- Panteris V, Haringsma J, Kuipers EJ. Colonoscopy perforation rate, mechanisms and outcome: from diagnostic to therapeutic colonoscopy. Endoscopy. 2009;41(11):941-951. https://doi.org/10.1055/s-0029-1215179
- Tam MS, Abbas MA. Perforation following colorectal endoscopy: what happens beyond the endoscopy suite? The Permanente Journal. 2013;17(2):17-21. https://doi.org/10.7812/TPP/12-095
- Bielawska B, Day AG, Lieberman DA, Hookey LC. Risk factors for early colonoscopic perforation include non-gastroenterologist endoscopists: a multivariable analysis. Clinical Gastroenterology and Hepatology. 2014;12(1):85-92. https://doi.org/10.1016/j.cgh.2013.06.030
- Lohsiriwat V. Colonoscopic perforation: incidence, risk factors, management and outcome. World Journal of Gastroenterology. 2010;16(4):425-430. https://doi.org/10.3748/wjg.v16.i4.425
- Paspatis GA, Dumonceau JM, Barthet M, Meisner S, Repici A, Saunders BP, Vezakis A, Gonzalez JM, Turino SY, Tsiamoulos ZP, Fockens P, Hassan C. Diagnosis and management of iatrogenic endoscopic perforations: European Society of Gastrointestinal Endoscopy (ESGE) position statement. Endoscopy. 2014;46(8):693-711. https://doi.org/10.1055/s-0034-1377531
- Yang DH, Byeon JS, Lee KH, Yoon SM, Kim KJ, Ye BD, Myung S-J, Yang S-K, Kim J-H. Is endoscopic closure with clips effective for both diagnostic and therapeutic colonoscopy-associated bowel perforation? Surgical Endoscopy. 2010;24(5):1177-1185. https://doi.org/10.1007/s00464-009-0746-2
- Anderson ML, Pasha TM, Leighton JA. Endoscopic perforation of the colon: lessons from a 10-year study. American Journal of Gastroenterology. 2000;95(12):3418-3422.
- Kim JS, Kim BW, Kim JI, Kim JH, Kim SW, Ji J-S, Lee B-I, Choi H. Endoscopic clip closure versus surgery for the treatment of iatrogenic colon perforations developed during diagnostic colonoscopy: a review of 115,285 patients. Surgical Endoscopy. 2013;27:501-504. https://doi.org/10.1007/s00464-012-2465-3
- Magdeburg R, Sold M, Post S, Kaehler G. Differences in the endoscopic closure of colonic perforation due to diagnostic or therapeutic colonoscopy. Scandinavian Journal of Gastroenterology. 2013;48(7):862-867. https://doi.org/10.3109/00365521.2013.793737
- Alsowaina KN, Ahmed MA, Alkhamesi NA, Elnahas AI, Hawel JD, Khanna NV, Schlachta CM. Management of colonoscopic perforation: a systematic review and treatment algorithm. Surgical Endoscopy. 2019;33(12):3889-3898. https://doi.org/10.1007/s00464-019-07064-7
- Hassan MA, Thomsen C, Vilmann P. Endoscopic treatment of colorectal perforations — a systematic review. Danish Medical Journal. 2016;63(4):A5220.
- Tan KK, Hong CC, Zhang J, Liu JZ, Sim R. Predictors of outcome following surgery in colonic perforation: an institution’s experience over 6 years. Journal of Gastrointestinal Surgery. 2011;15(2):277-284. https://doi.org/10.1007/s11605-010-1330-8
Введение
В связи с широким внедрением скрининга колоректального рака колоноскопия становится одной из часто выполняемых эндоскопических процедур. Перфорация толстой кишки — это одно из наиболее грозных осложнений как диагностической (ДК), так и лечебной колоноскопии (ЛК). Частота данного события варьирует от 0,016 до 0,8% при ДК и от 0,02 до 8% при ЛК [1]. Ранее при подавляющем большинстве перфораций требовалось хирургическое лечение, однако в последнее время в практику успешно внедрены эндоскопические способы закрытия перфорации с помощью различного вида клипс [2, 3]. Несмотря на ряд сообщений об успешном эндоскопическом закрытии дефектов стенки толстой кишки, сделанных на конференциях различного уровня, реальная ситуация с перфорациями при колоноскопиях в условиях обычной клинической практики в России остается неизвестной.
Цель исследования — провести анализ причин, способов и результатов лечения перфорации толстой кишки при ДК и ЛК.
Материал и методы
Для оценки частоты возникновения, способов и результатов лечения перфорации толстой кишки, возникшей при колоноскопии, проведено мультицентровое (9 лечебных учреждений) ретроспективное исследование. Всем участникам разосланы одинаковые макеты таблиц для внесения данных, характеризующих перфорацию и метод ее устранения, кроме того, врачей просили прокомментировать в свободной форме причину возникновения события. Анализировали пол, возраст пациентов, вид вмешательства, при котором развилась перфорация, ее локализацию, размер (мм), время возникновения (непосредственная/отсроченная) и диагностики, способ и результат коррекции, а также стаж работы врача, проводившего вмешательство. Под перфорацией понимали видимое сквозное повреждение стенки органа и/или симптом мишени, и/или свободный газ в брюшной полости с клиникой перфорации полого органа. Под перфорацией при ДК подразумевали событие, возникшее при колоноскопии без выполнения каких-либо вмешательств, исключая щипцовую биопсию.
Непосредственной считалась перфорация, произошедшая сразу или в течение 3 ч после колоноскопии, а отсроченной — произошедшая спустя более 3 ч после манипуляции. Локализацию перфорации оценивали согласно анатомическим ориентирам.
Критерии исключения из исследования — локализация перфорации в прямой кишке или преднамеренная перфорация (полнослойное удаление), или болевой синдром без видимой перфорации и/или симптома мишени, и/или свободного газа в брюшной полости, или отсутствие основных данных о случае.
Участники сообщили о 56 случаях перфорации, в окончательный анализ включено 50 случаев (ДК — 11 из 14, ЛК — 39 из 42) у 50 пациентов (38 женщин, 12 мужчин). Период времени, за который предоставлены данные, варьировал от 1,5 до 11 лет.
Статистическая обработка проведена с помощью электронных таблиц Microsoft Excel, с использованием точного теста Фишера и однофакторного дисперсионного анализа (one-way Anova), уровнем статистической значимости считали p<0,05.
Результаты
Средний возраст пациентов, у которых произошла перфорация толстой кишки, составил 62,9±11,9 года. Большинство (76%) пациентов были лицами женского пола, показатели частоты лиц женского и мужского пола в группах перфораций, возникших при ДК и ЛК, статистически значимо не различались. Данные о частоте перфораций за длительный период времени представлены только двумя клиниками (Иркутский диагностический центр и КГБУЗ КДЦ «Вивея»). Она составила 10 (0,009%) случаев на 111 102 исследования при ДК и 5 (0,03%) на 15 612 — при ЛК.
Перфорация при ДК происходила чаще у лиц более пожилого возраста, чем при ЛК (72,4±6,1 по сравнению с 60,1±11,8 года p=0,001). Средний размер перфорационного отверстия был больше при ДК, чем при ЛК (21,6±13,3 и 8,6±10,1 мм соответственно, p=0,001). Непосредственная перфорация произошла в 45 случаях, причем 44 из них диагностированы в течение 0—3 ч после исследования. Отсроченная перфорация возникла в 5 (100%) случаях после ЛК.
Причиной большинства перфораций — 21 (64%) случай — в группе ЛК было удаление образований способом EMR (endoscopic mucosal resection; эндоскопическая резекция слизистой); способ ESD (endoscopic submucosal dissection; эндоскопическая диссекция в подслизистом слое) стал причиной ЛК в 11 наблюдениях. Кроме того, перфорации возникали при полипэктомии — 2 и баллонной дилатации/стентировании — 5. Перфорация в ректосигмоидном отделе произошла в 12 случаях (из них при ДК — в 7 случаях), в левой половине толстой кишки — в 19 (ДК — 4, еще 2 случая исключены из окончательного анализа в связи с отсутствием полных данных), в правой половине — в 19 (ДК — 0, один случай баротравмы слепой кишки не включен в исследование из-за неполных данных). Перфорация в левой половине толстой кишки, включая ректосигмоидный отдел, чаще происходила при ДК, чем при ЛК (p<0,00001).
При ДК дивертикулез толстой кишки, выраженный спаечный процесс названы в качестве основных причин перфорации, связанных с пациентом; и приложение чрезмерной силы при проведении эндоскопа — в качестве причины, связанной с врачом. Характеристика перфорации толстой кишки и результатов лечения приведена в таблице.
Характеристика перфораций толстой кишки при колоноскопии и способов их лечения
|
Показатель |
Перфорация при колоноскопии, n=50 |
p |
|
|
диагностическая колоноскопия, n=11 |
лечебная колоноскопия, n=39 |
||
|
Средний размер перфорационного отверстия, мм |
21,6±13,3 |
8,6±10,1 |
0,001 |
|
Локализация |
— |
— |
<0,00001 |
|
Левая половина толстой кишки, n (из них ректосигмоидный отдел) |
11 (7) |
20 (5) |
— |
|
Правая половина толстой кишки, n |
— |
19 |
— |
|
Время возникновения |
— |
— |
NS |
|
Непосредственная |
11 |
34 |
— |
|
Отсроченная |
— |
5 |
— |
|
Способ лечения |
— |
— |
0,0003 |
|
Клипирование, n (из них успешных) |
1 (0) |
28 (27) |
— |
|
Хирургический |
10 |
11 |
— |
Примечание. NS — не является статистически значимым.
Клипсы, проводимые через канал эндоскопа для закрытия перфорации, использованы в 29 случаях (58% всех и 69,4% непосредственных перфораций). О количестве использованных клипс сообщено в 23 случаях — в среднем 5,9±2,2 (4—11) штук. Наложение клипс оказалось неэффективным в 2 (6,9%) случаях, в связи с чем потребовался второй этап хирургического лечения с формированием стомы. Типичный случай эндоскопического лечения перфорации представлен на рисунке.

Перфорация толстой кишки при выполнении резекции слизистой.
а — эпителиальное образование в виде поверхностно распространяющейся опухоли; б — после подслизистого лифтинга образование захвачено петлей; в — рана после удаления образования с перфорационным отверстием; г — рана ушита клипсами.
Хирургическое лечение выбрано в 21 случае (ДК — 10, ЛК — 11), включая 100% отсроченных перфораций, в 8 (38,1%) наблюдениях — с формированием стомы. Летальных исходов не было. Отсроченная перфорация (p=0,0096) и перфорация при ДК (p=0,0003) статистически значимо ассоциированы с риском проведения хирургического вмешательства. В среднем размер дефекта у пациентов, которым потребовалось хирургическое лечение, был больше, чем размер перфорации, ушитой с помощью клипс (16,2±15,8 и 8,03±6,7 мм соответственно, p=0,015). Стаж работы врача (более или менее 10 лет) не оказывал статистически значимого влияния на вероятность эндоскопического лечения перфорации толстой кишки.
Обсуждение
Перфорация является одним из осложнений ДК и ЛК. Частота ее возникновения в нашем исследовании (ДК — 0,009% и ЛК — 0,03%) была ниже, чем по данным литературы (от 0,016 до 0,8% при ДК и от 0,02 до 8% при ЛК [1]), однако следует учесть, что эти результаты представлены только двумя учреждениями, которые являются экспертными центрами по проведению колоноскопии.
Если рассмотреть все представленные случаи перфорации при ДК (14 наблюдений), можно отметить, что подавляющее большинство из них локализовались в ректосигмоидном отделе (50%) и сигмовидной кишке (43%), только в одном случае в правой половине толстой кишки (слепая кишка), что соответствует данным литературы о более высоком риске перфорации при ДК в левой половине толстой кишки [4—6].
Перфорация при ДК в данном исследовании возникала у лиц пожилого возраста (средний возраст 72,4±6,1 года), причем преобладали пациенты женского пола (90,1%). В качестве основных причин этого события названы дивертикулярная болезнь и выраженный спаечный процесс. При проведении мультифакторного анализа B. Bielawska и соавт. также отметили, что пожилой возраст и женский пол являются факторами риска перфорации при колоноскопии [7]. По данным других исследователей, факторами риска перфорации были возраст старше 75, женский пол, дивертикулярная болезнь и операции на брюшной полости в анамнезе [8].
Перфорации при ЛК в данном исследовании произошли при проведении EMR, ESD, стентировании и баллонной дилатации. Европейской ассоциацией гастроинтестинальной эндоскопии (ESGE — European Society of Gastrointestinal Endoscopy) и Международной ассоциацией экстренной хирургии колоноскопия отнесена к процедурам с повышенным риском перфорации толстой кишки [1, 9].
По полученным данным, статистически значимо больший размер перфорационного отверстия был в группе ДК, чем ЛК (21,6±13,3 мм по сравнению с 8,6±10,1 мм), что практически совпадает с результатами, опубликованными D. Yang и соавт. (19,3±12,8 и 5,8±2,9 мм соответственно) [10].
Подавляющее большинство перфораций в настоящей работе диагностировано в течение 3 ч, тогда как по данным литературы только 68% перфораций выявляются в день выполнения процедуры [11], а среднее время задержки диагностики этого события составляет 0,36 сут после ДК и 1,5 сут после ЛК [4].
Попытка эндоскопического закрытия перфорации предпринята в 70% случаев ее возникновения при непосредственной ЛК и 9% — при ДК, что ниже, чем по данным ряда зарубежных авторов (82—84% — при ЛК и 31—60% при ДК) [2, 12, 13].
Вместе с тем по результатам опубликованного в 2019 г. систематического обзора, включающего 19 исследований (744 случая перфорации толстой кишки), эндоскопическое клипирование применено только в 15% случаев [14]. ESGE рекомендует использовать клипсы, проводимые через канал эндоскопа, для закрытия небольших перфораций (до 20 мм) и клипсы, устанавливаемые на конец эндоскопа (OTSC — over the scope clip), для закрытия более крупных перфораций [9]. В данной работе применяли только первый вид клипс, что отражает как небольшой средний размер перфорационного отверстия, так и высокую стоимость и низкую доступность клипс типа OTSC.
Необходимость хирургического лечения после попытки эндоскопического клипирования возникает, согласно данным литературы, в 14,7% случаев [15], что в 2 раза выше, чем по нашим данным. Этот факт в сочетании с меньшей долей попыток эндоскопического закрытия перфорации можно объяснить более консервативным выбором между показаниями к эндоскопическому и хирургическому лечению врачами — участниками исследования.
Отсроченная перфорация и перфорация при диагностической эндоскопии ассоциированы с необходимостью хирургического лечения, что соответствует данным литературы [2, 9].
Стома наложена примерно у 30% пациентов, которым потребовалось хирургическое лечение по поводу перфорации. В литературе частота наложения стом широко варьирует, достигая 59,7% [16].
Заключение
Основным недостатком нашего исследования является его ретроспективный характер, но все же можно сделать вывод, что данные о причинах и результатах лечения перфорации при колоноскопии в России в целом существенно не отличаются от зарубежных данных. Перфорация при диагностической колоноскопии происходит чаще у пожилых пациентов женского пола и характеризуется большим размером дефекта и высокой вероятностью хирургического лечения. Эндоскопическое лечение методом наложения клипс успешно применяется в случаях перфорации при лечебной колоноскопии, фактором риска выполнения хирургического вмешательства является отсроченный ее характер. Разработка и внедрение рекомендаций по ведению пациентов с перфорацией толстой кишки при колоноскопии позволит улучшить результаты диагностики и лечения этой группы пациентов.
Участие авторов:
Концепция и дизайн исследования — М.Ю. Агапов
Сбор и обработка материала: М.Ю. Агапов, Н.В. Алешина, В.В. Архипов, А.В. Ванян, А.А. Владимирова, З.В. Галкова, Е.Р. Двойникова, О.В. Ивинская, Е.С. Кочергина, С.М. Лобач, В.Г. Неустроев, А.В. Пырх, Д.В. Распереза, К.Д. Халин, А.П. Цой
Статистическая обработка — М.Ю. Агапов
Написание текста — М.Ю. Агапов
Редактирование текста: З.В. Галкова
Авторы заявляют об отсутствии конфликта интересов.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.