Содержание
- Показания и противопоказания к проколу гайморовой пазухи
- Подготовка и техника проведения пункции гайморовой пазухи
- Последствия прокола при гайморите
- Видео: когда при гайморите нужен прокол – доктор Комаровский
Содержание:
Прокол при гайморите — или пункция — это одна из отоларингологических инвазивных процедур, позволяющая удалить скопившийся в верхнечелюстной пазухе гной и взять материал для уточнения диагноза. Чаще всего она проводится при отсутствии эффекта от консервативного лечения гнойного гайморита с нарушением дренажной функции самой пазухи.
Впервые прокол гайморовой пазухи был произведен более ста лет назад, а сегодня ЛОР-врачи стараются прибегать к этой процедуре все реже из-за определенных рисков, особенно — в случае рецидивирующего воспаления, пожилого или детского возраста пациента, наличия тяжелых сопутствующих заболеваний. В тех же случаях, когда прокол — единственная возможность обеспечить отток гноя из пазухи, его проводит специалист с применением обезболивания и стерильных инструментов.
Пункция гайморовой пазухи имеет определенные преимущества перед неинвазивными методами лечения. К примеру, она позволяет быстро и довольно эффективно устранить воспаление, произвести посев содержимого пазухи на питательные среды и бактериоскопию экссудата. Кроме того, перед проколом не нужна продолжительная или сложная подготовка, он не предполагает общего наркоза и обязательной госпитализации, а после пункции пациент довольно быстро восстанавливается.
Показания и противопоказания к проколу гайморовой пазухи
Пациенты с гайморитом, которых направляют на пункцию, задаются вполне закономерными вопросами: обязательно ли ее делать и что будет, если отказаться и продолжить консервативную терапию? Ответы на эти вопросы нужно будет искать не в интернете или у знакомых, которые, с их слов, много раз делали прокол, а у лечащего врача, который взвесит риски от продолжения неинвазивного лечения и ожидаемую пользу от прокола. Чаще всего пункция — это шаг отчаяния, когда никакие другие способы не помогают улучшить состояние пациента либо болезнь грозит перейти в осложненную форму.
Справедливости ради стоит отметить, что в большинстве случаев и острого, и хронического гайморита действительно можно обойтись без пункции. Для этого важно выбрать антибиотик, к которому окажется чувствительной микрофлора, и обеспечить естественный дренаж пазухи. Отсутствие возможности консервативного опорожнения верхнечелюстного синуса — повод задуматься о необходимости прокола. Чтобы вылечить гайморит без прокола, от пациента тоже потребуются некоторые усилия: отсутствие вредных привычек, щадящий режим, неукоснительное следование назначениям специалиста, исключение методов народной медицины.
Страх большинства страдающих гайморитом людей перед проколом связан с множеством мифов, передающихся не только из уст в уста, но и на форумах просторов интернета. К примеру, бытует мнение, что единожды проведенный прокол станет причиной необходимости повторения процедуры все чаще и чаще. Действительно, при хроническом гайморите проколы могут назначать едва ли не ежегодно, но дело не в самой пункции, а в состоянии пазухи, возможности оттока гноя, сопутствующей патологии, предрасполагающей к рецидивам гайморита.
Еще одно заблуждение касается заживления пункционного отверстия: некоторые пациенты считают, что после прокола у них навсегда останется «дырка» между носовой полостью и пазухой. Бояться не стоит, так как спустя неделю заживет слизистая, и от прокола не останется никакого следа.
И, наконец, сомнению подвергается актуальность пункции в наши дни. Да, метод не новый, однако он ни капли не устарел и не потерял своей актуальности. Хирурги действительно стараются прибегать к нему все реже, но не по причине низкой эффективности, а в связи с появлением более совершенных антибактериальных препаратов и неинвазивных методик очищения пазух. В особо тяжелых случаях прокол — самый лучший и самый быстрый способ действительно помочь больному.
Прокол при гайморите может преследовать как лечебные цели, так и диагностические. В первом случае врач очистит пазуху, введет в нее лекарства или антисептики, во втором — уточнит диагноз, определит характер возбудителя инфекции, подберет антибиотик с учетом чувствительности микрофлоры.
Прокол верхнечелюстной пазухи при гайморите можно проводить как стационарно, так и в амбулаторных условиях, но с обязательным соблюдением всех правил проведения хирургических манипуляций. Показаниями к пункции считаются:
- Отсутствие эффекта от консервативного лечения (длительная лихорадка, ухудшение самочувствия, невозможность естественного оттока содержимого пазухи);
-
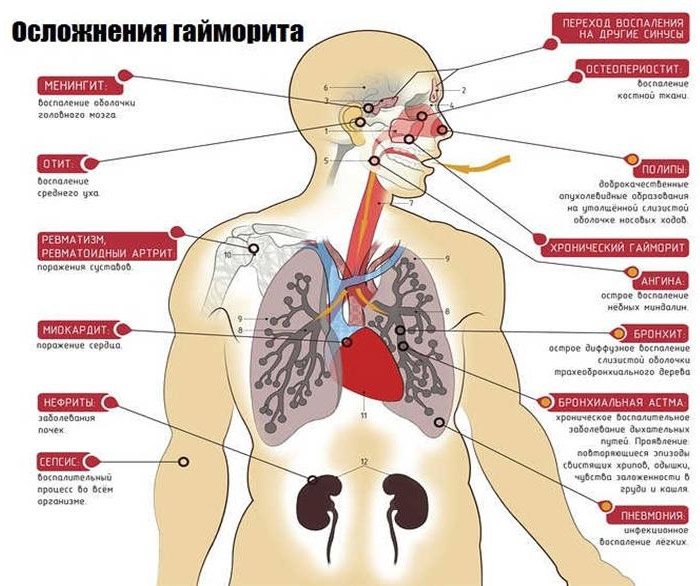
Высокая вероятность осложнений гайморита или их наличие — отит, менингит, пневмония, вовлечение тканей глазницы и т. д.;
- Механическая закупорка отверстия синуса, выводящего экссудат в полость носа;
- Гематосинус — накопление в верхнечелюстной пазухе крови;
- Хроническое часто рецидивирующее воспаление;
- Одонтогенный синусит — воспаление гайморовых пазух в ответ на проблемы с зубами;
- Необходимость забора содержимого верхнечелюстного синуса для лабораторного или морфологического исследования;
- Показания для рентгеноконтрастного исследования пазухи (пункция — способ введения контраста);
- Сомнения в диагнозе.
Прокол носа при гайморите имеет некоторые противопоказания:
- Аномалии строения костей лицевого черепа, врожденные пороки лицевого скелета, гипоплазия синуса;
- Патология свертывания крови;
- Психические нарушения;
- Ранний детский возраст;
- Новообразования полости носа, препятствующие введению иглы;
- Тяжелые декомпенсированные заболевания — сахарный диабет, неконтролируемая артериальная гипертензия.
Детям прокол при гайморите стараются не проводить вообще из-за более высокого по сравнению со взрослыми риска осложнений. В первые годы жизни малыша гайморовы пазухи недостаточно развиты и имеют небольшой объем, поэтому в ходе пункции можно повредить окружающие ткани. Детям более старшего возраста прокол делают только в том случае, если его польза превышает риск осложнений. Иными словами — когда без пункции шанса вылечить гайморит нет.
Пожилым пациентам прокол носа при гайморите не противопоказан, однако требует большой осторожности. Люди в возрасте обычно имеют сопутствующие заболевания сердца и сосудов, нередко плохо переносят анестезию, могут принимать препараты, снижающие свертываемость крови. У них более хрупкие кости и дольше заживают любые раны.
Вне зависимости от возраста, прокол не станут делать при общем инфекционном заболевании с высокой лихорадкой и сильной интоксикацией (грипп, кишечная инфекция и др.). Процедуру придется отложить до нормализации состояния пациента. Серьезным аргументом, препятствующим проколу, может послужить отказ взрослого пациента или родителей ребенка от такого лечения.
Подготовка и техника проведения пункции гайморовой пазухи
Подготовка к проколу носа при гайморите включает стандартные общеклинические исследования (анализы крови и мочи) и обязательную рентгенографию верхнечелюстных и других пазух для уточнения их строения, степени пневматизации, объема воспалительного экссудата. Беременным женщинам рентген пазух заменяют ультразвуковым исследованием. При необходимости проводят также КТ или МРТ лицевого черепа и его воздушных полостей.
При удовлетворительном состоянии здоровья пациента, отсутствии аллергии на местные анестетики назначается день вмешательства. Лицам, принимающим антикоагулянты, последние отменяются минимум за 2 недели до пункции в связи с риском кровотечения. Перед проколом можно есть и пить, но желательно не усердствовать, достаточным будет легкий завтрак.
Малышам, которым назначен прокол при гайморите, может потребоваться введение седативных препаратов до состояния медикаментозного сна. Важно, чтобы родители помогли ребенку преодолеть волнение при посещении врача и перед назначенной процедурой. От настроя маленького пациента во многом зависит результат лечения.
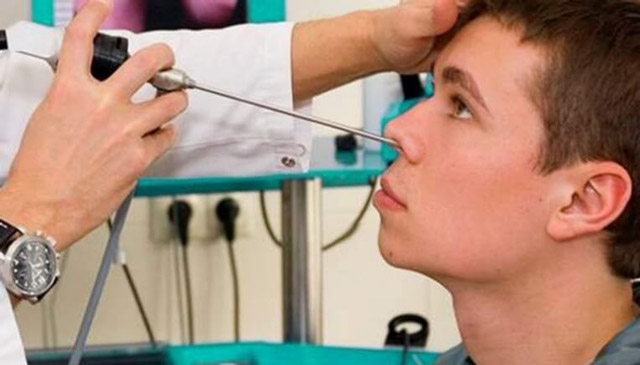
Прокол носа при гайморите проводится в процедурном кабинете или малой операционной ЛОР-врачом. Пациента усаживают и укрывают шею и грудь чистой салфеткой. Для усиления эффекта анестетиков и улучшения обзора при введении иглы на слизистую оболочку носа наносят сосудосуживающие препараты (оксиметазолин, ксилин). Далее обеспечивают обезболивание местными анестетиками (лидокаин, тримекаин, новокаин), для чего на ватный тампон наносят препарат, а затем помещают его на 5-7 минут в нижний носовой ход со стороны прокола. Этот момент может быть довольно дискомфортным для пациента, однако неприятные ощущения вполне терпимы. По мере усиления анестезии болевая чувствительность в носовой слизистой будет исчезать, как и дискомфорт, связанный с введением в нос инородных предметов.
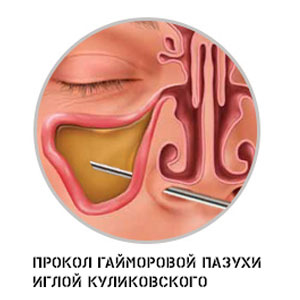
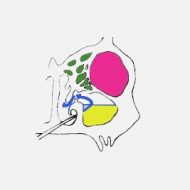
Для осуществления прокола используют специальную иглу Куликовского. Она имеет загнутый конец, канюлю и держатель, который облегчает введение ее в синус. Игла проводится под нижнюю носовую раковину на пару сантиметров вглубь и прокалывает верхнюю стенку нижнего носового хода в том месте, где костная пластинка между носом и верхнечелюстной пазухой самая тонкая. При затруднении введения иглы, на нее можно слегка нажать или повращать ею. Во время движения игла должна быть направлена к наружному углу глаза.
Во время передвижения иглы пациент может чувствовать присутствие инородного предмета в носу и некоторое давление на нижнюю стенку пазухи, но боли быть не должно. Когда игла потеряет сопротивление, как бы провалившись в пустоту, врач будет знать, что она уже в полости пазухи.
Проколов стенку синуса, иглу вводят в него примерно на сантиметр-полтора вглубь, а затем к игле подсоединяется шприц, посредством которого будет удалено содержимое полости. После извлечения гноя синус промывают стерильным физиологическим раствором, при необходимости — вводят антибактериальные препараты. Для облегчения отсасывания содержимого пациента просят наклонить голову вперед и книзу. Диагностическая пункция гайморовой пазухи проводится так же, как и лечебная, с той лишь разницей, что полученное содержимое помещают в стерильную емкость и отправляют в лабораторию для бактериоскопии и посева.
После очищения гайморовой пазухи, забора биологического материала или введения лекарств врач извлекает наружу иглу, а в нос помещает плотный тампон. Возможно оставление в пазухе тонкого катетера на несколько дней для повторного промывания. После манипуляции нужно будет полежать на боку около четверти часа для полного опорожнения синуса, и затем при удовлетворительном самочувствии можно будет отправляться домой.
Количество проколов, которое потребуется до излечения гайморита, определяет лечащий врач исходя из тяжести патологии, объема содержимого верхнечелюстного синуса, эффективности предыдущих пункций. При обострении хронического гайморита их могут назначать каждые два дня. Максимальное число пункций обычно ограничивается 7-8, после чего при отсутствии улучшений приходится рассматривать вариант гайморотомии.
В некоторых клиниках особо чувствительным пациента предлагают провести пункцию под кратковременной общей анестезией (медикаментозный сон). Во время такого наркоза пазуха прокалывается и в ее полость устанавливается мягкий катетер, по которому будет осуществляться дренаж в ближайшие несколько дней. После полного очищения синуса катетер извлекается.
После прокола при гайморите пациент отправляется домой для дальнейшего консервативного лечения. Заживление пункционного отверстия займет примерно неделю. Существенных ограничений в режиме нет, однако следует избегать нахождения на улице, где может быть холодно, влажно, слишком сухо, пыльно или ветрено. Если дома воздух также слишком сухой, то есть смысл воспользоваться увлажнителями. Увлажнение вдыхаемого воздуха улучшает состояние слизистых оболочек дыхательных путей, предотвращает их отек и, тем самым, облегчает дренажную функцию гайморовых пазух.
После пункции нельзя подвергать себя риску переохлаждения, под запретом бассейн и купание в открытых водоемах, баня, горячие ванны и местные тепловые процедуры вроде прогревания пазух горячим песком, солью или вареными яйцами. Ограничения действуют на протяжении недели после прокола. Врач сообщит, сколько времени нужно будет продолжать прием антибиотиков и какие еще лекарства помогут в излечении (сосудосуживающие капли в нос, противовоспалительные препараты и др.).
Последствия прокола при гайморите
Прокол при гайморите, проведенный опытной рукой грамотного специалиста, приносит пациенту ощутимое облегчение: уменьшается боль, уходит чувство давления и распирания в околоносовых областях, снимается отек, восстанавливается нормальное дыхание носом. При пункции травма тканей носа и стенки синуса минимальна, поэтому обычно перенесшие ее пациенты не жалуются на боли и не страдают кровотечением.
Тем не менее, врач всегда помнит о возможных осложнениях, которые могут быть вызваны как независящими от него причинами, так и погрешностями при проведении манипуляции или пренебрежением противопоказаниями.
Последствиями прокола при гайморите могут стать:
- Рубцовые изменения с нарушением дренажной функции пазухи и переходом воспаления в рецидивирующую хроническую форму;
- Гематомы мягких тканей лица;
- Инфицирование окружающих пазуху тканей;
- Повреждения сосудов и нервов с кровотечением, невритами, невралгиями;
- Прокол верхней стенки пазухи и распространение воспаления на ткани глазницы (глазничная пункция), повреждение задней стенки с образованием глубоких гематом, щечная пункция при повреждении передней стенки пазухи;
- Эмболия сосудов воздухом;
- Шок, непредсказуемые аллергические реакции на анестетики.
В последнее время все чаще высказывается мнение о нецелесообразности проведения прокола при гайморите, ведь есть современные мощные антибиотики, которые помогают справляться с болезнью и без хирургических манипуляций. Тем не менее, актуальности пункция не теряет, и на то есть ряд веских причин:
- За считанные минуты пациент освобождается от болезненных симптомов и чувствует значительное облегчение, чего при консервативном лечении придется ждать несколько дней и даже дольше;
- Терапия антибиотиками при полном закрытии выходного отверстия пазухи и блокаде в ней гноя ведет к затуханию острых признаков воспаления и переходу гайморита в хроническую форму, тогда как пункция — единственный способ освободить и очистить пазуху в таких случаях;
- Прокол при гайморите позволяет применять более низкие дозы и менее токсичные антибактериальные средства при быстрейшем достижении положительного результата.
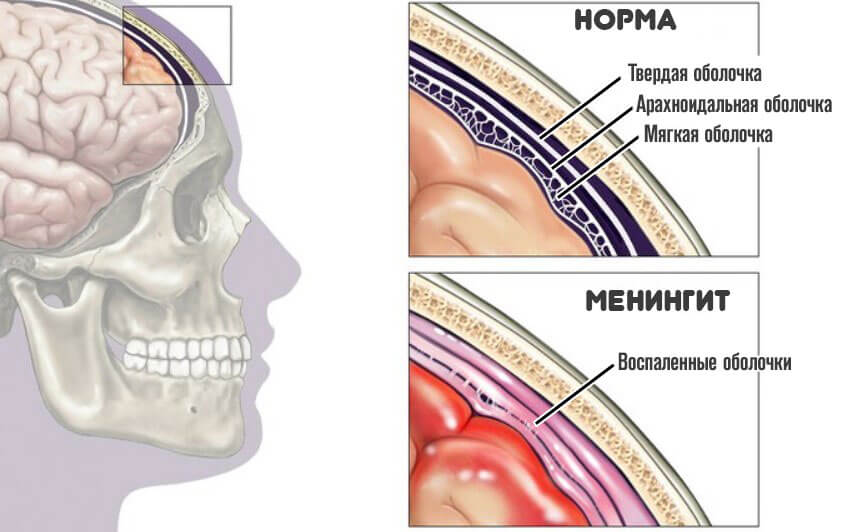
Отказ от прокола при гайморите чреват такими серьезными осложнениями, как флегмоны мягких тканей лица, менингит, тромбоз сосудов головного мозга, сепсис. Риск осложнений намного выше при полной обструкции пазухи, когда гной не может выйти через носовую полость и устремляется в сторону глазницы, по ходу сосудисто-нервных пучков, к головному мозгу, и самый целесообразный и эффективный путь решения этих проблем — быстрый прокол верхнечелюстной пазухи.
Видео: когда при гайморите нужен прокол – доктор Комаровский
Пункция верхнечелюстной пазухи (синуса) – это один из методов лечения гайморита. В процессе врач прокалывает тонкую костную перегородку, разделяющую эту полость и носовые ходы. В процессе удаляется скопившийся в пазухе гной, после чего симптомы заболевания постепенно стихают. Зачем нужно проводить эту процедуру, можно ли обойтись без нее и правдивы ли популярные слухи, которые можно услышать от родственников или вычитать в интернете?
Зачем нужно делать прокол?
Околоносовые пазухи – это воздушные карманы, расположенные в определенных участках лицевого скелета. Их полости соединяются с носовыми проходами с помощью небольших отверстий. За счет этого происходит выравнивание давления, а также отведение образующейся в небольшом количестве слизи.
Воспаление придаточных пазух носа (синусит) обычно развивается, когда патогенные микроорганизмы проникают в них из носовых ходов. Реже инфекция распространяется с током крови. Воспаление верхнечелюстной (гайморовой) пазухи также может возникнуть на фоне стоматологических заболеваний или неудачно проведенных манипуляций на верхней челюсти. Эта патология встречается чаще других.
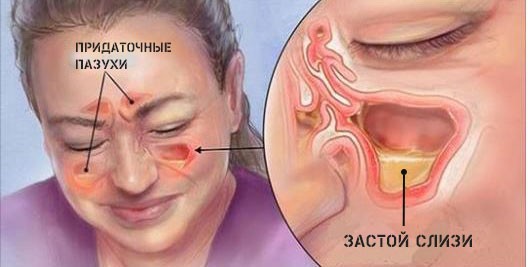
На фоне воспалительного процесса может нарушиться отток жидкости из пазухи. Давление внутри полости нарастает, в результате чего пациент страдает от сильных головных болей. Если воспаление приобретает гнойный характер, заболевание сопровождается сильной интоксикацией, высокой температурой, нарушением общего самочувствия. Далеко не всегда препараты этот процесс можно купировать с помощью медикаментозного лечения.
Пункция гайморовой пазухи позволяет тщательно удалить весь гной и обработать слизистую оболочку антисептическим раствором. Без этого процесс может затянуться надолго и даже стать причиной тяжелых осложнений. Наиболее грозными являются сепсис (заражение крови), поражение глазного яблока, а также переход воспалительного процесса на головной мозг или его оболочки (энцефалит, менингит).
Когда назначается пункция пазух носа?
Врачи направляют пациента на пункцию в следующих ситуациях:
- при сильном гайморите, который сопровождается интенсивными головными болями, высокой температурой и значительным ухудшением состояния пациента;
- при недостаточной эффективности антибактериальных препаратов и других видов консервативного лечения (в том числе при нарастании симптомов интоксикации);
- при наличии в полости гайморовой пазухи полипов или опухолей, которые блокируют отток содержимого;
- при скоплении крови в пазухе после травм или стоматологических манипуляций;
- при наличии любой жидкости в гайморовом синусе по результатам рентгенографии.
Иногда пункция необходима для постановки правильного диагноза. Ее назначают при недостаточной информативности рентгенографии, УЗИ и других методов обследования. В этом случае содержимое пазухи отправляется на лабораторные исследования и/или гистологическую диагностику.
Когда пункция верхнечелюстной пазухи носа противопоказана?
В каждом конкретном случае врач анализирует как показания к процедуре, так и возможные ограничения. Манипуляция противопоказана:
- при тяжелом общем состоянии пациента (в связи с обострением тех или иных хронических заболеваний);
- при запущенном сахарном диабете;
- при сниженной свертываемости крови;
- при врожденных аномалиях строения пазухи и/или ее недоразвитии;
- при чрезмерно толстых стенках синуса.
Также проведение процедуры невозможно у маленьких детей.
Перед манипуляцией пациент обязательно проходит обследование: консультацию оториноларинголога, прямую и эндоскопическую риноскопию, анализы крови и мочи, рентген верхнечелюстной пазухи и т.п. Точный набор обследований зависит от возраста пациента и состояния его здоровья.
Как проводится процедура
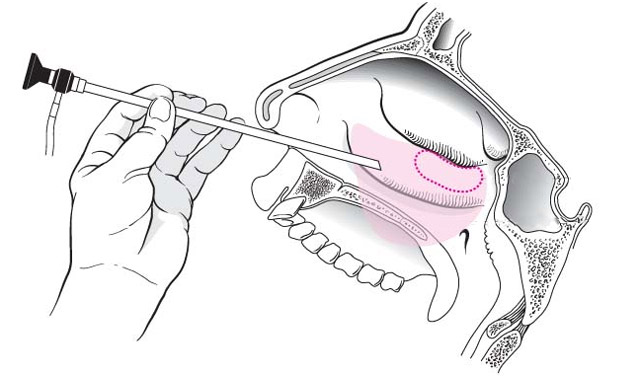
Прокол выполняется в амбулаторном режиме. Пациент приходит в клинику непосредственно перед манипуляцией. После короткого осмотра врач тщательно обрабатывает слизистую носовых ходов обезболивающим препаратом. Обычно для этого используется специальный спрей.
Непосредственно пункция верхнечелюстной пазухи проводится через носовой ход. Врач осторожно вводит в ноздрю специальную изогнутую иглу, находит нужный участок кости и нажимает на него. В этот момент пациент слышит короткий хруст – и инструмент входит в полость пазухи. Врач подсоединяет к игле шприц и отсасывает содержимое синуса, а затем вводит в него раствор антисептика. В ходе промывания жидкость вместе с остатками гноя, слизи и крови выходит в полость носа, а оттуда в подставленный лоток. Процесс продолжается до тех пор, пока жидкость не станет полностью чистой.
После завершения процедуры пациенту необходимо еще примерно полчаса полежать на боку, чтобы вся жидкость вышла наружу через носовые ходы. После этого лечащий врач проводит осмотр, дает рекомендации по дальнейшему лечению и отпускает человека домой.
Болезненность процедуры
Среди пациентов ходят слухи, что прокол пазухи – это крайне болезненная процедура. На самом деле это не так. Врачи используют современные обезболивающие препараты, которые выключают чувствительность слизистой оболочки. Единственное, что может беспокоить человека – это психологический дискомфорт, связанный с манипуляцией.
Результат процедуры
Главное преимущество пункции – быстрый эффект. Пациент ощущает положительные изменения уже в ближайшие несколько часов после процедуры:
- головная боль исчезает или существенно снижается;
- уменьшается заложенность носа;
- восстанавливается обоняние;
- уменьшаются явления интоксикации.
Период реабилитации
Во время реабилитационного периода пациент находится дома. Необходимо тщательно выполнять рекомендации врача:
- избегать любых тепловых процедур и переохлаждения в течение недели;
- минимизировать физическую нагрузку, поднятие тяжестей, наклоны вперед;
- принимать препараты в соответствии с назначениями;
- посещать врача для осмотра и физиотерапевтических процедур при необходимости.
В зависимости от тяжести исходного заболевания повышенная температура может сохраняться в течение 1-3 дней. Иногда пациента может беспокоить небольшая заложенность ушей или ощущение онемения в верхней челюсти со стороны проблемной пазухи.
Мифы о пункции верхнечелюстной пазухи
Большинство пациентов старается избежать прокола, поскольку верят многочисленным слухам об этой процедуре. На самом деле все эти мифы совершенно не соответствуют реальности. Их очень легко развенчать.
Миф 1. Если один раз сделать прокол, придется повторять его регулярно. Это неправда. Вероятность рецидива существует, однако она связана не с проколом, а с особенностями течения процесса. Если пациент не устранил факторы риска гайморита (например, искривление носовой перегородки), заболевание будет повторяться снова и снова. Количество проколов никак не влияет на частоту рецидивов.
Миф 2. После пункции в пазухе остается еще одно отверстие. Это тоже неправда. Диаметр прокола не превышает 1 мм. Это отверстие закрывается за 2-3 дня.
Миф 3. Пункция – это опасная процедура. Слух не соответствует истине. Если манипуляция проводится опытным ЛОР врачом, если пациент прошел предварительную диагностику, и специалист учел все показания и противопоказания, никакого вреда от нее не будет.
Миф 4. Прокол – это морально устаревшая методика. Сегодня существует немало методик лечения острого и хронического гайморита. Некоторые из них позволяют обойтись без проколов, однако существуют ситуации, когда только пункция может исправить ситуацию. Так что, несмотря на почтенный возраст, методика продолжает широко использоваться в клиниках по всему миру.
Пункция гайморовой (верхнечелюстной) пазухи – это не слишком приятная процедура, однако последствия неполноценного лечения гайморита могут быть весьма опасны. Если Ваш оториноларинголог рекомендует выполнить прокол, прислушайтесь к его мнению. Это может сохранить Вам здоровье и даже жизнь.
Источники
- Вишняков Виктор Владимирович. Оториноларингология. Учебник. ГЭОТАР-Медиа, 2022 г.
- Аллен Грегори К., Антунес Марсело Б., Алт Джереми А. Оториноларингология. Теория и практика. Руководство. ГЭОТАР-Медиа, 2018 г.
- Покровская Е. М., Красножен В. Н., Халиуллина С. В. Инновации в диагностике и лечении хронических гнойных гайморитов // ПМ. 2014. №9 (85).
- Матюша Г. В., Поспелова Р. А. Особенности лечения гайморитов различной этиологии у детей и взрослых // Проблемы медицинской микологии. 2008. №2.
Прокол носа при гайморите: как делают пункцию гайморовой пазухи и когда это необходимо, сколько заживает и возможные последствия
Прокол при гайморите — это малоинвазивная методика лечения воспалительного, инфекционного процесса, который локализован в верхнечелюстной пазухе.
Патологическое состояние несет непосредственную опасность для жизни и здоровья пациента. Проведение прокола или пункции, как правильно называют эту процедуру, один из основных методов коррекции расстройства.
Тем не менее, врачи не так часто прибегают к этому способу. Дело в его относительно высокой травматичности, значительных рисках развития осложнений и прочих моментах.
Опытные специалисты и вовсе отдают предпочтение другим методикам, более эффективным и современным. Таким как баллонирование.
Чтобы лучше понять суть процедуры, нужно обратить внимание на характер самого заболевания.
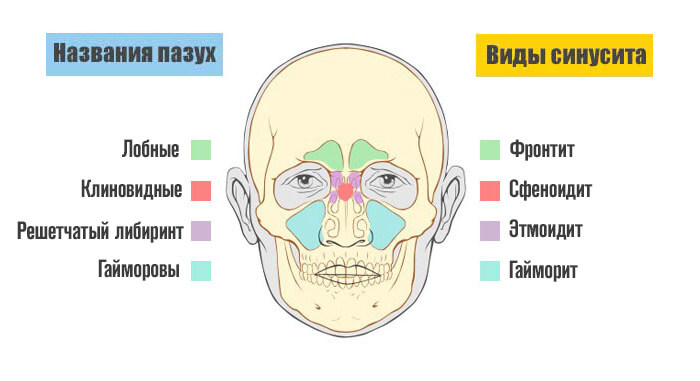
Череп человека — это не монолитная конструкция. В его структуре есть несколько крупных пустот. Они выступают своего рода резонаторами. Такие области называются пазухами.
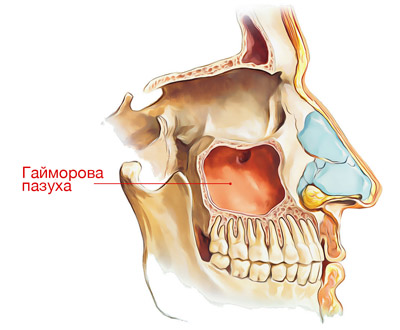
Самые большие — гайморовы (верхнечелюстные). Как раз локализованы чуть выше челюстей. Выстланы слизистой оболочкой. Потому склонны к развитию воспалительных процессов.
Если рисков менингита, энцефалита и прочих нарушений нет, прокол не требуется. Пункция заключается в физическом проникновении в структуру пазухи и откачивании инородного содержимого, введение препаратов.
Методика считается устаревшей и вызывает массу споров. Попробуем разобраться, что к чему.
Содержание
- Показания к проколу в России и странах СНГ
- Интоксикация организма
- Отсутствие доказанного клинического эффекта от проводимой терапии
- Сильные боли, отечность, течение слизи
- Доказанный гнойный гайморит
- Появление вещества в анатомической полости
- Необходимость контрастного усиления рентгеновского изображения
- Тяжелое течение гайморита
- Необходимость оценить эффективность терапии
- Показания к пункции, согласно зарубежным основаниям
- Противопоказания
- Преимущества
- Возможность откачать содержимое полости
- Внесение препаратов внутрь пазухи
- Возможность восстановить носовое дыхание
- Недостатки
- Высокая травматичность
- Болезненность
- Значительный риск осложнений
- Технические сложности
- Спорная эффективность
- Как проходит процедура
- Анестезия
- Пункция
- Промывание
- Возможные последствия
- Период восстановления
- Альтернативные методы
Показания к проколу в России и странах СНГ
Как было сказано, пункция гайморовой пазухи — мера последняя. Должно возникнуть сочетание нескольких опасных факторов:
- Непосредственный риск развития осложнений. Поражения головного мозга, церебральных структур.
- Отсутствие эффекта от проведенной терапии.
И то, это не значит, что прокол назначается автоматически. Вопрос выбора тактики коррекции ложится на плечи специалистов по отоларингологии.
Если есть сомнения, стоит обратиться к нескольким врачам, получить разные мнения и сделать окончательный вывод.
Но важно иметь в виду, что пункция — не та процедура, к которой стоит бездумно стремиться. Если врач назначает прокол чуть ли не с ходу, без оценки ситуации, нужно задуматься о его профессионализме.
Среди показаний:
Интоксикация организма
Симптомы отравления продуктами распада вирусов, собственных клеток, жизнедеятельности бактерий и прочими веществами. При условии, что расстройство совершенно точно связано с гайморитом. Иначе нет смысла.
После проведения прокола в любом случае требуется курс детоксикации. В некоторых случаях он решает задачу и без пункции как таковой.
Вопрос в любой ситуации остается на усмотрение лечащего специалиста по отоларингологии. ЛОР-врача.
Отсутствие доказанного клинического эффекта от проводимой терапии
Первый и основной этап коррекции гайморита — это консервативный подход. Применение медикаментов. Используются противовоспалительные нестероидного происхождения (НВПС), препараты группы антибиотиков, антисептиков и многие другие.
Они вводятся как перорально, так и непосредственно в структуры носовых ходов. Точные сроки коррекции не регламентируются. Все зависит от тяжести и особенностей течения болезни. У кого-то это 1 неделя, у другого и месяца будет мало.
Если нарушение не проходит на фоне полноценного лечения и более того, продолжает прогрессировать, пункция остается одним из возможных вариантов. Есть и другие, современные аналоги. Но не все врачи знают об их действенности.
Да и не каждый на практике имел дело, например, с баллонной синусопластикой. Потому-то и стоит обратиться за вторым и даже третьим мнением.
Сильные боли, отечность, течение слизи
То есть те симптомы, которые существенно мешают пациенту. В этом случае инициатива, как правило, исходит от самого больного, который хочет быстро и без проблем решить задачу восстановления.
Трудность в другом. Пункция не дает стопроцентной гарантии, что патологический процесс полностью уйдет. Более того, описаны клинические случаи, когда состояние больного гайморитом только ухудшалось.
Происходила хронизация основного расстройства и частые рецидивы воспалительного процесса. Это один из аргументов против проведения хирургического вмешательства.
Доказанный гнойный гайморит
Пиогенные явления почти всегда несут риски менингита и энцефалита. Поражения головного мозга. Вероятность в несколько раз выше чем при прочих формах патологического состояния.
Врачи единодушны, что такое положение нужно срочно корректировать. А вот вопрос как, был и остается дискуссионным. Консервативные методы при переходе расстройства в гноеродное русло практически бесполезны.
Нужно откачивать слизь и обрабатывать внутреннюю выстилку гайморовой пазухи с помощью препаратов.
Появление вещества в анатомической полости
Когда оно имеет непонятный характер и не до конца ясное происхождение. Это может быть все, что угодно. От продуктов распада опухоли до чего-то другого. Например, ликвора при нарушении целостности оболочек черепа.
В такой ситуации требуется забрать биоматериал для дальнейшего анализа.
Если выпот выделяется самостоятельно со слизью можно так же отказаться от пункции.
Вопрос остается на усмотрение ведущего пациента специалиста.
Необходимость контрастного усиления рентгеновского изображения
Когда есть смысл визуализировать внутренние ткани гайморовой пазухи. Например, для проведения стандартного обследования или КТ. Ввести вещество можно только одним способом — механическим.
Задача решается с помощью прокола. Затем, практически сразу, проводят основную процедуру. Например, рентгенографию.
Тяжелое течение гайморита
Когда клинические признаки не ослабевают или усиливаются даже на фоне проводимой коррекции.
Необходимость оценить эффективность терапии
Когда сказать точно, насколько действенно лечение, невозможно по прямым признакам. Требуется образец непосредственно из верхнечелюстной полости.
Показание к прокалыванию пазух при гайморите — это исключительные случаи, тяжелое течение болезни, неэффективность проводимого лечения, реальный риск менингита, и энцефалита.
Показания к пункции, согласно зарубежным основаниям
В мировой отоларингологической практике данная процедура исключена из всех протоколов лечения.
В странах Евросоюза, прокол нужен как экстренное оперативное вмешательство, для срочной эвакуации гнойного содержимого, когда есть угроза для жизни пациента и счет времени идет на часы или минуты.
Причем до сих пор ведутся споры о ее необходимости и эффективности даже в таком случае.
Среди показаний:
- Наличие в анманезе хронического рецидивирующего и тяжело текущего гайморита. В первую очередь речь идет о случаях, которые грозят опасностью жизни и здоровью пациента.
- Наличие реального оцененного риска сепсиса. В случае если экссудация обильна, симптоматика тяжела, а тип возбудителя крайне опасен.
- Тяжелое состояние пациента с потерей сознания, чреватое летальным исходом.
- Наличие в анамнезе текущего или перенесенного в недавнем прошлом менингита. В этом случае задача пункции — предотвратить вторичные осложнения.
- Наличие в анамнезе иммунодефицита в декомпенсированной фазе. Велик риск осложнений, требуется проведение срочного лечения.
Этот перечень показаний позволяет предотвратить частое назначение процедуры, именно его и нужно придерживаться.
Противопоказания
Противопоказания также существуют. Они имеют абсолютный характер, потому исключают проведение процедуры в принципе.
Среди оснований для отказа от пункции:
- Тяжелый сахарный диабет в фазе декоменсации. Влечет за собой повышение хрупкости сосудов, снижение скорости свертываемости крови. Пункция вполне может закончиться инфицированием, некрозом, кровотечениями, летальным исходом. Рисковать здоровьем и жизнью не стоит.
- Детский возраст. Ввиду вероятности развития опасных для здоровья деформаций лицевых костей и формирования инфицирования.
- Наличие в анамнезе опасных для здоровья нарушений со стороны сердечнососудистой системы. В первую очередь речь идет о сердечной недостаточности в фазе декомпенсации.
- Гипертоническая болезнь с высокими цифрами артериального давления (свыше 170 на 100 единиц), резистентная гипертоническая болезнь.
- Болезни гематологического профиля. В том числе анемия, нарушения свертываемости и т.д.
- Аллергии на средства обезболивания (наиболее часто применяется Лидокаин, который обладает высокой аллергенной активностью).
- Неблагоприятное психическое состояние пациента. В том числе шизофрения, шизоафективные расстройства, биполярно-аффективное расстройство, иные психотические состояния.
- Аномалии развития лицевых костей: неправильное расположение верхнечелюстной пазухи, слишком толстая костная стенка и тому подобные состояния.
Преимущества
Есть несколько преимуществ при проведении пункции гайморовой пазухи:
Возможность откачать содержимое полости
Как правило, при длительном течении гайморита, внутри пазух образуется большое количество гноя. Или серозного вещества, зависит от формы расстройства и его тяжести. Не имеет большого значения.
При проведении процедуры удается полностью дренировать полость гайморовых структур. Правда, при активном течении воспалительного процесса — не надолго. Поскольку очень скоро вещество снова скопится.
Потому одной только пункции для лечения запущенных форм расстройства недостаточно.
Внесение препаратов внутрь пазухи
Дренирование полости сводит риски развития осложнений к минимуму. К тому же, помогает очистить ткани, устранить вирусы, грибки и бактерии. Те самые агенты, которые мешают полному восстановлению.
Но этого мало. Для профилактики рецидивов, ускорения процесса излечения, активно применяются препараты. Их вводят прямо в гайморовы пазухи, с помощью иглы, сквозь проделанное отверстие.
Задача в том, чтобы дезинфицировать ткани. Используются антисептики, противовирусные средства, антибиотики. Подбор препаратов остается на усмотрение врача. Их назначают уже после тщательной диагностики.
Возможность восстановить носовое дыхание
Синусит, в частности гайморит, сопряжен с нарушениями нормальной функции верхних дыхательных путей, респираторного тракта.
Как только пункция проведена и дренированы полости, есть все шансы восстановить нормальную функцию носа.
Недостатки
Недостатков у методики тоже предостаточно:
Высокая травматичность
При проведении процедуры приходится разрушать наружную стенку гайморовой пазухи. Она довольно тонкая, потому особых проблем в этом нет.
Но при неправильных действиях врача, есть вероятность повредить еще и окружающие ткани. К тому же, прокол заживает далеко не сразу, наа рубцевание нужно, как минимум, несколько суток.
Все это время в пазуху может проникнуть инфекция. Дополнительный вирусный или бактериальный агент. Раневая поверхность — идеальная источник для септического поражения.
Болезненность
Болезненная или нет процедура прокалывания гайморита — это зависит от качества проводимой анестезии. И тут в полный рост встает вопрос квалификации отоларинголога.
Далеко не всегда ЛОР-врач обладает достаточной компетенцией, чтобы назначить правильное обезболивание. По этой причине возможны дискомфортные ощущения.
Если человек решился провести пункция, выбор стоит остановить на многопрофильной частной клинике или специализированном стационаре, где врачи имеют достаточную практику коррекции подобного плана.
Значительный риск осложнений
Даже если техника проведения полностью соблюдена. Основная проблема — это вероятность инфекционных патологий. Затем, травм анатомических структур, окружающих гайморову пазуху.
Повлиять на эти моменты практически невозможно даже при высокой квалификации.
Технические сложности
Необходим профессионализм. Отоларинголог, который не имеет достаточной практики, не сможет провести действенную пункцию. Зато вероятность осложнений и проблем значительно растет.
Спорная эффективность
Несмотря на то, что пункция, как метод, изобретена несколько десятилетий назад, ее действенность — это очень спорный вопрос. Накоплено много эмпирических, опытных сведений.
Есть немало свидетельств ускоренного развития гайморита на фоне проведенной пункции. А при многократном повторении процедуры — еще больше.
Потому единого мнения среди врачей нет. Более того, чаща склоняется в сторону противников столь радикального лечения.
Верхнечелюстную пазуху прокалывают, чтобы откачать слизь и обработать ткани препаратами, но минусы уравновешивают, если не превосходят плюсы. Тем более что есть современные и эффективные, щадящие методики коррекции.
Необходимо взвесить все за и против. И делать это, скорее всего, придется не врачу, а пациенту.
Как проходит процедура
Алгоритм такой.
Анестезия
Проводится местное обезболивание. Существует несколько вариантов:
- Аппликационным методом. То есть нанесением препарата непосредственно на то место, которое будет подвергнуто воздействию. На специальный щуп наматывают ватную турунду.
Ее смачивают раствором Дикаина, Новокаина, Прокаина или Лидокаина в умеренной концентрации. После чего вводят прямо к наружной стенке гайморовой пазухи. Этого достаточно. Затем выжидают 10-15 минут.
На данном этапе возможен некоторый дискомфорт, вроде легкого болевого синдрома, чувства давления в области носовых ходов.
Процесс повторяют. И так 2-3 раза. Пока анестезия подействует, начинают процедуру. На все есть около 20 минут, затем эффект будет спадать.
- Инъекционное введение препарата. Таким способом пользуются относительно редко, поскольку он неоправданно сложный. Для обработки применяют Новокаин.
Анестезия, если таковая проведена правильно, решает вопрос болезненности. Потому пациент ничего не чувствует. Возможен незначительный дискомфорт при перфорации стенки пазухи. Но он не сопряжен с болевыми ощущениями.
Пункция
Прокол при гайморите делают с помощью толстостенной полой иглы Куликовского со скошенным наконечником. Это специальный инструмент, который позволяет справиться с сопротивлением пазухи.
Пункцию осуществляют через нижние носовые раковины где кость тоньше всего. Если квалификация недостаточная, нужно несколько попыток.
Легким плавным движением инструмент вводится в носовой ход, пока не упирается в свод (наружную оболочку гайморовой пазухи). Плавным же движением врач надавливает на иглу, протыкая стенку самой пазухи.
Сам этот процесс сопровождается легким хрустом, что свидетельствует в пользу того, что костная ткань пробита совершено правильно.
Специалист смещает иглу на несколько градусов, чтобы избавиться от фрагментов случайно попавшихся тканей.
Промывание
Как только произошел прокол, к игле присоединяют объемный шприц. Его используют для отсасывания гноя и промывания внутренней полости гайморовой пазухи.
Для очищения анатомической структуры используют препараты нескольких фармацевтических групп:
- Растворы фурацилина, марганцовки. Основные медикаменты. Они дешевые и довольно эффективные.
- Мирамистин в небольшой концентрации. Применяется гораздо реже из-за дороговизны.
На всю процедуру требуется около 10-15 минут. Иногда — чуть больше. Пациенту предписано ровно и неподвижно сидеть.
Несмотря на безболезненность, процедура неприятная. Как и подготовка к ней.
Гайморит: как лечить? Делать ли “прокол” при гайморите. Нужна ли пункция верхнечелюстной пазухи?
Возможные последствия
Стоит сказать о двух группах проблем. Первая — когда прокол не проведен. Если лечение не успевает вовремя, есть риски развития опасных состояний:
- Менингит. Воспаление головного мозга, его оболочек.
- Энцефалит. Более тяжелая разновидность патологического процесса, когда в расстройство вовлекается все вещество ЦНС.
- Флегмона глазницы. Области, которая окружает зрительный орган. Может привести к односторонней слепоте. А затем — все к тому же менингиту, если ничего не предпринять.
- Тромбоз сосудов головного мозга. Закупорка артерий.
- Сепсис. Заражение крови, генерализованный воспалительный процесс.
Другая сторона вопроса — это осложнения от проведения самого прокола. Их тоже немало.
Если все сделано правильно, возможны такие проблемы:
- Стандартными последствиями прокола гайморита являются головные и лицевые боли (появляются у всех пациентов, и проходят спустя 2-3 дня).
- Кровотечения. В результате травмирования пазухи и ее стенок. Если объемы незначительны, то и опасности как таковой нет.
- Отсроченная непереносимость препаратов. Возможно развитие аллергической реакции. В том числе анафилактического шока от обезболивающего или антисептика.
- Инфицирование тканей и лицевых мышц гнойным содержимым. Как осложнение — абсцесс щеки, или самой пазухи.
- Проникновение в полость воздуха. Этого быть не должно.
Внимание:
Есть риск задеть лицевой нерв, что может привести к слепоте на один глаз (известны случаи подобного осложнения даже после удаления зуба).
Последствия прокола пазух встречаются довольно часто, по разным оценкам, тяжелые расстройства наблюдаются почти у 5% пациентов. Легкие — повышение температуры, небольшие кровотечения у 95%.
Это создает дополнительные трудности и задает вопросы для обсуждения, почву для сомнений, как у пациентов, так и у врачей.
Период восстановления
Реабилитация после проведенного прокола продолжается от нескольких суток до недели. На все это время, рекомендации будут такими:
- Отказ от физической нагрузки. Поскольку возможны кровотечения, открытие операционной раны.
- Избегание положения головой вниз. Не стоит искусственным образом обеспечивать приток крови к пазухе.
- Применение антибиотиков. Поскольку есть реальный риск вторичного инфекционного поражения. Необходима профилактика подобного исхода.
- Использование антисептиков, сосудосуживающих в формате капель или спрея. Для того, чтобы скорректировать носовое дыхание, очистить ходы.
Спустя 3-4 дня возможно проведение физиотерапии. Чтобы ускорить заживление раны и устранение самого синусита.
Сколько заживает прокол гайморовых пазух — зависит от индивидуальных особенностей организма: само отверстие в костной ткани зарастает за 2-3 дня, а поврежденные слизистые оболочки восстанавливаются медленней, до 7-10 дней.
Дальнейшее лечение проводится по стандартной схеме, показан прием антибактериальных средств для предотвращения вторичного инфицирования раны и уничтожения остатков патогенной флоры.
Так же назначаются анальгетики для купирования болевого синдрома, жаропонижающие для снижения температуры (в первые 3-4 дня всегда происходит ее повышение до 37.5-39 градусов) и прочие местные препараты, предназначенные для купирования неприятных последствий.
Альтернативные методы
Есть как минимум два способа коррекции, которые менее травматичны и более эффективны в долгосрочной перспективе.
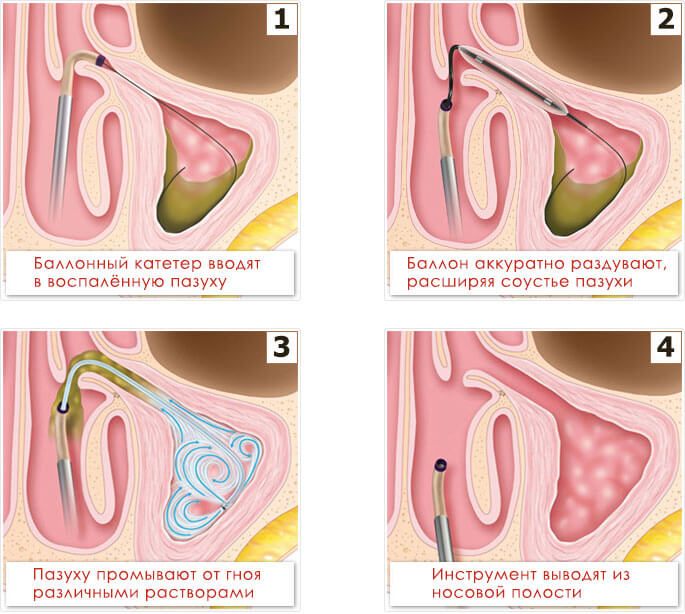
- Баллонная синусопластика. Малоинвазивная операция, суть которой заключается в расширении просвета слизистой оболочки для более быстрого выхода скопившегося вещества, гноя. Проводится амбулаторно или в условиях стационара. Но в целом, не требует госпитализации. Методика щадящая.
- Установка назального ЯМИК-катетера. Специального устройства, которое позволяет откачать патологическое содержимое из носовых ходов. Процедура проводится под местной анестезией и отличается куда меньшим травматизмом, простотой выполнения.
Альтернативные методы коррекции позволяют быстро и без особых трудностей очистить полость пазух.
В любом случае, вопрос выбора терапевтической тактики остается на усмотрение врача-отоларинголога. Вопрос сложный и многогранный.
Лечение гайморита без прокола. Зондирование верхнечелюстных пазух через естественное соустье.
Бывает, при гайморите назначают пункцию. Оториноларинголог ГБ № 4 г. Сочи Шамиль Алиев рассказывает об этой процедуре/
Вы можете посмотреть это и другие полезные видео на нашем YouTube канале Elisa Sochi или прочитать краткое содержание интервью под роликом.
Краткое содержание видео о гайморите
Всего 20-30 лет назад у пациентов, страдающих от острого гайморита, был только 1 вариант лечения – пункция. Эту процедуру очень часто назначали врачи в поликлиниках всем заболевшим. Из-за этого вокруг нее постоянно появлялись новые мифы. Например, многие люди были уверены в том, что если сделать пункцию хотя бы единожды, то потом придется постоянно повторять эту неприятную процедуру. Весомых аргументов в пользу этого утверждения не было и нет.
В настоящее время пункцию проводят гораздо реже, чем это делали в поликлиниках 90-х годов. Медицина постепенно отходит от нее. На настоящий момент разработаны другие методы лечения и достаточно эффективные. Появились различные манипуляции, которые исключают необходимость прокола верхнечелюстной пазухи. С их помощью можно вылечить гайморит, не прибегая к мало приятной процедуре. С тех пор пункция стала использоваться только в тех случаях, когда у пациентов заболевание протекает остро, агрессивно, наблюдается тотальное затемнение пазухи. При такой клинической картине прокол, действительно, становится необходимостью, он облегчает состояние пациента.
Важно отметить, что, кроме лечения, пункция выполняет другую важную функцию – выступает средством диагностики. Она полезна в тех ситуациях, когда рентгена и компьютерной томографии оказывается недостаточно для того, чтобы полностью рассмотреть состояние верхнечелюстной пазухи, определить и оценить, что именно в ней содержится. Прокол позволяет зафиксировать наличие гноя, экссудата, транссудата, кистозной жидкости и других симптомов нарушения. Диагностическая пункция проводится для того, чтобы подтвердить, что конкретно находится в пазухе. Скопления в верхнечелюстной пазухе достаточно часто появляются после травм. Людей отправляют на рентген или компьютерную томографию. На снимке обнаруживают затемнение пазухи. Врач должен проверить, что это: обычное скопление крови, которое нередко возникает после травмирования, либо гной. Процедура помогает подтвердить или исключить наличие гноя и назначить правильное лечение.
В случае выявления у пациента острого гайморита врачи часто проводят пункцию, когда отмечается блок соустья. Зачастую закупорку не удается убрать консервативными методами лечения. Они не способны вывести из пазухи гной. Консервативные методы – это местная терапия – используются для того, чтобы сужать слизистую в области соустья. В результате этого гной, скопившийся в пазухе, выйдет через носовую полость. При блоке соустья пункция может делаться как однократно, так и многократно. Во втором случае несколько проколов совершается в течение всего лечебного периода. В основном, эта процедура проводится в стационаре. Врачи в обычных поликлиниках достаточно давно начали отказываться от проведения данной манипуляции.
Многие пациенты задаются вопросом о том, надо ли при гайморите делать пункцию или можно обойтись без нее. Они боятся совершать эту неприятную манипуляцию. Некоторые люди до сих пор верят в старые мифы о необходимости постоянных повторных проколов. На вопрос о необходимости проведения пункции нет однозначного ответа. Все зависит от ситуации, от индивидуального курса лечения, подобранного каждому конкретному человеку. Поэтому следует довериться своему лечащему врачу и выполнять его рекомендации. Тогда лечение будет эффективным.
Содержание
-
Миф №2. Если хотя бы раз сделать прокол при гайморите, то потом всю жизнь будешь болеть гайморитом
- Осложнения!
- Заключение!
Чаще всего при возникновении какой-либо проблемы мы советуемся с друзьями, родными и близкими людьми, ищем ответы в интернет-сети. Но, к сожалению, Ваши советчики не всегда являются компетентными, что приводит к формированию неправильных суждений, рождению слухов или возникновению мифов, которые передаются из поколения в поколение, по советам друзей, коллег по работе. Свое здоровье необходимо доверять опытным и знающим людям. Поэтому не надо заниматься самолечением. Лучше обратиться к специалисту, чтобы получить грамотную и квалифицированную помощь.
Миф №2. Если хотя бы раз сделать прокол при гайморите, то потом всю жизнь будешь болеть гайморитом
Гайморит — это воспаление слизистой оболочки гайморовой пазухи, он же верхнечелюстной синусит.
Симптомы, по которым Вы можете заподозрить гайморит:
- длительная заложенность носа, насморк (более 5-7 дней)
- отделяемое из носа становится желто-зеленого цвета, иногда приобретает зловонный запах
- заложенность носа усиливается
- чувство тяжести и боли в области гайморовой пазухи (подглазничная область справа и слева от носа)
- усиление чувства давления и боли в гайморовых пазухах при наклоне головы вниз
- головная боль
- ухудшение общего самочувствия
- возможно повышение температуры до субфебрильных цифр (37-37,8 град.)
Причины возникновения:
- неадекватное лечение либо его отсутствие при обычном насморке или ОРВИ
- длительная заложенность носа
- присоединение бактериальной инфекции
- наличие инфицированных зубов
Тактика лечения всегда зависит от стадии воспалительного процесса, длительности заболевания, выраженности симптомов, наличия патологической жидкости в пазухе.
Прокол — он же пункция гайморовой пазухи является одним из методов лечения, направленных на механическое удаление патологической жидкости из пазухи, и назначается по строгим показаниям. И есть такие случаи, когда без этой процедуры не обойтись.
Механизм возникновения гайморита связан с блоком естественного соустья, которое анатомически располагается в верху пазухи. Что ведет непосредственно к усилению образования слизи и размножения бактериальной флоры в безвоздушных условиях. Технически пункция проводится в нижнем носовом ходе, т.е. практически по дну пазухи, где согласно закону гравитации и идет скопление воспалительного секрета. Позволяет удалить все содержимое из пазухи одномоментно путем аспирации и промывания, ввести лекарственное вещество непосредственно в очаг воспаления.
Альтернативные методы лечения гайморита — перемещение лекарственных веществ по Проэтцу («кукушка») и Ямик-катетер могут быть неэффективными в случае сильного отека и выраженного блока соустья, через которое осуществляется эвакуация гнойного секрета.
Отверстие от проведенной пункции имеет диаметр иглы и зарастает в кратчайшие сроки (3-5 дней). Даже если гайморит развивается повторно, это никак не связано с проведенной пункцией!
Причины рецидивов гайморита зависят от:
- состояния иммунной системы организма
- степени патогенности бактериальной инфекции
- анатомического строения полости носа (искривление перегородки носа, буллы средних носовых раковин, сужение остиомеатальных комплексов, гипертрофия нижних носовых раковин)
- наличия очагов хронической инфекции (хронический синусит, кисты пазух, полипы, хронический аденоидит, хронический тонзиллит, инфицированные зубы)
Осложнения!
Если синусит не лечить или не долечить, то он может перерасти в более сложные формы — пансинусит, когда гнойным воспалением затрагиваются все околоносовые пазухи, ухудшится добавлением осложнений, что требует немедленной госпитализации в стационар или перейти в хроническую форму воспаления, что тоже может впоследствии потребовать хирургического вмешательства.
Заключение!
В России пункция гайморовой пазухи является «золотым стандартом» и входит в официальный клинический протокол лечения верхнечелюстного синусита. Однако проведение любого хирургического вмешательства, даже такого малого как прокол, должно основываться на строгих медицинских показаниях. В нашем арсенале есть большое количество физиотерапевтических методик, которые позволят предотвратить развитие гайморита и возникновение его рецидивов. Успех быстрого и качественного выздоровления зависит от вовремя начатого адекватного лечения. И во всем этом Вам поможет ЛОР врач.

 Высокая вероятность осложнений гайморита или их наличие — отит, менингит, пневмония, вовлечение тканей глазницы и т. д.;
Высокая вероятность осложнений гайморита или их наличие — отит, менингит, пневмония, вовлечение тканей глазницы и т. д.;