Кафедра болезней уха, горла и носа Ростовского государственного медицинского университета Минздравсоцразвития России, Ростов-на-Дону
Пужаев С.И.
ГБОУ ВПО «Ростовский государственный медицинский университет» Минздрава России, Нахичеванский переулок, 29, Ростов-на-Дону, Российская Федерация, 344000
Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами
Авторы:
Волков А.Г., Пужаев С.И.
Как цитировать:
Волков А.Г., Пужаев С.И. Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами. Российская ринология.
2015;23(1):16‑19.
Volkov AG, Puzhaev SI. Errors in the visual assessment of radiographs in patients with paranasal sinusitis. Russian Rhinology. 2015;23(1):16‑19. (In Russ.)
https://doi.org/10.17116/rosrino201523116-19

Число больных с воспалительными заболеваниями околоносовых пазух (ОНП) в нашей стране (в частности, на Северном Кавказе) сохраняется на достаточно высоком уровне [1—3], несмотря на ежегодную разработку и внедрение эффективных инновационных методов диагностики и лечения заболеваний, а также на появление на рынке новых антимикробных препаратов [4].
Особое место в диагностике патологии ОНП занимает раннее выявление той или иной формы синусита с целью своевременного лечения и предотвращения возможных риногенных осложнений. Интерпретация результатов рентгенологического исследования зависит от качества снимков и квалификации врача-рентгенолога [5, 6] и оториноларинголога.
Оценке данных рентгенологического исследования до настоящего времени сопутствует значительная доля субъективизма, в связи с чем актуальна разработка новых методов диагностики, позволяющих объективно оценить форму и тяжесть заболевания. Постановка правильного диагноза зависит от точности определения формы синусита и специфики воспалительного процесса в пазухах. Качественный рентгено-томографический анализ нередко чреват ошибками при принятии решений, так как связан с психофизиологическим состоянием исследователя, особенностями зрительного анализатора, условиями съемки и просмотра изображения, качеством носителя [7].
В диагностике параназальных синуситов (ПНС) важным является исследование прозрачных объектов с помощью разных современных аппаратных устройств.
Важное преимущество рентгенографии — высокое пространственное разрешение. Однако указать морфологию затемняющего субстрата — трудная задача, что чаще связано с плохим качеством снимка, вариантом анатомического строения ОНП и нестандартными условиями рентгенографии. Ограничениями рентгенографии являются суммационная природа изображения, которая сильно затрудняет выявление патологических процессов, а также малый контраст мягких тканей [8].
В работах В.А. Спокойной [9] указано, что выраженное утолщение слизистой оболочки и костных стенок пазухи на рентгенограмме маскирует уровень экссудата в 13,8% случаев, в частности, при острых синуситах. Обнаружить экссудат в пазухе, по данным обычной рентгенограммы, удается лишь у 24% больных [10].
В.Т. Пальчун [11] отметил, что, по данным обзорной рентгенографии, приблизительно у 50% больных фронтитом и у 12% пациентов с максиллярным синуситом прозрачность пазух не снижалась.
Компьютерная томография — одна из наиболее информативных методик рентгенологического исследования — широко используется в повседневной практике ЛОР-врача при диагностике ПНС, однако применение ее ограничено из-за отсутствия аппаратуры в ряде административных субъектов, дороговизны исследований, а нередко по причине субъективной оценки данных исследования. Рентгенологический способ остается ведущим в диагностике ПНС, но точность и достоверность интерпретации данных рентгенограмм во многом зависят от их субъективной оценки врачом, что непосредственно влияет на результат исследования (количество ошибок при их оценке превышает 30%) [12, 13].
Увеличение заболеваемости острым синуситом и частые рецидивы хронического (особенно после хирургического лечения), тяжелые и опасные для жизни осложнения предопределяют актуальность своевременной диагностики и адекватного лечения данного заболевания. В связи с тем, что положительный результат лечения напрямую зависит от достоверного и своевременно установленного диагноза, разработка и применение высокоэффективных и экономически доступных средств диагностики ПНС представляет собой актуальную задачу современной оториноларингологии.
Цель нашего исследования — изучение видов и количества технических и врачебных ошибок при визуальной диагностике рентгенограмм у больных ПНС.
Материал и методы
Мы провели оценку качества выполнения рентгенологического исследования ОНП и точности визуальной интерпретации изображений рентгеновского снимка врачами-клиницистами крупного ЛОР-стационара с применением разработанной нами (с соавт.) программы «DialPRO» (уведомление ФИПС, вх. № 050909, рег. № 2014131689 от 30.07.2014).
Выборка составила 275 больных, находившихся на стационарном лечении в период с января 2012 г. по декабрь 2013 г. Все рентгеновские изображения были оцифрованы с помощью двухлампового сканера, обработаны в программе ACDsee v 17.0 для улучшения качества изображения и сохранены на персональном компьютере в виде отдельного файла.
Результаты и обсуждение
После обработки изображений было выявлено следующее.
1. 9 (3,2%) рентгеновских снимков являются неинформативными ввиду наложения изображения пирамид височных костей на область верхнечелюстных пазух (рис. 1).
2. В 25 (9,0%) случаях не было соблюдено время экспозиции, в связи с чем рентгеновские снимки были сильно засвечены (рис. 2).
3. В 8 (2,9%) случаях рентгенография выполнена с нарушением методики, т. е. отмечалось изменение угла прохождения пучка рентгеновского излучения к плоскости черепа (рис. 3).
4. 42 (15,3%) рентгенограммы не подлежали полноценной диагностике, так как речь шла о некачественном выполнении снимков.
Таким образом, большинство (9,0%) ошибок связаны с неверным временем экспозиции, что объясняет важность установки цифровых рентгеновских аппаратов, которые могут устранить данную ошибку, что приведет к снижению числа неинформативных снимков.
Нами в программе «DialPRO» были обработаны 233 (74,7%) рентгеновских изображения при постановке диагноза экссудативного процесса с необходимостью пункции верхнечелюстной пазухи или трепанопункции лобной пазухи. Полученные во время вмешательств результаты сопоставлены с предварительным диагнозом, поставленным в ходе наших исследований и представленных клиницистами отделений.
В ходе исследования и сопоставления данных выяснено, что в 202 (86,7%) случаев имелось совпадение клинического диагноза с диагнозом, полученным посредством денситометрии, и только у 31 (13,3%) пациента выявлено расхождение диагнозов, связанное с группой клинических и технических причин.
Выводы
1. В 15,3% случаев обзорная рентгенография (в полуаксиальной проекции) ОНП выполнялась технически неполноценно, что непосредственно влияло на постановку диагноза.
2. В 13,3% случаев неправильная визуальная оценка рентгенограмм ОНП была неверно истолкована клиницистами, принимающими решение по лечению больных.
Конфликт интересов отсутствует.
Участие авторов:
Концепция и дизайн исследования: А.В.
Сбор и обработка материала, написание текста и редактирование: А.В., С.П.
Статистическая обработка данных: С.П.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.
Самым распространённым внеротовым обследованием в настоящее время является панорамная рентгенография. Сегодня данный способ диагностики позволяет получить изображения с уменьшением воздействия излучения и низкой стоимостью, благодаря развитию технологий медицинского рентгеновского оборудования.
Однако этот метод требует точного соблюдения алгоритма позиционирования пациента.
Грамотные действия оператора во время проведения исследований может свести к минимуму облучение пациента. Обратная ситуация с неправильным выполнением алгоритма сканирования специалистом и/или пациентом может привести к получению рентгенографического изображения неудовлетворительного качества, что также может привести к ошибочному диагнозу и разработке неадекватного плана лечения.
Поскольку ошибки позиционирования пациента являются самым частым видом ошибок при панорамной рентгенографии в данной статье мы постарались продемонстрировать наиболее часто встречающиеся из них.
Самые частые ошибки позиционирования, обнаруженные на панорамных рентгенограммах
можно разделить на пять групп:
1. Суммация тени позвоночника на резцы и клыки обеих челюстей, в виде наложения белых полупрозрачных теней в середине снимка.
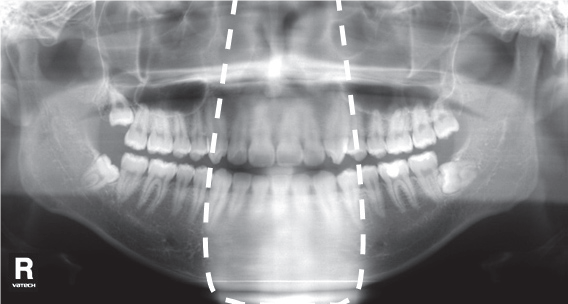
Рис. 1. Наложение темной тени на верхушки зубов верхней челюсти.
Одна из самых частых ошибок на снимках. Связана с положением шейного отдела позвоночника у пациента во время сканирования.
Что делать:
— Попросите пациента выпрямить шейный отдел позвоночника
2. Наложение темной тени на верхушки зубов верхней челюсти.
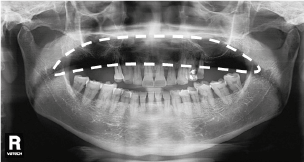
Рис. 2. Наложение темной тени на верхушки зубов верхней челюсти.
Возникает за счет проекции воздуха в ротовой полости.
Что делать:
— Непосредственно перед началом экспозиции попросите пациента поднять кончик языка к нёбу.
3. Нечеткость контуров структур по всему полю сканирования, за счет движения пациента.
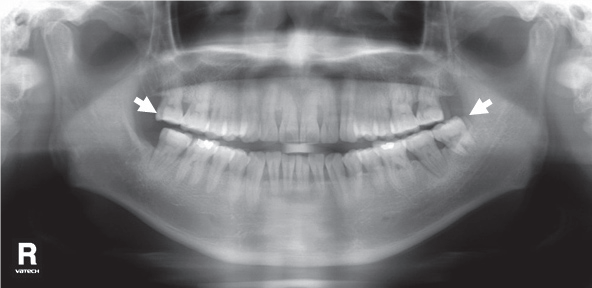
Рис. 3. Нечеткость контуров структур по всему полю сканирования.
Динамическую нерезкость достаточно легко определить на изображении, поскольку практически все анатомические структуры будут иметь двойные нечеткие контуры по всему полю изображения.
Что делать:
— проинструктировать пациента о необходимости оставаться неподвижным во время сканирования.
4. Искажения связанные с неправильным положением головы
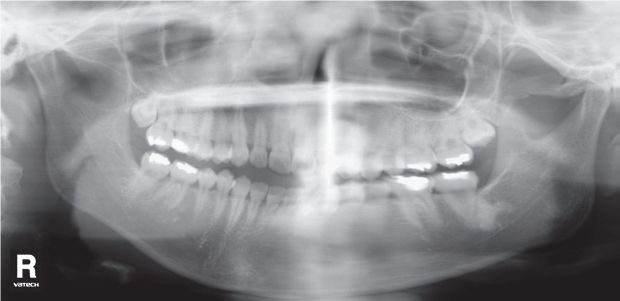
Рис. 4. Искажения связанные с неправильным положением головы.
Данная ошибка имеет множество вариантов искажений. Это происходит, когда оператор выставил навигационные лазеры неточно, либо пациент смещает голову во время экспозиции.
Что делать:
— Ориентирование головы пациента по вертикальному, горизонтальному и клыковому лазерам обеспечивает четкие снимки и нивелирует подобные искажения.
Лучи должны соответствовать следующим линиям:
1 — медиальная линия лица
2 – линия Франкфурта
3 – средняя линия клыка
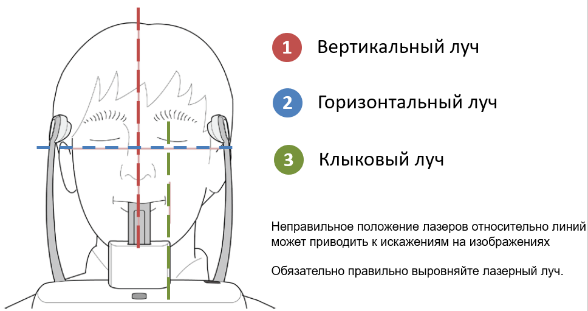
Рис. 5. Ориентирование головы пациента по вертикальному, горизонтальному и клыковому лазерам.
5. Несоответствие параметров экспозиции Kv, mA.
Рис. 6, Рис.7. Искажения из-за несоответствия параметров экспозиции Kv, mA.
Нужно сказать, что данная ошибка, к счастью, возникает не так часто. Выбор настроек экспозиции осуществляется в автоматическом режиме, благодаря информации о дате рождения пациента из его карточки. Однако, в случае, когда данный параметр остается не заполненным, параметры экспозиции могут быть выбраны неадекватно относительно пациента.
Что делать:
— На подготовительном этапе исследования при создании карточки пациента укажите дату рождения пациента.
— Если настройки экспозиции избыточны (рис А) – уменьшите Kv, mA.
— Если настройки экспозиции недостаточны – увеличьте Kv, mA
Необходимо отметить, что приведенные в статье ошибки могут комбинироваться и встречаться на изображении после одного сканирования, что приводит к повторной экспозиции, поэтому оператору следует провести инструктаж пациента о порядке проведения обследования.
Рис. 8. Пример обзорного снимка ротовой полости
Помните, что панорамная рентгенография – это рутинное обследование в стоматологических клиниках. Следовательно, процедура получения изображения должна выполнятся надлежащим образом для получения приемлемого качества изображения для диагностики.
Правильно ли сделали рентген?
Правильное проведение рентгеновских исследований: основные этапы и рекомендации. Узнайте, что стоит знать о качественном выполнении рентгенографии и какие ошибки в ней следует избегать.
Рентген – одно из самых распространенных методов исследования в медицине, используемое для диагностики различных заболеваний и состояний организма. Этот метод основан на использовании рентгеновского излучения, которое проникает через ткани тела и создает изображение на специальной пленке или экране. Качество рентгеновского изображения и его интерпретация имеют решающее значение для точной диагностики и правильного лечения пациента.
Правильное выполнение рентгена является неотъемлемой частью обеспечения диагностической точности и безопасности. Небрежность или непрофессионализм в выполнении этой процедуры может привести к искажению искомых данных или, еще хуже, к получению неверной информации о состоянии пациента, что может привести к неправильным решениям врача. Кроме того, неправильное выполнение рентгена может быть вредным для здоровья пациента, причинить непредсказуемые последствия и даже повлечь за собой развитие рака из-за избыточной дозы радиации.
Процесс правильного выполнения рентгена включает несколько важных шагов: правильную установку пациента, оптимальную экспозицию, правильное позиционирование рентгеновской аппаратуры и правильную интерпретацию полученных изображений. Все это требует отличных навыков и знаний со стороны медицинского персонала, работающего с рентгеном. Кроме того, не менее важно поддерживать оборудование в отличном состоянии и проводить регулярные проверки его качества, чтобы убедиться в его правильной работе и обеспечить безопасность пациента.
Значимость качественного рентгена: точность диагностики и безопасность
Рентген является одним из наиболее важных методов диагностики в медицине. Качество и правильное выполнение рентгеновского исследования имеют решающее значение для точности постановки диагноза и безопасности пациента.
Один из ключевых аспектов качественного рентгеновского исследования — это точность полученных изображений. Четкость и детализация рентгенограммы позволяют врачу увидеть даже мелкие отклонения или изменения в структурах органов и тканей, что значительно повышает вероятность правильного диагноза. Кроме того, правильное позиционирование пациента и исправная экспозиция при съемке также способствуют точному изображению, что облегчает интерпретацию результатов исследования.
Безопасность пациента также является важным аспектом качественного рентгеновского исследования. Правильное применение аппаратуры, применение защитного снаряжения и контроль дозы облучения играют важную роль в снижении риска возникновения нежелательных побочных эффектов. Квалифицированный медицинский персонал должен строго соблюдать протоколы безопасности, чтобы минимизировать потенциальные опасности, связанные с диагностическими процедурами.
Конечно, мы не можем забывать о доступности рентгеновского исследования. Благодаря его качественному выполнению возможно旧 беспрепятственное получение достоверных результатов диагностики, что позволяет своевременно обнаружить и лечить различные заболевания.
В заключение, ведущая роль рентгеновского исследования в медицинской диагностике делает качество его выполнения крайне важным. Точность результатов и безопасность пациента являются ключевыми аспектами, которые необходимо учитывать при выполнении рентгеновского исследования, чтобы достичь наилучших результатов.
Видео по теме:
Влияние качества рентгеновских снимков на точность диагностики
Качество рентгеновских снимков имеет огромное значение для правильной диагностики заболеваний. Недостаточное качество снимков может привести к ошибочным интерпретациям и неправильному определению диагноза.
Один из основных факторов, влияющих на качество рентгеновских снимков, это уровень экспозиции. Недостаточная или избыточная экспозиция может сделать снимок нечитаемым или искаженным. Важно балансировать уровень экспозиции так, чтобы изображение было четким и содержало достаточно информации для анализа.
Кроме уровня экспозиции, также важно учитывать факторы, связанные с техникой и оборудованием, используемыми при проведении рентгеновского исследования. Необходимо правильно выставить параметры аппарата, такие как время экспозиции, кВ и мА, чтобы получить наиболее качественные снимки.
Еще одним фактором, определяющим качество рентгеновских снимков, является позиционирование пациента и правильное расположение аппарата. Неправильное положение или недостаточная фиксация пациента может привести к искажению изображения, что сделает его непригодным для диагностики.
Важно также отметить, что качество рентгеновских снимков может варьироваться в зависимости от опыта и квалификации радиолога, который проводит их анализ. Даже при получении высококачественных снимков, неверная интерпретация или пропуск мелких деталей может привести к неправильной диагностике.
Все эти факторы подчеркивают важность правильного выполнения рентгеновских снимков и их дальнейшего анализа специалистом с высокой квалификацией. Только при соблюдении всех параметров и требований можно достичь высокой точности диагностики и обеспечить безопасность пациента.
Гос. поликлиники и больницы
0%
Частные клиники и мед. центры
0%
Опасности некачественного рентгена для пациента
Некачественное выполнение рентгеновского исследования может представлять опасность для здоровья пациента. Недостаточная точность изображений может привести к неправильной диагностике и, как следствие, неправильному лечению. Это может привести к ухудшению состояния пациента, неэффективному лечению и даже к осложнениям.
Несоблюдение правил и нормативов в процессе рентгеновского исследования может также привести к повышенной радиационной нагрузке для пациента. Излишняя доза рентгеновского излучения может оказать отрицательное воздействие на организм, включая возможность развития радиационных заболеваний и повреждения генетического материала клеток.
Кроме того, некачественный рентген может быть связан с некомфортными условиями для пациента. Неправильная позиция или неправильное фокусное расстояние могут вызывать дискомфорт или даже болевые ощущения во время проведения исследования. Это может приводить к неправильной позиции пациента и, как следствие, искажению результатов исследования.
Важно подчеркнуть, что качество рентгеновского исследования напрямую зависит от профессионализма и опыта медицинского персонала. Пациентам следует обратить внимание на репутацию и квалификацию специалистов, проводящих рентгеновские исследования, и не стесняться задавать вопросы о качестве и безопасности проводимых процедур.
Инструменты и технологии для повышения качества рентгена
Повышение качества рентгеновских изображений является важным аспектом диагностики и безопасности. Существует ряд инструментов и технологий, которые могут использоваться для достижения этой цели.
1. Высококачественное оборудование: Использование современных рентгеновских аппаратов и прогрессивных технологий позволяет получать более четкое и подробное изображение. Новые модели рентгеновских аппаратов обеспечивают высокую разрешающую способность и низкую дозу радиации, что положительно влияет на точность диагностики и безопасность пациента.
2. Минимизация движения: Быстрые движения пациента во время съемки могут привести к искажению изображения и потере деталей. Использование специальных фиксаторов и функций фиксации на рентгеновском аппарате позволяет минимизировать движение пациента и повысить качество рентгеновского изображения.
3. Оптимальные настройки: Правильная настройка параметров съемки, таких как время экспозиции, мощность рентгеновского излучения и фокусное расстояние, играет важную роль в получении качественного рентгеновского изображения. Оператор должен иметь достаточное знание и опыт для правильной настройки оборудования в соответствии с конкретной ситуацией.
4. Использование конtroc: Контрастные вещества могут быть использованы для улучшения видимости определенных структур на рентгеновских изображениях. Использование конtroc может помочь выявить опухоли, инфекции или другие аномалии, которые могут быть сложно видны на обычном рентгеновском изображении.
5. Программное обеспечение для обработки изображений: Современное программное обеспечение для обработки и анализа рентгеновских изображений позволяет улучшить их качество. Это включает в себя функции улучшения контрастности, удаления шума и повышения резкости изображений. Применение такого программного обеспечения помогает повысить точность диагностики и облегчает интерпретацию рентгеновских снимков.
Использование указанных инструментов и технологий способствует повышению качества рентгеновских изображений, что в свою очередь приводит к более точной диагностике и повышению безопасности пациентов.
Роль профессионального рентгенолога в получении точных результатов
Профессиональный рентгенолог играет важную роль в обеспечении точных результатов рентгеновских исследований. Он обладает глубокими знаниями и навыками в области интерпретации рентгеновских снимков, а также обучен узнавать особенности разных типов тканей и структур, которые могут быть видны на рентгенограммах.
Рентгенолог должен уметь правильно распознавать отклонения от нормы и оценивать их степень значимости. Он должен учитывать различные факторы, такие как возраст пациента, его пол, предыдущие заболевания и т. д. Все это помогает рентгенологу делать верные выводы и давать диагнозы на основе рентгенограмм.
Кроме того, профессиональный рентгенолог должен быть внимательным и ответственным. Он должен следить за качеством полученных рентгеновских снимков, чтобы они были четкими и информативными. Он должен быть внимателен к деталям и уметь обнаруживать малейшие признаки заболеваний, которые могут быть неочевидны на первый взгляд.
Роль профессионального рентгенолога также связана с обеспечением безопасности пациента. Он должен знать и соблюдать все правила и протоколы по защите от радиации, чтобы минимизировать потенциальные риски для пациента и себя.
В целом, роль профессионального рентгенолога в получении точных результатов рентгеновских исследований невозможно переоценить. Он является ключевым специалистом, который помогает врачам провести правильную диагностику и выбрать наиболее эффективное лечение для пациента.
Какие заболевания можно выявить при помощи рентгена
Рентгеновское исследование является одним из основных методов диагностики многих заболеваний и состояний организма. Простота и доступность этого метода позволяют выявить различные патологии, которые могут быть невидимы при обычном осмотре.
С помощью рентгена можно обнаружить различные виды переломов — от простых до сложных, а также определить их природу и степень травмы. Он также позволяет выявить переломы, которые могут быть скрыты или необработаны правильно.
Рентгеновское исследование может также помочь выявить смещение и деформации костей, что позволяет определить наличие различных деформаций, таких как сколиоз или кифоз. Кроме того, рентген может использоваться для диагностики остеопороза.
Рентген также играет важную роль в диагностике различных заболеваний органов грудной клетки, таких как пневмония, рак легких, туберкулез и т.д. При помощи этого метода можно также выявить различные нарушения работы органов пищеварительной системы, такие как язва желудка или кишечника, опухоли и камни в желчном пузыре.
Благодаря рентгену можно также обнаружить различные заболевания и состояния внутренних органов таза и головы. Например, аппарат-рентгенография может использоваться для выявления различных патологий почек и мочевого пузыря, определения камней в них, опухолей, нарушений функции.
Таким образом, рентгеновское исследование играет важную роль в диагностике многих заболеваний и состояний организма, позволяя выявить патологии, которые могут быть невидимы при обычном осмотре. Этот метод является надежным инструментом для оценки состояния скелетной системы и внутренних органов, что позволяет проводить эффективное лечение и предотвратить возможные осложнения.
Подробный анализ структурных изменений на рентгеновском снимке
Рентгеновский снимок является ценным инструментом для визуализации структурных изменений в тканях и органах человеческого тела. При правильном выполнении рентгена и точном анализе полученных изображений можно выявить различные патологии и заболевания, что позволяет своевременно начать их лечение.
При подробном анализе рентгеновского снимка врач исследует различные аспекты изображения, включая размеры, форму и плотность структурных элементов. Изменения в размерах и форме могут указывать на различные деформации, опухоли или травмы. Плотность структур отражает их состав и может указывать на наличие костей, жидкости, опухолевых образований или воспалительных процессов.
Для выявления структурных изменений на рентгеновском снимке врач может использовать различные методы и инструменты. Один из них — сравнительный анализ снимков, полученных в разное время. Это позволяет отследить динамику заболевания и оценить эффективность проводимого лечения.
Важным аспектом при анализе рентгеновского снимка является учет клинических данных и симптомов пациента. Врач должен учесть все сопутствующие факторы и провести комплексное исследование, чтобы сделать точный диагноз и назначить соответствующее лечение.
В заключение, подробный анализ структурных изменений на рентгеновском снимке играет важную роль в диагностике заболеваний и принятии решений о лечении. Врачи должны быть внимательными и тщательными при изучении каждого деталя снимка, чтобы не упустить никаких изменений, которые могут указывать на наличие патологического процесса в организме пациента.
Сравнительный анализ качества рентгена разных медицинских учреждений
Рентгеновские исследования являются неотъемлемой частью современной медицины и играют важную роль в диагностике различных заболеваний. Однако качество выполнения рентгенографий может существенно различаться в зависимости от медицинского учреждения, где эти исследования проводятся.
Важным показателем качества рентгеновских снимков является их диагностическая точность. Она определяет, насколько надежно можно доверять результатам исследования. При неправильном выполнении рентгена может возникнуть искажение изображения, что приведет к неправильной диагностике и назначению неподходящего лечения.
Кроме того, качество рентгеновских исследований непосредственно связано с безопасностью пациента. Неправильное позиционирование пациента или использование неподходящих параметров облучения может привести к излишнему облучению, что наносит вред здоровью человека.
Сравнивая качество рентгена разных медицинских учреждений, можно выявить различия и определить, в каких местах проводятся более точные и безопасные исследования. Для этого можно обратить внимание на оснащенность учреждения современной техникой, квалификацию врачей-рентгенологов, а также наличие контроля качества проводимых исследований.
Стандарты качества рентгеновских изображений
Качество рентгеновских изображений является одним из ключевых факторов, влияющих на диагностическую точность и безопасность медицинских исследований. Существуют различные стандарты и рекомендации, которым должны соответствовать рентгеновские изображения, чтобы быть пригодными для клинической интерпретации.
Один из основных стандартов качества рентгеновских изображений — это разрешение. Оно определяет способность рентгеновского изображения передавать детали и мелкие аномалии внутренних органов или тканей. Чем выше разрешение, тем более четкие детали можно увидеть на изображении.
Другой важный стандарт — это контрастность изображения. Идеальное рентгеновское изображение должно иметь хорошую контрастность, чтобы различить разные структуры и ткани. Слабая контрастность может привести к невозможности выявления определенных аномалий или ошибочной их интерпретации.
Однако высокое разрешение и контрастность могут быть нежелательными, если они сопровождаются избыточным дозированием радиации. Поэтому третий стандарт — это доза излучения. Рентгеновские изображения должны быть сделаны с минимально необходимой дозой излучения, чтобы обеспечить диагностическую информацию и минимизировать риски для пациента.
Все эти стандарты подробно описаны в специальных руководствах и нормативных документах, которые используются в медицинской практике. Соблюдение этих стандартов позволяет обеспечить высокую диагностическую точность и безопасность при выполнении рентгеновских исследований.
Взаимосвязь между качеством рентгена и эффективностью лечения
Рентгеновское исследование является важной методикой для диагностики и контроля заболеваний. Качество выполненного рентгеновского снимка непосредственно влияет на эффективность дальнейшего лечения пациента.
Качественно выполненный рентгеновский снимок обеспечивает диагностическую точность, которая является ключевым фактором для определения правильного диагноза и выбора наиболее эффективного лечебного подхода. Четкость и детализация изображения позволяют врачу увидеть даже мелкие патологические изменения, которые могут быть незаметны на некачественном снимке.
Безопасность также является важным аспектом при выполнении рентгенологического исследования. Точное позиционирование пациента, минимальное излучение и правильная экспозиция помогают снизить риски для пациента и персонала. Качественный рентгеновский снимок позволяет избежать повторных процедур, что экономит время и ресурсы.
В целом, правильное выполнение рентгена является неотъемлемой частью диагностики и лечения пациента. Большая доля эффективности лечебных мероприятий зависит от качества рентгеновского снимка, поэтому необходимо придерживаться установленных протоколов и требований для обеспечения высокой диагностической точности и безопасности пациента.
Оптимизация дозы излучения при проведении рентгенологических исследований
Оптимизация дозы излучения является важным аспектом рентгенологических исследований, поскольку высокая доза излучения может быть вредна для организма человека. Правильное выполнение рентгена позволяет снизить дозу излучения до минимально необходимого уровня, при этом не ухудшая диагностическую точность исследования.
Для оптимизации дозы излучения необходимо применять современное оборудование, которое позволяет получать изображения высокого качества при минимальной дозе излучения. Также важно обучение и квалификация медицинского персонала, чтобы они могли правильно позиционировать пациента и выбирать оптимальные параметры снимка, с учетом конкретной задачи и телосложения пациента.
Еще одним способом оптимизации дозы излучения является применение специализированных программ и алгоритмов обработки изображений. Они позволяют повысить контрастность и четкость изображения, что позволяет получить диагностически значимые данные при более низкой дозе излучения.
Кроме того, при проведении рентгенологических исследований важно применять принцип ALARA (As Low As Reasonably Achievable) — как можно ниже, насколько это разумно. Этот принцип подразумевает выбор минимально необходимой дозы излучения, которая будет достаточной для получения требуемой диагностической информации.
Важно осознавать, что оптимизация дозы излучения при проведении рентгенологических исследований является взаимным процессом между пациентом и врачом. Пациент должен быть готов сотрудничать и соблюдать указания врача, а врач должен быть компетентным и заботливым, чтобы обеспечить безопасность и точность диагностики при минимальной дозе излучения.
Технические средства контроля качества рентгена
Для обеспечения высокой диагностической точности и безопасности при проведении рентгенологических исследований необходимо использование специальных технических средств контроля качества рентгена. Они позволяют осуществлять проверку и регулировку параметров радиологического оборудования, а также обеспечивают эффективное и безопасное использование рентгеновского излучения.
Одним из основных средств контроля качества рентгена является дозиметр. Этот прибор позволяет измерять дозу излучения, которое получает пациент при рентгенологическом исследовании. Дозиметр используется для мониторинга дозы излучения и предотвращения возможности переизлучения пациента. Он помогает контролировать дозу излучения в соответствии со стандартами безопасности и предотвращает превышение допустимых норм.
Для проверки качества рентгеновского оборудования также используются фантомы. Фантомы – это специальные детали из различных материалов, которые имитируют различные ткани и органы человека. Они позволяют регулировать численно-значимые параметры исследуемого оборудования, такие как разрешающая способность, контрастность и линейные размеры изображения. Кроме того, фантомы позволяют проверить геометрию источников излучения и качество изображения, что является важными факторами для достижения высокой диагностической точности.
Для обеспечения правильного позиционирования пациента и исследуемой области применяются специальные позиционеры. Они представляют собой наборы шаблонов и фиксаторов, позволяющих контролировать положение пациента и обеспечивать его стабильность во время проведения рентгенологического исследования. Позиционеры помогают исключить смещение и искажение изображения, что существенно повышает его диагностическую точность.
Роль аутсорсинга в повышении качества и безопасности рентгенологических услуг
Аутсорсинг играет важную роль в повышении качества и безопасности рентгенологических услуг. Компании, занимающиеся аутсорсингом рентгеновских исследований, специализируются на выполнении рентгенограмм, имеют высококвалифицированных специалистов и современное оборудование.
При обращении к аутсорсинговым компаниям, пациенты могут быть уверены в том, что получат профессиональное и качественное рентгеновское исследование. Специалисты компании внимательно изучают особенности каждого случая, следят за всеми требованиями по качеству и безопасности, а также применяют современные методики для получения наиболее точной и полной информации.
Также аутсорсинговые компании вкладывают значительные усилия в обеспечение безопасности рентгенологических услуг. Они применяют строгие меры контроля качества, проверяют оборудование на соответствие нормам и требованиям, следят за профессиональным развитием своих специалистов, а также выполняют все рекомендации по безопасности в рамках процесса получения и интерпретации рентгеновских снимков.
Аутсорсинг позволяет повысить доступность и эффективность рентгенологических услуг. Заключение договора с аутсорсинговой компанией позволяет медицинским учреждениям сократить время ожидания результатов исследований, улучшить квалификацию внутренних специалистов, а также расширить спектр услуг, предоставляемых пациентам.
Получение качественного рентгена: требования к медицинскому оборудованию
Качество рентгеновского изображения напрямую зависит от качества медицинского оборудования, которое используется для его получения. Поэтому при выборе рентгеновской аппаратуры необходимо учитывать ряд требований, чтобы обеспечить высокую диагностическую точность и безопасность процедуры.
Первым требованием является высокое разрешение рентгеновского изображения, то есть способность оборудования передавать детали с высокой степенью точности. Это особенно важно при диагностике заболеваний, требующих выявления маленьких изменений и патологических процессов.
Кроме того, медицинское оборудование должно быть удобным и простым в использовании. Врачам и техническому персоналу необходимо иметь возможность легко настраивать режимы работы аппаратуры, выбирать необходимые параметры экспозиции и получать надежные результаты.
Важным требованием является также минимизация дозы облучения пациентов. Современное медицинское оборудование должно обеспечивать оптимальное сочетание максимальной диагностической точности и минимальной дозы облучения, чтобы не наносить дополнительных вредных воздействий на пациента.
Еще одним важным требованием к медицинскому оборудованию является возможность получать рентгеновские изображения в различных проекциях. Это позволяет врачам получить более полное представление о состоянии пациента и более точно диагностировать заболевания.
И наконец, надежность и безопасность медицинского оборудования играют ключевую роль. Оно должно соответствовать всем стандартам и требованиям безопасности, чтобы предотвратить возможность аварий и несчастных случаев во время проведения рентгенологических исследований.
Консультационная поддержка рентгенологов для достижения точности диагностики
Правильное выполнение рентгенологического исследования является важным исходным этапом точной диагностики различных заболеваний. Однако, иногда возникают ситуации, когда рентгенологу требуется дополнительная консультационная поддержка для достижения максимальной точности в интерпретации изображений.
Консультационная поддержка предлагает рентгенологам возможность обсуждать сложные случаи с опытными коллегами или специалистами в определенных областях медицины. Это позволяет уточнить диагноз и определить оптимальную тактику лечения. С помощью такой поддержки можно повысить диагностическую точность и уверенность в принятых решениях.
Консультационная поддержка может быть предоставлена как внутри отделения рентгенологии, где работают несколько специалистов, так и удаленно через специализированные онлайн-платформы и сервисы связи. В случае, если рентгенолог сталкивается с редкими или сложными патологиями, такая поддержка может быть особенно полезной.
Однако, для эффективной консультационной поддержки необходимо соблюдать некоторые принципы. Во-первых, важно предоставить рентгенологу доступ к полной медицинской истории пациента, включая результаты предыдущих обследований и анализы. Это поможет консультанту более точно оценить ситуацию и дать рекомендации.
Во-вторых, при предоставлении консультационной поддержки необходимо учитывать различные факторы, такие как возраст пациента, сопутствующие заболевания, особенности их течения и потенциальные осложнения. Эта информация поможет более точно и адекватно оценить результаты рентгенологического исследования.
Таким образом, консультационная поддержка рентгенологов может существенно повысить точность диагностики и улучшить пациентский исход. Она предлагает возможность консультироваться с опытными коллегами и использует современные технологии для удаленного взаимодействия. Комбинация опыта, знаний и консультационной поддержки способствует более эффективной работе рентгенологов и позволяет достигнуть высокого уровня диагностической точности.
Инновации в области рентгенологии для повышения качества работы
В современной медицине рентгенология занимает важное место в процессе диагностики и лечения пациентов. Для повышения качества работы в этой области появляются постоянные инновации и технологические решения, которые делают процесс обследования более точным и безопасным.
Одной из инноваций, сделавших значительный вклад в развитие рентгенологии, является цифровая рентгенография. Она позволяет получать изображения с высоким разрешением и качеством, что существенно улучшает диагностическую точность. Кроме того, численная обработка данных и возможность анализа изображений с помощью компьютерных программ позволяют рентгенологам делать более точные и детальные выводы.
Еще одной инновацией, улучшающей качество работы рентгенологии, является внедрение трехмерной визуализации. Благодаря этой технологии рентгенологи получают возможность более полного и точного изучения структуры органов и тканей пациентов. Трехмерная визуализация также позволяет более эффективно планировать операции и проводить сложные манипуляции, минимизируя возможные риски и повышая уровень безопасности.
Еще одной значимой инновацией является разработка более безопасных методов проведения рентгенологических исследований. В частности, появление цифровых систем позволяет снизить дозу радиации, которой подвергается пациент, при этом сохраняя высокую диагностическую точность. Благодаря этому, рентгенологические исследования становятся более безопасными и доступными для пациентов.
В заключение, инновации в области рентгенологии позволяют повышать качество работы и диагностическую точность, а также обеспечивать большую безопасность процедур для пациентов. Цифровая рентгенография, трехмерная визуализация и снижение дозы радиации – только некоторые из новшеств, которые делают рентгенологию современной, эффективной и безопасной ветвью медицины.
Индивидуальный подход к выбору метода рентгенологического исследования
При выполнении рентгенологического исследования важно принять во внимание индивидуальные особенности пациента, его возраст, заболевания и текущее состояние здоровья. Различные методы рентгенологии могут быть использованы в зависимости от конкретной клинической ситуации.
Один из основных принципов выбора метода рентгенологического исследования — достижение высокой диагностической точности при минимальном воздействии на пациента. Например, при рентгеновском обследовании детей и беременных женщин особое внимание уделяется выбору метода исследования, который обеспечивает достаточную информативность при минимальном воздействии на организм.
Другой важный фактор, который учитывается при выборе метода рентгенологического исследования, — это область, которую необходимо изучить. Например, для исследования грудной клетки часто используют рентгенографию, а для исследования пищеварительной системы — контрастные методы рентгенологии, такие как рентгеноконтрастная улучшенная компьютерная томография (CT).
Индивидуальный подход к выбору метода рентгенологического исследования также может включать учет особенностей пациента, таких как его физическая форма и позиция тела, что позволяет получить максимально точное изображение нужного участка тела. Для этого могут использоваться различные техники позиционирования, например, при обследовании позвоночника.
Итак, выбор метода рентгенологического исследования требует рассмотрения множества факторов, включая физиологические особенности пациента, область исследования и необходимость получения максимально точной информации при минимальном воздействии. Только индивидуальный подход к выбору метода может обеспечить высокую диагностическую точность и безопасность рентгенологического исследования.
Как пациенты могут повлиять на качество рентгеновского исследования
Соблюдение инструкций врача. Один из основных способов, которыми пациенты могут повлиять на качество рентгеновского исследования — это следовать инструкциям и рекомендациям, которые дают врачи. Пациенты должны полностью сотрудничать с медицинским персоналом и выполнять все указания, например, снимать ювелирные изделия или металлические предметы, снимать одежду или аксессуары, которые могут мешать получению качественного рентгеновского снимка.
Информирование о состоянии здоровья. Другой важный момент — это сообщение о всех противопоказаниях и предыдущих заболеваниях, которые могут повлиять на качество рентгеновского исследования. Такая информация может быть полезна для оценки эффективности процедуры и выбора подходящих методов исследования.
Контроль за дозой радиации. Пациенты могут также повлиять на качество рентгеновского исследования, контролируя дозу радиации, которой они подвергаются. Рентгенологи стремятся использовать минимально необходимую дозу радиации для получения диагностического снимка без ущерба для пациента. Поэтому важно сообщить врачу о предыдущих рентгеновских исследованиях и обеспечить необходимую информацию для исполнения надлежащей дозы исследования.
Соблюдение условий хранения рентгеновских снимков. Важный аспект, который иногда может быть вынесен на пациента, это правильное хранение полученных рентгеновских снимков. Это может включать защиту от воздействия влаги, ультрафиолетового излучения или механических повреждений. Сохранение снимков в хорошем состоянии помогает врачам правильно и точно интерпретировать результаты исследования.
Оценка качества и безопасность рентгенологических услуг со стороны пациента
Оценка качества и безопасности рентгенологических услуг является важным аспектом для пациентов, которым требуется проведение рентгенологических исследований. Ведь правильно выполненный рентген может существенно повлиять на диагностическую точность и результативность данной процедуры.
Пациенты ожидают, что рентгенологические услуги будут осуществляться квалифицированными специалистами в соблюдением всех необходимых норм и правил безопасности. Качество рентгенологических услуг оценивается по нескольким критериям:
- Квалификация и опытность персонала: пациенты хотят быть уверены, что рентген будет проведен опытным и хорошо подготовленным специалистом.
- Качество медицинского оборудования: пациенты ожидают использования современного и надежного оборудования, которое позволит получить точные результаты и минимизировать воздействие излучений.
- Соблюдение правил безопасности: пациенты ожидают, что будут предприняты все необходимые меры для защиты от излучений, включая использование защитных экранов и фартуков.
Пациенты также могут оценивать качество и безопасность рентгенологических услуг по своему личному опыту и ощущениям во время процедуры. Важно, чтобы пациенты чувствовали себя комфортно и удобно во время рентгенологического исследования и чтобы у них не было никаких негативных последствий после процедуры.
Все эти аспекты оценки качества и безопасности рентгенологических услуг помогают пациентам принимать информированные решения и выбирать надежные и профессиональные медицинские учреждения для проведения рентгенологических исследований.
Вопрос-ответ:
Какова диагностическая точность рентгена?
Диагностическая точность рентгена зависит от многих факторов, таких как квалификация специалиста, качество оборудования и правильность выполнения процедуры. Врач-рентгенолог должен иметь обширные знания в области интерпретации рентгеновских снимков, чтобы правильно определить патологические изменения на изображении. Если рентген исполнен правильно и проанализирован опытным специалистом, то диагностическая точность может достигать высоких показателей, помогая обнаружить различные заболевания и состояния пациента.
Какие возможные последствия неправильно выполненного рентгена?
Неправильно выполненный рентген может привести к различным негативным последствиям. Если процедура выполняется неквалифицированным специалистом или оборудование используется неправильно, это может привести к недостаточному качеству изображения. Низкое качество рентгеновского снимка может затруднить интерпретацию врачом-рентгенологом и привести к ошибочной диагностике. Кроме того, неправильно выполненный рентген может представлять опасность для здоровья пациента, в том числе повреждение лучевого оборудования, облучение неправильной области тела или использование неправильной дозы радиации.
Что может повлиять на качество рентгеновского изображения?
Качество рентгеновского изображения зависит от различных факторов. Во-первых, важно правильно позиционировать пациента перед проведением процедуры. Неправильная позиция может привести к искажениям изображения и затруднить интерпретацию врачом. Во-вторых, оборудование должно быть правильно настроено и поддерживаться в рабочем состоянии. Если оборудование не настроено или не обслуживается, это может отразиться на качестве изображения. Наконец, оценке качества рентгеновского изображения способствуют опытность и знания врача-рентгенолога.
Каким образом рентген способствует безопасности пациента?
Рентген является одним из наиболее доступных и информативных методов диагностики. Благодаря рентгеновским снимкам врач может получить информацию о состоянии внутренних органов и костной структуры пациента. Это позволяет диагностировать различные заболевания и травмы, определить степень их тяжести и принять соответствующие меры лечения. Рентген также позволяет контролировать эффективность терапии и динамику процессов в организме пациента. При правильном выполнении и интерпретации рентгена минимизируется риск неправильной диагностики и ошибочного или неграмотного лечения, что является важным фактором в обеспечении безопасности пациента.
Каковы современные достижения в области рентгенологии?
Современная рентгенология постоянно развивается и внедряет новые технологии и методы обработки изображений. Например, цифровая рентгенография позволяет получить более четкие и детализированные изображения, что улучшает диагностическую точность. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют получить трехмерные изображения внутренних органов и тканей, что позволяет более точно определить патологические изменения. Также существуют методы исследования, например, дентальный рентген, маммография и рентгенография костей. Все эти достижения способствуют повышению точности и безопасности рентгеновских исследований.
- Research article
- Open Access
- Published:
- Amit Wasudeo Bhandarkar1,
- Seung Woo Suh1,
- Jae Young Hong2,
- Jin Ho Hwang3 &
- …
- Chang Hwa Ham1
Journal of Orthopaedic Surgery and Research
volume 9, Article number: 101 (2014)
Cite this article
-
4035 Accesses
-
13 Citations
-
3 Altmetric
-
Metrics details
Abstract
Background
Risser’s sign is an established radiological marker for predicting growth potential in adolescent idiopathic scoliosis, but the accuracy of Risser’s staging has been debated. This research was designed to evaluate the accuracy of Risser’s staging and to identify causes of errors in Risser’s staging.
Materials and methods
Plain radiographs of 89 adolescent idiopathic scoliosis patients were evaluated for Risser’s stage using both the Original and French methods. A three-dimensional computed tomography (3D-CT) was used to evaluate the accuracy of the plain radiographs. Inter- and intra-observer reliability of both methods was assessed on radiographs and 3D-CT images using weighted kappa statistics. The concordance rate for Risser’s staging between plain radiographs and 3D-CT images were calculated. The various sources of staging differences between the two imaging methods were noted, grouped, and analyzed to identify common error patterns.
Results
Intra- and inter-observer staging reliabilities on plain radiography were 0.91 and 0.94, respectively, using the Original method and 0.91 and 0.92, respectively, using the French method. Intra- and inter-observer reliabilities on 3D-CT were 0.98 and 0.99, respectively, using the Original method and 0.97 and 0.99, respectively, using the French method. Mean concordance rates between plain radiography and 3D-CT were 59.76% and 67.42% using the Original and French methods, respectively. Common sources of error leading to misinterpretation of Risser’s staging were miscalculation of apophysis excursion, skip ossification, isolated non-linear ossification, micro-fusion, and pseudo-fusion.
Conclusions
Risser’s staging by plain radiography is reliable but not accurate. Variations in the iliac apophysis ossification and misinterpretation of apophysis fusion are the main sources of error.
Introduction
In 1936, Joseph C. Risser described the capping and progression of iliac apophysis ossification as an invaluable aid in determining spinal skeletal maturity [1]. As there is a strong correlation between vertebral column growth and the length of iliac apophyseal ossification, excursion, and fusion, Rissers sign became an established radiological marker for predicting curve progression in adolescent idiopathic scoliosis (AIS) patients [1]. Commonly, only an anteroposterior pelvic radiograph is assessed to calculate Risser’s stage of an individual; however, the reliability and accuracy of Risser’s staging by plain radiography (PR) have been questioned [2]. Understanding that a strong correlation exists between skeletal growth and the sequence of iliac apophyseal ossification, we hypothesized that the common Risser staging method involving PR is not accurate and often results in miscalculation of the iliac apophyseal excursion, ossification, and fusion due to superimposition of the iliac bone and apophysis. To overcome the assumed limitations, some authors have suggested the inclusion of additional views of the ilium for improved assessment of the iliac apophysis; however, despite these new studies, the reliability and accuracy of Risser’s staging remain inconsistent and controversial [3]-[6]. Three-dimensional computed tomography (3D-CT), which overcomes all of the limitations of two-dimensional imaging, is undoubtedly the best tool to assess actual changes in the iliac apophysis and may be the best tool to determine the accuracy of Risser’s staging [7]-[9]. We utilized 3D-CT to evaluate the accuracy of Risser’s staging performed using PR in a homogenous population of AIS patients. An added objective was to identify common patterns and causes of error in the interpretation of iliac apophysis excursion by PR and to identify improvements to Risser’s staging system using PR.
Materials and methods
After obtaining the approval from the Institutional Review Board, a retrospective review of patients who underwent corrective surgery for idiopathic scoliosis between 2004 and 2009 was performed. As a routine scoliosis assessment, these patients subjected to a series of standard whole spine radiographs. As part of our standard institutional protocol, whole spine radiographs were acquired on a long cassette with the patient in an erect position so that the iliac crest apophysis could be visualized completely. The 3D-CT was not performed routinely but was offered to the patients as an option for improved preoperative planning. Between 2004 and 2009, 3D-CT scanning was used for preoperative planning in the 89 patients that were included in our study. Before 3D-CT evaluation, all patients were informed of the risk of radiation exposure, and all patients provided informed consent.
A 3D-CT evaluation was performed with a 16-channel instrument (Somatom Sensation 16, Siemens AG, Erlangen, Germany) using the following protocol: 120 kV, 80 mAs, 5.63 CTDIvol, 432 DLP, and CAREDOSE modulation. Axial cuts were acquired at 2 mm intervals from the cervical spine to the pelvis and were used in reconstruction of the coronal, sagittal, and three-dimensional views of the whole spine and pelvis [8]. Coronal sections reconstructed at 2 mm intervals were also used to evaluate the shape of the deformity, size of the pedicle, and the fusion of apophysis in greater detail [8].
Risser’s staging
Two fellowship-trained orthopedic spinal surgeons evaluated Risser’s staging on PR and 3D-CT scans using the Original method (OM) and the French method (FM)[10]. In the OM of Risser’s staging, which is practiced in the United States, the iliac wing is divided into the following six grades: Risser 0, no ossification; Risser 1, ossification within the first quarter of the crest (up to 25%); Risser 2, ossification extending into the second quarter of the crest (25%–50%); Risser 3, ossification into the third quarter of the crest (50%–75%); Risser 4, ossification into the fourth quarter of the crest (more than 75%) to completion of the apophyseal line excursion; and Risser 5, fusion of the apophyseal ring to the ilium, from the start of the process posterior-medially to its completion [10].
In the FM of Risser’s staging, which is widely used in Europe, the iliac crest is divided into three parts, and there are six grades of staging as follows: Risser 0, no ossification; Risser 1, ossification within the first anterior third (33%); Risser 2, ossification extending into the second third (33%–66%); Risser 3, ossification of the entire apophysis (66%–100%); Risser 4, beginning of fusion of the apophysis to the ilium posterior-medially; and Risser 5, complete fusion of the apophysis to the ilium [10].
The Risser staging was performed on a whole spine anterior-posterior AP view using the two traditional methods. While performing the Risser staging using a 3D-CT scan, the widest view of the iliac bone was obtained by rotating the 3D images to evaluate the true excursion ratio between the apophysis and the iliac crest. The iliac crest was divided into four equal sections in the OM and into three equal sections in the FM. The length of the iliac apophysis ossification was described as a percentage of the total length of the iliac crest. If there was a doubt regarding fusion of the apophysis, it was confirmed on coronal sections.
Additionally, while evaluating ossification of the iliac apophysis on 3D-CT, certain variations in patterns of ossification, excursion, and fusion of the iliac apophysis were observed and were classified as conventional ossification, skip ossification, isolated non-linear ossification, micro-fusion, or pseudo-fusion. Conventional ossification was defined as ossification of the iliac crest progressing in a linear pattern from anterior to posterior, while skip ossification was defined as a step (discontinuity) in the ossification of the iliac apophysis. Isolated non-linear ossification was described as only round-shaped, non-linear ossification in the anterior or posterior aspect of the iliac crest, and micro-fusion was defined as- anterolateral or posteromedial fusion visualized on coronal cut or 3D reconstructed CT images, with no fusion seen on plain radiography regardless of apophyseal excursion. Lastly, pseudo-fusion was defined as the presence of a clear sclerotic line at the posterior iliac spine on PR but absence of fusion on coronal cuts or 3D reconstructed images of CT.
Two orthopedic surgeons who were blinded to the measurements repeated Risser’s staging three times using OM and FM on PR and 3D-CT images at one-week intervals. If there was disagreement over the staging of Risser’s sign, the final Risser stage was determined after a discussion but before the calculation of concordance rates. The data was then reevaluated by an independent radiologist who did not participate in the study. Thereafter, the concordance rate of Risser’s staging between PR and 3D-CT was calculated.
Statistical evaluation
Weighted kappa statistics were used to analyze 3D-CT and PR intra- and inter-observer Risser’s staging reliability values and results were expressed as kappa (?) values. A kappa value greater than 0.81 was considered nearly perfect agreement, 0.61–0.80 as substantial agreement, 0.6–0.41 as moderate agreement, 0.4–0.21 as fair agreement, 0.2–0.01 as slight agreement, and a value below 0.01 as poor agreement [11].
The concordance rate of each Risser’s stage was evaluated using Fisher’s exact test. A p value less than 0.05 was considered statistically significant. SPSS 13.0 for Windows (SPSS Inc., IL, USA) was used for the statistical analysis.
Results
The study included 27 males and 62 females. The mean chronological age was 12.3 ± 5.9 years (range, 10–18 years). The distribution of enrolled patients according to the method of Risser’s staging is described in Tables1and2. All Risser’s stage PR and 3D-CT intra- and inter-observer reliability values were greater than 0.9 regardless of the measurement method (Table3).
Analysis of concordance between radiography and computed tomography according to Risser’s stage using the Original method
Full size table
Analysis of concordance between radiograph and computed tomography according to Risser’s stage determined using the French method
Full size table
Reliability of the Original and French methods for Risser’s staging using CT or plain radiography
Full size table
According to the results using OM, concordance rates were 78.57% in stage 0, 0.0% in stage 1, 50.00% in stage 2, 16.67% in stage 3, 78.95% in stage 4, and 59.55% in stage 5 (Table 1).
Discussion
The Risser staging system is widely used to assess the potential for progression of spinal curvature in AIS in combination with other predictive factors such as triradiate cartilage closure, mean height velocity, Tanner’s staging, radiographs of hand and elbow, and chronological age [12]. Risser’s staging is the most commonly used method for assessing skeletal maturity because it is easily determined using pelvic radiography. Likewise, Risser’s staging is a well-established follow-up tool for determining the acceleration and cessation of vertebral growth in AIS patients and is widely used for research purposes.
However, several reports in the literature have suggested that the Risser staging system is less accurate for predicting vertebral growth than hand-wrist radiography, skeletal age, height, and even chronological age [6],[7],[12],[13]. There are also doubts regarding the reliability and accuracy of Risser’s staging when assessed using only posteroanterior plain radiographs, because ossification of the iliac apophysis is best viewed on anteroposterior radiographs. Izumi et al. reported only 58% agreement between posteroanterior and anteroposterior Risser’s staging [3]. A hypothesis in the current study was that one of the reasons for the low accuracy of Risser’s staging in the determination of spinal growth potential might be inaccurate identification of the Risser stage itself. In the literature, inaccurate staging has been attributed to inability to completely visualize the iliac apophysis due to superimposition of the iliac bone in frontal radiographs and to variations in iliac apophysis excursions, fusions, and ossifications [3]-[6]. Reports on the frequency of such variations range from 10% to 41%. Risser observed fragmentary development of the iliac apophysis with interruptions that later resolved the appearance of iliac epiphysis at the posterior side (1%) and variable excursions of the apophysis in 10% of cases. Zaoussis and James observed apophysis with short excursions in 10% of cases, early fusion of the apophysis in 24%, and posterior ossification in 40% of cases. In their study of 34 patients, Shuren et al. found five reverse progressions, five cases of capping in fragments, including three cases that started capping toward the middle, and one case of partial fusion during capping. Such anomalous patterns of iliac apophyseal ossification may introduce errors into Risser stage calculations and further decrease the accuracy of PR for its calculation.
For the above reasons, some authors have suggested the use of lateral spinal radiographs in addition to plain pelvic radiographs to reliably detect iliac apophysis excursions and fusions and demonstrated that the added radiographs improved accuracy [5]. Other authors tried to increase the reliability of Risser’s staging using anteroposterior and posteroanterior bending views but found no significant difference from conventional AP radiographs [6]. However, these studies had inherent limitations in detecting the apophysis ossification and fusion, because evaluations were performed using only PR, which is a two-dimensional modality [3]-[6]. In order to verify the accuracy of PR for estimating the Risser’s stage, it is necessary to compare the results of PR with those of other diagnostic tools that have high sensitivity and specificity in detecting ossification and fusion. For this reason, 3D-CT was selected for the current study because the reconstructed images allow accurate visualization of the excursions and fusion of the iliac apophysis. The 3D-CT also has increased sensitivity for detecting different variations in the usual pattern of iliac apophyseal ossifications, fusions, and excursions [7]-[9].
Variable Risser’s staging inter- and intra-observer reliability values following application of either OM or FM have been reported in the literature. Generally, previous studies have indicated good inter- and intra-observer reliability and reproducibility for calculating Risser’s stages [14],[15]. Dhar et al. [16] showed an inter-observer agreement of 89.2% and an intra-observer agreement of 93.4%, while Goldberg et al. [2] obtained a kappa value of 0.80, which indicated excellent inter-observer agreement. Conversely, studies by Hammond et al.[17]and Shuren et al.[6]revealed only moderate agreement between radiologists and orthopedic surgeons for interpretation of Risser’s stage and reported poor inter-observer reliability (kappa values of 0.31 and 0.53, respectively).
The current study demonstrated high intra- and inter-observer reliability between PR and 3D-CT for Risser’s staging using both OM and FM. However, the mean concordance rate between radiography and 3D-CT was only 59.55% using OM and 67.42% using FM (Table 3).
The results suggest that PR was less accurate for Risser’s sign staging when verified with 3D-CT. Furthermore, the concordance rates of Risser stages 1, 2, 3, and 5 in OM and stages 1, 2, and 4 in FM were less than 70%.
Previous studies employed serial PR to evaluate iliac apophyseal variations. Knowledge and awareness of these variations minimizes errors while staging. Serial CT evaluations of patients are not recommended, however, and the value of a single 3D-CT study when evaluating the exact nature of iliac apophyseal variations and their frequency is limited. With this in mind, patients with Risser’s staging values from PR and CT that did not match were further analyzed to identify the reasons and sources of the errors. The following common sources of errors that might lead to misinterpretation in Risser’s staging were identified: miscalculation of excursion, isolated non-linear ossification, skip ossification, pseudo-fusion, and micro-fusion. The distribution of errors that occurred at each stage while calculating Risser’s grade using OM and FM is presented below. Risser’s stage, as determined by a CT scan, was considered the real stage of the patient.
Risser stage 0 on PR by both methods was determined to be Risser stage 1 on a CT scan due to micro-ossifications and gas shadows. The inaccuracy of Risser stage 1 on PR was graded differently on 3D-CT. The main cause for the discrepancy was the presence of skip ossification of the iliac apophysis, which led to an underestimation of the Risser’s stage. Additionally, one patient had a soft organ shadow that was interpreted as ossification (Table 4, Figures 1, 2, 3).
Stage wise distribution of causes of misinterpretations of Risser’s stage
Full size table
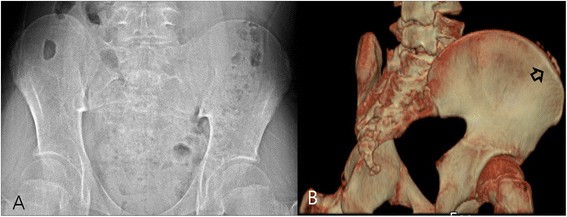
Micro—ossification. (A) Plain radiography performed on a 12-year-old boy did not reveal excursion of the apophysis and was graded as Risser stage 0. (B) A 3D-CT image of the same patient revealed micro-ossification of the iliac apophysis and was graded as Risser stage 1. The lower resolution and sensitivity of PR failed to show isolated non-linear ossification.
Full size image
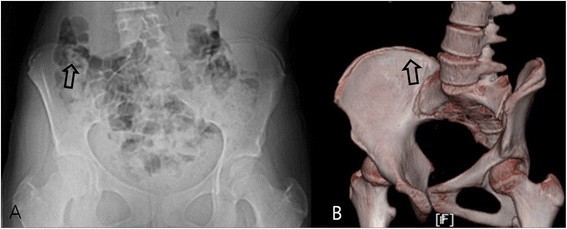
Gas shadow. (A) Plain radiography performed on a 13-year-old girl, a gas shadow on the posterior iliac crest prevented interpretation of bilateral excursion of the apophysis, and the patient was graded as Original Risser stage 2 and French Risser stage 1. (B) A 3D-CT image of the same patient, excursion of the iliac apophysis was clearly visible along the entire iliac bone, and was graded as Original Risser stage 4 and French Risser stage 3. Gas and internal organ shadows interfered with accurate staging.
Full size image

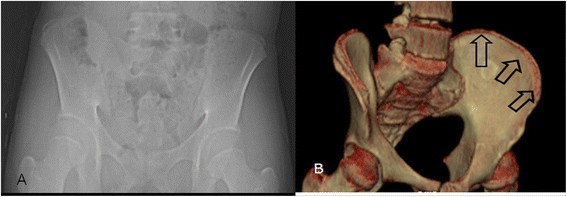
Skip ossification. (A) Plain radiography performed on a 14-year-old girl revealed excursion of the apophysis, approximately covering 60% of the iliac bone, and was graded as Original Risser stage 3 and French Risser stage 2. (B) A 3D-CT image of the same patient. Showing skipped ossification at the posterior iliac crest with grading of Original Risser stage 4 and French Risser stage 3. Initial apophyseal ossification of the ilium was not linear, but occurred in a skip pattern, which was not visualized properly by plain radiography.
Full size image
For Risser stage 3 determined using PR, the main cause of error was different in OM and FM, which reflected the difference in the two staging systems. In OM, stage 3 is the anterior to posterior changing point for the excursion direction, whereas in FM, stage 3 is defined as full excursion of the apophysis without fusion. Hence, the most common cause of error in OM was miscalculation of excursion (Figure4), whereas difficulty detecting micro-fusion was the most frequent source of error in FM. In Risser stages 4 and 5 determined using PR, the main cause of error was again different for OM and FM and was due to disparities in the staging systems. For OM, the main cause of error resulted from the inability to detect micro-fusion in stage 4 and pseudo-fusion in stage 5 (Table 4). However, the main cause of FM stage 4 errors was pseudo-fusion, whereas stage 5 exhibited perfect concordance between radiography and 3D-CT. In many cases, despite the observation of only a lucent posteromedial physeal line on PR, 3D-CT clearly demonstrated micro-fusion (Figure 5A,B). Meanwhile, in cases of a clear posteromedial sclerotic line, which suggested fusion on radiographs, 3D-CT demonstrated a clear lack of fusion on coronal cuts (i.e., pseudo-fusion; Figure 6A,B). Errors in both micro-fusion and pseudo-fusion occurred because PR lacks the level of sensitivity required for the accurate detection of iliac apophysis ossification and fusion. In addition, pelvic rotation, which is present in mild to moderate scoliosis deformities, adds to the spatial distortion. When analyzing OM and FM concordance rates according to their stage, the concordance rates of FM were more constant than the resulting OM rates. A possible explanation for the divergent concordance rates might be the difference in the division of the iliac apophysis employed by each of the two methods (division into four portions in OM and into three portions in FM). Errors caused by low resolution and the subsequent reduced capacity of PR to detect fusions, including pseudo-fusions and micro-fusions, were greater in stage 5 using OM and in stage 4 using FM. These stages signify the early fusion period during which fusion seems to proceed from pseudo-fusion to micro-fusion to complete fusion. FM, which divides fusion into two stages, had a 100% concordance rate in stage 5.
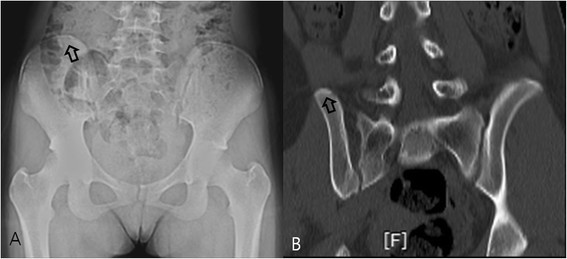
Inaccurate measurement of excursion. (A) Plain radiography performed on a 13-year-old girl; the apophysis excursion was visible covering approximately 40% of the iliac bone, and the patient was graded as Original Risser stage 2 and French Risser stage 1. (B) A 3D-CT image of the same patient; apophysis excursion was visible up to the posterior superior iliac spine and was graded as Original Risser stage 4 and French Risser stage 3.
Full size image
Micro—fusion. (A) Plain radiography of a 14-year-old girl; a radiolucent line was visible between the apophysis and the posteromedial iliac bone and was graded as Original Risser stage 4 and French Risser stage 3. (B) A coronal 3D reconstruction view; there was absence of any radiolucent line indicating definite fusion, and the staging by Original method was 5 and by French method was 4. Accurate estimation of fusion of iliac apophysis or micro-fusion is difficult on plain radiography.
Full size image
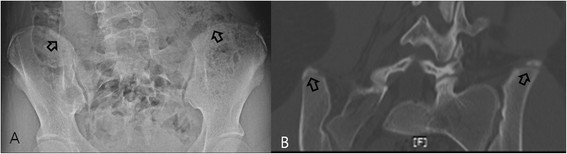
Pseudo—fusion. (A) Plain radiography of a 15-year-old girl; a sclerotic line was visible on the posterior iliac crest suggesting fusion of the iliac apophysis, and the patient was graded as Original Risser stage 5 and French Risser stage 4. (B) A coronal 3D reconstruction view; there was no definite fusion of the apophysis , and the patient was graded as Original Risser stage 4 and French Risser stage 3. Estimating the initiation of pseudo-fusion is difficult on plain radiography.
Full size image
Most of the potential sources of errors can be eliminated. Gas shadows can be easily eliminated by adequate bowel preparation before X-ray acquisition. Obtaining high quality X-rays and observing them against bright light will minimize the failure to detect micro-calcifications [18]. As suggested by some authors, ultrasonography can be a useful tool and can complement X-rays in the detection of micro-calcifications and the actual extent of ossifications and fusions without exposing patients to the risks associated with radiation [19],[20]. The addition of extra lateral or oblique views, and considering every available, view will reveal some of the missed excursions of the apophyseal ossification and the actual extent of fusion [4],[5]. The modification of Risser’s staging to minimize the divisions of iliac apophysis might lead to a decrease in miscalculation of the apophyseal excursions. Further, increased knowledge and awareness of the common variations among scoliosis patients will help surgeons identify anomalous ossification patterns such as skipped ossification and the appearance of the first posterior-medial ossification and will enable them to appropriately stage cases. Since fusion appears to start as micro-fusion or pseudo-fusion and then proceed to full fusion, fusion-related errors can be minimized by dividing the fusion stages into two categories, similar to FM, and by merging the posteromedial ossification stage with the first fusion stage.
Accordingly, we propose the following modified version of Risser’s staging:
0- No ossification.
1- Appearance of ossification anywhere, in less than one-third of the iliac wing.
2- Ossification of more than one-third and equal to or less than two-thirds of the iliac wing without evidence of any fusion.
3- Ossification beyond two-thirds of the iliac wing and appearance of fusion
4- Fusion of more than one-third of the iliac crest.
5- Complete fusion.
Because 3D-CT results in exposure to radiation and has relatively high associated costs, PR was used to measure Risser’s stage. However, a limitation of this study was that the new Risser’s staging system was not objectively verified as a viable replacement for OM or FM. However, the inaccuracy of PR used in Risser’s staging system was verified, using a different X-ray device. Moreover, the factors that caused measurement errors were analyzed, and a feasible solution was suggested. Considering that the verification of a new Risser’s staging system requires collection of data and observational time, the presentation of a Risser’s staging system using objective data would be meaningful.
We also acknowledge a limitation of this study was the uneven distribution of the enrolled patients according to Risser’s stage, but we were careful not to overestimate or underestimate the results, and to indicate only the overall patterns. For this reason, we merely listed the main causes of error and did not perform detailed statistical analysis.
Conclusions
PR for Risser’s staging is reliable but is not a suitable tool for accurate measurement of the excursion of apophyseal ossification. PR has limitations in determining the actual lengths of apophyseal ossification and fusion. We have proposed various guidelines to minimize errors and to increase the accuracy of Risser stage determination by PR, together with modifications to the Risser staging system.
Ethical review committee statement
The authors certify that this study involving human subjects is in accordance with the Helsinki declaration of 1975 as revised in 2000, and that the relevant institutional ethical committee approved the study.
References
-
Risser JC: The Iliac apophysis: an invaluable sign in the management of scoliosis. Clin Orthop. 1958, 11: 111-119.
CAS
PubMedGoogle Scholar
-
Goldberg MS, Poitras B, Mayo NE, Labelle H, Bourassa R, Cloutier R: Observer variation in assessing spinal curvature and skeletal development in adolescent idiopathic scoliosis. Spine (Phila Pa 1976). 1988, 13: 1371-1377. 10.1097/00007632-198812000-00008.
Article
CASGoogle Scholar
-
Izumi Y: The accuracy of Risser staging. Spine (Phila Pa 1976). 1995, 20: 1868-1871. 10.1097/00007632-199509000-00004.
Article
CASGoogle Scholar
-
Kotwicki T: Risser sign: the value of the lateral spinal radiograph to assess the excursion of the iliac apophysis. Stud Health Technol Inform. 2008, 140: 44-47.
CAS
PubMedGoogle Scholar
-
Kotwicki T: Improved accuracy in Risser sign grading with lateral spinal radiography. Eur Spine J. 2008, 17: 1676-1685. 10.1007/s00586-008-0794-7.
Article
PubMed Central
PubMedGoogle Scholar
-
Shuren N, Kasser JR, Emans JB, Rand F: Reevaluation of the use of the Risser sign in idiopathic scoliosis. Spine (Phila Pa 1976). 1992, 17: 359-361. 10.1097/00007632-199203000-00020.
Article
CASGoogle Scholar
-
Hettlich BF, Fosgate GT, Levine JM, Young BD, Kerwin SC, Walker M, Girffin J, Maierl J: Accuracy of conventional radiography and computed tomography in predicting implant position in relation to the vertebral canal in dogs. Vet Surg. 2010, 39: 680-687.
PubMed
Google Scholar
-
Learch TJ, Massie JB, Pathria MN, Ahlgren BA, Garfin SR: Assessment of pedicle screw placement utilizing conventional radiography and computed tomography: a proposed systematic approach to improve accuracy of interpretation. Spine (Phila Pa 1976). 2004, 29: 767-773. 10.1097/01.BRS.0000112071.69448.A1.
Article
Google Scholar
-
Ryan PJ, Evans PA, Gibson T, Fogelman I: Chronic low back pain: comparison of bone SPECT with radiography and CT. Radiology. 1992, 182: 849-854. 10.1148/radiology.182.3.1531544.
Article
CAS
PubMedGoogle Scholar
-
Bitan FD, Veliskakis KP, Campbell BC: Differences in the Risser grading systems in the United States and France. Clin Orthop Relat Res. 2005, 436: 190-195. 10.1097/01.blo.0000160819.10767.88.
Article
PubMedGoogle Scholar
-
Landis JR, Koch GG: The measurement of observer agreement for categorical data. Biometrics. 1977, 33: 159-174. 10.2307/2529310.
Article
CAS
PubMedGoogle Scholar
-
Sanders JO, Khoury JG, Kishan S, Browne RH, Mooney JF, Arnold KD, McConnell SJ, Bauman JA, Finegold DN: Predicting scoliosis progression from skeletal maturity: a simplified classification during adolescence. J Bone Joint Surg Am. 2008, 90: 540-553. 10.2106/JBJS.G.00004.
Article
PubMedGoogle Scholar
-
Little DG, Sussman MD: The Risser sign: a critical analysis. J Pediatr Orthop. 1994, 14: 569-575. 10.1097/01241398-199409000-00003.
Article
CAS
PubMedGoogle Scholar
-
Biondi J, Weiner DS, Bethem D, Reed JF: Correlation of Risser sign and bone age determination in adolescent idiopathic scoliosis. J Pediatr Orthop. 1985, 5: 697-701. 10.1097/01241398-198511000-00013.
Article
CAS
PubMedGoogle Scholar
-
Reem J, Carney J, Stanley M, Cassidy J: Risser sign inter-rater and intra-rater agreement: is the Risser sign reliable?. Skeletal Radiol. 2009, 38: 371-375. 10.1007/s00256-008-0603-8.
Article
PubMedGoogle Scholar
-
Dhar S, Dangerfield PH, Dorgan JC, Klenerman L: Correlation between bone age and Risser’s sign in adolescent idiopathic scoliosis. Spine (Phila Pa 1976). 1993, 18: 14-19. 10.1097/00007632-199301000-00003.
Article
CASGoogle Scholar
-
Hammond KE, Dierckman BD, Burnworth L, Meehan PL, Oswald TS: Inter-observer and intra-observer reliability of the Risser sign in a metropolitan scoliosis screening program. J Pediatr Orthop. 2011, 31: e80-e84. 10.1097/BPO.0b013e318236b1c9.
Article
PubMedGoogle Scholar
-
Zaoussis AL, James JI: The iliac apophysis and the evolution of curves in scoliosis. J Bone Joint Surg Br. 1958, 40-B: 442-453.
CAS
PubMedGoogle Scholar
-
Thaler M, Kaufmann G, Steingruber I, Mayr E, Liebensteiner M, Bach C: Radiographic versus ultrasound evaluation of the Risser Grade in adolescent idiopathic scoliosis: a prospective study of 46 patients. Eur Spine J. 2008, 17: 1251-1255. 10.1007/s00586-008-0726-6.
Article
PubMed Central
PubMedGoogle Scholar
-
Torlak G, Kiter E, Oto M, Akman A: Ultrasonographic evaluation of the Risser sign. Spine (Phila Pa 1976). 2012, 37: 316-320. 10.1097/BRS.0b013e31821cfe3f.
Article
Google Scholar
Download references
Acknowledgements
This study was supported by a grant from the Korea Healthcare Technology R&D project, Ministry for Health, Welfare & Family Affairs, Republic of Korea (A110416). The authors would like to thank the Ministry of Health, Welfare & Family Affairs for allowing them to perform this research.
Author information
Authors and Affiliations
-
Department of Orthopedics, Scoliosis Research Institute, Korea University Guro Hospital, Guro, Korea
Jae Hyuk Yang, Amit Wasudeo Bhandarkar, Seung Woo Suh & Chang Hwa Ham
-
Department of Orthopedics, Korea University Ansan Hospital, Guro, Korea
Jae Young Hong
-
Division of Pediatric Orthopaedics, Orthopaedic Surgery, Yonsei University College of Medicine, Severance Children’s Hospital, Seoul, Korea
Jin Ho Hwang
Authors
- Jae Hyuk Yang
You can also search for this author in
PubMed Google Scholar - Amit Wasudeo Bhandarkar
You can also search for this author in
PubMed Google Scholar - Seung Woo Suh
You can also search for this author in
PubMed Google Scholar - Jae Young Hong
You can also search for this author in
PubMed Google Scholar - Jin Ho Hwang
You can also search for this author in
PubMed Google Scholar - Chang Hwa Ham
You can also search for this author in
PubMed Google Scholar
Corresponding author
Correspondence to
Jin Ho Hwang.
Additional information
Competing interests
The authors declare that they have no competing interests.
Authors’ contributions
SWS carried out the arrangement of the enrolled patients and drafted the manuscript as an assistant to JHY. JHH participated in the design of the study and performed the statistical analysis as an assistant to JHY. SWS carried out the arrangement of the enrolled patients and drafted the manuscript as an assistant to JHY. AWB participated in the design of the study and helped with the preparation of the manuscript and its revision. JYH participated in the design of the study. JHY participated in the design of the study, the statistical analyses, and coordination, and drafted the manuscript as the primary author. CHH participated in the whole work of revision such as rechecking data, statistical analysis, and answering the queries of reviewers. All authors read and approved the final manuscript.
Authors’ original submitted files for images
Rights and permissions
Open Access This article is licensed under a Creative Commons Attribution 4.0 International License, which permits use, sharing, adaptation, distribution and reproduction in any medium or format, as long as you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons licence, and indicate if changes were made.
The images or other third party material in this article are included in the article’s Creative Commons licence, unless indicated otherwise in a credit line to the material. If material is not included in the article’s Creative Commons licence and your intended use is not permitted by statutory regulation or exceeds the permitted use, you will need to obtain permission directly from the copyright holder.
To view a copy of this licence, visit https://creativecommons.org/licenses/by/4.0/.
The Creative Commons Public Domain Dedication waiver (https://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated in a credit line to the data.
Reprints and Permissions
About this article
Cite this article
Yang, J.H., Bhandarkar, A.W., Suh, S.W. et al. Evaluation of accuracy of plain radiography in determining the Risser stage and identification of common sources of errors.
J Orthop Surg Res 9, 101 (2014). https://doi.org/10.1186/s13018-014-0101-8
Download citation
-
Received:
-
Accepted:
-
Published:
-
DOI: https://doi.org/10.1186/s13018-014-0101-8
Keywords
- Pelvis
- Ossification
- Risser’s sign
- Computed tomography
- Concordance rate
1. Ошибки выполнения и обработки рентгеновских изображений
2. Основные варианты получения рентгеновского изображения
1. Аналоговый способ – снимок на рентгеновской
пленке.
2. Цифровой способ – снимок получен на
цифровых носителях (матрица, запоминающий слой
и т.д.)
3.
Размеры зерен, способных передать информацию
Пленка
Цифровые
носители
4. Варианты изображения
1. Аналоговый способ – снимок на рентгеновской пленке.
2. Цифровой способ – снимок получен на цифровых
носителях (матрица, запоминающий слой и т.д.)
5. Варианты цифрового изображения
1.
6. Основные шаги для получения рентгенограммы высокого качества
1. Обеспечение стандартов фотолабораторного
процесса;
2. Анализ оптической плотности рентгеновского
снимка;
3. Оценка контрастности рентгенограммы;
4. Оценка структурной проработки
рентгенограммы;
5. Оценка резкости рентгенографического
изображения.
7.
Каким будет рентгеновский снимок прежде
всего определяется заданными высоким напряжением (KV) и экспозицией (MAS). Насколько
же были правильными лучевые параметры, и
что следует изменить, можно определить только
с помощью фотообработки.
Без обеспечения стандартов фотографической
обработки рентгеновского изображения все последующие шаги становятся весьма приблизительными и неточными, а часто бессмысленными.
8.
Эмульсия
рентгеновской
пленки
состоит из бесчисленного числа зерен
или кристаллов галоидного серебра,
нанесенных на поверхность пленки с
двух сторон. Современные рентгеновские пленки содержат мало серебра.
Они более чувствительны к световому
воздействию, чем к фотонам рентгеновского излучения.
При рентгенологическом исследовании на
зерна серебра происходит некоторое воздействие лучевой рентгеновской энергии,
но в гораздо большей степени оказывает
влияние свет от светящихся зерен слоя
люминофора -2 усиливающего экрана.
Квант рентгеновского излучения -1
воздействует на зерна люминофора,
вызывая их свечение.
9.
На эмульсионных поверхностях формируются центры скрытого
изображения (помечено темным серым цветом). Скрытым оно
называется потому, что не может быть обнаружено визуально.
Только после того, как рентгеновская пленка будет подвергнута
фотообработке, частицы галоидного серебра превращаются в
видимые мельчайшие зерна металлического серебра. На
неэкспонированных участках никаких изменений в эмульсии не
произойдет, а частицы галоидного серебра будут удалены из
эмульсии в процессе фиксирования. Степень почернения
фотоматериала будет прямо зависеть от энергии светового и
лучевого воздействия на зерна эмульсии. Проявленные участки
пленки могут быть от светло-серого до черного цвета в
зависимости от фотонного воздействия.
10. Смысл фотолабораторного процесса.
11.
Таким образом, в процессе фотообработки рентгеновского изображения могут быть проявлены только
те участки эмульсии, на которые было оказано
воздействие. Восстановление галоидного серебра
определяется прежде всего не энергией проявления, а
энергией светового и лучевого воздействий. Нам
приходилось проявлять рентгеновские снимки одни
сутки и даже четверо суток и при этом мы не
получили перепроявленного изображения. Правда
сильно
возрастала
вуаль
и
уменьшалась
контрастность, но перепроявления не было. Простой
вывод
–
нормально
экспонированную
рентгенограмму перепроявить нельзя.
12.
13.
14.
15.
16.
17. Пример длительного проявления
Данные снимок находился в проявителе более суток. Перепроявления не наступило, хотя возросла вуаль изображения.
18.
Обеспечение стандарта фотографической обработки рентгеновской пленки является ключевым. Именно фотообработка
позволяет выявить степень почернения и контрастность рентгеновского изображения, а также внести коррективы для исправления. Почернение зависит прежде всего от MAS, а
контрастность изображения от KV. Однако если фотообработку провести без соблюдения правил, то ни характер
ошибки, ни тем более степень несоответствия заданных
лучевых параметров желаемым установить невозможно.
Стандарты фотообработки следующие:
Постоянная химическая активность растворов;
Постоянная температура фотографических раство-
ров;
Постоянное время проявления;
19.
Признаки выхода из строя проявителя:
Заметное снижение активности работы проявителя;
Изменение цвета проявителя;
Выпадение осадка;
Появление постороннего запаха.
Причины ускоренного выхода проявителя из
строя:
Постоянный визуальный контроль процесса проявления. Смоченная рентгеновская пленка при визуальном
контроле извлекается из проявителя, и тонкий слой раствора
на пленке подвергается интенсивному окислению кислородом воздуха.
Высокая температура проявляющего раствора.
Нерегулярное добавление восстановителя.
20.
Сохранение проявителя
Препятствование разрушающему действию кислорода
воздуха на проявляющие вещества. Для ограничения такого
воздействия рекомендуется по окончании рабочего времени
опускать в проявитель поплавок, закрывающий всю
поверхность проявителя. Такой поплавок (стрелка на рис.)
свободно плавает в проявителе и препятствует доступу
кислорода воздуха к раствору.
2. Систематическое освежение проявителя путем добавления
восстановителя.
1.
21.
Признаки истощенности фиксажа
Приобретение молочного цвета;
Выпадение желтого осадка;
Потемнение раствора;
Появление пены.
Проверка истощенности фиксажа
– в мерную емкость отливают раствор фиксажа. К нему
прибавляют несколько капель 10% йодистого калия.
Раствор получает молочную окраску. Нужно хорошенько
встряхнуть. Если помутнение исчезнет, то раствор фиксажа
хороший. Если молочная окраска остается, то фиксаж
истощен.
22. Ошибки выполнения и обработки рентгенограмм
Краевая засветка – по краю
изображения определяются темные
полосы с нечеткими границами.
Причина – проникновение света в
кассетах старого образца из-за
повреждений полосок защитного бархата
или сломанного замка кассеты.
23. Проверка кассеты на светонепроницаемость
С каждой стороны проводят засветку лампой мощностью 100 ватт по 10 минут с
расстояния 1 м. Всего 60 минут. После
проведения засветки рентгеновская пленка
подвергается стандартной фотообработке.
За это время не должно быть никаких влияний на пленку в кассете. Чаще всего они
возникают по краям кассеты. Однако известно, что цельнометаллические кассеты
с передней стенкой из пластмассы оказываются светопроницаемые через пластмассу. Эти кассеты должны быть заменены без всяких компромиссов.
24. Ошибки выполнения и обработки рентгенограмм
Центральная засветка – бесформенные
черные пятна в центральной части
изобра-жения (стрелка).
Причина – чаще всего производственный
брак.
25. Пропускание света кассетой
Имеет место при работе с цельнометаллическими кассетами с передней стенкой из пластика.
Причина – производственный дефект.
Проверка кассеты: кассета заворачивается в черную
бумагу. Со стороны пластика вырезается любая
фигура. Кассета оставляется в пультовой на сутки
вырезанной фигурой кверху. Через сутки пленку
подвергают стандартной фотообработке. Если при
этом обнаружится, что на пленке получено изображение вырезанной фигуры, то это означает, что
слой пластика пропускает видимый свет (на рисунке результат такого испытания).
26. Вуаль на пленке
Причины:
-Засветка от фотолабораторного фонаря, неплотно закрытой
двери или оконных штор.
-Переэкспонирование при рентгенографии и недопроявление.
-Пребывание пленки в проявителе двойное время не приносит
вреда, а затем образование вуали быстро нарастает.
-Слишком частое вынимание материала из проявителя для
визуального контроля проявления, теплый проявитель.
-Истечение
срока
годности
рентгеновской
пленки,
хранение пленки при повышенной температуре воздуха.
-Засветка в старых кассетах.
Все причины могут иметь место, но наиболее
частая — засветка от фотолабораторного фонаря.
27. Проверка фотолабораторного фонаря на актиничность
В полной темноте рентгеновская пленка длиной 24
(30) см помещается в конверт (поз. 2) и располагается на столе лаборанта под неактиничным фонарем. Выдвигается полоска шириной 2-3 см (поз. 3)
и включается фотолабораторный фонарь (поз. 1).
Экспонируют 30 секунд. Затем выдвигают следующую полоску и проводят такое же экспонирование.
Так поочередно экспонируются полосы пленки за
исключением последней полосы, которая является
контрольной. Таким образом, последняя экспонированная полоса подвергалась засветке 30 секунд, а
последующие,в обратном порядке, — 1 минута, 1,5
минуты, 2 минуты и т.д.
28. Оценка результатов
Нижняя полоска (1) пленки не
подвергалась засветке. Затем она
продолжалась в следующем обратном порядке – полоса № 2 засвечивалась 30 секунд, № 3 – 1
минуту и т.д. Фотолабораторный
фонарь может использоваться,
если не обнаруживается потемнения засвеченной полосы до 2,5, а
лучше до 3 минут. Если же такое
потемнение возникло за меньшее
время экспонирования (позиции В
и С), то должен быть заменен или
фильтр или фонарь.
Периодичность контроля – 1
раз в квартал.
29. Засветка от фонаря
Общий серый фон (вуаль) обусловлен засветкой от актиничного света, проходящего через поврежденный фильтр фонаря. Легочный рисунок и детали изображения не видны.
Особая примета — видны пальцы лаборанта (стрелка).
30. Засветка от фонаря
–Темные контуры изображения (соляризация). Возникает
при проявлении рентгеновского снимка в случае засветки
изображения в ходе первого этапа фотообработки.
Выявляется в виде позитивного изображения вместо
негативного. Обозначены стрелками.
31. Серое — недостаточно контрастное изображение
– Значительно переэкспонированные и недостаточно проявленные
рентгенограммы.
– Обработка в истощенном или холодном проявителе. Выполнение
рентгенографии при чрезмерно высоком напряжении для данного объекта
исследования.
– Полное истощение усиливающих экранов.
32. Недостаточная экспозиция
Сочетание ошибок:
1. Значительный недостаток
экспозиционного
значения
(MAS) не менее, чем в два-три
раза при большой выдержке.
2. Серая вуаль, обусловленная
длительным пребыванием в
проявителе.
3. Поцарапанная пленка.
4. Небрежное оформление рентгенограммы.
33. Сравнение рентгенограмм
Рис 1 — Чрезмерно экспонирована и недостаточно проявленная.
Рис 2 — Недостаточно экспонирована, а проявлена нормально.
Сравнивают в свободных участках — они должны быть черными.
34. «Старая» пленка
– При рентгенографии на
пленке с истекшим сроком
хранения, а главное при
хранении в неподходящих
условиях эмульсия не в состоянии передать детализированное изображение.
Дефектная пленка лучше
всего обнаруживается в наименее экспонированных
местах в виде крупных серых зерен изображения
(стрелка на тени средостения).
– Общий серый фон.
35. «Старая» пленка
Причины:
– Недобросовестные поставщики, чаще монопольные окологосударственные
структуры.
Отсутствие
влияния профессиональных кругов на закупки.
Равнодушие и безволие
рентгенологов.
Выход:
– Бескомпромиссность
профессиональных сообществ через участие в медицинском бизнесе.
36. Недостаточная экспозиция (MAS)
Признаки:
Не проработаны область средостения и мягких тканей в области плечевого пояса, наружные отделы легочной ткани.
Фотообработка
нормальная
участки, где не было препятствий
для рентгеновских лучей черного
цвета (стрелка).
Выход:
Повторное исследование с увеличением MAS не менее, чем в
два раза. Применение расчетных
систем (КОРРИС).
37. Перекрытие изображения
Часть рентгеновского изображения значительно меньшего почернения, чем остальная поверхность (стрелки). Причины: препятствие для рентгеновских или световых фотонов (защитный экран
под больным, между экраном и пленкой полоска бумаги и проч.).
38. Слипание пленок в проявителе
Бесформенные пятна на изображения из-за прилипания пленок
друг к другу в проявителе (стрелки). Не следует одновременно
проявлять большое число рентгенограмм в баках танках.
39. Слипание пленок в проявителе
Округлое пятно с не совсем
четкими границами. Возникло
из-за прилипания пленок друг к
другу в проявителе (стрелка).
Больной снят с операции после проведения премедикации.
Было сочетание артефакта с клиническими симптомами, симулирующими опухоль легкого!
Выявление артефакта — блеск
пленки в отраженном свете.
Слой галоидного серебра непроявленной эмульсии был устранен в закрепителе. Возникает
только в баках танках.
40. Препятствие для проявления
После погружения пленки в
раствор проявителя к ее поверхности прилипли пузырьки
воздуха. Они препятствовали
проникновению проявителя к
эмульсии и проявления не
было.
В закрепителе непроявленная
часть галоидного серебра была
превращена в растворимую
соль и удалена с поверхности
пленки.
41. Недостаток фиксирования
Если закрепитель истощен, то
галоидные соли серебра преобразуются в нерастворимую комплексную соль. Чувствительный слой
при этом станет светлее, но закрепление не будет законченным.
Нерастворимая соль не будет удалена из эмульсии и при самой длительной промывке.
Со временем эта соль разложится
и на снимке появляются пятна,
которые сделают рентгенограмму
негодной для дальнейшего анализа и хранения (стрелка).
42. Недостаток или отсутствие промывки
При недостаточной или отсутствии окончательной промывки
водой со временем происходит выцветание изображения. Чаще
возникает в травматологической практике.
43. Электрические разряды
Накопление статичного
электричества.
Возникает при:
– длительном хранении пленки
при повышенной температуре
в чрезмерно сухом помещении;
– удалении защитного слоя с
поверхности экрана из-за очищении его спиртом.
Проявляется в виде темных
полос — напоминает молнию
(стрелка).
44. Конденсация влаги
Пленка хранилась в чрезмерно влажном помещении. Чаще возникает если в фотолаборатории подтекающие баки танки и имеется
постоянная сырость. Капли влаги конденсируются на пленке.
45. Изломы на пленке
Изломы на пленке видны в виде светлых или черных дефектов в
виде полулуния (стрелки). Причина — грубое обращение лаборанта с
рентгеновской пленкой. Чаще возникает в неудобных лабораториях
не оснащенных специальной фотолабораторной мебелью.
46. Экранная нерезкость
Причина:
Экран не прилегает плотно к пле-нке,
из-за чего на рентгеновскую пленку
позиционируется
не
точка,
а
небольшое пятно с нечеткими
границами. Чаще возникает при
сломанных замках кассеты.
Выявление:
В результате зазора между экраном и
пленкой изображение, находящееся
в этой области объекты будут нерезкими. На рентгенограмме видны нерезкими легочный рисунок, очаговые
тени и контуры ребер.
47. «Старый» усиливающий экран
Рентгенограмма выполнена в кассете со «старыми»,
вышедшими из строя экранами. Участки экрана
по краю изломаны и светятся менее интенсивно,
чем соседние. Потемнение
здесь будет меньшим, но
границы имеют четкие
контуры
(стрелки).
Подозрительны на плевральные наслоения, но выходят за пределы плевральной полости.
48. Сочетанные ошибки
– Поврежденный (оторван) слой люминофора у экрана (1).
– Повреждена эмульсия (2).
– Старая пленка, хранившаяся в неподходящих условиях. Мелкие светлые
точки есть проявление жизнедеятельности бактерий (3).
– Общая серая вуаль рентгенограммы.
– Неправильно выбранное высокое
напряжение (KV), в результате переэкспонированная легочная ткань и не
проработанная
тень
средостения.
Значение KV низкое (50-60 KV), а
экспозиция несколько больше оптимальной.
49. Сочетанные ошибки
– Белые пятна на рентгенограмме следы мокрых пальцев лаборанта(1).
– Неправильно выбранное высокое
напряжение (KV), рентгенограмма
излишне контрастная. Область газового
пузыря желудка переэкспонированная
(2), а выходные отделы недостаточно
экспонированы, а также нечеткие из-за
большой выдержки.
Рекомендации:
– Сульфат бария близок к свинцу по
таблице Менделеева, поэтому может
быть выбрано высокое напряжение
около или более 100 KV, а экспозиция и
выдержка небольшие.
50. Сочетанные ошибки
– Светлые полосы и точки на изображении (ретикуляция — стрелка) возникли из-за большой температурной
разницы между растворами и промывочной водой. Допустимая разница
температур — несколько градусов.
– Неправильно выбранное значение
высокого напряжения — изображение
контрастное, легочный рисунок плохо
различим, средостение не проработано
(значение KV может быть значительно
увеличено с соответствующим уменьшением MAS).
51. Сочетанные ошибки
– Светлые точки на изображении (1) ретикуляция
возникли из-за большой температурной разницы между растворами и промывочной водой.
– Светлые пятна (2) следы
от пальцев рук лаборанта.
52. Ошибка в работе процессора
– Поперечные темные полосы на
рентгенограмме возникли при
остановке пленки в процессоре.
– Сбои в работе процессора в
большинстве случаев возникает
при невыполнении инструкции, а
также при грязной промывочной
воде.
– Целесообразно иметь фильтр для
воды и строго выполнять инструкцию.
53. Ошибка приготовления растворов
– Темные точки по всей
поверхности изображения
от не растворившихся частиц проявителя.
– При
приготовлении
проявителя
следующий
пакет можно добавлять
только после полного растворения предыдущего.
54. Неподвижная решетка
На рентгеновском снимке
видны множественные вертикальные полосы — изображение растра.
Причины:
– Неподвижная решетка по
неисправности.
– Слишком короткая выдержка при рентгенографии.
– Запаздывание начала движения (движение растра начинается не до, а после начала
генерации Х-лучей).
55. Выбор условий экспозиции
– На рис. 1 недостаточная плотность почернения рентгенограммы
(недостаток MAS).
– На рис. 2 чрезмерная плотность почернения рентгенограммы (излишнее
значение MAS).
56. Выбор условий экспозиции
– На рис. 1 недостаточная плотность почернения рентгенограммы
(недостаток MAS).
– На рис. 3 хорошо проработанная структура кости. Вначале анализируется почернение снимка (MAS), а KV выбирается по справочникам.
57. Выбор условий экспозиции
– Рис. 3 хорошо проработанная структура кости. Структурная проработка достигается правильной комбинацией KV и MAS.
– Рис. 4 излишняя контрастность рентгеновского изображения и недостаточная проработка костной структура (недостаточное значение KV).
58. Выбор условий экспозиции
– На рис. 1 недостаточная плотность почернения рентгенограммы.
– На рис. 2 чрезмерное почернение снимка.
– На рис. 3 хорошо проработанная структура кости (оптимальное сочетание MAS и KV).






