Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
— придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
— стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
— использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
— использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
— избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
— ликвидировать полости и карманы в подкожно-жировом слое;
— формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
— использовать съемные или абсорбируемые нити;
— не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
— оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» — это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
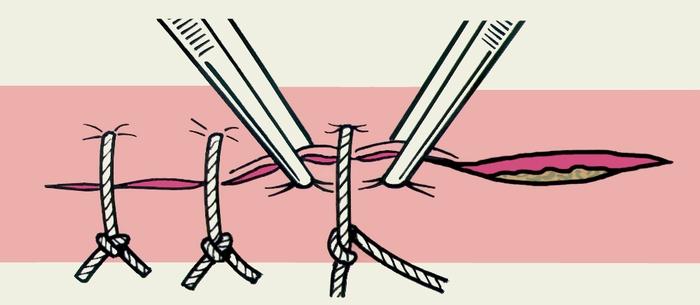
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
— вкол и выкол производятся строго перпендикулярно поверхности кожи;
— вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
— расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
— нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
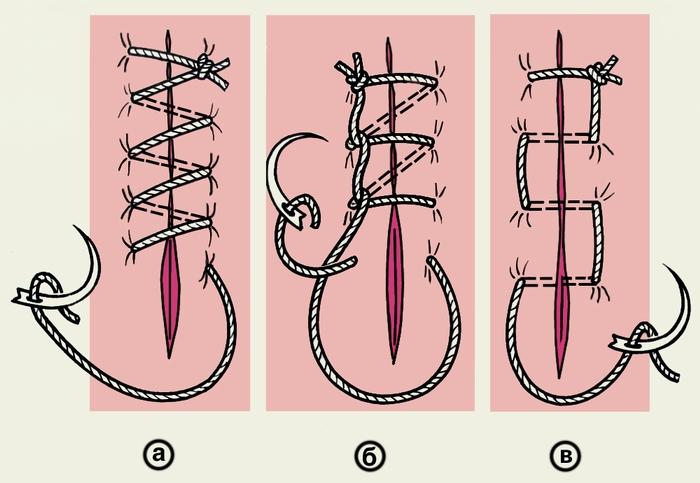
— при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
— расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
— во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
— сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
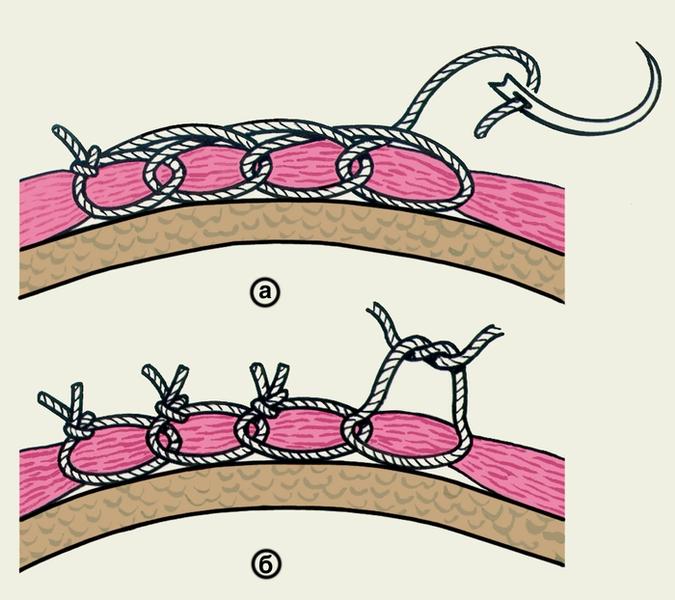
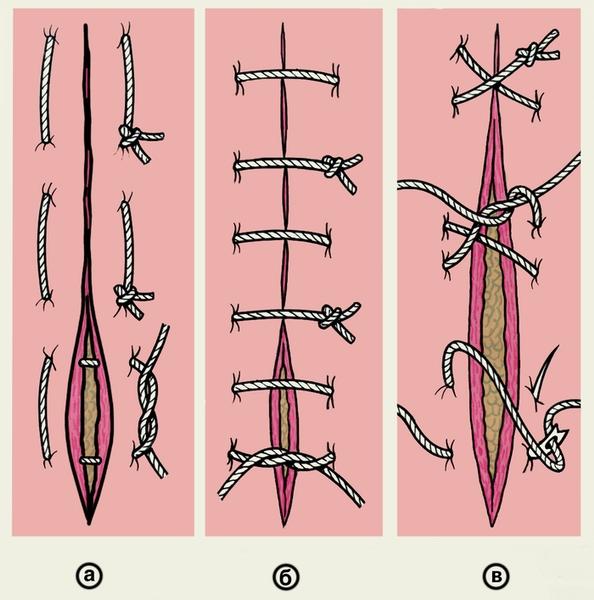
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
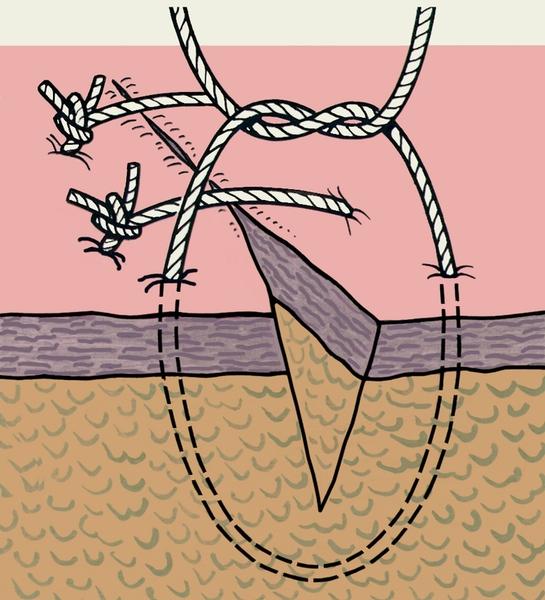
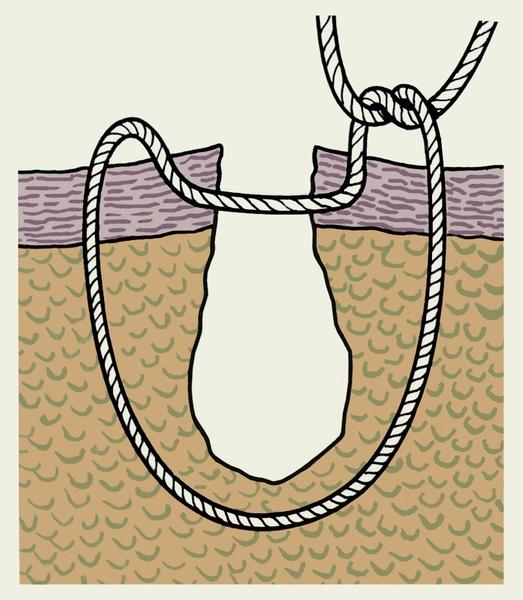
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) — непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) — двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
28 марта 2016 г.
Швы
хирургические
наиболее
распространенный способ соединения
биологических тканей (краев раны, стенок
органов, и т.д.), остановки кровотечения,
желчеистечения и др. с помощью шовного
материала. В отличие от сшивания тканей
(кровавый метод) существуют бескровные
методы их соединения без применения
шовного материала (см. Бесшовное
соединение тканей).
В
зависимости от сроков наложения Ш. х.
различают: первичный шов, который
накладывают на случайную рану
непосредственно после первичной
хирургической обработки или на
операционную рану; отсроченный первичный
шов накладывают до развития грануляций
в сроки от 24 ч
до 7 дней после операции при отсутствии
в ране признаков гнойного воспаления;
провизорный шов — разновидность
отсроченного первичного шва, когда нити
проводят во время операции, а завязывают
их спустя 2—3 дня; ранний вторичный шов,
который накладывают на гранулирующую
очистившуюся от некрозов рану спустя
8—15 дней; поздний вторичный шов накладывают
на рану через 15—30 дней и более при
развитии в ней рубцовой ткани, которую
предварительно иссекают.
Швы
могут быть съемными, когда шовный
материал удаляют после сращения, и
погруженными, которые остаются в тканях,
рассасываясь, инкапсулируясь в тканях
или прорезываясь в просвет полого
органа. Швы, наложенные на стенку полого
органа, могут быть сквозными или
пристеночными (не проникающими в просвет
органа).
В
зависимости от применяемого инструментария
и техники выполнения различают ручной
и механический шов. Для наложения ручных
швов используют обычные и атравматические
иглы, иглодержатели, пинцеты и др. (см.
Хирургический
инструментарий),
а в качестве шовного материала (Шовный
материал)
—
рассасывающиеся и не рассасывающиеся
нити биологического или синтетического
происхождения, металлическую проволоку
и др. Механический шов выполняют с
помощью сшивающих аппаратов, в которых
шовным материалом являются металлические
скобки.
В
зависимости от техники прошивания
тканей и фиксации узла ручные Ш. х.
подразделяют на узловые и непрерывные.
Простые узловые швы (рис.
1)
на кожу накладывают обычно с промежутками
в 1—2 см,
иногда чаще, а при угрозе нагноения раны
— реже. Края раны тщательно сопоставляют
пинцетами (рис.
2).
Швы завязывают хирургическими, морскими
или простыми (женскими) узлами. Во
избежание ослабления узла следует
удерживать нити в натянутом состоянии
на всех этапах формирования петель шва.
Для завязывания узла, особенно сверхтонких
нитей при пластических и микрохирургических
операциях, применяют также инструментальный
(аподактильный) способ (рис.
3).
Шелковые
нити завязывают двумя узлами, кетгутовые
и синтетические — тремя и более. Затягивая
первый узел, добиваются сопоставления
сшиваемых тканей без чрезмерного усилия
во избежание прорезывания швов. Правильно
наложенный шов прочно соединяет ткани,
не оставляя в ране полостей и не нарушая
кровообращения в тканях, что обеспечивает
оптимальные условия для заживления
раны.
Помимо
простых узловатых швов применяют и
другие варианты узлового шва. Так, при
наложении швов на стенку полых органов
используют вворачивающие швы по Пирогову
— Матешуку, когда узел завязывают под
слизистой оболочкой (рис.
4).
Для предупреждения прорезывания тканей
применяют петлистые узловые швы —
П-образные (U-образные) выворачивающие
и вворачивающие (рис.
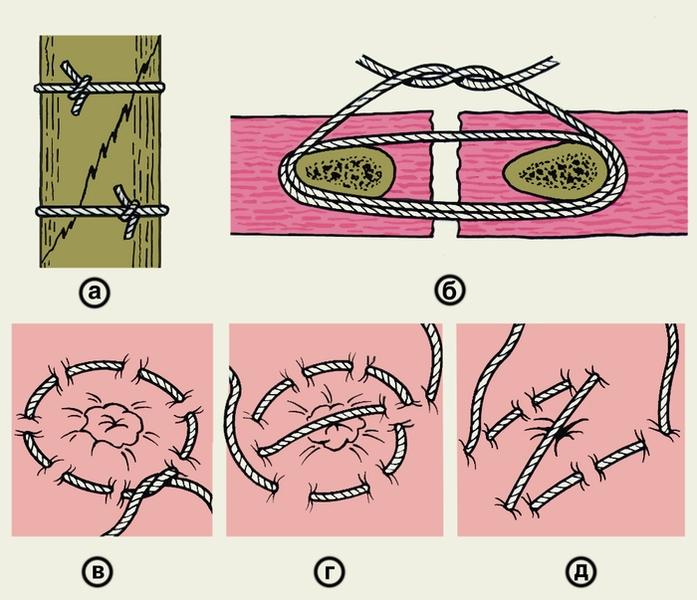
5, а, б),
и 8-образные (рис.
5, в).
Для лучшего сопоставления краев кожной
раны используют узловой адаптирующий
П-образный (петлеобразный) шов по Донати
(рис.
6).
При
наложении непрерывных швов нить держат
натянутой, чтобы не ослабли предыдущие
стежки, а в последнем удерживают двойную
нить, которую после выкалывания связывают
со свободным ее концом. Непрерывные Ш.
х. имеют различные варианты. Часто
применяют простой (линейный) обвивной
шов (рис.
7, а),
обвивной шов по Мультановскому (рис.
7, б)
и матрацный шов (рис.
7, в).
Эти швы выворачивают края раны, если их
накладывают снаружи, например при
зашивании сосуда, и вворачивают, если
их накладывают изнутри органа, например
при формировании задней стенки анастомоза
на органах желудочно-кишечного тракта.
Наряду
с линейными применяют различные виды
круговых швов. К ним относятся: циркулярный
шов, имеющий целью фиксацию костных
фрагментов, например при переломе
надколенника с расхождением отломков;
так называемый серкляж — скрепление
проволокой или нитью костных отломков
при косом или спиральном переломе или
фиксация костных трансплантатов (рис.
8, а);
блоковый полиспастный шов для сближения
ребер, используемый при зашивании раны
грудной стенки (рис.
8, б),
простой кисетный шов (рис.
8, в)
и его разновидности — S-образный по
Русанову (рис.
8, г)
и Z-образный по Салтену (рис.
8, д),
применяемые для ушивания культи кишки,
погружения культи червеобразного
отростка, пластики пупочного кольца и
др. Круговой шов накладывают различными
способами при восстановлении непрерывности
полностью пересеченного трубчатого
органа — сосуда, кишки, мочеточника и
др. При частичном пересечении органа
выполняют полуциркуляторный или боковой
шов.
При
зашивании ран и формировании анастомозов
швы могут быть наложены в один ряд —
однорядный (одноэтажный, одноярусный)
шов или послойно — в два, три, четыре
ряда. Наряду с соединением краев раны
швы обеспечивают также остановку
кровотечения. Для этого предложены
специально гемостатические швы, например
непрерывный цепочный (обкалывающий)
шов по Гейденгайну — Гаккеру (рис.
9)
на мягкие ткани головы перед их рассечением
при трепанации черепа. Вариантом узлового
цепочного шва является гемостатический
шов по Оппелю при ранениях печени.
Техника
наложения Ш. х. зависит от используемых
оперативных приемов. Например при
грыжесечении и в других случаях, когда
требуется получить прочный рубец,
прибегают к удвоению (дубликатуре)
апоневроза П-образными швами или швами
по Жирару — Зику (рис.
10, а).
При ушивании эвентрации или при глубоких
ранах применяют съемные 8-образные швы
по Спасокукоцкому (рис.
10, б, в).
При зашивании ран сложной формы могут
быть использованы ситуационные
(направляющие) швы, которыми сближают
края раны в местах наибольшего натяжения,
а после наложения постоянных швов они
могут быть сняты. Если швы завязывают
на коже с большим натяжением или
предполагают их оставить на длительный
срок, для предотвращения прорезывания
применяют так называемые пластинчатые
(пластиночные) П-образные швы, завязываемые
на пластинках, пуговицах, резиновых
трубках, марлевых шариках и др. (рис.
11).
С этой же целью можно использовать
вторично-провизорные швы, когда на кожу
накладывают более частые узловые швы,
а завязывают их через один, оставляя
другие нити незавязанными: когда
начинается прорезывание затянутых
швов, завязывают провизорные, а первые
снимают.
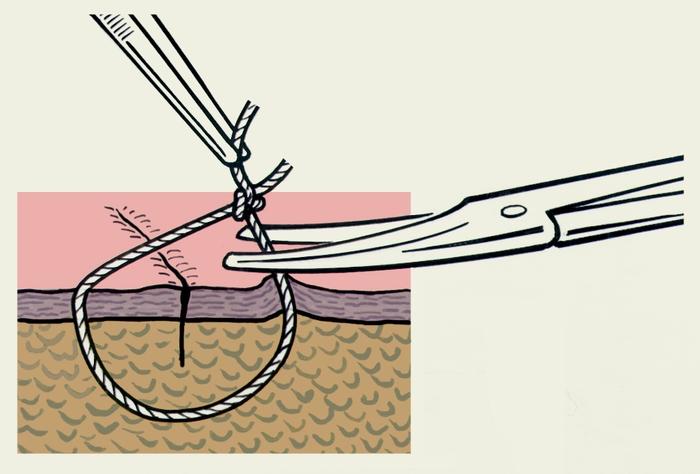
Кожные
швы снимают чаще всего на 6—9-е сутки
после их наложения, однако сроки снятия
могут варьировать в зависимости от
локализации и характера раны. Раньше
(4—6 сут.) снимают швы с кожных ран в
областях с хорошим кровоснабжением (на
лице, шее), позже (9—12 сут.) на голени и
стопе, при значительном натяжении краев
раны, сниженной регенерации. Швы снимают,
подтянув узел так, чтобы над кожей
появилась скрытая в толще тканей часть
нити, которую пересекают ножницами
(рис.
12)
и всю нить вытягивают за узел. При длинной
ране или значительном натяжении ее
краев швы снимают сначала через один,
а в следующие дни — остальные.
При
наложении III. х. могут возникнуть различные
виды осложнений. К травматическим
осложнениям относят случайный прокол
иглой сосуда или проведение шва через
просвет полого органа вместо пристеночного
шва. Кровотечение из проколотого сосуда
обычно останавливается при завязывании
шва, в ином случае приходится в этом же
месте наложить второй шов, захватив в
него кровоточащий сосуд; при проколе
крупного сосуда грубой режущей иглой
может возникнуть необходимость в
наложении сосудистого шва. Если обнаружен
случайный сквозной прокол полого органа,
это место дополнительно перитонизируют
серозно-мышечными швами. Технические
ошибки при наложении швов — это плохое
совмещение (адаптация) краев кожной
раны или концов сухожилий, отсутствие
эффекта вворачивания при кишечном и
выворачивания при сосудистом шве,
сужение и деформация анастомоза и др.
Подобные дефекты могут привести к
несостоятельности швов или непроходимости
анастомоза, возникновению кровотечения,
перитонита, кишечных, бронхиальных,
мочевых свищей и др. Нагноение раны,
образование наружных и внутренних
лигатурных свищей и лигатурных абсцессов
возникает вследствие нарушения асептики
при стерилизации шовного материала или
во время операции. Осложнения в виде
аллергических реакций замедленного
типа (см. Аллергия)
чаще возникают при применении кетгуговых,
гораздо реже — шелковых и синтетических
нитей.
Рис.
9. Схематическое изображение вариантов
гемостатических швов: а — непрерывный
цепочный (обкалывающий) шов по Гейденгайну;
б — узловой цепочный шов по Гейденгайну
— Гаккеру.
Рис.
1. Схематическое изображение наложения
простого узлового шва на линейную кожную
рану.
Рис.
12. Схематическое изображение этапа
снятия узлового кожного шва: потягиванием
за узел на поверхность выведен находившийся
под кожей участок нити, который пересекают
ножницами.
Рис.
7. Схематическое изображение простого
(линейного) обвивного непрерывного шва
и его вариантов: а — простой обвивной
шов; б — обвивной шов по Мультановскому;
в — матрацный шов.
Рис.
8. Схематическое изображение круговых
швов: а — серкляж — скрепление костных
отломков при косом переломе кости; б —
блоковый полиспастный шов для сближения
ребер; в — простой кисетный шов; г —
S-образный кисетный шов по Русанову; д
— Z-образный кисетный шов по Салтену.
Рис.
11. Схематическое изображение пластинчатых
П-образных швов: а — на пуговицах; б —
на марлевых шариках.
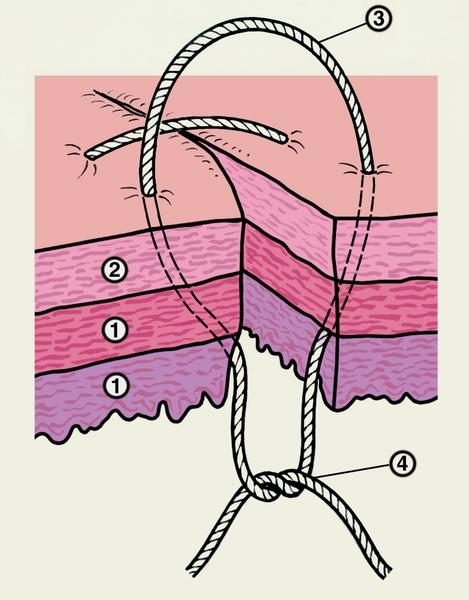
Рис.
4. Схематическое изображение вворачивающего
шва по Пирогову — Матешуку, наложенного
на стенку кишки: 1 — слизистая оболочка
и мышечный слой стенки кишки; 2 — серозная
оболочка кишки; 3 — шовная нить проведена
через серозную и мышечную оболочки; 4 —
узел завязывают со стороны слизистой
оболочки.
Рис.
10. Схематическое изображение наложения
швов по Жирару-Зику для удвоения
апоневроза (а) и съемных 8-образных швов
по Спасокукоцкому (б, в).
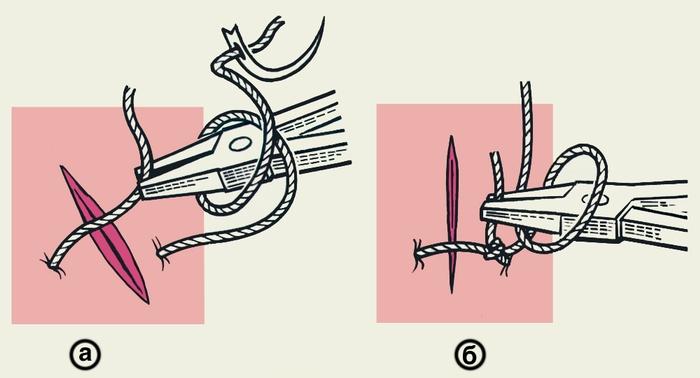
Рис.
3. Схематическое изображение
инструментального (аподактильного)
способа завязывания хирургического
узла: а — после выкола иглы длинным
концом нити обернут иглодержатель,
которым захватывают короткий конец
нити; б — после затягивания первой петли
длинный конец нити обернут вокруг
иглодержателя в противоположном
направлении.
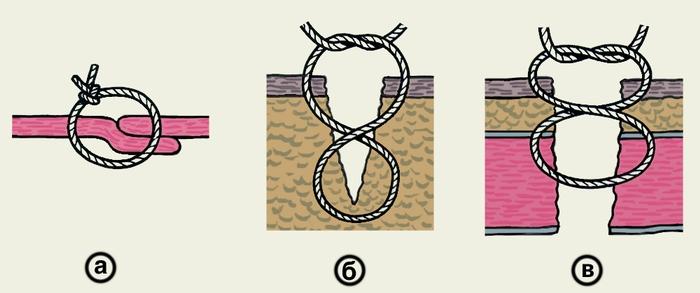
Рис.
5. Схематическое изображение вариантов
петлистых узловых швов: а — П-образный
выворачивающий шов; б — П-образный
вворачивающий шов; в — 8-образный шов.
Рис.
6. Схематическое изображение П-образного
(петлеобразного) узлового адаптирующего
шва по Донати.
Рис.
2. Схематическое изображение сопоставления
пинцетами краев кожной раны при наложении
простого узлового шва.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

- по протяженности: узловые и непрерывные;
- по количеству рядов: однорядные и многорядные;
- по форме: простые, П-образные, Z-образные, 8-образные;
- по функциональности: вворачивающиеся и гемостатические;
- по длительности: съемные (убираются после заживления тканей) и постоянные (накладываются навсегда).
Это лишь основные виды швов, которые представлены большим количеством разновидностей.
В зависимости от времени наложения различают швы:
- Первичные. Накладываются на рану сразу же после травмы или операции. При этом рана срастается первичным натяжением – непосредственным сращением ее краев.
- Первично-отсроченные. Накладывают спустя 1-5 сут., до того как в ране появляется грануляции (молодая соединительная ткань, образующаяся в процессе заживления).
- Провизорные. Разновидность первично-отсроченных. Швы накладывают сразу же после обработки раны, но нити не связывают, и края раны не стягивают. Это делают спустя 1-5 дней, при появлении грануляций.
- Вторичные ранние. Накладывают на рану спустя 6-21 сут. после ее получения. В этот период рана заживает вторичным натяжением – разрастается грануляционная ткань, из которой формируется будущий рубец. Восстановление кожного эпителия (эпителизация) осуществляется с краев раны.
- Вторичные поздние. Накладываются спустя 3 нед. В течение этого срока на ране образуется рубец, мешающий соединению краев раны. Этот рубец иссекают, после чего на вновь образовавшиеся рая раны накладывают швы, и рана срастается.
Для сшивания тканей используют инструментарий: иглы с иглодержателями, шовный материал, пинцеты, зажимы. Иглы для сшивания могут быть прямыми и изогнутыми (последние используются намного чаще).
Изогнутые иглы в поперечном сечении могут быть круглыми или треугольными. Такие иглы заправляют в иглодержатель (инструмент, напоминающий зажим) так, чтобы 2/3 иглы приходилось на край с острием, а 1/3 – на край с ушком. Ушко в хирургических иглах чаще всего двойное и открытое с расходящимися концами («ласточкин хвост»). Благодаря такой конструкции нить удобнее продевается и надежнее фиксируется в игле. Выделяют еще атравматичные иглы. Это тонкие иглы, одним концом спаянные с тонкой нитью.

Виды швов и шовного материала зависят от фиксируемой ткани и от характера повреждения. Для сшивания краев кожных травматических и послеоперационных ран используют узловые съемные швы из синтетических материалов, в основном шелковые. Хотя для сшивания ран на открытых участках (лицо, шея, руки, голени), а также у детей, применяют атравматичные иглы. Косметический шов, накладываемый такими иглами, заживает практически без рубцов. Для косметических швов может быть использован конский волос.
Глубокие мышечные слои, внутренние органы, фиксируют постоянными кетгутовыми швами. П-образные швы используют для соединения мышц, нервов, сухожилий и апоневрозов. Z-образный шов накладывают на культю аппендикса, обвивные – на брюшину и на резецированные части желудка и кишечника. Матрасные швы накладывают на сосуды или используют для косметической фиксации кожи.
При наложении швов нужно соблюдать ряд правил:
- для качественного сшивания раны нужно плотно сблизить и точно сопоставить ее края;
- вколы и выколы иглы располагаются строго перпендикулярно по отношению к линии разреза, и должны находиться на одном уровне;
- глубокие раны ушивают послойно;
- при послойном ушивании нужно следить за тем, чтобы не оставалось карманов – пустот, где будет скапливаться кровь, воспалительный экссудат, гной;
- фиксируемые ткани должны быть однородными (кожа сшивается только с кожей, мышцы с мышцами, и т.д.);
- при сшивании кожи узловыми швами вколы и выколы делают примерно на 1 см от края, а швы располагают на расстоянии 1-2 см друг от друга.
С одной стороны, недостаточное сопоставление ткани, слабое затягивание узлов, использование тонких нитей из неподходящих материалов, может повлечь за собой несостоятельность швов. Но, с другой стороны, слишком грубое и интенсивное затягивание узлов, травматизация краев раны приводит к прорезыванию швов, и тоже к их несостоятельности. Поэтому от оперирующего врача требуется максимально бережное и щадящее отношение к сшиваемой ткани.
Подготовительный этап

Перед наложением швов обязательна остановка кровотечения из раневой области. Затем специалист тщательно промывает рану и обрабатывает ее антисептическим раствором. Инородные тела, при их наличии, подлежат извлечению. В случае необходимости, проводится местное обезболивание области проведения вмешательства.
Весь инструментарий и рабочее место хирурга в целом всегда должны пребывать в полной стерильности. Наложение швов должно проводится исключительно специалистом в медицинском учреждении.


Срок заживления зависит от различных факторов: особенности раны, ее глубина, используемый вид шовного материала, индивидуальные особенности организма, соблюдение требований по уходу за швами.
Ни для кого не секрет, что весьма нередко наши пациенты качество работы хирурга, даже после сложнейших полостных вмешательств, оценивают по внешнему виду кожного рубца. Да, мы не занимаемся эстетической хирургией – «хирургией удовольствия», мы возвращаем людям здоровье и, нередко, жизнь. Однако, расхожей фразы о том, что «потеряв голову по волосам не плачут» для сегодняшних чрезмерно требовательных пациентов часто недостаточно для объяснения появления грубого деформированного рубца на брюшной стенке. А такие случаи, как мы знаем, не редкость. Безусловно, часть ран заживает вторичным натяжением. Но это составляет не более 10% от всех лапаротомий. В чем же дело? Может быть в том, что кожному шву в конце операции мы уделяем значительно меньше внимания, чем он того заслуживает. Или вообще поручаем его наложение начинающим хирургам: где же им еще учиться работе с тканью и иглой. Самое интересное заключается в том, что по мнению коллег – пластических хирургов кожа является очень «благодарной» тканью, чье заживление нарушается лишь при очень грубых ошибках хирургической техники.
Под нарушением репаративных процессов в коже понимают не столько ее расхождение после снятия швов (это – легко устранимая проблема), сколько возникновение гипертрофических рубцов.
Гипертрофические рубцы состоят из плотной фиброзной ткани в зоне повреждённой кожи. Они формируются при избыточном синтезе коллагена. Рубцы обычно грубые, тугие, возвышаются над поверхностью кожи, имеют красноватый оттенок, отличаются повышенной чувствительностью и болезненностью, часто вызывают зуд. Гипертрофические рубцы разделяют на две основные категории.
1. Обычный гипертрофический рубец соответствует границам предшествующей раны и никогда не распространяется за пределы зоны повреждения. В развитии гипертрофических рубцов ведущую роль играют следующие факторы: большие размеры заживающего раневого дефекта, ишемизация кожи в зоне шва, длительное заживление и постоянная травматизация рубца. Через 6–12 месяцев рубец обычно стабилизируется, приобретает чёткие очертания, отграничиваясь от атрофической части рубца и неповреждённой кожи, несколько уменьшается и размягчается.
2. Келоид — рубец, внедряющийся в окружающие нормальные ткани, до этого не вовлечённые в раневой процесс. В отличие от гипертрофических рубцов келоиды нередко образуется на функционально малоактивных участках. Его рост обычно начинается через 1–3 мес после эпителизации раны. Рубец продолжает увеличиваться даже через 6 мес и обычно не уменьшается и не размягчается. Типично отсутствие параллелизма между тяжестью травмы и выраженностью келоидных рубцов, они могут возникать даже после незначительных повреждений (укол, укус насекомого) и часто после ожога IIIА степени. Стабилизация состояния келоидного рубца обычно наступает через 2 года после его появления. Характерно, что келоидные рубцы практически никогда не изъязвляются.
Патогенез келоидов неизвестен. Некоторые авторы расценивают их как доброкачественные опухоли. По-видимому, наиболее правильно представление о том, что образование келоидов обусловлено нарушением развития соединительной ткани. Возможна аутоагрессия вследствие избыточного содержания в тканях биологически активных веществ. Не исключена роль эндокринных нарушений, индивидуальная предрасположенность к развитию келоидов, преобладание среди имеющих такие рубцы пациентов молодого и среднего возраста.
Гипертрофические рубцы с трудом поддаются лечению. Иссечение рубца может привести к его повторному развитию. Инъекции стероидов в область рубца (и/или их инъекции вслед за его иссечением), а также близкофокусная лучевая терапия могут предотвратить повторное развитие рубца.
Мы ни в коем случае не призываем к приданию чрезмерной важности эстетическим аспектам кожного шва на лапаротомной ране – основное поле деятельности и проявления мастерства абдоминальных хирургов скрыто от посторонних глаз. Однако, кроме «субстрата косметического эффекта», кожа является еще и частью операционной раны передней брюшной стенки, что требует не меньшей тщательности в формировании кожных швов, чем при ушивании апоневроза. Тем более, что кожный шов не требует неких невероятно сложных технических и временных затрат (как об этом слишком часто говорят в специализированных учреждениях…).
При формировании кожного шва следует:
— придерживаться прецизионной техники с точным сопоставлением эпидермального и дермального слоев;
— стремиться к эвертированию краев кожи; инвертирование (вворачивание краев кожи внутрь раны) недопустимо;
— использовать минимально травматичный шовный материал (монофиламентные или комплексные нити размерами 3/0-0 на атравматичной режущей или обратно-режущей игле в ½ окружности) ;
— использовать атравматичные пинцеты или однозубые крючки для тракции кожи;
— избегать натяжения кожи нитью (только аппозиция и иммобилизация) ;
— ликвидировать полости и карманы в подкожно-жировом слое;
— формировать шов таким образом, чтобы каждая нить проходила через кожу только однажды, сводя к минимуму перекрестное инфицирование вдоль всей линии швов;
— использовать съемные или абсорбируемые нити;
— не препятствовать естественному дренированию раны в первые два-три дня послеоперационного периода;
— оставлять в ране минимально возможное количество шовного материала.
Следует заметить, что наличие некоего специального «косметического шва» — это всего лишь расхожее заблуждение. Любой кожный шов, отвечающий вышеприведенным требованиям в полной мере может считаться косметическим. В настоящее время для ушивания раны кожи наиболее распространены несколько видов швов.
Простой узловой шов – одиночный шов, накладываемый в вертикальной плоскости, наиболее распространен для аппозиции и иммобилизации краев кожной раны, благодаря простоте наложения, гемостатическому эффекту, возможности хорошей адаптации краев раны.
К нюансам формирования простого узлового шва кожи относят следующие обязательные к выполнению технические моменты:
— вкол и выкол производятся строго перпендикулярно поверхности кожи;
— вкол и выкол должны находиться строго на одной линии, перпендикулярной длиннику раны;
— расстояние от края раны до места вкола должно составлять 0, 5-1 см, что зависит от глубины раны и выраженности клетчаточного слоя;
— нить проводится с захватом краев, стенок и, обязательно, дна раны для предотвращения формирования полостей в ране;
— при значительной глубине раны и невозможности наложения отдельного шва на подкожную клетчатку следует использовать многостежковые швы (например, шов Стручкова) ;
— расстояние между швами на коже передней брюшной стенки должно составлять 1-1, 5 см; более частые стежки приводят к нарушению микроциркуляции, более редки – к появлению диастаза краев раны;
— во избежание микроциркуляторных нарушений и неудовлетворительного косметического эффекта (поперечные линии на рубце) затягивание шва не должно быть чрезмерным, с образованием выраженного «валика» над кожей, нить должна обеспечивать лишь плотное сопоставление слоев кожи;
— сформированный узел должен находиться сбоку от линии ушитой раны, но не на ней.
Шов Мак Миллена-Донати (McMillen-Donati) – одиночный вертикальный П-образный узловой шов с массивным захватом подлежащих тканей и целенаправленной адаптацией краев раны. Эффективно применяется при ушивании глубоких ран с большим диастазом краев. Накладывается с помощью большой режущей иглы. Вкол производят на расстоянии 2 и более см от края раны, далее вкалывают так, чтобы захватить как можно больше и проводят до дна раны, где поворачивают иглу в направлении к срединной линии раны и выкалывают в самой ее глубокой точке. Затем на стороне выкалывания, по ходу стяжка, в нескольким мм от края раны иглу вновь вкалывают и выводят в толщу дермы на противоположной стороне, иглу таким же образом проводят в обратном направлении. При затягивании узла однородные ткани сопоставляются. К недостаткам шва следует отнести неудовлетворительный косметический результат вследствие образования грубых поперечных полос.
Несколько видоизмененным вариантом шва Мак Миллена-Донати является шов по Алльговеру (Allgower), отличающийся тем, что нить не проводится через поверхность кожи с контралатеральной стороны. Одиночные узловые швы кожи имеют как преимущества, так и недостатки. К преимуществам одиночных узловых швов следует отнести их относительную простоту и малые временные затраты для их наложения, наличие естественного дренирования полости ушитой раны в первые дни послеоперационного периода через промежутки между швами, возможность ограниченного раскрытия раны при снятии одного или нескольких швов. К недостаткам одиночных швов относится недостаточный косметический эффект при их использовании, даже при условии технически правильного их формирования. Дело в том, что одиночные швы – съемные, а для правильного формирования рубца необходима иммобилизация краев кожной раны максимально долгое время. Кроме того, при формировании отдельных швов неизбежно появление поперечных полос или рубцов в точках вкола-выкола иглы. Исходя из требований к косметическому эффекту, J. Chassaignac и W. Halstedt предложили формирование непрерывного внутрикожного шва на всю длину раны.
Шов Шассеньяка-Холстеда (Chassaignac-Halsted) — непрерывный внутренний адаптирующий. Шовная нить проходит в толще дермы, в плоскости, параллельной поверхности кожи. Иглу вкалывают на одной стороне разреза, проводя ее только интрадермально. После этого переходят на другую сторону разреза. С обеих сторон в шов захватывают одинаковое количество дермы (0, 5 – 1 см). По сути этот шов – непрерывный горизонтальный П-образный. В конце шва иглу выкалывают на коже, отступив от угла раны 1см. Нить фиксируется либо узлами непосредственно над раной, либо специальными якорными устройствами.
Формирование шва Холстеда обеспечивает полную адаптацию эпидермального и дермального слоев кожи и, соответственно, наилучший косметический эффект. При форимровании этого шва требуются особенно тщательный гемостаз, предварительная ликвидация остаточной полости ушиванием подкожной клетчатки и отсутствие натяжения кожи. В случае большой протяженности раны (свыше 8 см) теоретически могут возникнуть затруднения при извлечении длинной неабсорбируемой нити, поэтому при наложении такого шва рекомендуется через каждые 8 см осуществлять выкол на поверхности кожи, чтобы иметь возможность впоследствии удалить нити частями.
Как уже было отмечено, непременным условием применения непрерывного внутрикожного шва является тщательное сопоставление покожно-жировой клетчатки. Помимо гемостатического эффекта и профилактики остаточных полостей ушивание клетчатки способствует сведению краев кожной раны и обеспечивает возможность наложения кожного шва без натяжения. В этой связи J. Zoltan предложил усовершенствованный вариант внутрикожного шва.
Шов Холстеда-Золтана (Halsted – Zoltan) — двурядный непрерывный. Первый ряд накладывают приблизительно посредине подкожной основы, второй – внутрикожно. Первый укол иглы производят вблизи конца раны, на расстоянии 2 см от одного из краев. Затем иглу вкалывают и выкалывают поочередно в одной и другой стенке раны, проводя ее только по посредине толщины подкожной клетчатки в горизонтальной плоскости (непрерывный П-образный шов). Закончив формирование глубокого ряда шва, нить выводят на поверхность кожи. Оба конца нити натягивают, сближая таким образом края раны. Для формирования второго ряда кончик иглы выводят в дерму. Продолжают шить таким образом, чтобы точки вкола и выкола распологались симметрично относительно линии разреза, как при обычном шве Холстеда. До завершения наложения поверхностного шва нити удерживают натянутыми, затем формируют узел, связывая концы нитей на коже.
Непременным условием формирования непрерывного внутрикожного шва является использование только монофиламентной нити размером 3/0 – 2/0 на режущей или, лучше, обратно-режущей игле. Вопрос о предпочтении использования для непрерывного внутрикожного шва абсорбируемой (несъемной) или неабсорбируемой (съемной) монофиламентной нити на сегодняшний день остается открытым: часть хирургов остается убежденными сторонниками Prolene, другая же часть неизменно применяет Monocryl.
Для достижения наилучшего косметического эффекта, во многом связанного с травматизацией кожи при проведении нити, применяются комбинированные методики закрытия кожной раны. В последнее время все большей популярностью пользуется метод, включающий в себя в качестве одного из компонентов, использование клеевой аппликации для иммобилизации кожи после сведения и защиты раны от воздействия внешней среды. При этом в качестве средства иммобилизации и защиты применяется Dermabond – медицинский клей, имеющий в своей основе 2-окинцианокрилат и фиолетовый краситель для контрастирования с кожным покровом. После нанесения на кожу Dermabond вследствие контакта с воздухом в течение 30-60 секунд переходит из жидкой фазы в фазу упруго-эластического геля с исключительно прочной адгезией к кожным покровам. При этом на коже формируется прочная пленка, предотвращающая диастаз краев раны и защищающая края и стенки раны от контаминации микроорганизмами (использование клея исключает необходимость применения асептических повязок на послеоперационную рану). Dermabond обеспечивает иммобилизацию краев кожной раны на срок до 7-8 суток и по прошествии этого времени самостоятельно фрагментируется и удаляется с кожи. Обязательными условиями применения клея Dermabond являются тщательный гемостаз и плотное сведение краев раны швом подкожной клетчатки: возможно применение непрерывного шва или отдельных швов абсорбируемым материалом. Именно поэтому данный метод закрытия кожной раны является комбинированным – шовным и клеевым. Можно полагать, что внедрение в клиническую практику соединения краев кожной раны с помощью клеевой аппликации само по себе указывает на направление эволюции методов соединения тканей в хирургии: от нити к полимерным адгезирующим материалам.
28 марта 2016 г.
Швы хирургические—
наиболее распространенный способ
соединения биологических тканей (краев
раны, стенок органов, и т.д.), остановки
кровотечения, желчеистечения и др. с
помощью шовного материала.
В зависимости от сроков наложения Ш. х.
различают: первичный шов, который
накладывают на случайную рану
непосредственно после первичной
хирургической обработки или на
операционную рану; отсроченный первичный
шов накладывают до развития грануляций
в сроки от 24 чдо 7 дней после
операции при отсутствии в ране признаков
гнойного воспаления; провизорный шов —
разновидность отсроченного первичного
шва, когда нити проводят во время
операции, а завязывают их спустя 2—3 дня;
ранний вторичный шов, который накладывают
на гранулирующую очистившуюся от
некрозов рану спустя 8—15 дней; поздний
вторичный шов накладывают на рану через
15—30 дней и более при развитии в ней
рубцовой ткани, которую предварительно
иссекают.
Швы могут быть съемными, когда шовный
материал удаляют после сращения, и
погруженными, которые остаются в тканях,
рассасываясь, инкапсулируясь в тканях
или прорезываясь в просвет полого
органа. Швы, наложенные на стенку полого
органа, могут быть сквозными или
пристеночными (не проникающими в просвет
органа).
В зависимости от применяемого
инструментария и техники выполнения
различают ручной и механический шов.
Для наложения ручных швов используют
обычные и атравматические иглы,
иглодержатели, пинцеты и др.,а в
качествешовного
материала —рассасывающиеся
и не рассасывающиеся нити биологического
или синтетического происхождения,
металлическую проволоку и др. Механический
шов выполняют с помощью сшивающих
аппаратов, в которых шовным материалом
являются металлические скобки.
В зависимости от техники прошивания
тканей и фиксации узла ручные Ш. х.
подразделяют на узловые и непрерывные.
Простые узловые швы на кожу накладывают
обычно с промежутками в 1—2 см,
иногда чаще, а при угрозе нагноения
раны — реже. Края раны тщательно
сопоставляют пинцетами. Швы завязывают
хирургическими, морскими или простыми
(женскими) узлами. Во избежание ослабления
узла следует удерживать нити в натянутом
состоянии на всех этапах формирования
петель шва. Для завязывания узла, особенно
сверхтонких нитей при пластических и
микрохирургических операциях, применяют
также инструментальный (аподактильный)
способ.
Шелковые нити завязывают двумя узлами,
кетгутовые и синтетические — тремя
и более. Затягивая первый узел, добиваются
сопоставления сшиваемых тканей без
чрезмерного усилия во избежание
прорезывания швов. Правильно наложенный
шов прочно соединяет ткани, не оставляя
в ране полостей и не нарушая кровообращения
в тканях, что обеспечивает оптимальные
условия для заживления раны.
Помимо простых узловатых швов применяют
и другие варианты узлового шва. Так, при
наложении швов на стенку полых органов
используют вворачивающие швы по
Пирогову — Матешуку, когда узел
завязывают под слизистой оболочкой.
Для предупреждения прорезывания тканей
применяют петлистые узловые швы —
П-образные (U-образные) выворачивающие
и вворачивающие, и 8-образные. Для лучшего
сопоставления краев кожной раны
используют узловой адаптирующий
П-образный (петлеобразный) шов по Донати.
При наложении непрерывных швов нить
держат натянутой, чтобы не ослабли
предыдущие стежки, а в последнем
удерживают двойную нить, которую после
выкалывания связывают со свободным ее
концом. Непрерывные Ш. х. имеют различные
варианты. Часто применяют простой
(линейный) обвивной шов, обвивной шов
по Мультановскому и матрацный шов. Эти
швы выворачивают края раны, если их
накладывают снаружи, например при
зашивании сосуда, и вворачивают, если
их накладывают изнутри органа, например
при формировании задней стенки анастомоза
на органах желудочно-кишечного тракта.
Наряду с линейными применяют различные
виды круговых швов. К ним относятся:
циркулярный шов, имеющий целью фиксацию
костных фрагментов, например при переломе
надколенника с расхождением отломков;
так называемый серкляж — скрепление
проволокой или нитью костных отломков
при косом или спиральном переломе или
фиксация костных трансплантатов;
блоковый полиспастный шов для сближения
ребер, используемый при зашивании раны
грудной стенки, простой кисетный шов и
его разновидности — S-образный по
Русанову и Z-образный по Салтену,
применяемые для ушивания культи кишки,
погружения культи червеобразного
отростка, пластики пупочного кольца и
др. Круговой шов накладывают различными
способами при восстановлении непрерывности
полностью пересеченного трубчатого
органа — сосуда, кишки, мочеточника
и др. При частичном пересечении органа
выполняют полуциркуляторный или боковой
шов.
При зашивании ран и формировании
анастомозов швы могут быть наложены в
один ряд — однорядный (одноэтажный,
одноярусный) шов или послойно — в
два, три, четыре ряда. Наряду с соединением
краев раны швы обеспечивают также
остановку кровотечения. Для этого
предложены специально гемостатические
швы, например непрерывный цепочный
(обкалывающий) шов по Гейденгайну —
Гаккеру на мягкие ткани головы перед
их рассечением при трепанации черепа.
Вариантом узлового цепочного шва
является гемостатический шов по Оппелю
при ранениях печени.
Техника наложения Ш. х. зависит от
используемых оперативных приемов.
Например при грыжесечении и в других
случаях, когда требуется получить
прочный рубец, прибегают к удвоению
(дубликатуре) апоневроза П-образными
швами или швами по Жирару — Зику. При
ушивании эвентрации или при глубоких
ранах применяют съемные 8-образные швы
по Спасокукоцкому. При зашивании ран
сложной формы могут быть использованы
ситуационные (направляющие) швы, которыми
сближают края раны в местах наибольшего
натяжения, а после наложения постоянных
швов они могут быть сняты. Если швы
завязывают на коже с большим натяжением
или предполагают их оставить на длительный
срок, для предотвращения прорезывания
применяют так называемые пластинчатые
(пластиночные) П-образные швы, завязываемые
на пластинках, пуговицах, резиновых
трубках, марлевых шариках и др. С этой
же целью можно использовать
вторично-провизорные швы, когда на кожу
накладывают более частые узловые швы,
а завязывают их через один, оставляя
другие нити незавязанными: когда
начинается прорезывание затянутых
швов, завязывают провизорные, а первые
снимают.
Кожные швы снимают чаще всего на 6—9-е
сутки после их наложения, однако сроки
снятия могут варьировать в зависимости
от локализации и характера раны. Раньше
(4—6 сут.) снимают швы с кожных ран в
областях с хорошим кровоснабжением (на
лице, шее), позже (9—12 сут.) на голени
и стопе, при значительном натяжении
краев раны, сниженной регенерации. Швы
снимают, подтянув узел так, чтобы над
кожей появилась скрытая в толще тканей
часть нити, которую пересекают ножницами
и всю нить вытягивают за узел. При длинной
ране или значительном натяжении ее
краев швы снимают сначала через один,
а в следующие дни — остальные.
При наложении III. х. могут возникнуть
различные виды осложнений. К травматическим
осложнениям относят случайный прокол
иглой сосуда или проведение шва через
просвет полого органа вместо пристеночного
шва. Кровотечение из проколотого сосуда
обычно останавливается при завязывании
шва, в ином случае приходится в этом же
месте наложить второй шов, захватив в
него кровоточащий сосуд; при проколе
крупного сосуда грубой режущей иглой
может возникнуть необходимость в
наложении сосудистого шва. Если обнаружен
случайный сквозной прокол полого органа,
это место дополнительно перитонизируют
серозно-мышечными швами. Технические
ошибки при наложении швов — это
плохое совмещение (адаптация) краев
кожной раны или концов сухожилий,
отсутствие эффекта вворачивания при
кишечном и выворачивания при сосудистом
шве, сужение и деформация анастомоза и
др. Подобные дефекты могут привести к
несостоятельности швов или непроходимости
анастомоза, возникновению кровотечения,
перитонита, кишечных, бронхиальных,
мочевых свищей и др. Нагноение раны,
образование наружных и внутренних
лигатурных свищей и лигатурных абсцессов
возникает вследствие нарушения асептики
при стерилизации шовного материала или
во время операции. Осложнения в виде
аллергических реакций замедленного
типа чаще возникают при применении
кетгуговых, гораздо реже — шелковых
и синтетических нитей.
Соседние файлы в папке оперативка от хасана
- #
- #
- #
- #
- #
- #
- #
Наложение хирургического шва – важная часть любой операции, влияющая и на риск осложнений, и на эстетику тела. О применяемых сегодня материалах и техниках порталу «Сибмеда» рассказали Александра Алтарёва, врач-хирург высшей категории, зав. операционным блоком ГНОКБ, и Виталий Игумнов, пластический хирург, к.м.н., действительный член ОПРЭХ.
Лидирует ручной шов
Шов, выполненный хирургом вручную, по-прежнему остаётся основным способом скрепления тканей во время хирургических операций. Хотя, конечно, появилось уже довольно много других способов соединения тканей во время хирургической операции.

«Появились кожные титановые скрепки, так называемый кожный степлер, это очень удобный способ соединения краёв кожной раны. Есть и специальный инструмент для снятия этих скрепок. Появился шовный материал под названием «петля». Исключительно удобный и быстрый способ зашить рану. Применяется способ соединения тканей с помощью скрепочного шва, при этом даже существуют рассасывающиеся скрепки. Используются специальные сшивающие аппараты линейного или циркулярного типа, разных размеров, диаметров. Имеются эндоскопические сшивающие аппараты. Эти устройства очень удобные, время операции благодаря их применению заметно сокращается», – рассказала Александра Алтарёва.
Однако далеко не всегда они доступны по разным причинам, включая высокую цену. Хирургические же иглы и нити всегда имеются в наличии. И от их качества, от правильности выбора той или иной разновидности нити, даже правильности завязывания узлов, во многом зависят исходы операции – ближайший и отдалённый.
Хирургические нити: природные и синтетические
В настоящее время существует много разновидностей хирургических нитей, выпускаемых разными фирмами. Нити для хирургического применения разделяются по нескольким параметрам.
Во-первых, они делятся на две большие группы – природные и синтетические. К первым относится шёлк, лён, хлопок и кетгут.
Ко вторым – большое число разнообразных изделий на основе разных материалов. Существует тенденция перехода от шовного материала природного происхождения к материалам синтетическим ввиду объективно существующих недостатков натуральных нитей.

Рассасывающиеся и нерассасывающиеся
Во-вторых, все хирургические нити делятся на рассасывающиеся или, по- научному, биодеградируемые, абсорбирующиеся, и не рассасывающиеся, то есть не абсорбирующиеся, не подвергающиеся в организме биодеградации.
«Весь «шовник» делится на рассасывающийся и нерассасывающийся. Это основное принципиальное различие. Там, где соединяющий эффект должен оставаться длительно и надежно, применяется нерассасывающийся материал. Если же полное окончательное срастание тканей происходит в обозримо короткие сроки, не превышающие средний срок биодеградации рассасывающегося шовного материала, а это 60-70 дней, предпочтение отдается именно ему», – пояснила Александра Викторовна.
Под биодеградацией понимается полное выведение материала из организма с течением времени. Время, в течение которого происходит биодеградация нити, – это один из двух самых важных параметров, характеризующих рассасывающиеся хирургические нити.
Проверка на прочность
Второй параметр – это остаточная прочность нити, то есть способность удерживать в стянутом состоянии сшитые ткани на протяжении необходимого периода времени. Очевидна важность правильной оценки этого параметра, так как если нить потеряет прочность раньше, чем скреплённые ею ткани срастутся, возможны очень неприятные и опасные осложнения.
Это может быть, например, несостоятельность анастомоза (соустья) между полыми органами, допустим, желудком и тонкой кишкой, а это уже прямой путь к перитониту. В этой связи время рассасывания всегда больше срока, в течение которого нить полностью теряет способность поддерживать соединённые ткани. Недооценка этого параметра может повлечь осложнения.

«Может нарушиться эстетика шва или, того хуже, расхождение швов, нагноение ран. При неправильно подобранном материале рана разойдётся в раннем послеоперационном периоде (быстрое рассасывание).
При использовании материала, который рассасывается при бурном воспалении (менее инертный), возможно нагноение раны», – рассказал Виталий Игумнов.
Непредсказуемый кетгут
В этом плане синтетические рассасывающиеся нити предпочтительнее природных, так как у них более точно выверено время биодеградации.
Например, самая известная рассасывающаяся хирургическая нить – кетгут. В организме он подвергается энзиматической (ферментной) биодеградации и сроки биодеградации этой нити непредсказуемы, имеют непостоянный характер, значительно зависят от способа производства и типа сшиваемых тканей.
Есть у кетгута и другие неприятные особенности. Поскольку он имеет белковую структуру, он вызывает в сшиваемых тканях реакцию аллергического характера замедленного течения. Прочность кетгутовой нити ниже в сравнении с синтетическими биодеградируемыми нитями. Производители хирургических нитей стараются воздействовать на кетгут для изменения его свойств в лучшую сторону – производится качественный выбор сырья, выполняется его полировка, хромирование нитей кетгута.
В свою очередь, различаются абсолютно не рассасывающиеся хирургические нити и те, что рассасываются очень долгое время – несколько лет. Шёлк относится к медленно рассасывающимся нитям: организм от него избавляется через два года. Полиамидная нить рассасывается в течение 5-6 лет.
Смысл тут в том, что при некоторых операциях надо применять хирургические нити совсем не поддающиеся биодеградации и не теряющие свою прочность, даже спустя годы. Типичный пример – протезирование клапана сердца или вшивание сосудистого протеза, например, при аневризме аорты, операции в офтальмологической практике и т.д.
Кетгутовые нити по-прежнему применяются, но реже и, главным образом, сделанные из дополнительно обработанного материала – полированного, хромированного кетгута.

Лён и хлопок уходят в прошлое
Природные нерассасывающиеся нити – лён и хлопок, в настоящее время не применяются. Они обладают выраженным фитильным эффектом и могут являться своеобразным «накопителем» микробов и их проводником в ткани. Это чревато появлением инфильтратов, воспаления и может быть причиной послеоперационных нагноительных осложнений. При этом антибактериальная терапия проводящаяся в таких случаях может не дать эффекта, так как её воздействие на угнездившуюся в нитях микрофлору сильно ограничено.
Синтетический нерассасывающийся шовный материал делится относительно того, из какого материала сделан: полиамидные (капроновые), полиэфирные (лавсановые), полипропиленовые, полимерные, фторполимерные и т.д. Все они обладают своими особенностями, имеют те или иные преимущества.
«Раньше были, в основном, шёлк, кетгут, лавсан, капрон, материалы довольно грубые, и кетгут – единственная рассасывающаяся нить. При использовании только этих нитей часто возникает локальное воспаление и потом, через год, два можно увидеть гранулёму вокруг нити, узлов. Применение современного шовного материала позволяет избежать этого. При оперативном вмешательстве применяют несколько видов нитей, в зависимости от вида операции, характера сшиваемых тканей, состояния этих тканей, а также привычки хирурга», – пояснила Александра Алтарёва.

Не то косичка, не то канат
Другое важное деление хирургических нитей основано на различиях в их строении (структуре).
«Рассасывающийся и нерассасывающийся шовный материал может быть монофиламентным, то есть представлять собой мононить, либо полифиламентным, где несколько нитей соединены в одну различным способом (крученые или плетеные виды нитей). Мононить меньше всего повреждает ткани, но она и менее устойчивая на разрыв, менее устойчивая в узле, надо вязать несколько узлов. Тонкие ткани монофиламентная нить может разрезать. Плетёный или кручёный материал гораздо более устойчив в узле, он крепче. Ткани человека различаются по плотности, по кровенаполнению, по растяжимости, в зависимости от этого подбирается и шовный материал», – рассказала Александра Викторовна.
Одни нити при изучении их в поперечном сечении предстают в виде однородной структуры, а другие собраны из волокон, скрученных или переплетённых на манер косы или каната. Есть ещё комплексные нити, основой которой является плетёная полинить, пропитанная или покрытая снаружи специальными материалами. Покрытие не только придаёт гладкость, но может иметь антибактериальный эффект, если в него включены соответствующие компоненты.
Также появились нити, обработанные антибактериальным препаратом триклозаном, которые могут применяться в условиях опасности инфицирования раны.
Морской, женский, хирургический
Важной характеристикой хирургической нити является эластичность. Неэластичные, жёсткие нити имеют особенности при завязывании узла, а при прошивании тканей приводят к их избыточному повреждению. В свою очередь, чрезмерно эластичные хирургические нити могут способствовать расслаблению узла, вследствие чего хирургу приходится завязывать сложные узлы, несколько узлов. Это неблагоприятно с двух сторон.
Во-первых, в этом случае в тканях остаётся больше шовного материала, а во-вторых, тратится время и силы. Хирургу за время операции приходится завязывать узлы множество раз – несколько сотен, а то и тысяч узлов. А если возникает необходимость делать сложные узлы, это ещё усложняет дело.
Собственно, разновидностей узлов существует несколько. Основных три – морской, женский, хирургический и разные их модификации. Всего способов завязывания узлов существует более 30. Многие из них названы по именам авторов: по Шипову, способ Парина и другие.
Владение разными способами помогает завязывать узлы в разных неблагоприятных, стеснённых условиях, в глубине раны и т.д. Техника и способ формирования узла является очень важным моментом, оказывающим влияние и на прочность нити, и на надёжность собственно хирургического шва.
Известно, что потеря прочности нити в узле может составлять 50-80%. В наибольшей степени это касается мононитей, нежели полифиламентных нитей. К этому надо ещё добавить, что иногда манипулировать приходится тончайшими нитями – диаметром 0,1 и даже 0,010 мм. Минимальный же размер нитей соответствует диаметру 0,001 мм. Самая толстая хирургическая нить может иметь диаметр 1,29 мм.
«С развитием хирургии, внедрением высокотехнологичных методов выполнения операций меняется и потребность в видах соединения тканей. Например, наши офтальмологи за год полностью перешли на новые виды шовного материала. Только в общей заявке больницы на шовный материал около 150 позиций, это говорит о большом разнообразии применяемых нитей и игл. В Областной больнице выполняется очень широкий спектр разных операций, требующий разнообразия шовного материала. Во время любой операции может возникнуть ситуация, которая потребует его незапланированного применения многих видов нитей. Например, потребуется наложение сосудистого шва, дренирование и т.д.», – рассказала зав. операционным блоком ГНОКБ.
Хирургическая атравматика
Очень важный момент – это вариант соединения нити с хирургической иглой. Как рассказала Александра Алтарёва, в 80- 90 годах прошлого века произошла революция в хирургии – появился атравматический шовный материал, когда нитка впаяна в кончик иглы и при прохождении её через ткани человеческого тела не травмирует их, так как толщина иглы и нити полностью совпадают, нить не складывается пополам.
Все атравматические иглы с нитями – одноразовые, стерильные, с длительным сроком хранения, применяются однократно, что очень важно с точки зрения инфекционной безопасности. Многоразовые стальные хирургические иглы, тем не менее, ещё применяются, ими шьют в основном кожу, плотные соединительные ткани.
«Атравматикой шить намного легче, проще. 30-35 лет назад актуальной была проблема кишечных свищей после операций на органах брюшной полости. Это тяжелейшее, опасное для жизни осложнение, требующее значительных усилий и средств для лечения пациентов. С появлением атравматического шовного материала количество кишечных свищей многократно уменьшилось», – поделилась эксперт.
Хирургические иглы
Хирургические иглы заметно отличаются от обычных портняжных игл. Большинство их имеют не прямую форму, а выполнены в виде полуокружности.
Используются иглы от ¼ круга, т.е. слегка изогнутые, до 5/8 круга, которые используются для наложения швов в глубине раны. Форма острия иглы может быть колющая, режущая или тупоконечная.
Существуют специальные иглы для кальцинированных сосудов, они отличаются особой остротой, обеспечивающейся специальной заточкой. Бывает, что иглы имеют чёрный цвет, при длительных операциях это уменьшает нагрузку на глаза хирурга.
Как рассказала Александра Алтарёва, появились нити с двумя иглами – на одном и на другом конце. Это очень удобно при хирургических вмешательствах в сосудистой хирургии.
«Сосудистый шов должен быть очень прочным, нить используется монофиламентная, особые иглы колющего типа чтобы не получалось зазора между ниткой и стенкой сосуда. Если используется не соответствующая игла или нить, можно получить дефект в стенке сосуда и кровотечение из мест вкола иглы», – рассказала хирург.
Важную роль играет и техника наложения шва. При нарушении наложения швов, например, при излишне частом их наложении, может наступить нарушение кровоснабжения (ишемия) соединяемых тканей с затрудненным их сращением.
«В эстетической и пластической хирургии чаще любая рана сшивается в 2-3 слоя. Первых два слоя из рассасывающегося материала, последний дермальный (съёмный) из нерассасывающегося. В некоторых областях, таких как веки и уши, в области кожи носа, только один слой из нерассасывающего материала», – отметил Виталий Игумнов.
Профессиональный отбор
«Наиболее известная фирма на рынке, которой отдаёт большинство хирургов своё предпочтение – это «Джонсон и Джонсон» (США)и её подразделение Этикон (Ethicon). Используемые нити – это Пролен (нерассасывающаяся) и Викрил (рассасывающаяся) различного диаметра, но обязательно атравматические», – рассказал Виталий Игумнов о выборе пластических хирургов.
Как рассказал эксперт, наиболее известный отечественный производитель шовного материала – компания «Линтекс» (Санкт-Петербург), выпускающая полипропилен (нерассасывающаяся нить), ПГА и моносорб (рассасывающаяся).
«Естественно, эта продукция дешевле. Лично мне кажется возможным его применение, шил много, менее удобная упаковка, менее удобная нерассасывающаяся нить (почему-то закручивается во время наложения шва, хотя, может, только у меня). Но, в целом, не хуже. Изменения курсов валют не оказало влияния, хирурги ортодоксальны в своём выборе, и небольшое поднятие цен не влияет на их выбор», – поделился доктор.
Решает хирург
«Шовный материал с пациентом не обсуждается. Основной критерий выбора шовного материала – это надёжность и безопасность (чёткое понимание инертности материала или его способность к рассасыванию)», – отметил Виталий Игумнов.
Выбор того или иного шовного материала требует знаний, опыта, наличия альтернативы, осуществляется индивидуально в каждом случае и зависит от многих факторов, учитываемых врачом.
Александра Алтарёва подчеркнула важность индивидуального подхода к каждому пациенту: «Что особенно важно, для каждой операции, для каждого пациента хирург подбирает оптимальный набор шовного материала, сшивающие аппараты, кровоостанавливающие средства, которые позволят именно у этого пациента выполнить оперативное вмешательство надёжно, аккуратно, с наименьшим травмированием тканей и достигнуть желаемого результата операции».

- по протяженности: узловые и непрерывные;
- по количеству рядов: однорядные и многорядные;
- по форме: простые, П-образные, Z-образные, 8-образные;
- по функциональности: вворачивающиеся и гемостатические;
- по длительности: съемные (убираются после заживления тканей) и постоянные (накладываются навсегда).
Это лишь основные виды швов, которые представлены большим количеством разновидностей.
В зависимости от времени наложения различают швы:
- Первичные. Накладываются на рану сразу же после травмы или операции. При этом рана срастается первичным натяжением – непосредственным сращением ее краев.
- Первично-отсроченные. Накладывают спустя 1-5 сут., до того как в ране появляется грануляции (молодая соединительная ткань, образующаяся в процессе заживления).
- Провизорные. Разновидность первично-отсроченных. Швы накладывают сразу же после обработки раны, но нити не связывают, и края раны не стягивают. Это делают спустя 1-5 дней, при появлении грануляций.
- Вторичные ранние. Накладывают на рану спустя 6-21 сут. после ее получения. В этот период рана заживает вторичным натяжением – разрастается грануляционная ткань, из которой формируется будущий рубец. Восстановление кожного эпителия (эпителизация) осуществляется с краев раны.
- Вторичные поздние. Накладываются спустя 3 нед. В течение этого срока на ране образуется рубец, мешающий соединению краев раны. Этот рубец иссекают, после чего на вновь образовавшиеся рая раны накладывают швы, и рана срастается.
Для сшивания тканей используют инструментарий: иглы с иглодержателями, шовный материал, пинцеты, зажимы. Иглы для сшивания могут быть прямыми и изогнутыми (последние используются намного чаще).
Изогнутые иглы в поперечном сечении могут быть круглыми или треугольными. Такие иглы заправляют в иглодержатель (инструмент, напоминающий зажим) так, чтобы 2/3 иглы приходилось на край с острием, а 1/3 – на край с ушком. Ушко в хирургических иглах чаще всего двойное и открытое с расходящимися концами («ласточкин хвост»). Благодаря такой конструкции нить удобнее продевается и надежнее фиксируется в игле. Выделяют еще атравматичные иглы. Это тонкие иглы, одним концом спаянные с тонкой нитью.

Виды швов и шовного материала зависят от фиксируемой ткани и от характера повреждения. Для сшивания краев кожных травматических и послеоперационных ран используют узловые съемные швы из синтетических материалов, в основном шелковые. Хотя для сшивания ран на открытых участках (лицо, шея, руки, голени), а также у детей, применяют атравматичные иглы. Косметический шов, накладываемый такими иглами, заживает практически без рубцов. Для косметических швов может быть использован конский волос.
Глубокие мышечные слои, внутренние органы, фиксируют постоянными кетгутовыми швами. П-образные швы используют для соединения мышц, нервов, сухожилий и апоневрозов. Z-образный шов накладывают на культю аппендикса, обвивные – на брюшину и на резецированные части желудка и кишечника. Матрасные швы накладывают на сосуды или используют для косметической фиксации кожи.
При наложении швов нужно соблюдать ряд правил:
- для качественного сшивания раны нужно плотно сблизить и точно сопоставить ее края;
- вколы и выколы иглы располагаются строго перпендикулярно по отношению к линии разреза, и должны находиться на одном уровне;
- глубокие раны ушивают послойно;
- при послойном ушивании нужно следить за тем, чтобы не оставалось карманов – пустот, где будет скапливаться кровь, воспалительный экссудат, гной;
- фиксируемые ткани должны быть однородными (кожа сшивается только с кожей, мышцы с мышцами, и т.д.);
- при сшивании кожи узловыми швами вколы и выколы делают примерно на 1 см от края, а швы располагают на расстоянии 1-2 см друг от друга.
С одной стороны, недостаточное сопоставление ткани, слабое затягивание узлов, использование тонких нитей из неподходящих материалов, может повлечь за собой несостоятельность швов. Но, с другой стороны, слишком грубое и интенсивное затягивание узлов, травматизация краев раны приводит к прорезыванию швов, и тоже к их несостоятельности. Поэтому от оперирующего врача требуется максимально бережное и щадящее отношение к сшиваемой ткани.
Подготовительный этап

Перед наложением швов обязательна остановка кровотечения из раневой области. Затем специалист тщательно промывает рану и обрабатывает ее антисептическим раствором. Инородные тела, при их наличии, подлежат извлечению. В случае необходимости, проводится местное обезболивание области проведения вмешательства.
Весь инструментарий и рабочее место хирурга в целом всегда должны пребывать в полной стерильности. Наложение швов должно проводится исключительно специалистом в медицинском учреждении.


Срок заживления зависит от различных факторов: особенности раны, ее глубина, используемый вид шовного материала, индивидуальные особенности организма, соблюдение требований по уходу за швами.
Наложение хирургического шва – важная часть любой операции, влияющая и на риск осложнений, и на эстетику тела. О применяемых сегодня материалах и техниках порталу «Сибмеда» рассказали Александра Алтарёва, врач-хирург высшей категории, зав. операционным блоком ГНОКБ, и Виталий Игумнов, пластический хирург, к.м.н., действительный член ОПРЭХ.
Лидирует ручной шов
Шов, выполненный хирургом вручную, по-прежнему остаётся основным способом скрепления тканей во время хирургических операций. Хотя, конечно, появилось уже довольно много других способов соединения тканей во время хирургической операции.

«Появились кожные титановые скрепки, так называемый кожный степлер, это очень удобный способ соединения краёв кожной раны. Есть и специальный инструмент для снятия этих скрепок. Появился шовный материал под названием «петля». Исключительно удобный и быстрый способ зашить рану. Применяется способ соединения тканей с помощью скрепочного шва, при этом даже существуют рассасывающиеся скрепки. Используются специальные сшивающие аппараты линейного или циркулярного типа, разных размеров, диаметров. Имеются эндоскопические сшивающие аппараты. Эти устройства очень удобные, время операции благодаря их применению заметно сокращается», – рассказала Александра Алтарёва.
Однако далеко не всегда они доступны по разным причинам, включая высокую цену. Хирургические же иглы и нити всегда имеются в наличии. И от их качества, от правильности выбора той или иной разновидности нити, даже правильности завязывания узлов, во многом зависят исходы операции – ближайший и отдалённый.
Хирургические нити: природные и синтетические
В настоящее время существует много разновидностей хирургических нитей, выпускаемых разными фирмами. Нити для хирургического применения разделяются по нескольким параметрам.
Во-первых, они делятся на две большие группы – природные и синтетические. К первым относится шёлк, лён, хлопок и кетгут.
Ко вторым – большое число разнообразных изделий на основе разных материалов. Существует тенденция перехода от шовного материала природного происхождения к материалам синтетическим ввиду объективно существующих недостатков натуральных нитей.

Рассасывающиеся и нерассасывающиеся
Во-вторых, все хирургические нити делятся на рассасывающиеся или, по- научному, биодеградируемые, абсорбирующиеся, и не рассасывающиеся, то есть не абсорбирующиеся, не подвергающиеся в организме биодеградации.
«Весь «шовник» делится на рассасывающийся и нерассасывающийся. Это основное принципиальное различие. Там, где соединяющий эффект должен оставаться длительно и надежно, применяется нерассасывающийся материал. Если же полное окончательное срастание тканей происходит в обозримо короткие сроки, не превышающие средний срок биодеградации рассасывающегося шовного материала, а это 60-70 дней, предпочтение отдается именно ему», – пояснила Александра Викторовна.
Под биодеградацией понимается полное выведение материала из организма с течением времени. Время, в течение которого происходит биодеградация нити, – это один из двух самых важных параметров, характеризующих рассасывающиеся хирургические нити.
Проверка на прочность
Второй параметр – это остаточная прочность нити, то есть способность удерживать в стянутом состоянии сшитые ткани на протяжении необходимого периода времени. Очевидна важность правильной оценки этого параметра, так как если нить потеряет прочность раньше, чем скреплённые ею ткани срастутся, возможны очень неприятные и опасные осложнения.
Это может быть, например, несостоятельность анастомоза (соустья) между полыми органами, допустим, желудком и тонкой кишкой, а это уже прямой путь к перитониту. В этой связи время рассасывания всегда больше срока, в течение которого нить полностью теряет способность поддерживать соединённые ткани. Недооценка этого параметра может повлечь осложнения.

«Может нарушиться эстетика шва или, того хуже, расхождение швов, нагноение ран. При неправильно подобранном материале рана разойдётся в раннем послеоперационном периоде (быстрое рассасывание).
При использовании материала, который рассасывается при бурном воспалении (менее инертный), возможно нагноение раны», – рассказал Виталий Игумнов.
Непредсказуемый кетгут
В этом плане синтетические рассасывающиеся нити предпочтительнее природных, так как у них более точно выверено время биодеградации.
Например, самая известная рассасывающаяся хирургическая нить – кетгут. В организме он подвергается энзиматической (ферментной) биодеградации и сроки биодеградации этой нити непредсказуемы, имеют непостоянный характер, значительно зависят от способа производства и типа сшиваемых тканей.
Есть у кетгута и другие неприятные особенности. Поскольку он имеет белковую структуру, он вызывает в сшиваемых тканях реакцию аллергического характера замедленного течения. Прочность кетгутовой нити ниже в сравнении с синтетическими биодеградируемыми нитями. Производители хирургических нитей стараются воздействовать на кетгут для изменения его свойств в лучшую сторону – производится качественный выбор сырья, выполняется его полировка, хромирование нитей кетгута.
В свою очередь, различаются абсолютно не рассасывающиеся хирургические нити и те, что рассасываются очень долгое время – несколько лет. Шёлк относится к медленно рассасывающимся нитям: организм от него избавляется через два года. Полиамидная нить рассасывается в течение 5-6 лет.
Смысл тут в том, что при некоторых операциях надо применять хирургические нити совсем не поддающиеся биодеградации и не теряющие свою прочность, даже спустя годы. Типичный пример – протезирование клапана сердца или вшивание сосудистого протеза, например, при аневризме аорты, операции в офтальмологической практике и т.д.
Кетгутовые нити по-прежнему применяются, но реже и, главным образом, сделанные из дополнительно обработанного материала – полированного, хромированного кетгута.

Лён и хлопок уходят в прошлое
Природные нерассасывающиеся нити – лён и хлопок, в настоящее время не применяются. Они обладают выраженным фитильным эффектом и могут являться своеобразным «накопителем» микробов и их проводником в ткани. Это чревато появлением инфильтратов, воспаления и может быть причиной послеоперационных нагноительных осложнений. При этом антибактериальная терапия проводящаяся в таких случаях может не дать эффекта, так как её воздействие на угнездившуюся в нитях микрофлору сильно ограничено.
Синтетический нерассасывающийся шовный материал делится относительно того, из какого материала сделан: полиамидные (капроновые), полиэфирные (лавсановые), полипропиленовые, полимерные, фторполимерные и т.д. Все они обладают своими особенностями, имеют те или иные преимущества.
«Раньше были, в основном, шёлк, кетгут, лавсан, капрон, материалы довольно грубые, и кетгут – единственная рассасывающаяся нить. При использовании только этих нитей часто возникает локальное воспаление и потом, через год, два можно увидеть гранулёму вокруг нити, узлов. Применение современного шовного материала позволяет избежать этого. При оперативном вмешательстве применяют несколько видов нитей, в зависимости от вида операции, характера сшиваемых тканей, состояния этих тканей, а также привычки хирурга», – пояснила Александра Алтарёва.

Не то косичка, не то канат
Другое важное деление хирургических нитей основано на различиях в их строении (структуре).
«Рассасывающийся и нерассасывающийся шовный материал может быть монофиламентным, то есть представлять собой мононить, либо полифиламентным, где несколько нитей соединены в одну различным способом (крученые или плетеные виды нитей). Мононить меньше всего повреждает ткани, но она и менее устойчивая на разрыв, менее устойчивая в узле, надо вязать несколько узлов. Тонкие ткани монофиламентная нить может разрезать. Плетёный или кручёный материал гораздо более устойчив в узле, он крепче. Ткани человека различаются по плотности, по кровенаполнению, по растяжимости, в зависимости от этого подбирается и шовный материал», – рассказала Александра Викторовна.
Одни нити при изучении их в поперечном сечении предстают в виде однородной структуры, а другие собраны из волокон, скрученных или переплетённых на манер косы или каната. Есть ещё комплексные нити, основой которой является плетёная полинить, пропитанная или покрытая снаружи специальными материалами. Покрытие не только придаёт гладкость, но может иметь антибактериальный эффект, если в него включены соответствующие компоненты.
Также появились нити, обработанные антибактериальным препаратом триклозаном, которые могут применяться в условиях опасности инфицирования раны.
Морской, женский, хирургический
Важной характеристикой хирургической нити является эластичность. Неэластичные, жёсткие нити имеют особенности при завязывании узла, а при прошивании тканей приводят к их избыточному повреждению. В свою очередь, чрезмерно эластичные хирургические нити могут способствовать расслаблению узла, вследствие чего хирургу приходится завязывать сложные узлы, несколько узлов. Это неблагоприятно с двух сторон.
Во-первых, в этом случае в тканях остаётся больше шовного материала, а во-вторых, тратится время и силы. Хирургу за время операции приходится завязывать узлы множество раз – несколько сотен, а то и тысяч узлов. А если возникает необходимость делать сложные узлы, это ещё усложняет дело.
Собственно, разновидностей узлов существует несколько. Основных три – морской, женский, хирургический и разные их модификации. Всего способов завязывания узлов существует более 30. Многие из них названы по именам авторов: по Шипову, способ Парина и другие.
Владение разными способами помогает завязывать узлы в разных неблагоприятных, стеснённых условиях, в глубине раны и т.д. Техника и способ формирования узла является очень важным моментом, оказывающим влияние и на прочность нити, и на надёжность собственно хирургического шва.
Известно, что потеря прочности нити в узле может составлять 50-80%. В наибольшей степени это касается мононитей, нежели полифиламентных нитей. К этому надо ещё добавить, что иногда манипулировать приходится тончайшими нитями – диаметром 0,1 и даже 0,010 мм. Минимальный же размер нитей соответствует диаметру 0,001 мм. Самая толстая хирургическая нить может иметь диаметр 1,29 мм.
«С развитием хирургии, внедрением высокотехнологичных методов выполнения операций меняется и потребность в видах соединения тканей. Например, наши офтальмологи за год полностью перешли на новые виды шовного материала. Только в общей заявке больницы на шовный материал около 150 позиций, это говорит о большом разнообразии применяемых нитей и игл. В Областной больнице выполняется очень широкий спектр разных операций, требующий разнообразия шовного материала. Во время любой операции может возникнуть ситуация, которая потребует его незапланированного применения многих видов нитей. Например, потребуется наложение сосудистого шва, дренирование и т.д.», – рассказала зав. операционным блоком ГНОКБ.

Хирургическая атравматика
Очень важный момент – это вариант соединения нити с хирургической иглой. Как рассказала Александра Алтарёва, в 80- 90 годах прошлого века произошла революция в хирургии – появился атравматический шовный материал, когда нитка впаяна в кончик иглы и при прохождении её через ткани человеческого тела не травмирует их, так как толщина иглы и нити полностью совпадают, нить не складывается пополам.
Все атравматические иглы с нитями – одноразовые, стерильные, с длительным сроком хранения, применяются однократно, что очень важно с точки зрения инфекционной безопасности. Многоразовые стальные хирургические иглы, тем не менее, ещё применяются, ими шьют в основном кожу, плотные соединительные ткани.
«Атравматикой шить намного легче, проще. 30-35 лет назад актуальной была проблема кишечных свищей после операций на органах брюшной полости. Это тяжелейшее, опасное для жизни осложнение, требующее значительных усилий и средств для лечения пациентов. С появлением атравматического шовного материала количество кишечных свищей многократно уменьшилось», – поделилась эксперт.
Хирургические иглы
Хирургические иглы заметно отличаются от обычных портняжных игл. Большинство их имеют не прямую форму, а выполнены в виде полуокружности.
Используются иглы от ¼ круга, т.е. слегка изогнутые, до 5/8 круга, которые используются для наложения швов в глубине раны. Форма острия иглы может быть колющая, режущая или тупоконечная.
Существуют специальные иглы для кальцинированных сосудов, они отличаются особой остротой, обеспечивающейся специальной заточкой. Бывает, что иглы имеют чёрный цвет, при длительных операциях это уменьшает нагрузку на глаза хирурга.
Как рассказала Александра Алтарёва, появились нити с двумя иглами – на одном и на другом конце. Это очень удобно при хирургических вмешательствах в сосудистой хирургии.
«Сосудистый шов должен быть очень прочным, нить используется монофиламентная, особые иглы колющего типа чтобы не получалось зазора между ниткой и стенкой сосуда. Если используется не соответствующая игла или нить, можно получить дефект в стенке сосуда и кровотечение из мест вкола иглы», – рассказала хирург.
Важную роль играет и техника наложения шва. При нарушении наложения швов, например, при излишне частом их наложении, может наступить нарушение кровоснабжения (ишемия) соединяемых тканей с затрудненным их сращением.
«В эстетической и пластической хирургии чаще любая рана сшивается в 2-3 слоя. Первых два слоя из рассасывающегося материала, последний дермальный (съёмный) из нерассасывающегося. В некоторых областях, таких как веки и уши, в области кожи носа, только один слой из нерассасывающего материала», – отметил Виталий Игумнов.
Профессиональный отбор
«Наиболее известная фирма на рынке, которой отдаёт большинство хирургов своё предпочтение – это «Джонсон и Джонсон» (США)и её подразделение Этикон (Ethicon). Используемые нити – это Пролен (нерассасывающаяся) и Викрил (рассасывающаяся) различного диаметра, но обязательно атравматические», – рассказал Виталий Игумнов о выборе пластических хирургов.
Как рассказал эксперт, наиболее известный отечественный производитель шовного материала – компания «Линтекс» (Санкт-Петербург), выпускающая полипропилен (нерассасывающаяся нить), ПГА и моносорб (рассасывающаяся).
«Естественно, эта продукция дешевле. Лично мне кажется возможным его применение, шил много, менее удобная упаковка, менее удобная нерассасывающаяся нить (почему-то закручивается во время наложения шва, хотя, может, только у меня). Но, в целом, не хуже. Изменения курсов валют не оказало влияния, хирурги ортодоксальны в своём выборе, и небольшое поднятие цен не влияет на их выбор», – поделился доктор.

Решает хирург
«Шовный материал с пациентом не обсуждается. Основной критерий выбора шовного материала – это надёжность и безопасность (чёткое понимание инертности материала или его способность к рассасыванию)», – отметил Виталий Игумнов.
Выбор того или иного шовного материала требует знаний, опыта, наличия альтернативы, осуществляется индивидуально в каждом случае и зависит от многих факторов, учитываемых врачом.
Александра Алтарёва подчеркнула важность индивидуального подхода к каждому пациенту: «Что особенно важно, для каждой операции, для каждого пациента хирург подбирает оптимальный набор шовного материала, сшивающие аппараты, кровоостанавливающие средства, которые позволят именно у этого пациента выполнить оперативное вмешательство надёжно, аккуратно, с наименьшим травмированием тканей и достигнуть желаемого результата операции».