Лечение пролежней у лежачих больных

Лечение пролежней у лежачих больных в домашних условиях
Пролежни. Что это?
Пролежни тяжелая и сложная проблема. Множество различных материалов и статей посвящено этой теме, но в большинстве своем они предназначены для медицинского персонала и специалистов. Мы постараемся рассказать об этом, как можно проще и понятнее. Надеемся, что наша информация поможет лежачим больным и ухаживающим родственникам.
Лежачие больные и родственники ухаживающие за близкими на дому, сталкиваются с массой проблем, когда впервые появляются пролежни. Немногие бывают готовы к их возникновению. Обычно, как воздух становятся нужны информация, совет, квалифицированная консультация, поддержка и помощь. Появляется большое количество вопросов. Что такое пролежни? Почему они появились? Что является их причиной? Какие они бывают? Как они образуются? Как можно избежать и предотвратить? Кто лечит пролежни? Как лечить? Чем лечить? Как лечить на дому? Как обрабатывать пролежни? Какую мазь или какие повязки применять? Можно ли в лечении использовать народные и домашние средства? Как разобраться во множестве предлагаемых средств для лечения и ухода? Нужна ли специальная кровать? Нужен ли противопролежневый матрас? Нужно ли вызывать врача или медсестру на дом? Нужна ли сиделка? Как правильно организовать уход и лечение? Как вылечить пролежни? Как избавиться от пролежней? Что делать? И много, много, много других…
Этому не учат в школе и университете, если Вы не врач, фельдшер или медсестра. Даже после обучения не каждый медицинский работник может с уверенностью ответить на все эти вопросы. Жизнь задает задачи и заставляет их оперативно решать. У лежачего больного появляются участки покраснения и повреждения кожи, боль, интоксикация, мокнутие, повышение температуры тела и неприятный запах. У родственников возникают новые заботы и растет беспокойство за близкого человека. Список проблем множится. С появлением пролежней страдает качество жизни не только лежачего больного, но и тех, кто находится рядом с ним и ухаживает. Логика подсказывает, что необходима доступная амбулаторная или стационарная квалифицированная медицинская помощь. Однако практика показывает, что поликлиники, врачи по месту жительства, патронажные службы и даже стационары не всегда могут и готовы оказать необходимую, качественную помощь. Мы постараемся помочь Вам и ответить на Ваши вопросы.
Вызов врача хирурга на дом по тел. +7(495)755-79-18
Написать в Whatsapp
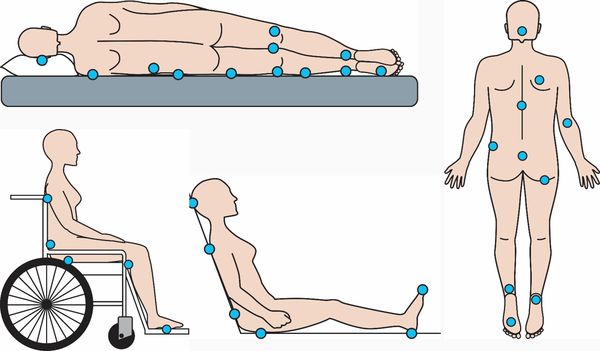
Пролежень (язва, pressure injury, pressure ulcer, decubitus ulcer, bedsore) – локальное повреждение кожи и(или) подлежащих тканей. Пролежни образуются в результате давления или сочетания давления с другими повреждающими факторами (трение, сдвиг, влажность и другие) и располагаются, как правило, над костными выступами (крестец, пятки, лодыжки, локти, седалищные кости, копчик, тазобедренные суставы, коленные суставы, лопатки, остистые отростки позвоночника, гребни подвздошных костей, лодыжки, лоб и затылок). Также бывают пролежни на ягодицах, пальцах, ушах, мошонке и даже на кончике носа.
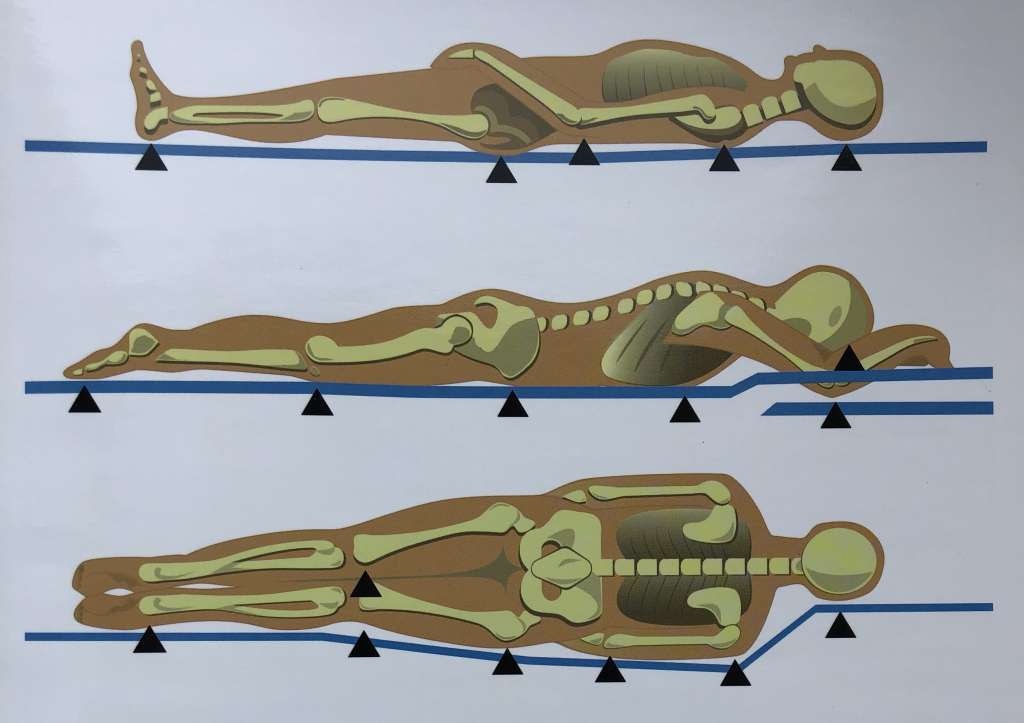
Локализация пролежня, как правило, напрямую зависит от положения больного в кровати или кресле. Когда человек лежит на спине наибольшее давление приходится на мягкие ткани, в проекции крестца, ягодиц, пяток и затылка (40-60 мм рт. ст.). В положении лежа на животе (прон-позиция) до 50 мм рт. ст. приходится на область коленей и груди. В положении сидя наибольшее давление (примерно 10 мм рт. ст.) испытывают ткани в проекции седалищных бугров.
Ослабленные лежачие и сидячие больные (колясочники) с нарушенным кровообращением, чувствительностью (инсульты, повреждения спинного мозга, спинальные больные, после нейрохирургических операций, парез, паралич, рассеянный склероз), сопутствующими заболеваниями (сахарный диабет, болезнь Альцгеймера, болезнь Паркинсона, деменция, онкология, БАС — боковой амиотрофический склероз, почечная недостаточность) и после травм (кома, перелом шейки бедра, перелом таза, скелетное вытяжение), чаще других страдают от этой проблемы.
Высокий риск появления пролежней у людей с тяжелыми психическими заболеваниями (шизофрения, тяжелая депрессия и другими).
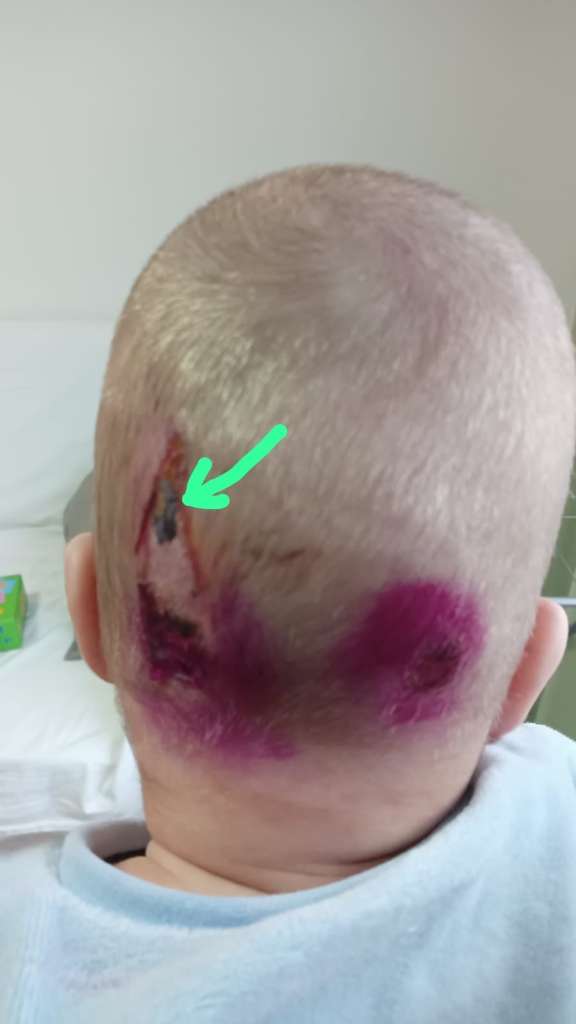
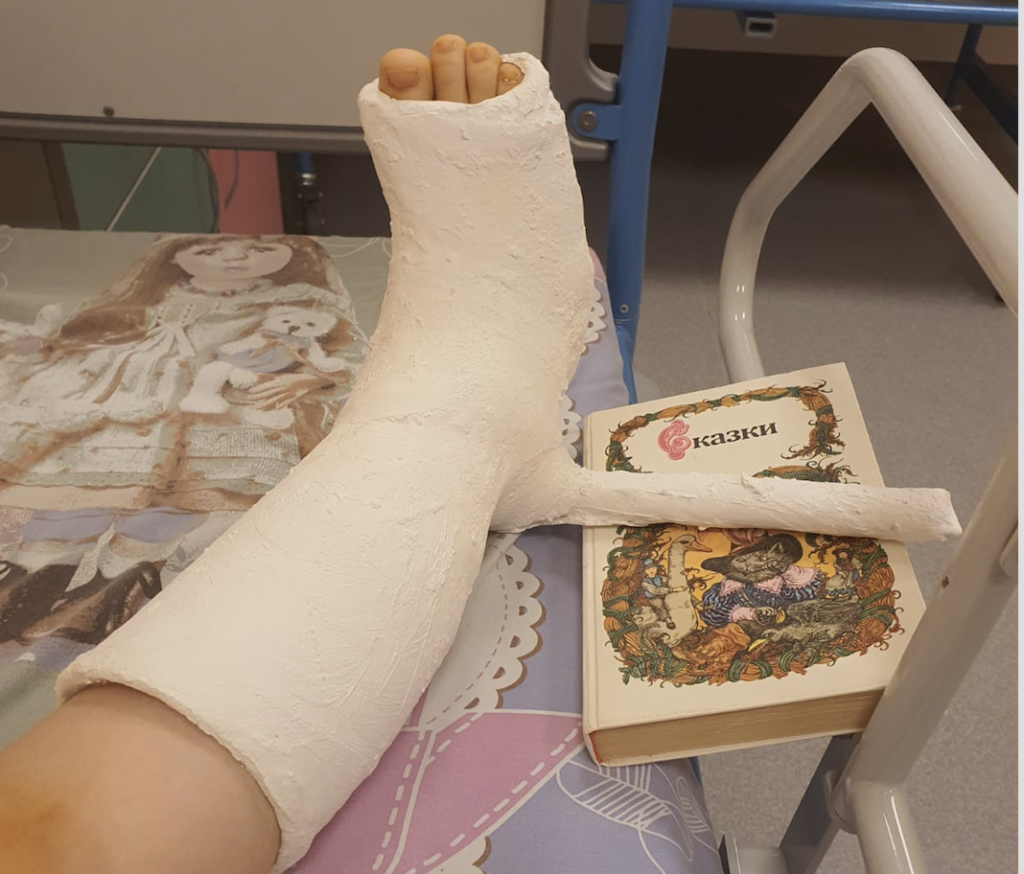
Существенную роль в возникновении и развитии локальных повреждений кожи и подлежащих тканей играют неправильный уход, недержание мочи и кала. В последнее время пролежни встречаются у детей на голове или после больших ортопедических операций при неправильном наложении деротационного сапожка.
Пролежни очень неприятное, опасное и дорогостоящее осложнение, которое ухудшает качество жизни, состояние больного и прогноз, тормозит процесс лечения, требует дополнительного ухода, врачебного наблюдения и расходов. Необходимо держать это осложнение под контролем.
Стадии. Категории
Пролежни подразделяются на стадии (категории)
Основных стадий (категорий) — четыре. И две дополнительные. Классификация предложена Европейской консультативной группой по пролежням (EPUAP) и Американской национальной консультативной группой по пролежням (NPUAP). Стадии и категории необходимы для понимания тяжести, глубины повреждения тканей и принятия решений по тактике лечения. Они помогают подобрать правильный алгоритм лечения и определиться со следующими вопросами. Как проводить лечение и уход? Когда необходима хирургическая помощь? Какие выбрать современные лечебные повязки?
Пролежни часто трудно поддаются диагностике. Иногда их очень сложно отличить от простого контактного дерматита или опрелости. Очень важно правильно разобраться и установить диагноз, поскольку схемы профилактики, лечения и ухода могут отличаться.
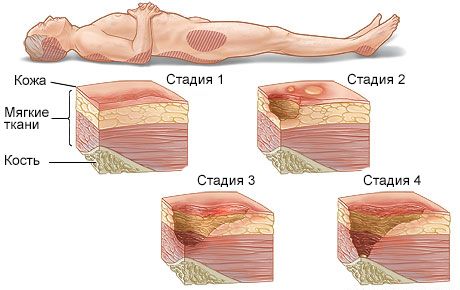
Стадия 1
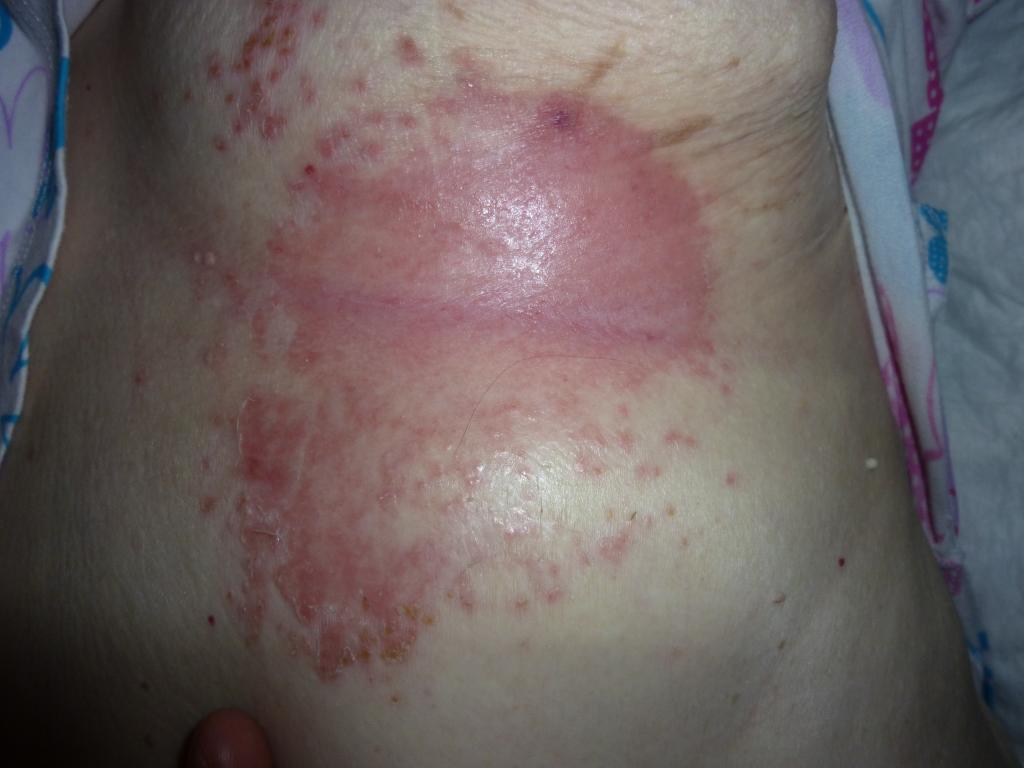
Начальная стадия. Покраснение (гиперемия, эритема) стойкое, не проходит и не бледнеет при устранении давления и располагается над костным выступом. Иногда оно бывает не очень заметно. Зона подозрительная на развитие пролежня может быть другого цвета и отличаться от окружающих тканей (пепельного, синеватого или пурпурного). Стадия (категория) 1 — это сигнал, что лежачий или сидячий больной уже в группе риска по образованию более глубоких и тяжелых пролежней!
Стадия 2
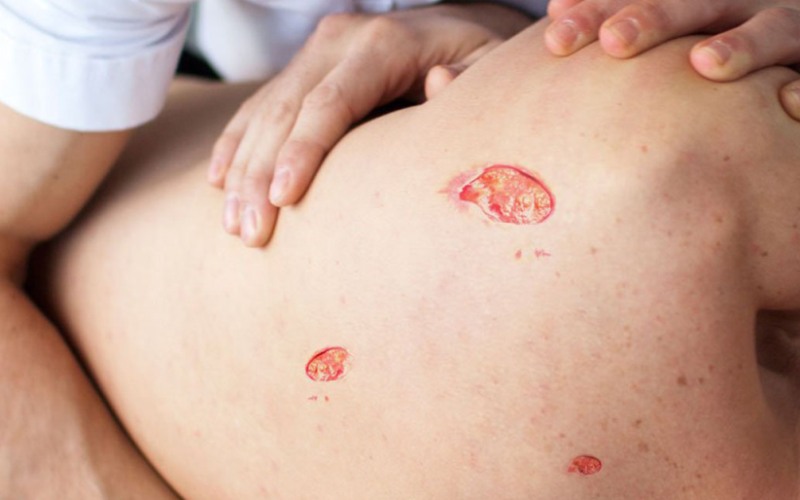
Повреждение поверхностных слоев кожи (эпидермис и дерма). Пролежень выглядит, как неглубокая открытая рана, язва, эрозия с красным или розовым дном. Может быть поверхностный струп (корочка) или налет фибрина (фибринозный налет). В этой стадии изменения могут быть в виде пузыря, который заполнен серозным (прозрачным) или сукровичным (красноватым) содержимым. Иногда этот пузырь бывает вскрывшимся в виде отслоенного и сморщенного эпидермиса (поверхностный слой кожи).
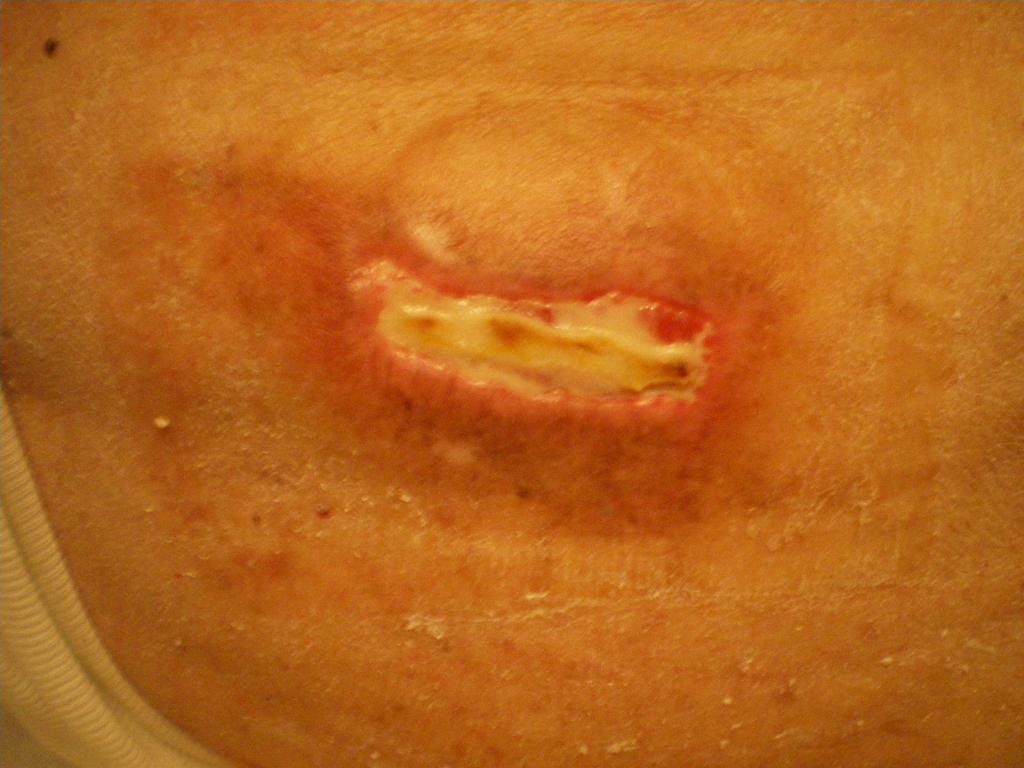
Стадия 3
В этой стадии происходит локальное повреждение (некроз-омертвение) всех слоев кожи. Подкожная жировая клетчатка видна в ране. Кости, сухожилия и мышцы закрыты, не обнажены.Сверху может быть струп (корочка) или некроз (мертвые ткани). Края раны бывают подрыты. Возможно наличие карманов, затеков с гнойным отделяемым и свищевых ходов.
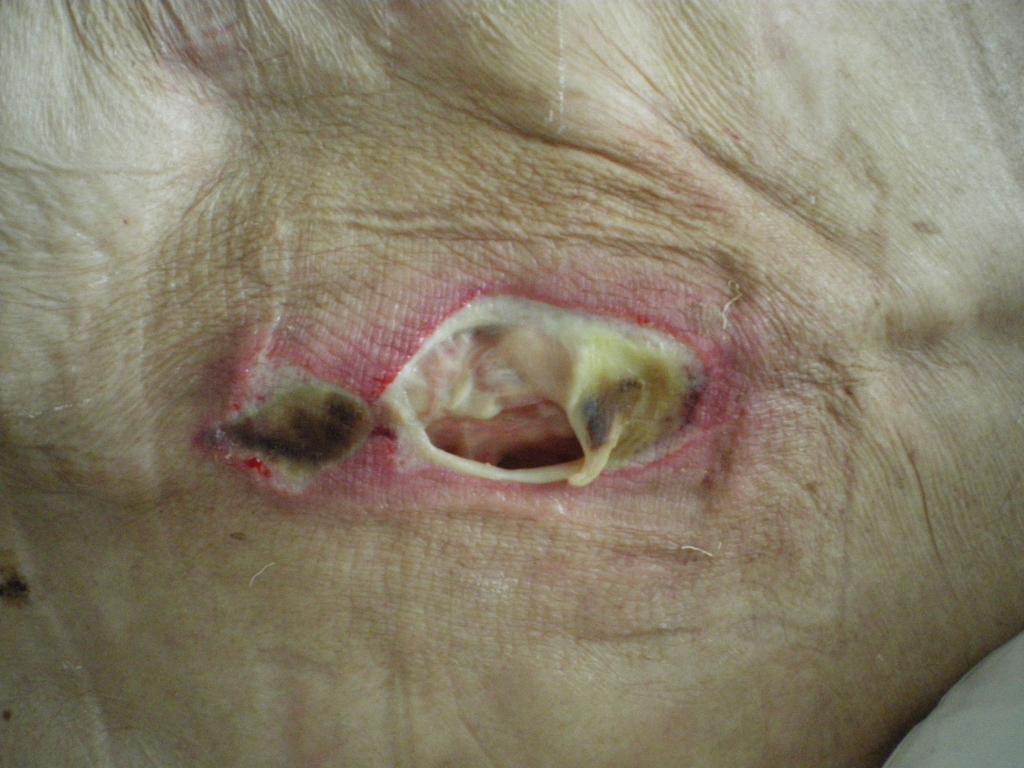
Стадия 4
Самая тяжелая стадия. Повреждение тканей (некроз — омертвение) всех слоев кожи и подкожной клетчатки. В отличие от третьей стадии, повреждены и подвержены гнойно-некротическому процессу (нагноение и омертвение) глубоколежащие ткани и структуры (фасции, сухожилия, мышцы, кости и суставы). Нарушается кровообращение в пораженном участке. Рана частично или полностью покрыта некротическими массами черного цвета (мертвыми тканями) или струпом. Глубокие карманы, мокнутие, затеки с гнойным отделяемым и свищевые ходы характерны для этой стадии. Влажные некрозы (мертвые ткани) пролежня, могут являться причиной интоксикации и сепсиса. В ране могут зиять костные структуры, суставные капсулы, что делает возможным возникновение остеомиелита. Остеомиелит тяжелейшее осложнение (нагноение, омертвение и секвестрация-отторжение костной ткани).
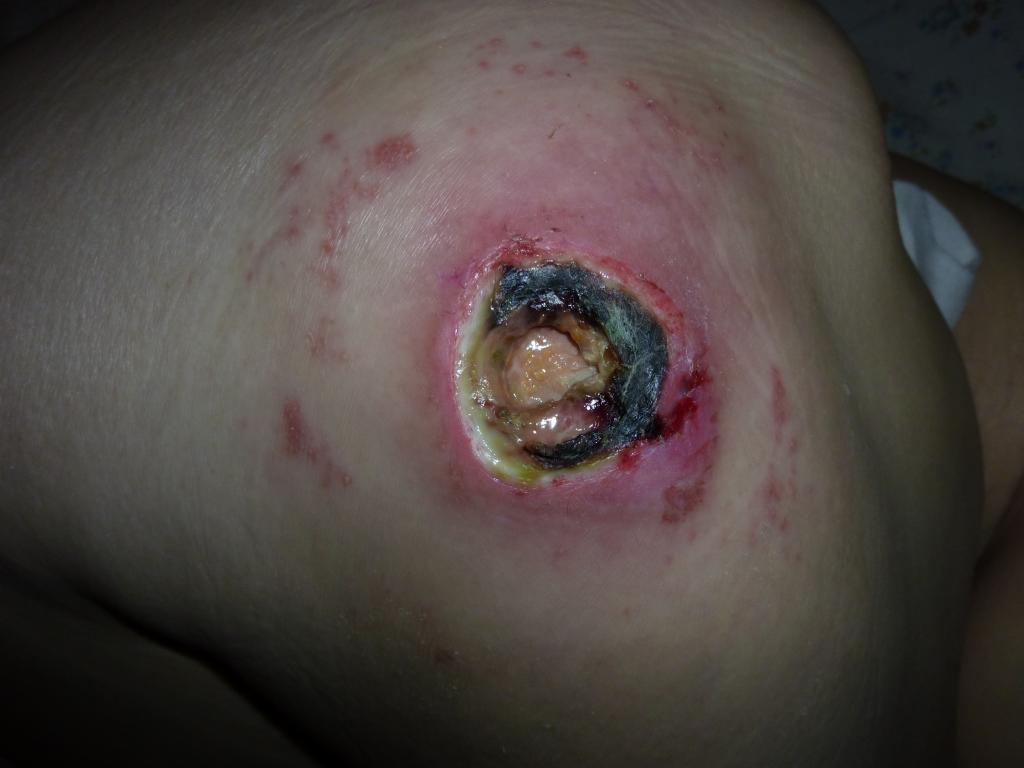
Стадия (категория): неклассифицируемый пролежень.
Глубокий некроз (омертвение) тканей при котором дно раны может быть покрыто налетом (желтого, желто-коричневого цвета, серого, зеленого, коричневого или черного цвета) и(или) струпом — корочкой (коричневого или черного цвета). До удаления некроза (мертвых тканей) и(или) налета невозможно точно установить стадию.
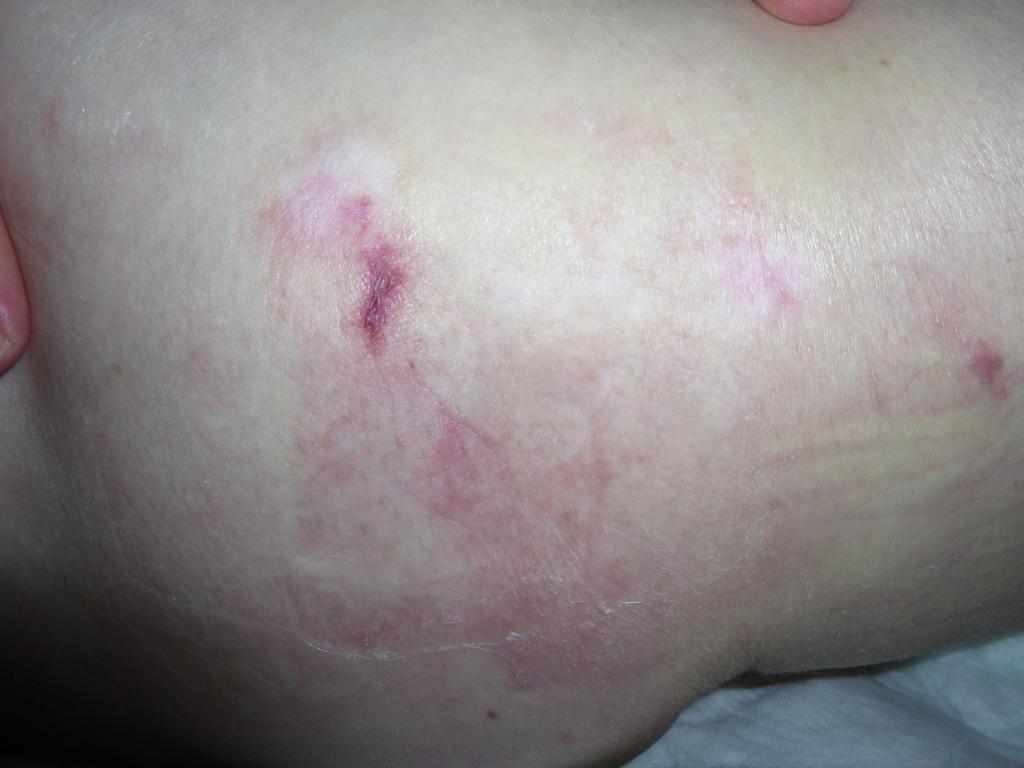
Стадия (категория): подозрение на глубокое повреждение тканей
Локальный очаг повреждения тканей темного цвета (пурпурный или бордовый) с четкими границами на фоне обычной, неизмененной кожи. Может быть в виде темной гематомы (кровоподека) из-за повреждения мягких тканей в результате их сдавливания и/или смещения.
Профилактика
Развитие пролежней можно с высокой вероятностью предвидеть и заранее предпринять меры. Есть специальные шкалы для расчета риска возникновения этой проблемы (Norton, Waterlow, Braden, Medley и другие). Если по всем расчетам вероятность высока, то самое время заниматься активной профилактикой пролежней.
Шкала Ватерлоу для оценки риска развития пролежней
Пол
Мужской 1
Женский 2
Возраст
14 – 49 1
50 – 64 2
65 – 74 3
75 – 80 4
81+ 5
Индекс массы тела (ИМТ-BMI) Весо-ростовой показатель (вес в кг/квадрат роста в метрах)
Средний – BMI (индекс массы тела) 20-24.9 0
Выше среднего – BMI 25-29.9 1
Ожирение – BMI > 30 2
Ниже среднего – BMI < 20 3
Недержание
Полный контроль/катетеризация 0
Недержание мочи 1
Недержание кала 2
Двойное недержание (кал и моча) 3
Состояние кожи
Здоровая 0
Папиросная бумага (тонкая и хрупкая) 1
Сухая (шелушение, остлойки) 1
Отечная (пастозная) 1
Липкая (влажная при прикосновении)/лихорадка 1
Изменение цвета, бледная (кровоподтеки, синяки/пестрая) 2
Поврежденная (изьязвления, язвы, раны) 3
Подвижность
Полностью подвижен 0
Беспокойный/нервный/суетливый 1
Апатичный (в седации/в депрессии/двигается неохотно) 2
Ограниченная подвижность (ограничен из-за сильной боли или заболевания) 3
Прикован к постели (безсознательное состояние/невозможность смены позиции/на вытяжении) 4
Прикован к креслу (нет возможности покинуть кресло без посторонней помощи) 5
Питание
Незапланированная потеря веса последние 3-6 месяцев < 5% баллы 0, 5-10% баллы 1, >10% баллы 2 0-2
Индекс массы тела (BMI) >20 баллы 0, BMI 18.5-20 баллы 1, BMI < 18.5 баллы 2 0-2
Отсутствие приема пищи > 5 дней 2
Особые риски – Нарушение питания тканей
Множественные повреждения вн.органов/полиорганная недостаточность\/терминальная кахексия 8
Повреждение или недостаточность одного органа (например сердце, почка, легкие) 5
Болезни переферических сосудов 5
Анемия 2
Курение 1
Особые риски – Неврологический дефицит — нейропатия
Диабет/ рассеянный склероз/ нарушение мозгового кровообращения/ моторная/ сенсорная/ параплегия
Максимум 6 баллов 4-6
Особые риски – Хирургические вмешательства/Травмы
На операционном столе > 6 часов 8
Ортопедическая операция/ ниже пояса/позвоночник (до 48 часов после операции) 5
На операционном столе > 2 часов (до 48 часов после операции) 5
Лекарственная терапия
Цитостатики, противовоспалительные, длительный период/высокая доза стероиды.
Максимум 4 балла 4
Сумма балов = ______________
Сумма балов
10+ (10-14 баллов) — риск образования пролежней
15+ (15-19 баллов) — высокий риск
20+ (20 и более баллов) — очень высокий риск
Пролежни легче и дешевле предупредить, чем лечить и ухаживать за ними. В первую очередь это проблема ухода. Если все правильно организованно, то риск возникновения и распространения язв значительно сокращается. Прежде чем начинать лечение необходимо решить все вопросы организации профилактики и ухода за пациентом.
Пять принципов профилактики пролежней:
-
Устранение давления (функциональная кровать, противопролежневый матрас, надувные круги, каждые 2 часа смена положения тела)
- Гигиена. Постоянный, регулярный и правильный уход (уход за кожей, особенно в местах повышенного риска образования пролежней)
- Организация режима дня и питания (процедуры, перевязки, время и рацион кормления)
- Активизация больного (присаживание, дыхательная гимнастика, лечебная физкультура) под контролем врача реабилитолога
- Консультации врача хирурга и наблюдение медперсонала
Лечение пролежней. Уход за пролежнями
Правильный уход основа и залог успешного лечения. Необходимо быть готовым к тому, что очищение и заживление пролежня может длиться долгие недели, многие месяцы и даже годы. Они могут становиться застарелыми. Очень часто кажется, что пролежни безнадежная и практически неразрешимая проблема. Но это не так. Да, ее решение требует много душевных, физических и материальных затрат. Да, это сложно. Но, в наших силах обеспечить, если не полное излечение, то хороший уход и нормальное качество жизни лежачему человеку с пролежнями. Любой человек, достоин этого. Каждому из нас необходимо внимание, забота и любовь, особенно в такой сложной ситуации. Самое главное это терпение, знание и действие.
Есть две новости плохая и хорошая.
Плохая новость. К сожалению, нет универсальной схемы лечения, средства, мази или повязки для всех и каждого. Пролежни все разные. Они в разных стадиях и фазах раневого процесса. У них разные размеры. У каждого лежачего больного свой возраст, индивидуальное общее состояние, сопутствующая патология, условия и качество ухода. Панацеи от пролежней нет.
Хорошая новость. Есть множество современных уходовых, лечебных и перевязочных средств, индивидуальное комбинирование которых может помочь справиться с проблемой. Для их правильного и своевременного использования необходимы знания и квалифицированная или специализированная медицинская помощь. Для того чтобы помочь близкому человеку, необходимо вместе с ним шаг за шагом пройти этот долгий и непростой путь. Сложно сразу создать идеальные условия, безошибочный уход и решить разом все проблемы, когда профилактика и лечение пролежней проводятся на дому. Необходимы ежедневные систематические усилия и мероприятия под контролем врача, которые позволят улучшить процесс ухода, профилактики и лечения. Это поможет очистить и заживить имеющиеся пролежни, и не дать появиться новым. Самый главный критерий правильного ухода и лечения это стремление оказать такую помощь, которую нам хотелось бы получить самим…
Пожалуйста, не занимайтесь самолечением. Если не будет надлежащего медицинского наблюдения, то возможны тяжелейшие осложнения (флегмона, гнойный артрит и остеоартрит, остеомиелит, пневмония, кровотечение, сепсис и смерть). Для правильного лечения и ухода необходим контроль врача за очищением раны и ее заживлением. Врач должен проводить осмотр больного, оценку состояния больного и раны. Нужно иметь в виду, что если очищение и заживление происходит не так, как ожидается, то возможно требуется изменение схемы лечения, решение вопроса об операции и смене повязок. Эти ответственные решения должен принимать врач. Врач хирург. Затраты, потери, осложнения, неудовлетворенность и вред от неправильного самолечения могут быть весьма серьезными, а порой удручающими. Цена ошибок в лечении пролежней очень высока.
Очень важно под контролем врача организовать мероприятия:
- Профилактика (5 основных принципов профилактики пролежней)
- Назначения и контроль за терапией (препараты, антибиотики и др. лекарственные средства)
- Анализ, устранение и контроль за факторами, которые мешают очищению и заживлению пролежней
- Организация перевязок на дому (использование перчаток, чистых стерильных инструментов и(или) одноразовых перевязочных наборов)
- Очищение раны и удаление некрозов (мертвых тканей). Санация (промывание раны)
- Уход за кожей в области раны. Уход за раной. Влажная терапия раны (современные повязки, вакуум терапия NPWT или VAC-therapy)
- Мониторинг осложнений (наблюдение, ранее выявление, лечение и своевременная госпитализация)
- Пластические операции (вмешательства) для закрытия ран после их очищения
В первой стадии нет особой необходимости в хирургической помощи. Очень важно сосредоточиться на предупреждении дальнейшего развития процесса и возникновения новых локальных повреждений. Особенно важно усилить наблюдение за местами, где пролежни появляются наиболее часто над костными выступами. Основной задачей становится защита измененной кожи от давления, воздействия повреждающих факторов и инфекции. Уход за пролежнем первой стадии выполняется с помощью современных средств для питания, тонизации и защиты кожи (Menalind — Меналинд или MoliCare skin).
Затем можно закрыть измененные участки прозрачными воздухопроницаемыми полиуретановыми пленками (Hydrofilm — Гидрофильм, Hydrofilm plus — Гидрофильм плюс и другие) или гидроколлоидными повязками (Hydrocoll — Гидроколл и другие) для профилактики.
Во второй стадии появляется необходимость в консультации хирурга, хирургической обработке и организации перевязочного процесса. Врач хирург удаляет или срезает отслоенный эпидермис (поверхностный слой кожи). Затем очищает и санирует (промывает) рану или эрозию. Для очищения, заживления и ухода за раной на этом этапе можно использовать современные инновационные повязки. Они подбираются исходя из фазы раневого процесса, состояния раны, качества и уровня экссудации.
В самых тяжелых третьей и четвертой стадиях требуется полноценное, качественное хирургическое пособие. Некрозы (мертвые ткани) кожи, подкожной клетчатки, мышц и костных структур, которые начали отграничиваться от живых тканей и отторгаться, предпочтительно удалять хирургическим путем. Удаление влажных некротических (мертвых) тканей, вскрытие, санация гнойных затеков и полостей позволяют быстрее очистить пролежень и уменьшить интоксикацию.
Хирургическая помощь (операция — некрэктомия) значительно ускоряет процесс очищения, а затем и заживления раны. Но при этом очень важно помнить, что полное иссечение всех мертвых тканей при хирургической обработке не всегда возможно и целесообразно. При попытках максимально радикально убрать мертвые (некротические) ткани в глубоких пролежнях, возможно обильное кровотечение!
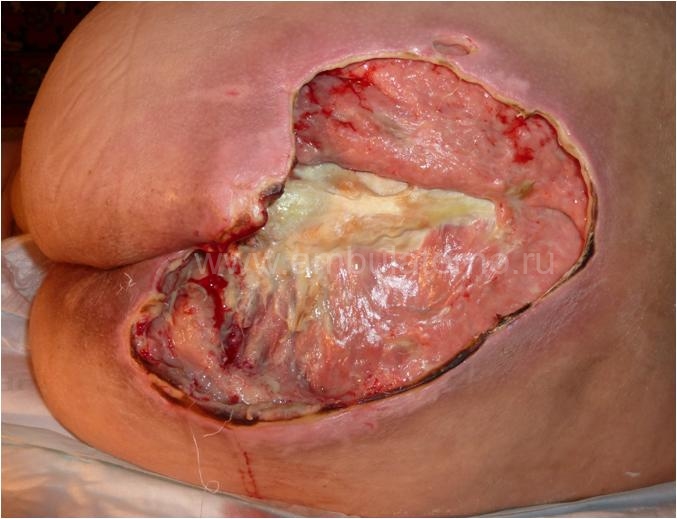
Для полного очищения ран можно использовать традиционные мази на водорастворимой основе (Левомеколь, Левосин), ферменты (Протеокс Т, Протеокс ТМ, ПАМ-Т, ПАМ-ТЛ, Трипсин, Химотрипсин, Ируксол) и современные инновационные интерактивные повязки (TenderWet — ТендерВет и TenderWet Plus — ТендрВет плюс, HydroClean — ГидроКлин и HydroClean Plus — ГидроКлин Плюс, Sorbalgon — Сорбалгон, Sorbalgon T — Сорбалгон Т, Biatain Alginate — Биатейн Альгинат, Suprasorb A — Супрасорб А, Melgisorb — Мельгисорб, Askina Sorb — Аскина Сорб, Hydrosorb Gel — Гидросорб гель, Purilon — Пурилон, Askina Calgitrol Ag — Аскина Калгитроль Аг, Atrauman Ag — Атравман АГ с серебром, Physiotulle Ag — Физиотюль с серебром).
Современные перевязочные средства многократно эффективнее своих традиционных предшественников.

После хирургического удаления или иссечения некротических (мертвых) тканей и очищения основной задачей является правильный уход за раной (создание влажной физиологичной среды, абсорбция отделяемого и предохранение от высыхания). В стадиях заживления и эпителизации раны можно использовать традиционные средства ускоряющие заживление (Винилин, Актовегин) или современные лечебные повязки (Hydrocoll — Гидроколл, Branolind N — Бранолинд Н с перуанским бальзамом, Grassolind — Гразолинд, Hydrotull — Гидротюль, Lomatuel H — Ломатюль H, HydroTac — ГидроТак и другие).
Для ускорения заживления глубоких ран и эвакуации обильного экссудата наилучший выбор — инновационные методы, например вакуум терапия (NPWT или VAC-therapy). Вакуум терапия самый современный, высокоэффективный способ лечения острых и хронических ран с помощью отрицательного давления (Vivano, Suprasorb SNP, Renasys Go, ACTIV.A.C. Therapy System и другие).
Если пролежень после полного очищения и перевязок длительно самостоятельно не заживает, не закрывается и не затягивается (длительно незаживающая рана, хроническая рана), то возможно его закрытие с помощью пластических вмешательств. Такие операции позволяют полноценно закрыть раневой дефект. Рецидив (повторное появление пролежня) можно будет избежать, только при хорошем, полноценном, качественном уходе в послеоперационном периоде с соблюдением всех основных принципов профилактики.
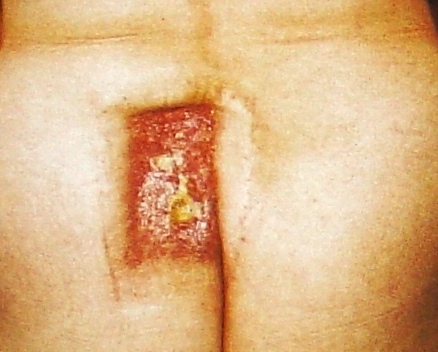
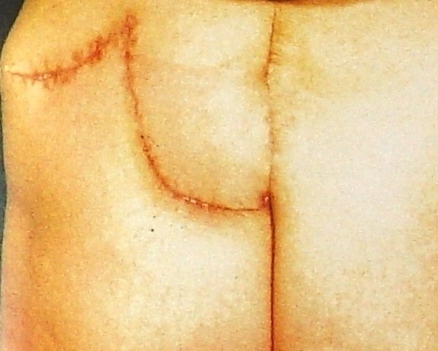
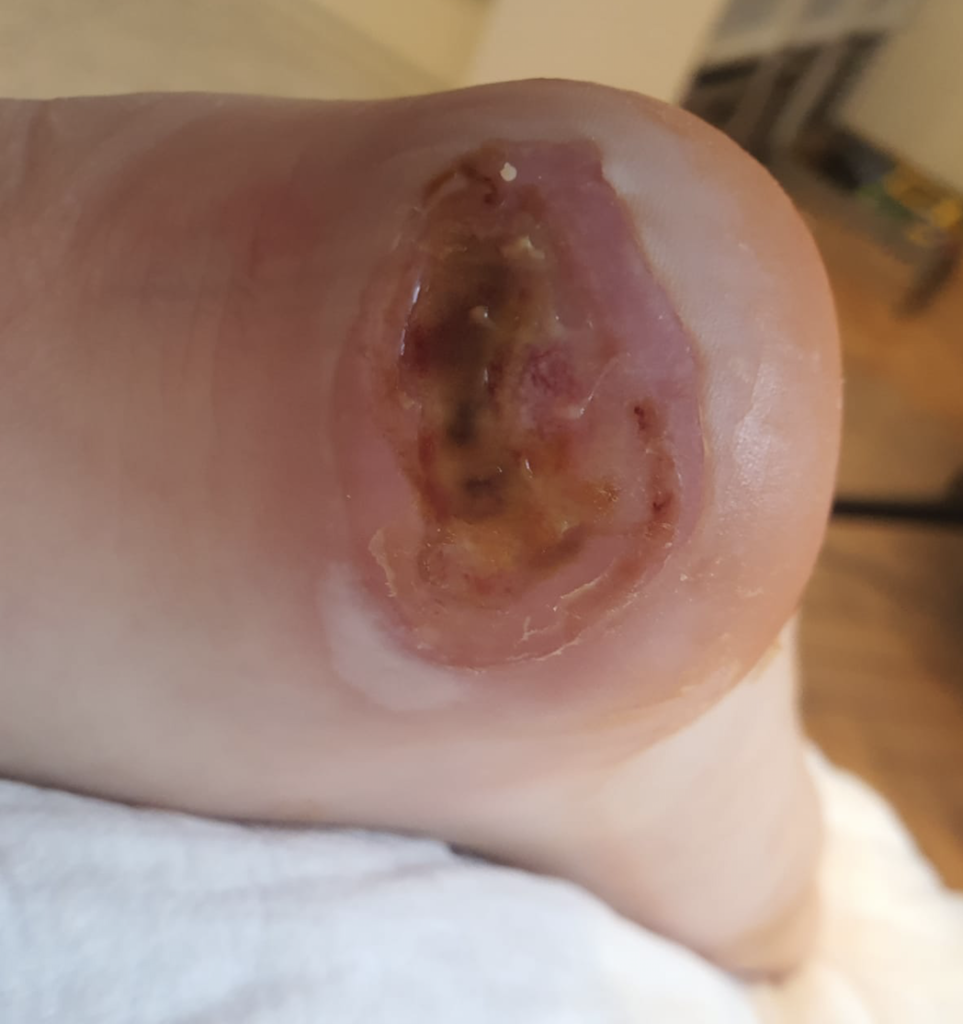
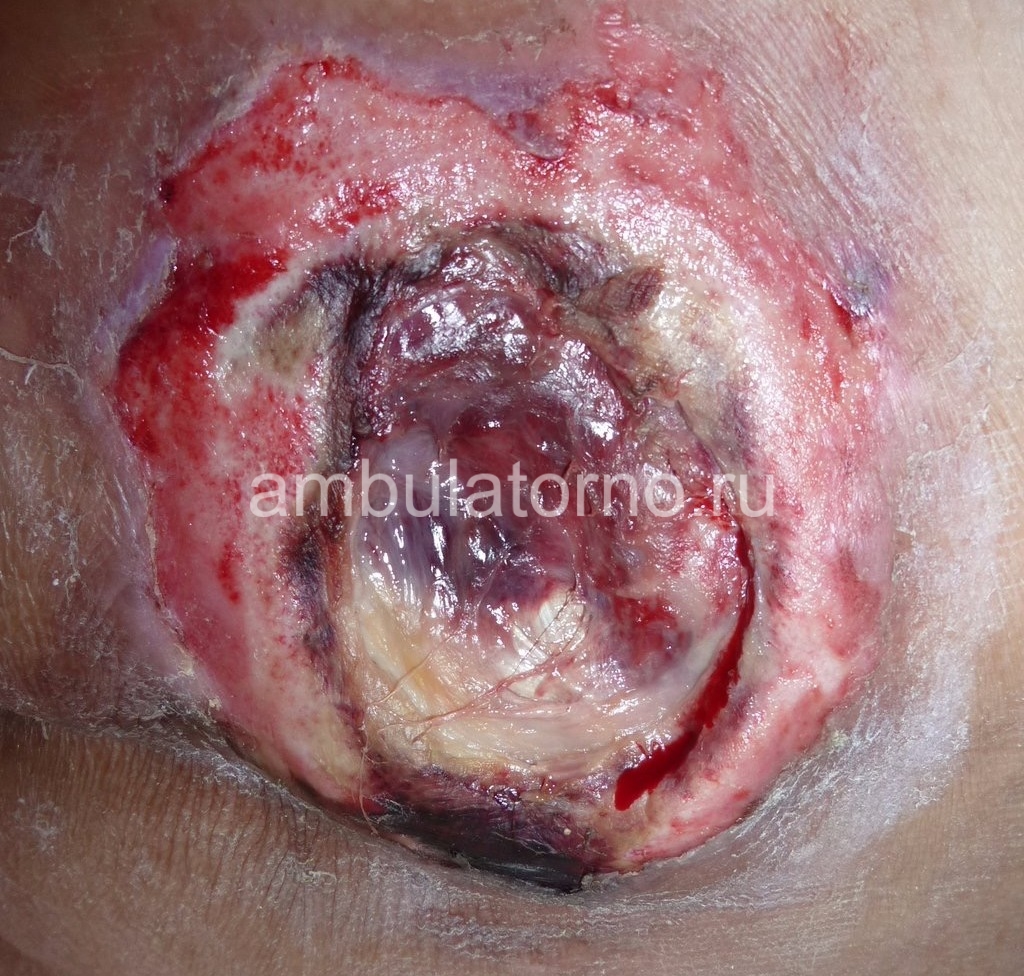
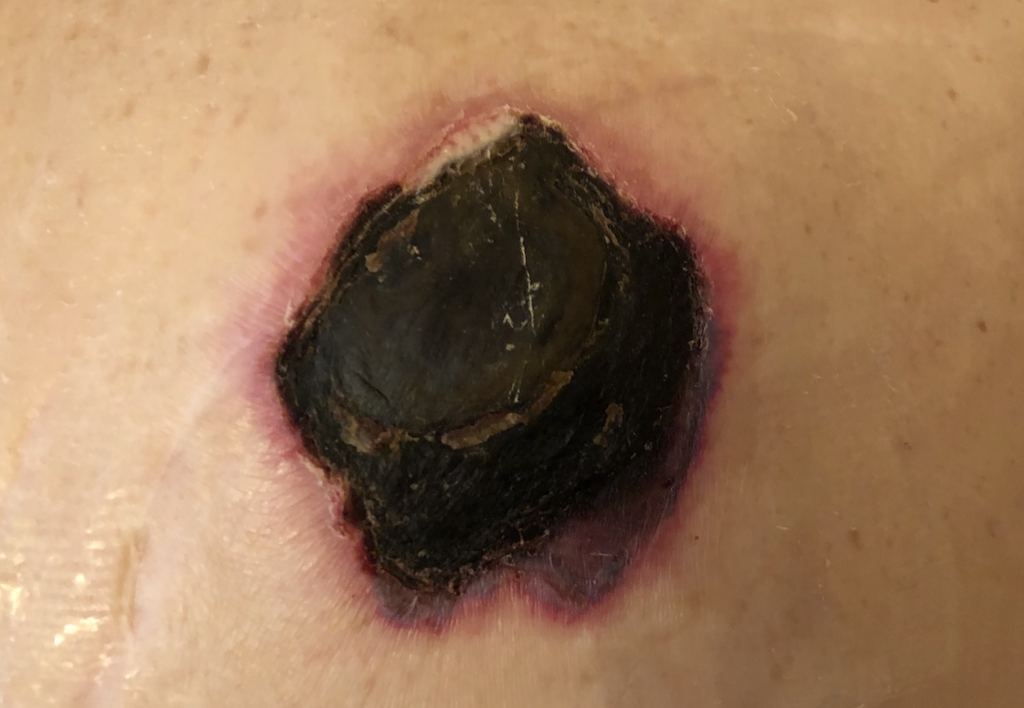
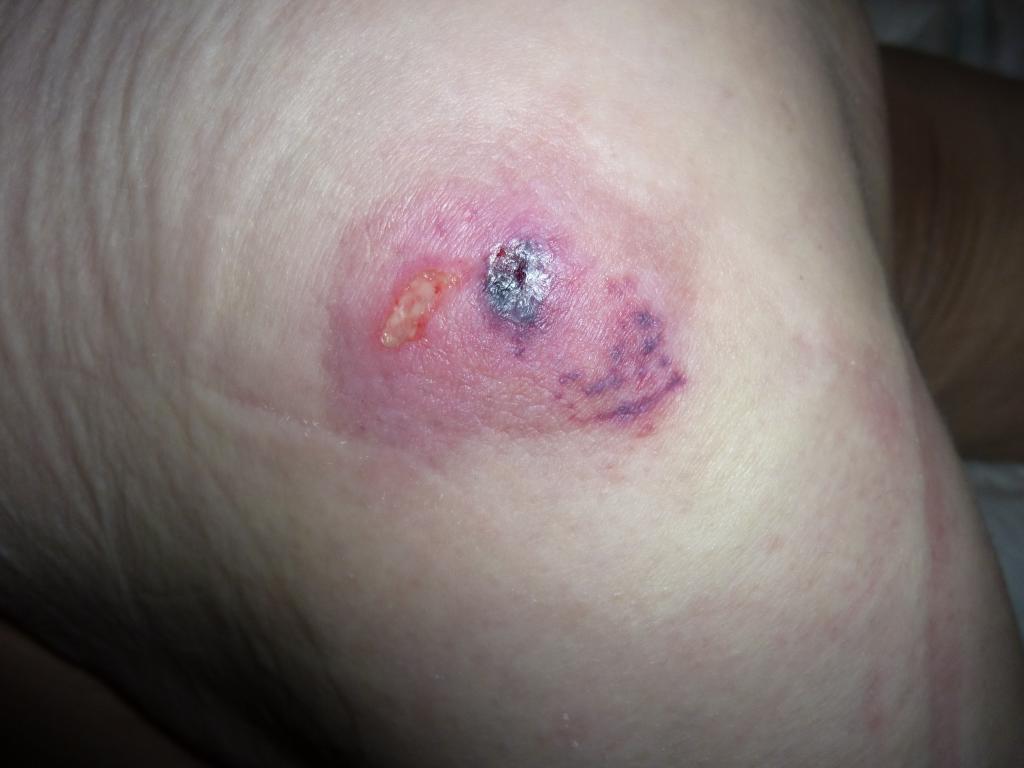
Результаты. До — и после
Отзывы
Ирина
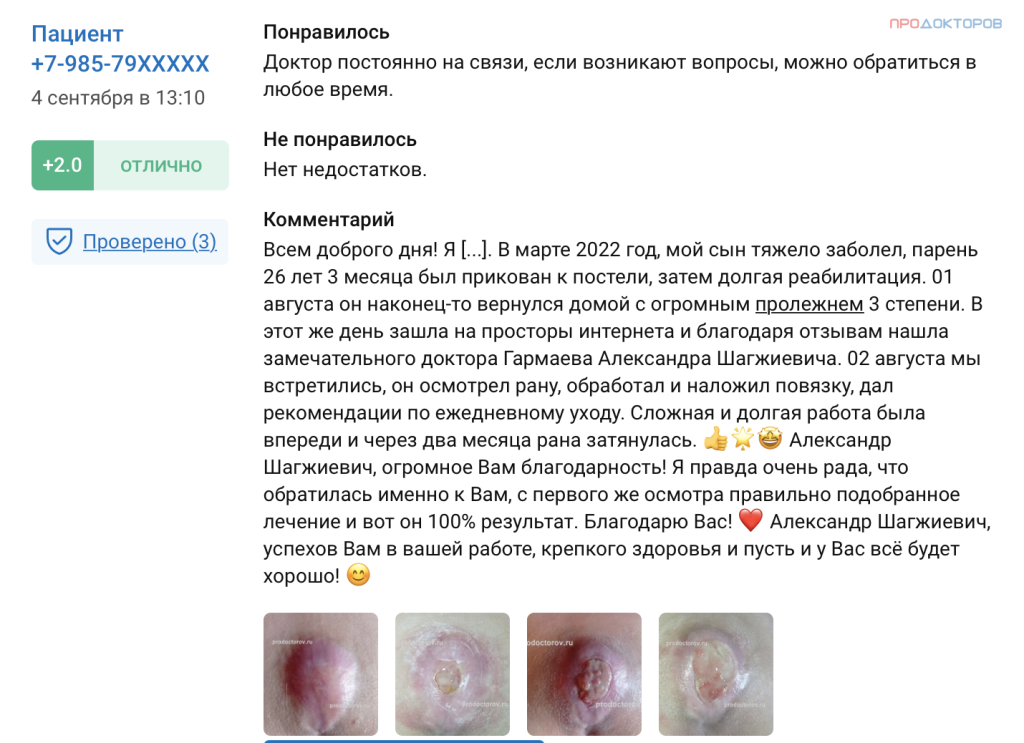
Летом 2020 года мы столкнулись с очень неприятной и страшной проблемой. Вследствие длительного пребывания в больнице и невозможностью двигаться из-за перелома ноги, на спине (в области поясницы) образовался пролежень. В больнице, к сожалению, он был запущен и на момент выписки оценивался на 4 степень тяжести. Знакомые посоветовали обратиться к врачу хирургу Гармаеву Александру Шагжиевичу. И хочу сказать, что мы ни на секунду об этом не пожалели. Александр приехал в тот же день, произвел все необходимые процедуры с раной, наблюдал несколько дней подряд. Доктор показал как правильно обрабатывать рану, накладывать повязки. Проблему удалось решить достаточно быстро благодаря грамотно подобранному лечению и современным препаратам.
Александр, спасибо, за профессионализм, за то что всегда были на связи, приезжали при необходимости. Психологическая поддержка пациента и родных была бесценна.
Борис
Анна
Хочу выразить огромную благодарность Александру за его профессионализм, отзывчивость и небезразличие к пациентам и их родственникам, к сожалению, так не свойственное современным врачам. Александр оперативно приехал домой к моей маме на консультацию по лечению пролежня, с которым мы пытались справится в течении 3 месяцев, привлекая разных врачей. Процесс заживления шёл очень медленно с переменным успехом. Александр приехал со всем необходимым стерильным инструментом и средствами для обработки, рассказал и показал, как надо правильно ухаживать за пролежнем. Даже оставил инструменты и средства обработки, чтоб у нас была возможность, не прерывая лечение, заказать и купить все необходимое. После этого в случае необходимости он корректировал наше лечение. Мы вместе с Александром справились с этой болячкой! С уверенностью буду рекомендовать этого прекрасного врача! Спасибо Вам, Александр!
Яблонин Борис
Уважаемый Александр Шагжиевич!
Хотелось бы выразить Вам искреннюю благодарность за помощь. Ее трудно переоценить. С момента вашей первой перевязки появилась надежда на то, что с такой тяжелой раной можно, что то сделать. Очень важным моментом была именно методика перевязки, выстраивание системы по уходу за раной, тщательность и системность выполнения всех последующих действий. Глубокое профессиональное знание процессов происходящих в ране, которые заметны только доктору с вашим опытом и знаниями и главное умение общаться с больным человеком.
Мне очень помогло то, что вы системно и последовательно каждый день объясняли мне какие процессы происходят в ране в чем они проявляются как могут протекать. Редко кто из врачей уделяет такое снимание именно передаче своих знаний тем, кто должен продолжить уход за раной на стадии дальнейшей реабилитации. Не увидев своими глазами методику перевязки, не попробовав сделать это своими руками, с применением вашей методики с новыми перевязочными материалами невозможно было бы самому продолжить уход за раной. Не удивительно, что при таком лечении даже мне удалось увидеть и перенять вашу тщательность, внимание к самым небольшим изменением в ране системность и обязательность выполнения всех мелких деталей вашей методики.
Отдельно просто обязан поблагодарить Вас за психологическую помощь, которую вы одновременно с лечением самой раны оказали и мне и моей больной маме. Это помощь позволила поверить в возможность выздоровления не опустить руки на полпути этого очень сложного и длительного процесса. Ваше умение общаться с больным и его окружением спокойно, доброжелательно без ложного оптимизма и очень терпеливо было для меня огромной моральной поддержкой, вселяющей веру в возможность выздоровления мамы.С чувством искренней благодарности и признательности за оказанную помощь.
Кристина (Владивосток)
Шамсутдиновая Олеся
Я, Шамсутдинова Олеся, бесконечно благодарна хирургу Александру Шагжиевичу за квалифицированную операцию (удаление некроза) моей маме. За его чуткость и профессионализм и за желание терпеть, понять, надеяться… ибо вдвоём легче переносить скорби. Низкий Вам поклон.
Татьяна (Курган)
Андрей
Михаил
Отзыв с сайта Продокторов
Понравилось
Профессионализм, возможность лечения на дому (врач приезжал со всем необходимым), умение оказать психологическую поддержку, нацеленность Александра на результат.
Комментарий
Моей матери (1961 г. р.) в марте 2022 г. была проведена операция по замене тазобедренного сустава. До операции маме было проведено обследование вен, которое не выявило противопоказаний, операция прошла успешно, однако сразу после нее (скорее всего на фоне основного заболевания мамы — ревматоидного артрита) в области лодыжки появился отек, который в последствии привел к образованию обширной язвы (фото во вложении). Мама прошла курс послеоперационной реабилитации в стационаре, однако стало ясно, что рану придется долго лечить, т. к. область поражения была слишком велика. Продолжать лечение в реабилитационном стационаре у мамы не было моральных сил, да и по стоимости это не дёшево. Так как, в целом, лечение раны заключалось в аккуратном наложении лекарств и смене повязок, то приняли решение продолжить лечение самостоятельно на дому. Однако делать это было решено под наблюдением грамотного специалиста. Встал вопрос о поиске хорошего хирурга, который смог бы провести лечение на дому. Начали поиски в интернете по отзывам и в итоге обратились к Александру. Первым делом он оказал психологическую помощь маме — вселил в нее уверенность, что все будет хорошо, и рана заживёт. Александр подобрал лекарства для каждого этапа лечения, применил специальные перевязочные материалы (гелевые подушечки с раствором, специальные салфетки, крем для обработки кожи вокруг раны), и что самое важное, научил меня, а впоследствии и маму, как самостоятельно и правильно делать перевязки, от регулярности и тщательности которых во многом зависит успех лечения. Лечение длилось с марта по август (язвы подобного рода невозможно залечить быстро), перевязки мы делали самостоятельно под регулярным контролем Александра. В итоге рана зажила, и мама вновь может ходить! Огромная благодарность Александру как грамотному и внимательному врачу! Особо хочу отметить, что без моральной поддержки маме с его и моей стороны заживление раны проходило бы куда сложнее. А вот история мамы: после операции по протезированию тазобедренного сустава, на голени ноги у меня образовался пролежень, последствие слишком тугого бинтования для предупреждения тромбов. С этим меня и выписали из больницы. Вызвали патронажную медсестру и поняли, что нужно брать лечение в свои руки. Пролежень не заживал, и превратился в трофическую язву. Страх, слезы, отсутствие навыков по обработке раны привели меня к унынию. Сын пригласил врача Александра. При первом визите был проведен осмотр и консультация по определению причины незаживающей раны. Проведена перевязка с применением средств для очищения раны, даны рекомендации по уходу. Унынию моему пришел конец! Сначала ежедневные перевязки делал сын, поверьте, это непросто. А далее мой доктор научил меня делать перевязки самостоятельно, это была первая победа! Мы с доктором прошли трудный путь к выздоровлению, он всегда был на связи и лично. Отличное знание своего дела, назначение для лечения раны по этапам ее состояния, внимание, поддержка в тяжёлую минуту, мои старания и стремление к выздоровлению, выполнение его рекомендаций, привели нас к выздоровлению! Спасибо от всей души доктору Александру!
Оксана
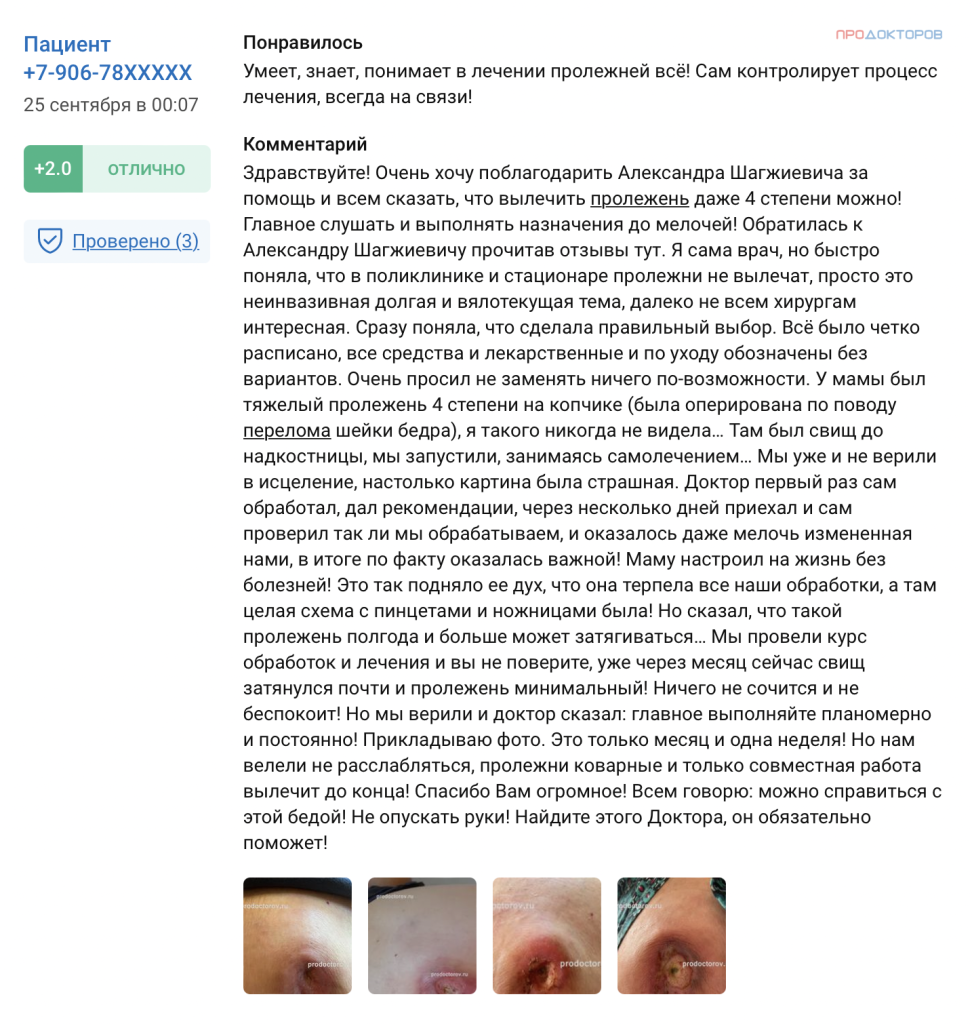
Лариса (Омск)
В декабре 2021 года, мою маму выписали из больницы с пролежнями. Я врач, но не была готова к таким обширным ранам. Хирурги из поликлиники разводили руками и не давали ни каких дельных советов по поводу лечения пролежней. Ночами я пересматривала на Ютубе ролики о лечении ран, в моей голове было много информации, но как применить её, я не знала. И вдруг отзыв о докторе из Москвы, который консультирует и лечит пролежни до заживления! Александр Шагжиевич Гармаев! Грамотный врач-хирург, человек с большим и добрым сердцем! Наш первый разговор длился больше часа. Александр Шагжиевич посмотрев раны назначил повязки, рассказал как их применять и как обрабатывать раны. Благодарю Вас, доктор! Вы дали мне вначале надежду, а затем уверенность, что даже запущенные формы пролежней можно вылечить. Я рекомендую Александра Шагжиевича Гармаева, как грамотного специалиста и отзывчивого, доброго человека. Здоровья всем близким и родным.
Екатерина
Елена
Юлия Александровна, 67 лет, Москва
Уважаемые господа! В прошлом году я перенесла операцию по удалению меланомы на голени ноги. Моя рана очень долго не заживала и не затягивалась. Лоскут моей кожи, который пришили, не прижился. В тяжелом состоянии я обратилась к доктору, который очень внимательно, неформально осматривал мою рану, накладывал повязки с препаратами, и давал свои рекомендации по лкчению и по обработке раны в домашних условиях .Хочу вам всем порекомендовать Александра Шагжиевича Гармаева, благодаря которому мы справились, меняя терапию в зависимости от состояния раны. В итоге рана затянулась. Доктор прекрасно владеет своим мастерством врачевания. Желаю всем вам успеха и быстрейшего выздоровления.
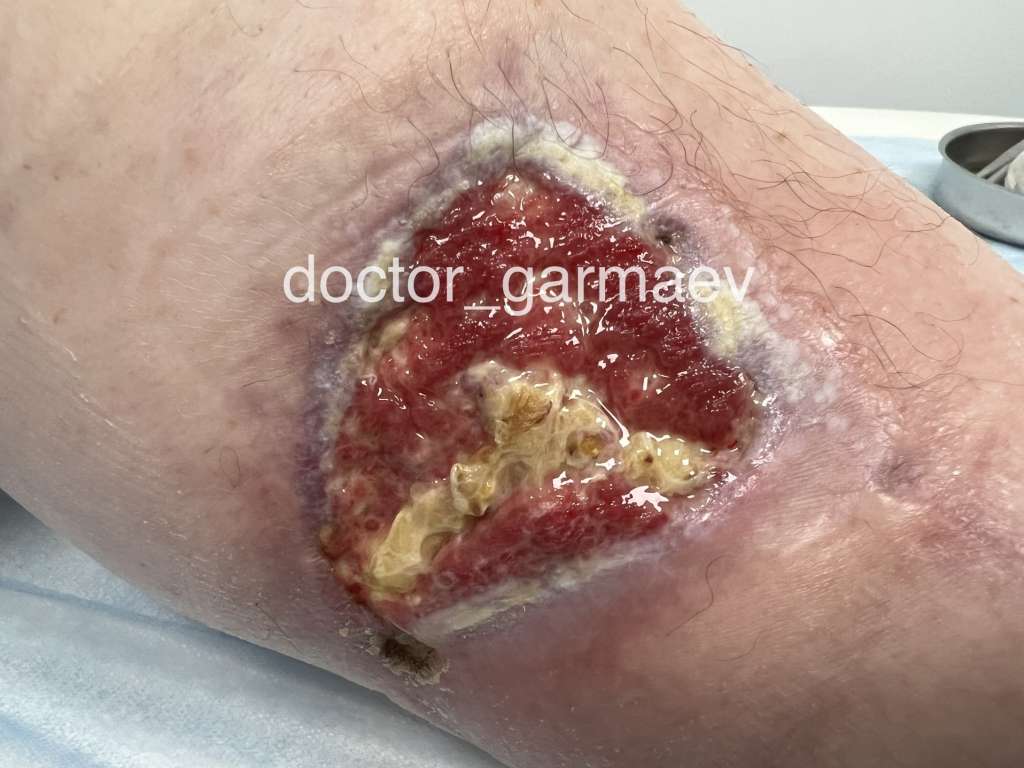
Нина Никифоровна
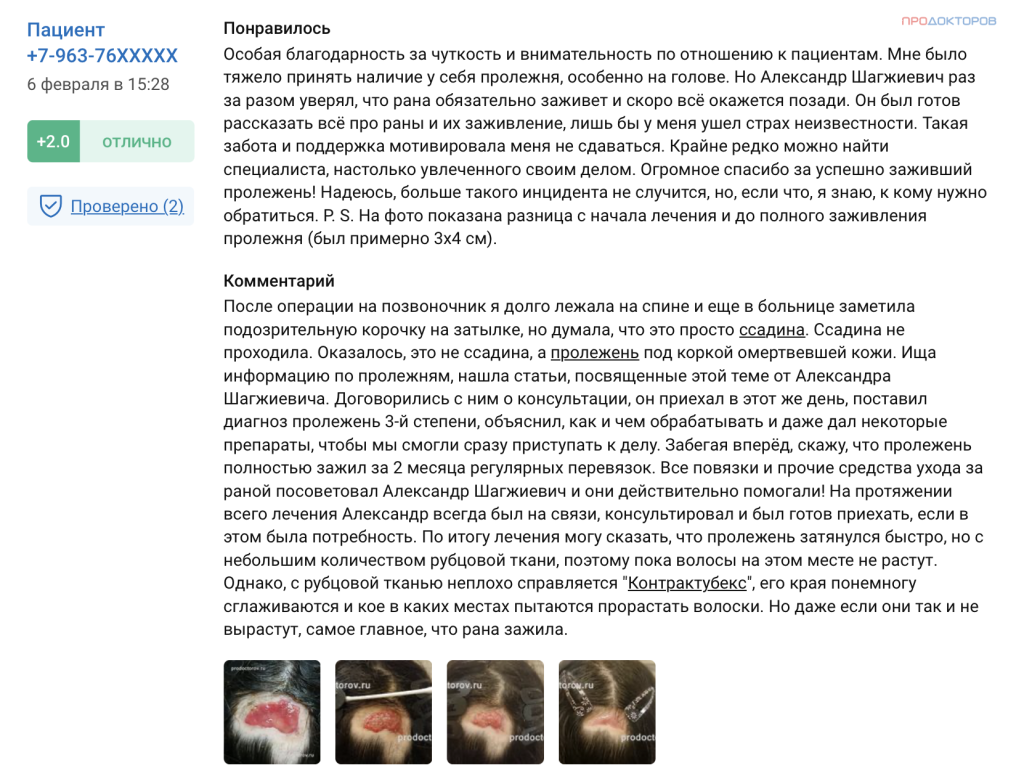
Анастасия. Пролежень на голове
Врач хирург, кандидат медицинских наук Гармаев Александр Шагжиевич

Вы можете вызвать врача хирурга на дом. Звоните по тел. +7(495)755-79-18
Стоимость
Поделиться:
Дата публикации 28 марта 2023Обновлено 10 мая 2023
Определение болезни. Причины заболевания
Пролежни (Pressure sores) — это язвенно-некротическое повреждение кожи, которое возникает у лежачих пациентов и вызвано нарушением кровообращения в областях, подверженных длительному давлению, трению или сдвигу тканей [1].
Распространённость
Пролежни очень распространены и возникают примерно у 15 % госпитализированных пациентов, чаще в отделениях интенсивной терапии [8]. Однако эта патология развивается в 2–3 раза реже, если за больным ухаживают специально обученные санитарки и сиделки [12].
Причины пролежней
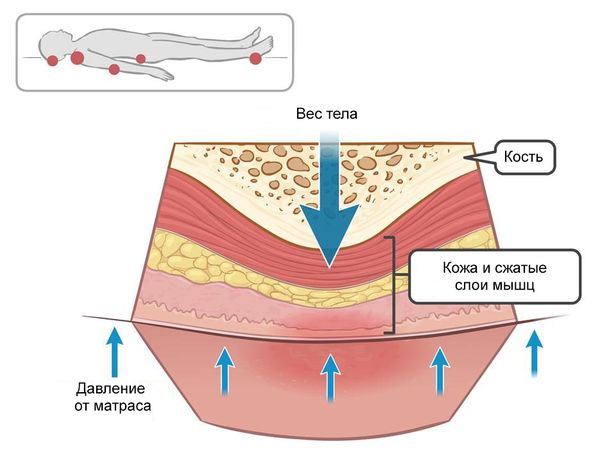
Пролежни развиваются из-за сдавления кожи между двумя точками — как правило, между поверхностью кровати и костными выступами. Наибольшее давление возникает в области пяток, крестца, затылка, локтей, вертелов бедренных костей (бугорков бедренной кости вблизи сочленения с тазобедренной костью) [3][6][10].
Основная причина развития пролежней — это ограничение подвижности при параличе, коме, травмах и заболеваниях спинного мозга, онкологических болезнях, длительном периоде после операции, продолжительном пребывании в реанимации или отделении интенсивной терапии [2][5].
Можно выделить внутренние и внешние, а также на обратимые и необратимые факторы риска развития пролежней.
Обратимые внутренние факторы:
- истощение и обезвоживание;
- ожирение;
- снижение или отсутствие активных движений;
- нарушение психомоторной активности (двигательное беспокойство, апатия, возбуждение или бессонница);
- анемия;
- сердечная недостаточность;
- пониженное артериальное давление;
- недержание мочи или кала;
- нарушение периферического кровообращения по артериям или венам, например при сахарном диабете;
- болевой синдром;
- курение.
Необратимые внутренние факторы:
- пожилой или старческий возраст;
- тяжёлое состояние организма;
- сухая, истончённая, легко травмируемая или повреждённая кожа;
- нарушения нервной системы (чувствительности или движений);
- патологические состояния сознания — спутанность, оглушение, сопор, кома.
Обратимые внешние факторы:
- недостаточный гигиенический уход — кожа становится более уязвимой при длительном воздействии мочи и стула;
- неподходящие способы и средства ухода — перцовые пластыри, йодные «сетки», пиявки и другие подобные методы;
- неправильная методика массажа и использование масел и средств, содержащих вредные или прижигающие компоненты;
- складки на постельном белье или одежде пациента;
- недостаток в организме белков и/или аскорбиновой кислоты при плохом аппетите, диетах или нарушенном режиме питания;
- действие некоторых цитостатических препаратов, гормонов и нестероидных противовоспалительных средств;
- отсутствие поручней у кровати (некоторые пациенты пытаются приподняться или повернуться, но не могут это сделать без опоры на поручни);
- несоблюдение правил нахождения, расположения и передвижения пациента на кушетке, кровати или в кресле;
- неправильное использование противопролежневых подушек, матрасов и прокладок;
- перегрев, переохлаждение, избыточная влажность или сухость кожи.
Необратимые внешние факторы риска:
- предшествующая операция, которая длилась больше двух часов;
- обширные травмы позвонков, костей малого и большого таза, органов брюшной полости;
- травмы и повреждения головного и/или спинного мозга.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пролежней
Клинические проявления пролежней зависят от стадии развития [1].
Всего выделяют четыре стадии:
- Бледность или устойчивое покраснение кожи, которое сохраняется после прекращения сдавления.
- Устойчивый синюшно-красноватый оттенок отграниченного участка кожи. На этой стадии поверхностный слой кожи отслаивается и появляются неглубокие повреждения (язвы, натёртости или пузыри с жидкостью), которые могут распространяться на подкожно-жировую клетчатку.
- Разрушение кожи (некроз), которое распространяется до мышечного слоя — на дне язв можно увидеть мышечную ткань, язвы могут проникать и в сами мышцы. Могут быть жидкие выделения из области пролежня.
- Некроз всех слоёв мягких тканей — развивается полость или кратер, в котором можно увидеть фрагменты сухожилий или даже костей.
Длительность каждой стадии варьирует от нескольких дней до нескольких недель и зависит от положения пациента, отягощающих факторов и особенностей ухода.
Патогенез пролежней
На развитие пролежней влияет множество факторов: длительное механическое давление на кожу и ткани, нарушение кровоснабжения, инфекция и недостаток питательных веществ.
Пролежни обычно развиваются в области костных выступов: лопаток, локтей, ягодиц, крестца, кистей, лодыжек и пяток. Из-за продолжительного давления в этих областях нарушается кровоснабжение тканей и возникает дефицит кислорода. Мышечные волокна более чувствительны к нехватке кислорода, чем кожа, из-за чего изменения развиваются прежде всего в мышечном слое над костным выступом [1].
Длительное давление (больше 1–2 часов) ведёт к закупорке крупных кровеносных артерий и вен, сдавливанию нервных стволов и мягких тканей, что усугубляет уже имеющееся нарушение кровотока в мелких сосудах тканей. В результате развиваются дистрофические процессы, которые в дальнейшем распространяются по направлению к коже.
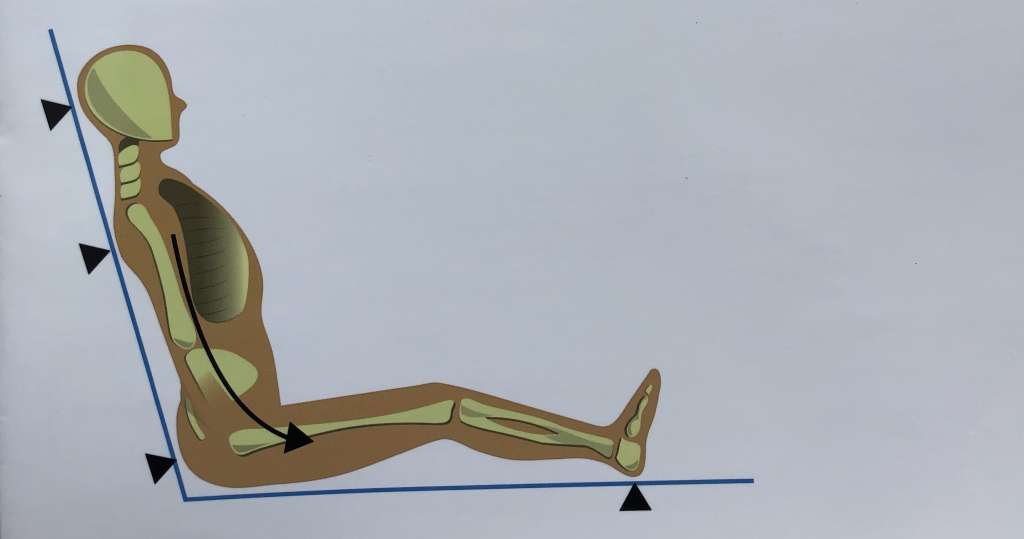
Повреждение мягких тканей может возникать при соприкосновении кожи со швами на одежде, складками на постельном белье и крошками. Также важную роль в образовании язв играют силы смещения давления, например при поднятом изголовье кровати, когда больной сползает вниз, давление перемещается на крестец и глубокую фасцию. В результате мышцы и глубоколежащие ткани смещаются вниз под действием силы тяжести, в то время как кожа остаётся неподвижной [3]. Длительное давление, действие сил смещения и трения, а также мокнутие и попадание бактерий в повреждённую кожу приводит к развитию пролежневых язв [2].
Ещё один важный фактор в развитии пролежней — это нехватка белка в организме, что способствует появлению отёка и снижению тургора, или эластичности, мягких тканей.
Классификация и стадии развития пролежней
Существует несколько классификаций пролежней.
По глубине поражения:
- поверхностные пролежни — вызваны локальным воздействием на кожу;
- глубокие — изменены лежащие глубже ткани; такие пролежни могут долго не диагностироваться, пока не достигнут поверхностных слоёв кожи [4].
В зависимости от причины поражения:
- экзогенные пролежни — возникают от непосредственного физического воздействия в области костных выступов или инородных предметов, например мочевых катетеров или гипсовых повязок;
- эндогенные — вызваны поражением нервной системы, приводящей к нарушению обменных процессов и микроциркуляции в тканях, часто возникают из-за поражения головного или спинного мозга.
Стадии развития пролежней
В российской литературе и клинической медицине долго использовалась классификация пролежней В. П. Балича и О. Г. Когана.
В ней выделяется пять последовательных этапов развития патологии:
- Поверхностный пролежень, т. е. поражающий поверхностные ткани.
- Глубокий пролежень с поражением мышц.
- Глубокий пролежень с боковыми карманами.
- Глубокий пролежень, который распространяется до костной ткани и приводит к развитию остеомиелита.
- Пролежень рубцовой ткани [3].
Профессор М. Д. Дибиров выделяет три стадии пролежневого процесса:
- В мелких сосудах в месте сдавливания нарушается кровообращение, из-за чего кожа сначала бледнеет, затем краснеет, а потом становится синеватого оттенка.
- Возникает некроз (омертвение ткани), появляется поверхностная рана или глубокая язва, может отделяться гной. Некроз может поражать кожу, подкожно-жировую клетчатку и мышцы, а также распространяться на суставы и кости, что приводит к развитию артрита и остеомиелита. Поверхность пролежня может быть как сухой с чёткими краями, так и с нечёткими и гнойным отделяемым — это признак того, что поражение распространяется на окружающие ткани.
- Происходит заживление тканей. Явы или поверхностные раны затягиваются, кожа восстанавливается и/или в области пролежня формируется рубцовая ткань [3][4].
Осложнения пролежней
При неэффективности или отсутствии лечения пролежни прогрессируют и могут появиться осложнения. Крайне опасным из них является сепсис — распространение инфекции по организму. При этом часто выявляют гнилостную и/или неклостридиальную инфекцию, поражающую мягкие ткани (например, некротизирующие формы целлюлита, фасциита и миозита) [4].
Также пролежни могут осложниться:
- флегмоной — воспалением мягких тканей, не имеющим чётких границ;
- абсцессом — чётко отграниченным воспалением;
- гнойным тендовагинитом — воспалением по ходу сухожилий;
- артритом — воспалением суставов;
- остеомиелитом — воспалением костей.
Диагностика пролежней
При диагностике пролежней обычно проводится сбор анамнеза (истории болезни), жалоб и осмотр. Дополнительно могут применяться лабораторные и инструментальные методы, но они используются гораздо реже: клиническая картина часто однозначна и врач уже при осмотре может поставить диагноз.
Пролежни часто появляются в местах контакта костных выступов с твёрдой поверхностью: в области затылка, ушей, грудного отдела позвоночника, рёбер, локтей, крестца, таза, бёдер, голеней и пяток [1]. Реже пролежни появляются в области сосцевидного отростка (который расположен позади уха), лопаток и пальцев стоп. При длительном вынужденном положении, например после инсульта, обширных травм или при сдавлении гипсовыми повязками и медицинскими шинами, пролежни могут появляться в нехарактерных местах, например на боковых поверхностях стоп или тыльной стороне пальцев руки и ног.
Лабораторная диагностика
При выявлении в анализе крови агранулоцитоза (выраженного снижения уровня лейкоцитов) обязательно проводится бактериологическое подтверждение заболевания, даже если нет видимых симптомов воспаления. Для этого у пациента берут мазок или делают пункцию раневой поверхности. При исследовании выделяют и высеивают инородную или условно-патогенную микрофлору (в норме она не вызывает болезни и проявляется только при ослабленной иммунной системе).
Дифференциальная диагностика
Пролежни следует отличать от контактного дерматита, связанного с местной реакцией на недержание мочи или кала [1]. Пролежни в основном развиваются из-за сдавления между костным выступом и твёрдой поверхностью, а контактный дерматит может появляться в тканях, не сдавливаемых извне.
Лечение пролежней
Лечение пролежней комплексное: нужно исключить длительное сдавливание, восстановить кровоснабжение, проводить местное лечение язв и терапию основного заболевания.
Также очень важен адекватный уход:
- соблюдение асептики (инфицирование пролежней сильно замедляет заживление);
- соблюдение правил гигиены;
- периодическое изменение положения больного;
- использование противопролежневых матрасов или специализированных кроватей;
- контроль за повреждающими поверхностями вокруг пролежня (например, швами на белье);
- наложение защитных повязок и послеоперационных наклеек;
- адекватное питание с достаточным количеством белка и необходимых витаминов.
На первой и второй стадии пролежневого процесса нужно исключить сдавление тканей, восстановить и улучшить кровоснабжение. Для этого применяются антикоагулянтные препараты, которые уменьшают свёртываемость крови. Их используют как в виде уколов или капельниц, так и в мазях или гелях [7]. На этих стадиях важно защитить рану от патогенных микробов с помощью тканевых или марлевых повязок, специальных пластырей и плёнок, а также исключить другие опасные факторы (например, соблюдать гигиену при недержании мочи и кала).
Кроме того, необходимо лечить сопутствующие заболевания, которые могут приводить к появлению и развитию пролежней. Среди таких болезней особенно выделяют сахарный диабет (проводится терапия инсулином или гипогликемическими препаратами в таблетках и контроль сахара в крови) и заболевания, связанные с закупоркой или сужением артериальных сосудов. Также необходимо проводить своевременное и эффективное обезболивание, контролировать водно-солевой баланс, корректировать нарушение кровообращения в мелких сосудах.
На третьей и четвёртой стадиях пролежневого процесса погибшие ткани иссекают и удаляют, проводят местное лечение пролежневых язв и стимулируют процессы восстановления тканей.
К безоперационным методам лечения относятся:
- очищение раны;
- стимуляция роста грануляционной ткани, например методом гипербарической оксигенации — пациент находится в специальной камере с повышенным атмосферным давлением и вдыхает 100%-й кислород;
- наложение повязки или наклейки для защиты ткани от высыхания и развития в ней инфекции.
При хирургическом лечении проводится иссечение и удаление омертвевших тканей. Также применяют методы для защиты обнажённых тканей, например частичную трансплантацию кожного лоскута. На третьей и четвёртой стадии важно удалить омертвевшие ткани, очистить язву от гноя (в том числе вскрыть гнойные затёки и карманы) и остатков погибших тканей и защитить заживающую рану от высыхания. Чтобы оперативное лечение было эффективным, на стадии воспаления проводится санация области пролежня местными средствами, в том числе антисептиками.
Послеоперационные осложнения подразделяются на ранние и поздние.
Ранние осложнения:
- накопление жидкости под кожным лоскутом, закрывающим пролежневый дефект;
- несостоятельность послеоперационных швов и расхождение краёв раны;
- некроз краёв кожного лоскута;
- формирование гнойного отделяемого с расплавлением стенки сосуда.
К поздним осложнениям относится формирование свища с образованием полости и повторное развитие пролежня. Причиной этих осложнений может стать как недостаточный послеоперационный уход, так и неэффективная или неудавшаяся операция [4].
Прогноз. Профилактика
При поверхностных, вызванных внешними факторами пролежнях прогноз, как правило, благоприятный: после прекращения давления на ткани и лечения кожа достаточно быстро восстанавливается. Более непредсказуемы внутренние, или глубокие, пролежни, так как они могут сопровождаться опасными для жизни повреждениями стенок сосудов и полых органов. При пролежнях, вызванных поражением нервной системы, прогноз неблагоприятный: пациенты уже страдают тяжёлым основным заболеванием, которое ещё и усугубляется гнойно-некротическим процессом, что снижает шансы на положительный результат.
Профилактика пролежней
Мероприятия по предотвращению развития пролежней проводят медсёстры, которые обладают необходимыми знаниями и навыками, или люди, которые ухаживают за пациентом, например родственники [9].
Чтобы предупредить развитие пролежней, следует:
- Своевременно оценивать риск развития пролежней. Часто к медицинской карте пациента прикладывается или ведётся на компьютере журнал, в котором медсёстры ежедневно оценивают риск развития пролежней или динамику их состояния.
- Уменьшить механические воздействия — трение, давление и силу смещения в области костных выступов, а также в участках, наиболее подверженных развитию пролежней. Такой контроль также важен при перемещении и транспортировке пациента.
- Регулярно изменять положение тела больного — обычно рекомендуют делать это раз в два часа.
- Контролировать положение пациента в кровати или кресле — важно, чтобы человек не скользил и не сползал. Если больной находится в сидячем или полусидячем положении и сползает, его тело нужно зафиксировать.
- Использовать правильно подобранные матрасы или противопролежневые системы (матрасы с компрессором). При риске развития пролежней матрас нужно использовать сразу, а не тогда, когда они уже появились [11]. При низкой вероятности развития пролежней и небольшом весе больного, как правило, достаточно матраса из поролона толщиной 10 см. При этом важно, чтобы вес человека равномерно распределялся по поверхности кровати. Если риск развития пролежней высок или они уже появились, необходимы специальные матрасы. При длительном нахождении пациента в сидячем положении в кресле-каталке или обычном кресле под спину или ягодицы желательно помещать противопролежневые подушки толщиной 10 см. При положении на боку такие подушки нужно подкладывать между коленками.
- Стимулировать адекватное кровообращение с помощью ручного массажа или массажёров в местах, где часто возникают пролежни.
- Контролировать целостность кожи на этих участках кожи.
- Поддерживать чистоту кожи и правильно ухаживать за ней. Рекомендуется, чтобы гигиенические средства, в том числе моющие губки и пенообразующие или волокнистые перчатки, были одноразовыми. Также желательно, чтобы все средства по уходу за кожей были гипоаллергенными: у них зачастую есть некоторые защитные свойства, к примеру они могут поглощать влагу или формировать защитную плёнку на коже.
- Поддерживать нормальную влажность и температуру кожи.
- Правильно использовать массажёры и аппараты электростимуляции при проведении реабилитации. Применять их можно только после консультации с врачом.
- Обеспечить пациента необходимым питьём и питанием.
- Устранить или уменьшить влияние других негативных факторов, например ослабить боль, зуд, бессонницу, стрессы и помочь с решением психологических проблем.
- Обучить пациента или его родственников правилам ухода — важно знать, в каких областях чаще всего появляются пролежни, каким должно быть положение тела и как правильно перемещать пациента, разбираться в гигиенических средствах. Также нужно знать, что недопустимо длительное мокнутие от слюнотечения и неконтролируемого мочеиспускания, и важно своевременно менять подгузники и следить за сухостью одежды или постельного белья.
Таким образом, для профилактики пролежней нужно своевременно и адекватно оценивать вероятность их развития, а также вовремя и правильно проводить профилактические мероприятия [1][6].
- Хочу, чтобы вы усвоили, что заживление пролежня почти не зависит от того что мы «прикладываем» к ране. Не следует искать чудодейственное средство, приложив которое к ране мы д или добьемся заживления или ускорим его. Заживление раны осуществляется восстановительными силами (репаративными возможностями) самого организма.
- Какие наши действия способны ускорить заживление пролежня?
- Это регулярное промывание пролежневой раны, то есть удаление из нее гноя, микробов , некротических фрагментов.
- Удаление некротических фрагментов (некрэктомия).
- Нормализация уровня анемии ( гемоглобина, если он снижен).
- Нормализация уровня общего белка в сыворотке (если он снижен).
Любой хирург знает, что при сниженном уровне гемоглобина или общего белка заживление резко замедляется, вплоть до полной остановки.
Процесс заживления пролежня можно сравнить с беременностью. Она должна пройти все свои фазы в течение положенного времени. Никому не придет в голову пить таблетки чтобы плод созрел за 6 месяцев. Так и заживление пролежня — оно должно пройти все свои фазы. Торопиться бессмыссленно.
Раз уж мы заговорили о стадиях заживления пролежня то я перечислю их.
- Фаза очищения пролежня. Она характеризуется тем, что дно и внутренние стенки раны должны изменить цвет из серого, черного, коричневого в розовый или красный. На этой стадии должны быть убраны все некротические фрагменты.
- Стадия грануляции. На этой стадии пролежень, который изначально представлял собой ямку должен заполниться грануляциями и стать плоским. Говоря вульгарным языком должно «нарости мясо».
- Теперь, когда пролежень превратился из ямки в плоскую рану должна произойти его эпителизация.То есть с краев начнет постепенно нарастать кожа.
Что можно использовать для промывания раны? Это должны быть либо водные, либо спиртовые прозрачные растворы. Например, перекись водорода, мирамистин, хлоргексидин, 40 % спиртовой раствор (можно использовать водку). Что можно прикладывать к ране после ее промывания? Самые лучшие результаты при использовании раствора бетадина (именно раствора), или 40% спиртовой раствор.
Как часто надо делать перевязки? 1 раз в день. Если идет обильное выделение жидкости , то 2 раза в день. В нашем пансионате пациентам с пролежнями принято делать перевязки 1-2 раза в день.
Почему не заживают пролежни?
02 Июня 2011, 19:28
Пролежни поддаются лечению, если это лечение правильное. Более того, пролежни можно вылечить быстро. Чтобы понять, как это сделать, обратите внимание на наиболее распространенные ошибки в лечении пролежней. К сожалению, существуют стериотипы, которые приводят к неправильным методам лечения.
Наиболее распространенные ошибки при лечении пролежней.
1. Упущенное время. Пролежни образуются очень быстро (достаточно 2-6 часов). Также быстро пролежни прогрессируют и ухудшаются, если не начать их лечение.
2. Человек продолжает лежать на пораженной поверхности. При таких обстоятельствах пролежни не будут заживать в принципе, какими бы эффективными средствами для местного лечения Вы ни пользовались. Постоянно давление на ткани и на рану препятствует поступлению к тканям кислорода и питательных веществ, так как в этих зонах нарушено кровообращение. Поэтому восстановительные процессы замедляются или невозможны совсем. Поэтому для эффективного лечения пролежней необходимо создать условия – во-первых, разгрузить рану. Для этого обязательно использование как минимум – подкладного круга. Лучше, если Вы сможете купить противопролежневый матрас. Помните: без разгрузки раны пролежни вылечить практически невозможно.
3. Рану обрабатывают марганцовкой, перекисью водорода, зеленкой или йодом. Использование всех перечисленных средств не только не ускоряет, но напротив – замедляет заживление, поскольку травмируются живые ткани. Замените использование всех агрессивных средств для обработки пролежней раствором хлоргексидина или мирамистином.
4. Для заживления пролежней используют подсушивающие присыпки (лекарственные и изготовленные самостоятельно). Применение подсушивающих средств замедляет процесс заживления. Раны быстро и эффективно заживают только во влажной среде. Поэтому настоятельно рекомендуем заменить использование подсушивающих средств влагоудерживающими повязками (например, гидроколлоидные покрытия Комфил Плюс).
5. Пролежни закрывают мазевыми антисептическими повязками даже в тех случаях, когда в ране есть гной и некротические ткани. Такое лечение противопоказано. Антисептики не смогут решить проблему пока в ране есть гной и некроз. Обязательно используйте средства для биологического очищения раны (на основе ферментов), чтобы полностью удалить некроз и гной из пролежневой раны. Для этой цели подойдут лечебные повязки с ферментами Протеокс-ТМ или ПАМ-Т.
6. Для закрытия пролежней пользуются обычными перевязочными средствами, предварительно нанося мазь на рану. Как правило, такие повязки прилипают к ране и при смене повязки их приходится буквально отрывать, травмируя живые ткани. Все это существенно замедляет процессы заживления. Для наискорейшего заживления рекомендуем использовать ранозаживляющие аппликации ВитаВаллис, которые ускоряют процессы восстановления тканей, и гидроколлоидные покрытия Комфил Плюс. Покрытия Комфил Плюс требуют редкой смены повязок, не травмируют рану и способствуют быстрому заживлению пролежней.
И в конце хотелось бы отметить, что даже когда Вы остались один на один с проблемой, обращайтесь за консультацией к специалистам, чтобы подобрать именно те средства для лечения пролежней, которые будут соответствовать стадии раневого процесса и принесут максимальную пользу. Не бывает плохих средств. Бывают средства неправильно подобранные.
Пролежни могут появляться у людей любого возраста, если они не могут самостоятельно изменить положение тела. Например, прикованы к постели или креслу-каталке. Лечение и профилактика пролежней — целый комплекс мер по уходу за больным человеком. Проще предупредить пролежни, чем лечить их.
Кожа — важный орган, благодаря которому сохраняется целостность человеческого тела, постоянство внутренней среды организма. Кожа состоит из эпидермиса и самой кожи — дермы, в которой находятся кровеносные сосуды, сальные и потовые железы, нервные окончания. Через кожу поступает кислород, идущий в основном на снабжение клеток эпидермиса.
Чтобы кожа защищала, требуется сохранять ее чистоту, эластичность и непрерывное кровоснабжение. Если одно или несколько этих условий не соблюдаются, могут возникать различные кожные заболевания. Пролежни — одно из наиболее опасных для здоровья человека нарушений нормального функционирования кожи.
Пролежни представляют собой участки некроза и изъязвления, возникающие в местах, где мягкие ткани сдавливаются между костными выступами и твердыми поверхностями.
Пролежни могут появляться у людей любого возраста, если они прикованы к постели или креслу-каталке и не могут самостоятельно менять свое положение. Возможно возникновение пролежней от гипсовой повязки, шины, плохо подогнанного ортопедического протеза или от постоянного давления на кожу других твердых предметов.
Как возникают пролежни
Основная причина пролежней у лежачих больных — неравномерное распределение давления между опорными участками тела и поверхностью постели. Давление в таких участках тела бывает выше давления в мелких сосудах, питающих кожу, примерно 10-15 мм. рт. ст.. Если кровь не поступает к коже более 2-х часов, то наступает нарушение питания (ишемия) тканей, а затем и их омертвление (некроз). В результате развивается пролежень.
Сначала на коже выступает бледное пятно, это пятно краснеет и отекает, иногда сопровождается образованием пузырей в местах отслойки эпидермиса. Затем некроз приводит к обнажению поверхности раны и дальнейшему ее инфицированию, повреждению подлежащих тканей, вплоть до кости. Если неблагоприятные условия сохранятся, площадь пролежней быстро начинает расти, иногда захватывая почти все участки тела, соприкасающиеся с опорной поверхностью.
Факторы, способствующие образованию пролежней: неподвижность тела больного, твердая поверхность, загрязнение кожи и белья мочой и калом, неосторожные манипуляции, приводящие к повреждению эпидермиса.
Факторы риска возникновения пролежней: сниженное питание и недостаток питья, избыточный вес, истощение, сердечно-сосудистые заболевания, сахарный диабет, потоотделение при повышенной температуре, аллергические реакции на средства по уходу за кожей.
Пролежни могут быть опасными для жизни, если больные не получают соответствующего лечения или основные заболевания препятствуют их заживлению.
Особенно опасны пролежни для людей пожилого и старческого возраста. У многих пожилых людей меньше жира и мышц, которые помогают поглощать давление. Количество кровеносных сосудов сокращается, а их стенки становятся тоньше и легче рвутся. Все раны, в том числе пролежни, заживают медленнее.
Развитию пролежней у людей пожилого возраста способствуют определенные условия:
— Отсутствие возможности нормально двигаться из-за болезни, например, инсульта.
— Необходимость оставаться в постели в течение длительного времени, например, из-за операции.
— Чрезмерная сонливость. Такие люди реже меняют положение или редко просят кого-нибудь помочь им в этом.
— Потеря чувствительности из-за поражения нервов. Такие люди не ощущают дискомфорта или боли, которые побудили бы их изменить положение.
— Слабая реакция на собственный дискомфорт или боль из-за болезни, например, деменции.
— Слабая способность к заживлению ран из-за таких заболеваний, как сахарный диабет, заболевание периферических артерий или венозная недостаточность.
Как предупредить пролежни
Лечение и профилактика пролежней — целый комплекс мер по уходу за больным человеком. Проще предупредить пролежни, чем лечить их.
Лучшими способами профилактики образования пролежней являются частая смена положения тела и тщательный уход за кожей. Прикованных к постели пациентов лучше переворачивать каждые 2 часа. Лица, ухаживающие за больным, должны ежедневно внимательно осматривать кожу, чтобы увидеть ранние признаки покраснения или изменения цвета. Любая, не характерная для нормальной кожи пигментация сигнализирует о том, что пора менять положение лежачего. Помимо этого рекомендовано проводить мягкий массаж поверхностных тканей. Это предупреждает застой крови и лимфы в коже и подкожно-жировой клетчатке.
Следующие простые правила правильного ухода за лежачим больным, помогут не провоцировать излишнее трение кожи, вызывающее возникновение пролежней:
— Не следует подтягивать больного в одиночку.
— Нельзя выдергивать белье из-под больного, особенно мокрое.
— Не следует подпихивать под больного судно, необходимо сначала его приподнять.
— Не рекомендуется пытаться усадить или придать полусидячее положение слабым больным. Их мышечной активности не хватает, чтобы удержаться в этом положении, и они постепенно начинают сползать. Предотвратит сползание любое приспособление для упора в ногах.
Для предупреждения пролежней хорошо использовать противопролежневые матрасы. Их конструкция позволяет увеличивать площадь опорной поверхности кожи за счет регулирования давления в матрасе в зависимости от веса больного. Регулярная, оптимально 1 раз в 5 минут, смена давления в разных частях матраса приводит и к смене давления на разных участках кожи, контактирующей с матрацем.
Питание и питье лежачих больных
Лежачим больным врачи рекомендуют включать в рацион больше белка. Белок — строительный материал для мышц, которые в состоянии покоя могут атрофироваться. Выбирайте продукты, в которых содержится много микроэлементов — железа, цинка, витамина С. Хорошо, если в меню больного будут входить кисломолочные продукты, зелень, овощи, фрукты. Для тяжелых больных мясо лучше заменить более легкими источниками белков — куриным бульоном, рыбой, бобами, крупами и молочными продуктами. Если нет ограничений, то пить желательно не менее 1,5 л в день. Нежелательно употребление сладких и газированных напитков, продуктов быстрого приготовления.
Уход за кожей лежачих больных
— Стелите больному мягкое белье без грубых швов, пуговиц, заплаток, регулярно и часто поправляйте постель, чтобы под ним не было складок и мелких предметов.
— Регулярно проводите туалет промежности. Частицы кала и мочи — сильные раздражители. Даже если у больного недержание мочи, ни в коем случае не ограничивайте его в питье. При недостатке жидкости повышается концентрация мочи, а соответственно и сила раздражения.
— Коротко стригите ногти себе и больному, чтобы избежать повреждений и расчесывания кожи. При длительном лежании или сидении на сдавленных участках возникает зуд. Следите за тем, чтобы больной был одет и закрыт одеялом соответственно температуре комнаты. Перегрев вызывает повышенное потоотделение и увеличивает риск развития пролежней.
Правила ухода за кожей достаточно просты: не допускайте загрязнения кожи, чрезмерной сухости и влажности, потому что кожа у лежачего больного не способна дать отпор внешним воздействиям.
Общее правило такое: влажную кожу нужно подсушивать, а сухую — увлажнять. Очищающие процедуры необходимо проводить без использования антибактериального мыла. Вместе с вредными бактериями мыло уничтожает и полезные микроорганизмы. После прекращения использования такого мыла кожа едва способна сопротивляться даже незначительной инфекции. При омовении кожи в местах сдавления используйте мягкую губку и пользуйтесь ей очень деликатно, избегая травмирования верхних слоев кожи. Чтобы высушить кожу после мытья ее следует деликатно промакивать мягкой хлопковой тканью. Либо можно использовать один из следующих препаратов: 1% раствор марганцовки, зеленку, мази с цинком. При нанесении цинковой мази марлевые повязки не прилипают к краям раны и, соответственно, не травмируют вновь образовавшийся эпителий и грануляции при снятии повязки.
Накладывая повязки на глубокие пролежни, раны необходимо закрыть на всю глубину, но не туго.
Покрасневшие участки кожи ни в коем случае не массируйте, а вот легкий регулярный массаж вокруг этих мест весьма желателен. Обязательно устраивайте для кожи воздушные ванны.
Важно соблюдать гигиену больного: часто менять белье. При недержании мочи облегчат положение подкладки или специальные памперсы, хотя некоторым пациентам достаточно лишь чаще давать судно. Вместо подкладок и памперсов можно использовать подгузники из белья. Несколько раз сложенное хлопчатобумажное белье, проложенное в промежности или подложенное под ягодицы, ограничит растекание мочи, а старое застиранное белье хорошо впитывает влагу.
С недержанием мочи у мужчин справиться проще. Можно использовать специальную мочеприемную систему.
Повышенное выделение пота бывает у пациентов с высокой температурой. Для того, чтобы уменьшить потоотделение, нужно, прежде всего, лечить основное заболевание. Для обтирания больного лучше использовать не мыло и воду, а слабый раствор уксуса: 1 ст. ложка столового уксуса на 1 стакан воды.
Принципы лечения пролежней
Нужно освободить пораженные места от сдавления, чтобы кровь могла свободно поступать к месту образовавшегося пролежня.
Пролежни возникают от сдавления, и если его ослабить, то кровообращение в месте повреждения восстановится. Это приведет к отторжению образовавшегося некроза (пролежня) и постепенному заживлению раны через грануляцию и эпителизацию.
Для отторжения некроза используют механическое удаление некротических масс хирургическим путем или применяют препараты, ускоряющие самостоятельное отторжение.
Для лечения раны нужно ее очистить, затем создать условия для заживления. Это можно сделать при помощи альгинатов в форме салфеток и порошка для заполнения ран, гидроколлоидных повязок, способствующих очищению и закрытию раны. Можно использовать самые разнообразные заживляющие мази и гели.
Нередко вторичные инфекции осложняют состояние кожи. В таких случаях нужно использовать антисептические и антибактериальные средства. В тяжелых случаях, у ослабленных и пожилых пациентов показано применение антибактериальных препаратов внутрь.
Иногда плохо заживающие и большие по площади пролежни можно вылечить только хирургическим путем — пересадкой тканей.
При лечении пролежней применяют повязки. Чтобы зафиксировать повязки используйте бинт или пластырь. Однако пластырь отрывает верхний слой клеток кожи при снятии, что может спровоцировать появление новых ран. Чтобы избежать подобных осложнений, лучше использовать пластырь на бумажной основе — кожа под ним хорошо дышит, а клейкая основа меньше травмирует кожу при удалении пластыря. При накладывании пластыря не натягивайте его сильно, чтобы избежать образования мелких кожных складок. Учитывайте тот момент, что при изменении положения больного мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи.
Лечение пролежней на ранней стадии может быть успешным, если пациент получил своевременное лечение. Но для полного выздоровления обычно требуется несколько недель. После 6 месяцев лечения заживают более 70% пролежней II стадии, 50% пролежней III стадии и 30% пролежней IV стадии.

![Пролежни [13] Пролежни [13]](https://probolezny.ru/media/bolezny/prolezhen/prolezhni-13_s.jpeg)