. 1992 Jan-Feb;37(1):41-3.
Affiliations
-
PMID:
1348734
Common technical errors in hysterosalpingography
G E Hofmann et al.
Int J Fertil.
1992 Jan-Feb.
Abstract
Hysterosalpingograms from 100 consecutive patients referred for in vitro fertilization were reviewed to evaluate the adequacy of visualization of the uterine cavity. In 17 cases the hysterosalpingogram failed to demonstrate the entire uterine cavity. The most common reason for failure was an axial view of the uterus secondary to inadequate traction on the cervix in 82% (14/17) of the cases, followed by obstructed visualization of the lower uterine cavity and endocervical canal by the delivery catheter bulb in 21% (3/17). A speculum left in the vagina obscured visualization of the endocervical canal in 21% (3/17) of the cases. There were no significant differences in the mean number of radiographic exposures between the adequate and inadequate groups (4.7 vs. 5.9). This study suggests that failing (1) to remove the speculum before injecting contrast, (2) to evaluate the lower uterus and endocervix when using an intrauterine catheter, or (3) to place adequate traction on the cervix, may result in inadequate visualization of the uterine cavity and a need to repeat the study.
Similar articles
-
The diagnosis and reproductive outcome after surgical treatment of the complete septate uterus, duplicated cervix and vaginal septum.
Patton PE, Novy MJ, Lee DM, Hickok LR.
Patton PE, et al.
Am J Obstet Gynecol. 2004 Jun;190(6):1669-75; discussion 1675-8. doi: 10.1016/j.ajog.2004.02.046.
Am J Obstet Gynecol. 2004.PMID: 15284765
-
Gadolinium for hysterosalpingography.
Silberzweig JE, Khorsandi AS, Caldon M, Alam S.
Silberzweig JE, et al.
J Reprod Med. 2008 Jan;53(1):15-9.
J Reprod Med. 2008.PMID: 18251355
-
Foley catheter technique for hysterosalpingography: potential diagnostic error.
Brown MC, Chavasse CJ, Richmond DH, Abdulla U.
Brown MC, et al.
Eur J Radiol. 1986 Aug;6(3):226-7.
Eur J Radiol. 1986.PMID: 3769945
-
Uterine septum misdiagnosed on hysterosalpingogram.
Sheth SS, Sonkawde R.
Sheth SS, et al.
Int J Gynaecol Obstet. 2000 Jun;69(3):261-3. doi: 10.1016/s0020-7292(00)00243-5.
Int J Gynaecol Obstet. 2000.PMID: 10854869
-
Hysterosalpingography — a Malaysian experience.
Arumugam K, Ng Kwee Boon.
Arumugam K, et al.
Malays J Reprod Health. 1987 Dec;5(2):85-8.
Malays J Reprod Health. 1987.PMID: 12315186
MeSH terms
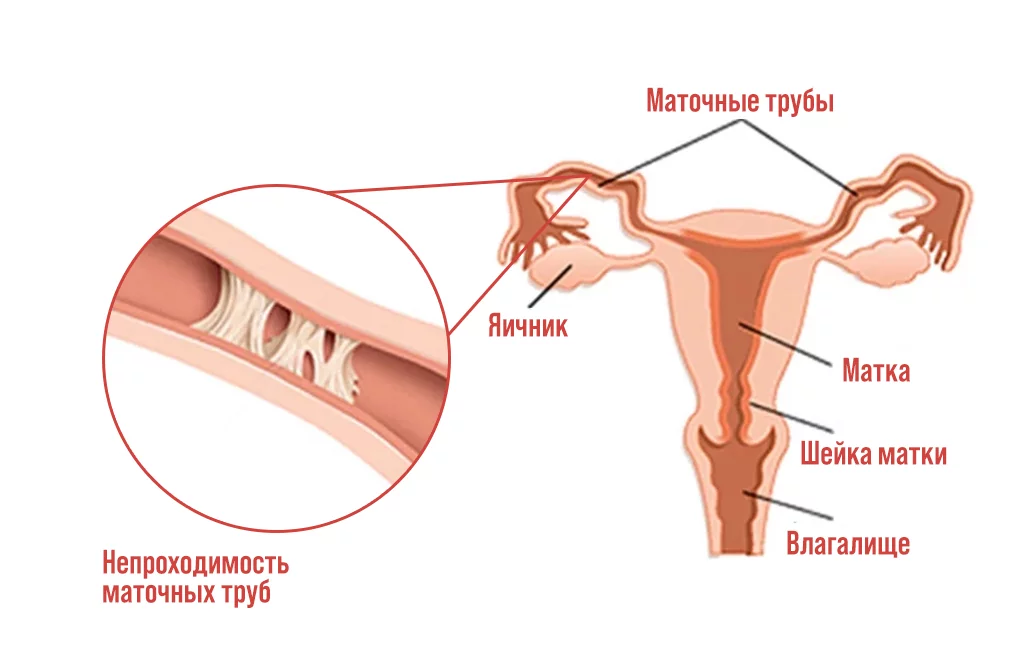
Непроходимость маточных труб является одной из частых причин бесплодия. Каким образом выявляется эта патология и какое лечение предстоит пройти женщине на пути к материнству?
Экскурс в физиологию
Маточным трубам отведена важная роль в наступлении беременности: они проводят сперматозоиды в брюшную полость к месту оплодотворения. При овуляции яйцеклетка выходит из яичника и попадает в брюшную полость, где захватывается бахромками маточной трубы и попадает в ампулярную ее часть. Там яйцеклетка встречается со сперматозоидом. Формируется зигота (оплодотворенная яйцеклетка), которая с помощью мышечных сокращений трубы и ресничек продвигается в полость матки. Нарушение или замедление проходимости может вести к различным проблемам — от бесплодия до наступления внематочной беременности.
Как устроена маточная труба
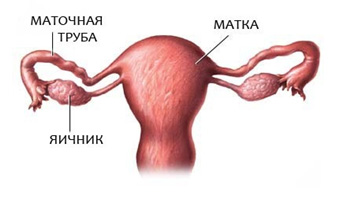
Маточная труба — парный орган, который располагается почти горизонтально по обеим сторонам верхней части матки. Трубы представляют собой цилиндрической формы канальцы, один конец которых открывается в брюшную полость, другой — в полость матки. Длина трубы у взрослой женщины достигает 10—12 см, а ширина — 0,5 см. Правая и левая трубы могут быть неодинаковой длины.
Наружный конец, или воронка маточной трубы, имеет брюшное отверстие, окруженное большим количеством бахромок; диаметр этого отверстия до 2 мм. Это отверстие соединяет полость брюшины через маточную трубу, матку и влагалище с внешней средой. Далее по направлению к полости матки маточная труба имеет расширенную часть – ампулу. Ампула является наиболее длинной частью маточной трубы, имеет изогнутую форму; просвет ее шире, чем у других частей, толщина до 8 мм. Более прямая и узкая часть маточной трубы, ее перешеек, подходит к углу матки — это самый тонкий участок трубы, просвет его очень узок, толщина около 3 мм; он открывается в полость матки отверстием, имеющим диаметр до 1 мм. Внутренняя оболочка маточных труб покрыта ресничками, которые создают колебательные движения в сторону маточного конца трубы; в просвете трубы содержится секрет.
Нарушение проходимости может быть вызвано изменениями внутри самой трубы, например слипанием стенок в результате воспалительного процесса или околотубарными (перитубарными) изменениями, такими, как спаечный процесс (формирование соединительно-тканных сращений, перетяжек, тяжей между соседними органами, которые меняют их правильное анатомическое расположение, нарушают нормальную физиологическую подвижность органов).
Если проходимость маточных труб нарушена, то оплодотворение становится невозможным. Если же повреждена мышечная оболочка трубы (в связи с воспалительным процессом) и нарушена динамика движения, то продвижение зиготы в сторону полости матки затруднено.
Если оплодотворенная яйцеклетка находится в трубе более 4 суток, то ее прикрепление может произойти там же. В результате этого развивается трубная (внематочная) беременность.
Нарушение проходимости и функциональную неполноценность маточных труб выявляют в среднем у 30—50% женщин, страдающих бесплодием. К факторам, приводящим к поражению маточных труб, относятся:
- воспалительные заболевания органов малого таза – сальпиноофориты – воспаление яичников и маточных труб;
- эндометриты – воспаление слизистой оболочки матки (особенно вызванные хламидийной инфекцией);
- аппендицит;
- эндометриоз (разрастание очагов эндометрия – слизистой оболочки матки в стенку матки и за пределы матки);
- спаечный процесс в малом тазу;
- перенесенные операции на маточных трубах и использование внутриматочных контрацептивов.
У 50% женщин с нарушением проходимости труб не удается распознать причину поражения.
Диагностика
При обследовании женщин со сложностями в наступлении беременности оценке проходимости маточных труб уделяется пристальное внимание. К методам, позволяющим оценить состояние маточных труб, относятся гистеросальпингография, соногистерография и лапароскопия. Обследование на проходимость маточных труб проводят всем женщинам, страдающим бесплодием.
Условия обследований. Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом — в брюшную полость. Вместе с ними могут проникать и микроорганизмы, находящиеся во влагалище, шейке матки. Если исследование проходимости маточных труб проводится на фоне не пролеченного хронического воспалительного процесса, оно может привести к обострению воспаления после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием обследования перед процедурами является оценка характера выделений влагалища и канала шейки матки с помощью мазков и обследований на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. В случае если результаты анализов неблагополучны, надо обязательно провести лечение до исследования и добиться их стойкой нормализации, разумеется, под наблюдением врача.
Остановимся на каждом из методов диагностики.
Рентгенологическая гистеросальпингография. Гистеросальпингография (ГСГ) до недавнего времени являлась одним из наиболее часто используемых методов исследования состояния маточных труб. Кроме этого, ГСГ также позволяет оценить состояние полости матки.
При этом методе в полость матки вводят водорастворимые препараты, которые видны при рентгеновском исследовании. Исследование проводится в рентгенологическом кабинете поликлиники или стационара.
При ГСГ после введения влагалищного зеркала в шейку матки вводят специальный наконечник. Через него вводят рентгенконтрастную жидкость в полость матки, откуда она попадает в маточные трубы и брюшную полость. Для рентгеновской ГСГ используются йодсодержащие контрастные вещества ВЕРОГРАФИН, УРОГРАФИН, УРОТРАСТ. По мере поступления жидкости последовательно производят несколько снимков.
ГСГ производят сразу после менструации. Это вызвано двумя причинами: во-первых, в эти сроки исключается радиационное воздействие на оплодотворенную яйцеклетку (так как овуляция еще не произошла), и во-вторых, не нарушается процесс прикрепления оплодотворенной яйцеклетки к стенке матки, так как имплантация происходит во второй фазе менструального цикла. ГСГ может проводиться и во второй фазе цикла, в этом случае помимо проходимости маточных труб более благоприятны условия для оценки таких патологий, как полипы, гиперплазия эндометрия (чрезмерное разрастание слизистой матки), эндометриоз – разрастание слизистой матки в мышечный слой. В любом случае женщине, планирующей рентгеновскую гистеросальпингографию, рекомендуют предохраняться от беременности на протяжении всего цикла, так как исследование, проводимое во второй фазе менструального цикла, станет причиной прерывания вероятной беременности.
ГСГ является достаточно информативным методом исследования. С его помощью можно выявить пороки развития внутренних половых органов, внутриматочные сращения (они называются синехии), заподозрить туберкулез половых органов (тела матки, маточных труб, яичников). Попадание контрастного вещества в брюшную полость с одной или с обеих сторон свидетельствует о проходимости маточных труб, при этом замедленное прохождение контрастного вещества по одной из маточных труб может указывать на наличие ее функциональной неполноценности. В случае поражения маточных труб ГСГ позволяет выявить место и вид поражения. На основании данных, полученных при ГСГ, можно прогнозировать объем и способ лечения, направленного на восстановление функции маточных труб.
Несколько особенностей проведения ГСГ:
- В зависимости от эмоционального состояния женщины в ряде случаев может наблюдаться спазм канала шейки матки и маточных труб, что затрудняет проведение процедуры. Для того чтобы решить эту проблему, врач за несколько дней до процедуры может назначить спазмолитики и обезболивающие препараты (например, БАРАЛГИН). При введении наконечника женщина может испытывать умеренные болезненные ощущения внизу живота. При введении контрастного вещества возникает чувство тяжести внизу живота.
- Во время исследования могут быть боли в животе, головокружение.
- Женщинам с аллергией на йод врач посоветует выбрать другой метод оценки проходимости маточных труб.
Эхогистеросальпингоскопия. В последние годы в клиническую практику активно внедряется новый метод исследования состояния маточных труб — метод ультразвуковой гистеросальпингоскопии, или соногистерографии (СГГ).
При обычном УЗИ маточные трубы обычно не визуализируются, поэтому просвет труб заполняют веществом, видимым при УЗИ, в качестве которого применяют обычный физиологический раствор (0,9%-ный раствор натрия хлорида), раствор глюкозы или фурацилина. Это исследование дает возможность визуализации трубного просвета в реальном времени.
Эта процедура может производиться в любой день менструального цикла, однако предпочтительнее проводить ее в дни накануне овуляции, когда имеется наибольшее физиологическое расширение канала шейки матки, когда наблюдается наименьшая вероятность спазма, а также вероятность того, что исследование проводится уже беременной женщине, так как беременность в этот период еще не могла наступить. В некоторых случаях проведенная в период перед овуляцией соногистерография способствует расправлению маточных труб, нормализации их проходимости, и беременность наступает в этом или ближайших менструальных циклах.
Перед началом проведения соногистерографии производится влагалищное исследование для оценки взаимного расположения шейки матки и тела матки, затем —обычное УЗИ с трансвагинальным (влагалищным) датчиком. После этого с помощью влагалищного зеркала через канал шейки матки в полость матки вводят специальный катетер. С помощью специального шприца в катетер под контролем УЗИ медленно вводят физиологический раствор и прослеживают продвижение раствора в полость матки, маточные трубы и брюшную полость. В дальнейшем процедура осуществляется так же, как обычное УЗ-исследование, и занимает 10—15 минут.
Для проведения соногистерографии подходит любая стерильная жидкость, которая не оказывала бы никакого патологического воздействия при попадании в брюшную полость, поскольку часть жидкости во время исследования через проходимые маточные трубы выходит за пределы матки. Результатом проведенного исследования может быть определение нормальной проходимости труб, при односторонней непроходимости маточной трубы ток жидкости будет виден с одной стороны. С помощью СГГ можно также выявить различную патологию полости матки: полипы, миоматозные узелки, пороки развития матки.
При выполнении исследования могут быть боли или неприятные ощущения внизу живота. Связаны они могут быть со спазмом маточных труб, а также с тем, что при проходимости маточных труб в брюшную полость поступает небольшое количество жидкости. Проведение СГГ может сопровождаться головокружением.
В сравнении с гистеросальпингографией, ожидаемые неприятные ощущения от процедуры меньше, так как используемый объем жидкости и размер катетеров меньше. В связи с тем, что у некоторых женщин после этого исследования боли могут сохраняться, желательно, чтобы после процедуры кто-нибудь из близких сопровождал женщину до дома; при этом лучше не пользоваться общественным транспортом.
Лапароскопия. При лапароскопии в брюшную полость через 2—3 маленьких отверстия (1—2 см) вводится специальная оптическая система, позволяющая осмотреть внутрибрюшное пространство.
Различают диагностическую и лечебную (оперативную) лапароскопию. Во время диагностической лапароскопии проводят осмотр внутренних органов брюшной полости, оценивают их анатомию, взаимное расположение, проводят хромогидротубацию — собственно проверку проходимости маточных труб (через канал шейки матки вводят окрашенный физиологический раствор натрия хлорида и оценивают его прохождение по маточным трубам в брюшную полость по появлению в брюшной полости окрашенной жидкости). Во время оперативного этапа проводят манипуляции, направленные на устранение обнаруженных патологических изменений, например коагуляцию эндометриоидных очагов на брюшине, яичниках; разделение спаек, в том числе перитубарных (расположенных вокруг маточных труб); пластику маточных труб, пластику воронки маточной трубы (фимбриопластику). После проведенных манипуляций повторно оценивают проходимость маточных труб.
Особенностью этого метода является возможность непосредственной оценки анатомии малого таза. Помимо оценки состояния маточных труб можно получить информацию о наличии спаечного процесса, эндометриоза, анатомических нарушений и т.д.
Проведение лапароскопии особенно показано в тех случаях, когда при проведении других методов выявляются нарушения со стороны маточных труб. Бывают ситуации, когда по данным СГГ и ГСГ проходимость труб нарушена, а при лапароскопии нарушений нет. Этот феномен обусловлен развитием спазма маточной трубы, который исчезает во время лапароскопии, которая проводится под общим наркозом.
Ход процедуры. Лапароскопия требует госпитализации в стационар. Операция проводится в операционной под общим наркозом. Объем оперативного вмешательства зависит от выявленных изменений, этим же определяется длительность операции. Так, диагностическая лапароскопия может занимать около 30 минут, а лечебная — до 2 часов.
Операция подразумевает раннюю активизацию женщины: уже через 2 часа рекомендуется вставать и начинать движения, к вечеру — свободно ходить. В план реабилитационных мероприятий включают физиотерапию, специальную терапию, направлению на уменьшение спайкообразования (внутримышечное введение специальных препаратов, гимнастику).
Среди женщин с непроходимостью труб наиболее частой находкой при лапароскопии являются последствия перенесенных воспалительных заболеваний. Это может быть спаечный процесс, скопление жидкости в маточной трубе, обнаружение наружной формы генитального эндометриоза, когда в малом тазу на яичниках, маточных трубах, брюшине имеются разрастания очагов эндометрия (внутренней слизистой оболочки матки). Во время лапароскопии возможно не только обнаружение патологического процесса, но и проведение лечебных манипуляций — разделение спаек, удаление эндометриоидных очагов, восстановление нормальной анатомической формы и проходимости маточных труб.
До настоящего времени остается спорным вопрос, касающийся необходимости проведения лапароскопии женщинам, у которых при ГСГ или СГГ не удалось выявить патологии со стороны маточных труб. Единственно верным решением этой задачи является индивидуальный подход к каждой конкретной ситуации.
Перед лапароскопией обязательно проводят ряд диагностических мероприятий — гормональное обследование, комплексное УЗИ, ГСГ или СГГ, исследования микрофлоры влагалища и цервикальной слизи, комплекс обследований для оперативного вмешательства (клинические анализы крови и мочи, определение группы крови и резус фактора, обследование на ВИЧ, сифилис, гепатиты, биохимическое исследование крови). При наличии у женщины спаечного процесса в малом тазу требуется проведение курса противовоспалительной терапии даже при отсутствии клинических данных о наличии воспаления.
Противопоказания. Лапароскопия противопоказана в следующих случаях:
- при имеющихся или перенесенных менее чем 6 недель назад острых и хронических инфекционных и простудных заболеваниях;
- при воспалении придатков матки, маточных труб и яичников (противопоказание для проведения оперативного этапа лапароскопии);
- при отклонении в показателях клинических, биохимических исследованиях крови, свертывающей системе, ЭКГ);
- при повышении уровня лейкоцитов в мазке влагалищного содержимого в сочетании с нарушением микрофлоры.
Лечение
В целом, лечение трубного фактора бесплодия сводится к восстановлению проходимости маточных труб. В случаях, когда это невозможно, решается вопрос о проведении экстракорпорального оплодотворения.
Эффективность лечения этой формы бесплодия зависит от степени выраженности патологических изменений в малом тазу. Так, при небольшой выраженности спаечного процесса реконструктивные операции, выполненные лапароскопически, эффективны в половине случаев, а при наличии выраженных изменений (распространенного спаечного процесса, выраженных последствий воспалительных заболеваний) успех может быть достигнут лишь у небольшого процента женщин.
Если указанное оперативное вмешательство проводится, контрольная СГГ или ГСГ после операции позволяет провести сравнительную оценку анатомического состояния органов малого таза до и после хирургического вмешательства и определить дальнейшую тактику ведения пациентки.
После проведенного лечения наступает период планирования и ожидания наступления беременности, обычно он длится 6 месяцев. Если в эти сроки беременность не наступает, то решается вопрос о проведении экстракорпорального оплодотворения (ЭКО).
272 просмотра
Добрый день!
Отправил врач делать ГСГ после ненаступления беременности.
В заключении врач нашёл синехии и гиперплазию эндометрия. Откуда это могло взяться? Беременностей и никаких операций не было.
Врач говорит, что нужно делать гистерорезектоскопию, не сделаю ли я хуже этой операцией? И что ещё левая труба у меня плохо проходима и матка отклонена влево.
Действительно ли, что только одна труба проходима? Овуляция регулярная каждый месяц, чаще всего как раз на левом яичнике.
Снимок и заключение прикрепляю.
УЗИ на 5 дмц прикрепляю.
Возраст: 25
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Акушер, Гинеколог, Врач УЗД
Добрый день.
Синехии — это внутриматочные сращения. Они могут быть врожденными, могут формироваться после воспалительных заболеваний. Их обязательно нужно убирать, беременность с ними маловероятна. При помощи гистероскопии.
Трубы проходимы обе, но функционально полноценна из них одна. Но этого чаще всего бывает достаточно, а вот синехии нужно убрать.
Анастасия, 3 ноября 2022
Клиент
Игорь Игоревич, здравствуйте! А по снимку видны синехии?
Акушер, Гинеколог, Врач УЗД
Анастасия, 3 ноября 2022
Клиент
Игорь Игоревич, раньше на узи их никто не видел, только через ГСГ обнаружили, по узи их невозможно выявить?
Акушер, Гинеколог, Врач УЗД
При УЗИ труднее — при УЗИ матка пуста. Иногда можно заподозрить.
А точнее всего в этом отношении — как раз гистероскопия.
Анастасия, 3 ноября 2022
Клиент
Игорь Игоревич, скажите ещё, пожалуйста, могут ли возникнуть синехии после удаления острого аппендицита? Удалили 9 лет назад.
Акушер, Гинеколог, Врач УЗД
В матке — о, нет. Не могли бы.
Гинеколог
Анастасия, здравствуйте. Синехии в полости матки будут мешать имплантации плодного яйца и беременность не получится. Проводится гистероскопия, рассечение синехий. Трубы проходимы обе.
Анастасия, 3 ноября 2022
Клиент
Екатерина, здравствуйте! А в чем разница гистерорезектоскопии и гистероскопии? Какой способ подходит мне? На снимке видны синехии?
Гинеколог
Если есть возможность у больницы, то лучше гистерорезектоскопия.
Акушер, Гинеколог
Здравствуйте! По результату у вас есть синехий в полости матки , в этом случае беременность невозможна, так как имплантации не будет. Причина синехий часто это воспалительные заболевания . Вам нужно провести гистероскопию, чтобы убрать синехий. Трубы проходимы
Анастасия, 3 ноября 2022
Клиент
Галимат, здравствуйте! А матка может быть наклонена влево из-за синехий? После операции сколько будет реабилитация?
Акушер, Гинеколог
нет, это особенность расположения матки . После гистероскопии уже можно планирвоать беерменность через 3 месяца
Анастасия, 3 ноября 2022
Клиент
Галимат, в моем случае, что лучше делать гистерорезектоскопию или гистероскопию?
Акушер, Гинеколог
на самом деле можно и то или другое , но если предложат гистерорезектоскопию, то это лучше.
Акушер, Гинеколог, Врач УЗД
Здравствуйте, вы должны пройти гистероскопию, только после планировать беременность
Акушер, Гинеколог
Здравствуйте,Анастасия!Причина синехий -воспалительный процесс в полости матки.Вам показана гистерорезектоскопия с целью рассечения синехий,так как при наличии синехий не возможна имплантация оплодотворённой яйцеклетки.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою медицинскую консультацию онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Медицинский редактор: врач акушер гинеколог, врач ультразвуковой диагностики
Шамаева Елена Алекандровна
Согласно статистике, в России около 15 % супружеских пар являются бездетными. В большинстве случаев причиной такой проблемы становится женское бесплодие. Гистеросальпингография маточных труб — информативный способ диагностики, который позволяет выявить причину женского бесплодия. О том, кому показана процедура, как подготовиться к исследованию и расшифровать его результаты вы узнаете из этой статьи.
Для чего проводится исследование?
Маточные трубы — элемент женской половой сферы, который соединяет яичники и матку. Основные функции парного органа — транспортировка яйцеклеток и сперматозоидов, а также создание оптимальных условий для процесса зачатия. Именно в фаллопиевых трубах происходит оплодотворение яйцеклетки, после чего она продвигается в направлении матки и закрепляется там для дальнейшего развития. Если есть проблемы с проходимостью труб, развитие нормальной беременности невозможно.
Гистеросальпингография (ГСГ) — это безболезненный и информативный диагностический метод, который позволяет:
- установить степень проходимости фаллопиевых труб;
- выявить анатомические аномалии тела матки;
- обнаружить новообразования внутри полости матки и фаллопиевых труб.
Сегодня ГСГ является ведущей диагностической методикой в гинекологической практике. Благодаря результатам исследования акушер-гинеколог может не только точно поставить диагноз, но также определить тактику дальнейшего лечения. Оценивая степень проходимости фаллопиевых труб, пациентке могут быть назначены консервативные, хирургические методы лечения или рекомендованы вспомогательные репродуктивные технологии.
Кому ГСГ маточных труб?
Показаниями для проведения процедуры являются:
- отсутствие беременности у женщины на протяжении года активной интимной жизни без использования противозачаточных средств;
- неоднократные самопроизвольные выкидыши;
- наличие в анамнезе эктопической беременности;
- подготовка к внутриматочной инсеминации — процедуре, при которой в цервикальный канал или матку женщины вводятся сперматозоиды. Подобная технология используется, когда бесплодия у женщины нет, но забеременеть естественным путем не получается. ГСГ проводится перед внутриматочной инсеминацией для оценки проходимости фаллопиевых труб;
- период после оперативных вмешательств на маточных трубах. Например, после операции по устранению эктопической беременности. ГСГ позволяет выявить наличие или отсутствие послеоперационных осложнений;
- наличие патологий матки и фаллопиевых труб. ГСГ проводится для контроля течения заболеваний;
- подозрение на туберкулез половых органов — заболевание, которое возникает при поражении органов половой сферы бактериями туберкулеза с развитием инфекционного процесса;
- подозрение на истмико-цервикальную недостаточность. Патология характеризуется снижением запирательной функции шейки матки и перешейка, что приводит к невозможности удержания плода внутри матки;
- подозрение на патологии матки — доброкачественные опухоли, эндометриоз, гиперплазию (утолщение) эндометрия.
Когда ГСГ маточных труб противопоказан?
Процедура не проводится:
- при беременности. Рентгеновские лучи и контрастные вещества, которые используются во время исследования, оказывают негативное воздействие на плод. Кроме этого, во время процедуры эмбрион может быть вымыт из полости матки или фаллопиевых труб контрастным препаратом;
- при индивидуальной непереносимости контрастных веществ;
- при острых воспалительных процессах, обострении хронических патологий;
- при маточных кровотечениях;
- при тромбофлебите — воспалительном процессе во внутренней венозной стенке с образованием тромба;
- при почечной, сердечной недостаточности.
Правила подготовки
Подготовка к исследованию заключается в следующем:
- За месяц до исследования стоит ограничить сексуальные контакты или во время интимной близости пользоваться контрацептивами. Это позволит исключить наступление беременности, при которой метод противопоказан. Даже если вы не можете забеременеть много лет подряд, предохраняться перед исследованием нужно, ведь как нарочно долгожданная беременность может наступить именно в тот момент, когда вы запланировали диагностику.
- За неделю до ГСГ нужно отказаться от применения вагинальных суппозиториев.
- За два дня до процедуры из меню исключаются продукты, которые могут вызвать метеоризм: газированные напитки, молочные продукты, сладкие фрукты и ягоды, некоторые овощи (капуста, спаржа, бобовые), мучные изделия, подсластители.
- Перед процедурой проводится тщательная гигиена половых органов.
Также подготовка к исследованию включает в себя проведение диагностических тестов:
- исследование крови на ВИЧ, гепатиты, сифилис;
- гинекологический мазок на флору.
Как проходит процедура?
Метод отличается безопасностью, поэтому не требует госпитализации. Процедура выполняется в первые дни после окончания менструации. В этот период внутренняя слизистая оболочка тела матки тонкая, шейка матки податливая, что облегчает проведение диагностических манипуляций и улучшает обзор. Менструальное кровотечение должно полностью завершиться, иначе кровяные сгустки могут смазать картину.
Если исследование с контрастным веществом проводится пациентке впервые, то за час до введения препарата выполняют тест для исключения аллергической реакции.
Во время процедуры женщина располагается в лежачем положении на кушетке. Врач вводит во влагалище женщины гинекологические зеркала и проводит обработку половых органов антисептиками. Далее ход процедуры зависит от вида ГСГ. Исследование может проводиться рентгеновским или ультразвуковым способом.
- При рентгеновской ГСГ через катетер в область фаллопиевых труб порционно вводится контрастное вещество. Врач последовательно делает несколько рентгеновских снимков маточных труб. Рентгеновский аппарат располагается над половыми органами женщины.
- При ультразвуковой ГСГ фаллопиевы трубы заполняются физиологическим раствором. Ультразвуковый датчик вводится вагинально.
Средняя продолжительность процедуры составляет 40 минут. Ультразвуковое исследование проводится дольше, но считается более достоверным. Оба метода являются безболезненными, поэтому не требует анестезии. Во время процедуры женщина может чувствовать только дискомфортные ощущения внизу живота.
Как вести себя после исследования?
В течение нескольких дней после ГСГ нужно отказаться от:
- физической активности;
- посещения бани, сауны, бассейна;
- принятия ванны. Можно пользоваться только душем;
- интимной близости.
Какие возможны осложнения после процедуры?
После ГСГ возможны:
- скудные кровяные выделения из влагалища, которые проходят через несколько дней;
- невыраженные тошнота, головокружение;
- легкие боли в нижней части живота, которые по интенсивности напоминают болевой синдром, возникающий при менструации;
- слабость.
Такие побочные эффекты являются абсолютно нормальными и не должны вызывать беспокойства. В редких ситуациях могут наблюдаться высокая температура, обильные кровотечения из влагалища, сильные боли. При подобных осложнениях нужно срочно обратиться за медицинской помощью.
Интерпретация результатов
Анализ изображений, полученных в ходе исследования, позволяет выявить различные патологические состояния. Например, при непроходимости фаллопиевых труб контрастное вещество не будет поступать в брюшную полость. При частичной проходимости фаллопиевых труб излитие в брюшную полость будет незначительным.
Метод также позволяет оценить состояние матки и выявить патологии органа. В норме орган полностью окрашивается контрастным веществом. При полипах, миоме наблюдаются искривление контура матки, увеличение ее размеров, неравномерное заполнение полости органа контрастным веществом.
Также может быть диагностирована гипоплазия матки, при которой орган уменьшается в размерах. Данное состояние затрудняет процесс зачатия и вынашивание беременности.

Акция: Комплексная программа «Забота о здоровье женщины»
стоимость программы: 790 рублей
Записаться
Программа «Забота о здоровье женщины» включает в себя прием и консультацию врача гинеколога, сдачу необходимых анализов.
- Прием у врача-акушера-гинеколога
- Забор мазка
- Цитологическое исследование мазка на микрофлору
Чувствую себя хорошо. Токсикоза нет, но иногда становится как-то не очень. В машине, например, тяжело долго куда-то ехать, начинается какой-то внутренний каприз, голова кружиться немного. Живот болит меньше, но все-таки еще есть ощущения. Вечером было сниженное давление. Верите, нет!? Вчера полезла изучать имена))).
Итак, сегодня, я хочу немного рассказать о том, как мне поставили диагноз и как мне предложили лечиться.
Почти год мы пытались зачать ребенка. Через год я потопала ко врачу. Начали сдавать анализы. У меня обнаружили какие-то неполадки с гормонами (не помню уже с какими) и сказали, что это поправимо. На осмотре и по анализам никаких причин бесплодия выявлено не было. В итоге меня отправили на ГСГ в другую клинику.
[Spoiler (click to open)]Процедура эта для меня оказалась адской. Именно это слово, я не ошиблась. Во-первых, меня с первого раза развернули и сказали приходить гораздо позже, чем мне написала моя врач, т.к. шейка матки должна быть готова, чтобы процедура была менее болезненной. В день процедуры я утром, по показанию врача, выпила таблетки баралгина, в процедурном мне сделали обезболивающий укол и затолкали в меня еще какую-то таблетку, а на столе потом сделали еще местную анестезию. Сидела минут 20-30 и понимала, что на мозг действует, значит и там должно быть не больно. Потом пошли в сам рентгенкабинет. Его вид вызывает ассоциации с камерой пыток. Неуютно, прохладно, железный стол. Обложили меня экранами (железными подушками). Я, честно говоря, подробностей не помню, так как это было очень больно. Вставили катетер, загнали жидкость. Первый снимок по всей видимости не удался. Врач подошла, что-то поправила и сделал еще снимок. После чего меня отпустили. Мне было очень плохо. И от лекартсв и от самой процедуры. Но я не хочу, чтобы вы боялись. Потому что знаю, что у других это проходит почти безболезненно. Мне видимо не повезло с врачом или просто не подействовали лекарства.
Что самое интересное. Когда делали снимки, врач сказала, что у меня одна труба полностью не проходима, вторая частично. На итоговом снимке и в диагнозе написала, что непроходимы обе.
Лечащий врач подтвердила диагноз.
Все, что она мне предложила это лапароскопия или ЭКО. Лапароскопию она описала, как процедуру, ради которой придется полежать в больнице, сама она делается под анестезией (а после ГСГ что-то меня мучают сомнения, что на меня это действует вообще), что потом ждать и не факт, что беременность будет маточная. Т.е. сходи на операцию, а потом тебе вообще все отрежут. Преимущества лапароскопии в том, что диагноз непроходимости тебе либо подтвердят, либо опровергнут. Типо ГСГ может ошибаться. Вот тут я ее хотела задушить, если честно. Сходила не мучения, чтобы узнать потом, что он может ошибаться. Лапара типо не ошибается, т.к. там все через камеру смотрят и тут же могут сделать пластику труб. И тут снова мне озвучили затык. Мне назвали кучу вариаций, когда лапароскопия может оказаться бессильной, типо может не тот отдел трубы быть непроходим, до которого аппарат не доберется. Вообщем весь разговор свелся к тому, что нечего терять время – приходите на ЭКО, мы вас ждем. Чуть ли не следующую дату визита назначили.
Я попыталась задать вопрос – а еще какие-то способы лечения возможны? Мне сказали – можете пробовать все, что угодно. Все фигня. Только эти два метода эффективны. Сказали, как отрезали. Вышла из кабинета, как будто грузовик проехал.
Муж конечно сразу понял, что к чему. Сказал, что я дура ведомая. Что они специализируются на ЭКО, зачем им тебя лечить. А я врачам поверила. Слезы лила. Жить не хотела иногда. Слова мужа до меня дошли уже позже. Хотя внутренне я у меня был протест. У меня черта характера есть хорошая, если мне надо, а говорят, что у меня не получится, у меня получается. На ЭКО я не пошла. Решила еще подождать. Были задержки. Разочарования. Я почти перестала читать про все это. Очень редко вылезала на тематические сайты и форумы. Пока мне не попалась профессиональная медицинская статья об ошибках ГСГ. Мне очень жаль, что я ее себе не сохранила. Поэтому мои слова сейчас получаться голословными. Суть статьи заключалась в том, что львиная доля диагнозов по ГСГ ошибочная. Первая ошибка – это банальный спазм мышц, при котором, естественно, контрастирующая жидкость не выливается в полость живота. Вторая – расположение органов брюшной полости. Через трубу жидкость может вылиться, простым языком выражаясь, за маткой и ее не будет видно на снимке. Не удачный снимок – самая распространённая ошибка. Слабое давление жидкости, которая не проходит всю трубу. Тогда в меня закралось первое сомнение. Я хотела думать, что со мной тоже произошла ошибка, но беременность так и не хотела наступать. Пришлось вернуться к своему диагнозу и искать пути, как с ним можно было справиться.
Вернусь еще к ГСГ. После процедуры врачи вспомнили, что не дали мне какую-то там бумажку. Выяснилось, что перед началом надо подписать лист, где ты якобы ознакомлена с последствиями. Оказалось, что во время проведения процедуры тебе могут проткнуть матку и придется делать экстренную операцию. Мне про все это рассказали уже после и сказали: да ладно, че ты, подписывай ,уже ж все сделали, все нормально же! Знала бы, не пошла бы на эту дрянь.
Про ошибки ГСГ вы можете поискать информацию в поисковиках просто набрав фразу «ошибки гсг». Даже сейчас я нахожу примерно следующее:
Источник: http://meddiser.com/418-tehnicheskie-oshibki-gsg.html
Если принимать во внимание и гистеросальпингограммы, сделанные в небольших больницах, то наиболее частой ошибкой, кроме неправильного определения выдержки, бывают снимки, произведенные «вслепую», т. е. без зрительного контроля. Недостаточное количество рентгенограмм, как и неподходящий для съемки, производимой в целях постановки диагноза, выбор фазы наполнения, является одним из следствий такой слепой съемки. Еще худшим последствием такой неправильной техники — причем нам часто приходилось видеть гистеросальпингограммы, несущие отпечаток такого ошибочного выполнения ГСГ, — бывает недостаточное наполнение матки, в связи с чем контрастное вещество или вообще не проникает в трубы, или проходит в них в недостаточном количестве.
В больницах ГСГ часто считают легким и малоответственным вмешательством, а поэтому нередко оно поручается более молодым и недостаточно опытным работникам. Если же ГСГ должна нам дать все данные, необходимые для постановки диагноза, необходимо ее осуществлять осторожно и очень внимательно, а для этого надо иметь определенный опыт.
или вот
Основные факторы, влияющие на результаты гистеросальпингографии (ГСГ), следующие: фаза полового цикла, в котором производится ГСГ и премедикация больных; способ введения контрастного вещества в полость матки, его количество и давление, под которым оно вводится; способ герметизации наружного зева шейки матки во избежание рефлюкса; качество применяемых контрастных веществ.
Одной из причин диагностических ошибок гистеросальпингографии является спазм трубных сфинктеров, создающих ложную картину непроходимости труб.
Значение фазы менструального цикла, в котором проводится ГСГ, связано с тем, что в фазе пролиферации повышается тонус маточных труб, возбудимость их мускулатуры и появляется склонность к длительному спазму. Во второй фазе цикла под влиянием прогестерона наблюдается значительное понижение тонуса и возбудимости мускулатуры труб. Сокращения кольцевой мускулатуры труб чередуются ритмично, волнообразно в виде перистальтики….читайте дальше