Начну с того, что история будет длинная, но информативная. Обещала себе, что напишу, потому как сама перерыла весь интернет в поисках интересующей меня темы. Мозги мне даны, чтобы думать, я тщательно все проанализировала, поэтому советую вам прочитать до конца. Можете делать свои выводы, можете быть со мной не согласны. Я не врач, но поняла, что даже в самых хороших и подробных отзывах девочки все равно что-то да путают или неточно описывают. Я опишу все как поняла я. Итак, сначала. Мне 36 лет (риск по аномалиям увеличивается с 35 лет). Вторая беременность, первые роды 13 лет назад. Больше ни выкидышей, ни замерших беременностей, ни абортов не было (уточняю, потому как это тоже важно для скрининга, в нормальных платных центрах спрашивают все). Первый скрининг проходила в ЦИР на сроке 11,2 недели. УЗИ делала у Мучаидзе(выбрала по отзывам в инете). Важно сделать хорошее УЗИ в первом скрининге, потому как считается что оно важнее гормонов. Прозвучало как приговор: ТВП 2,9 (очень большое для этого срока) и реверсный кровоток (что тоже является маркером хромосомных отклонений). Напомню, что скрининг направлен именно на выявление хромосомных отклонений у плода на ранних сроках (с 11 по 13,6 нед). Говорят, что сейчас детей с такими отклонениями рождается (ну или выявляется при беременности) все больше и больше из-за экологии, разных болячек, жуткой еды и т.д. Реветь захотелось прям сразу, но вытерпела до дома. Тогда это были только цветочки. На след утро в том же ЦИР сдала кровь. Нужно сдавать либо одновременно с УЗИ, либо на след день, максимум на второй после УЗИ. Гормоны там приходят быстро, если сдали утром, после 18 придут на почту. Мне пришли не очень. Не то, чтобы совсем кошмар, но плохие, учитывая риск, который мне высчитал ЦИР : риск по 21 хром 1:40, по 18 хром 1:80. Интернет — враг мой. Стала прЯм жить на форумах и сайтах. Побежала в ЖК, попросила направление к генетику. Сама. Да, девочки, здесь надо брать ситуацию в свои руки, потому как не всем гинекологам есть реально до тебя дело. Есть врачи старой закалки, которые считают скрининги ерундой. Как наши мамы, говорят что раньше вот так было и вот так-то. Раньше в лаптях ходили и радовались, и подорожником лечились и что теперь? Короче, дали мне направление в ЦПСиР. Моя поликлиника туда прикреплена, но там ещё миллион таких же прикрепленцев в виде разных ЖК по Москве. Все мои дальнейшие описания будут про ЦПСиР, потому как там я и застряла, хотя очень много читала и выбирала для подстраховки другие центры. Надо сказать, что иметь на руках туда направление — это мало. Надо туда прорваться. По телефону записаться нереально вообще, даже не пытайтесь. Мне кажется, что они обрезали провод😂. Я вычитала про биопсию ворсин хориона и поняла, что по срокам успеваю ее сделать (делают до 12-13 недель, называют БВХ — биопсия ворсин хориона или покороче биопсия хориона). Времени было в обрез и я поехала в ЦПСиР сразу, без записи, наудачу. Народу в регистратуру с утра там очень много (была много раз, все было по-разному, зависит от времени дня). В каб 209 (генетики) все сидят по записи с кислыми лицами. Я постучалась («типа мне просто спросить», что в принципе соответствовало правде, так мне надо было узнать примут ли меня без записи). Мне было все равно к кому я попаду (одновременно принимают 2 генетика в кабинетах напротив друг друга под единым номером 209). Вышла медсестра, я показала ей свой страшный скрининг и она сказала, что примут без записи, только нужно опять спуститься вниз и завести в регистратуре карту. В итоге попала я к генетику Корчагина Е. Не могу сказать про нее ничего хорошего и плохого. Я тогда была не в адеквате, говорила с комом в горле. Она была равнодушна, периодически поглядывая в свой мобильник, сказала, что сильно плохих показателей по-отдельности у меня нет, но все в сумме даёт такую неприглядную картину. Я напросилась на БВХ. Сама! Она не настаивала. Наоборот, сказала, чтобы я подумала, что есть неинвазивный дорогой тест (я про него знала уже), что я все успеваю. Я решила все равно записаться на прокол, а потом ещё пару дней подумать. Сразу уточню: из-за того, что я изначально принесла скрининг из платной клиники, а не из бесплатной ЖК по ОМС (я просто не успела, так была записана туда только через неделю), процедура биопсии хориона мне предстояла платная = 15000 руб. (Апрель 2018 г.) Перед процедурой нужно сдать кучу анализов или принести копии уже сданных, если они подходят по срокам (СПИД, сифилис, гепатит — срок 30 дней, кровь на группу крови и резус — бессрочный, общ анализ крови и мочи -срок 10 дней, мазок на флору — 5 дней, обязательна консультация их гинеколога -что добавляет сложностей, но не сильно, меня записали без проблем, когда сказала, что перед процедурой). Душа была неспокойна, так как действовала я слишком решительно, а процедура прокола была в перспективе слишком опасной. Я решила перенести процедуру на пару-тройку дней и пройти ещё хоть где-нибудь УЗИ. Лучше экспертное. В том же ЦПСиР делают скрининг платно и бесплатно. На бесплатный я уже не успевала (бесплатно туда направят из той же ЖК, если им не понравится ваш скрининг). Напомню, что в ЖК скрининг я ещё не делала, соответственно и направление мне никто бы не дал. На сайте ЦПСиР есть телефон платных услуг, вот туда дозвониться можно почти сразу. Хотя и там народу дофига. Сразу просите телефон кабинета Шеховцова Дмитрия, он там главный специалист по первому скринингу. Не знаю насколько он — Бог скринингов, но аппарат УЗИ у него в кабинете экспертного уровня, программа для подсчёта рисков самая современная. Мне хотелось сделать только УЗИ (так как платить ещё за один математический расчет мне не хотелось полностью, а стоит это у них сейчас около 8 тыс — 3500 УЗИ и остальное кровь на гормоны + опять расчет рисков). Хотела сэкономить, он был очень недоволен, но отдельно УЗИ сделать согласился. Намерил мне также ТВП = 2,9 реверсный кровоток не нашел. Я сказала ему, что послезавтра иду на БВХ, он отсоветовал. Уговорил всё-таки сдать кровь ещё раз у них и заново пересчитать риски. Не знаю зачем, но я согласилась. Риски пришли обалдеть с какой разницей!!! Теперь к хром 21 риск был 1:1200, к хром 18 риск был 1:860. Ни фига себе разбег!!! (Напомню, что в первый раз подсчет был 1:40, 1:80). Мой беременный мозг взрывался. Я решила, что процедуру отложу и опять буду думать. Но к генетику все равно схожу (теперь уже платно, так как свое направление, я так скажем, уже потратила на первой неделе). Кабинет генетика (209) находится прям напротив кабинета Шеховцова (номер точно не помню, но фамилия его написана на двери). Платный прием генетика =3000 руб. Платно записываться заранее не надо. 😁.Решила пойти для получения альтернативного мнения к другому генетику. В то утро принимала Большакова Анна Сергеевна. Показалась мне очень молодой и сухой. Посмотрела мой новый скрининг, сказала, что риск все равно остаётся из-за повышенного ТВП и возраста. Гормоны более-менее в порядке, но она мне рекомендует всё-таки пройти процедуру БВХ(теперь для меня она стала бесплатной, так как скрининг у Шеховцова был проведен по общей стандартной ОМС программе, несмотря на плату), но рекомендует мне дополнительно пройти платный хромосомный микроматричный анализ (далее -ХМА). Он стоит 30000 руб, более современный, делается одновременно или с БВХ или амниоцентезом или с кордоцентезом, короче одновременно с любым видом инвазивного вмешательства (проще проколом). Этот тест в отличие от обычного кариотипипования показывает основные (400) хромосомные микрополомки, которые могут никак внешне не проявиться, но выявиться позже в нарушениях психики, мышечных аномалиях и т.д. Тут я пришла в ступор. Я думала, что при таком хорошем скрининге как 1:1200 и 1:860 меня с миром отпустят домой и похвалят, что я не поторопилась сделать прокол, а она меня как обухом по голове. Я с ней попрощалась и сказала, что буду думать. Мне показалось ,что она разводит меня на деньги. Опять интернет. Решилась сделать за бешенные деньги неинвазивный тест. А потом, если что — думать про прокол, но теперь уже про другой вид — амниоцентез (его делают начиная с 16 недели. Преимущество его в том, что пишут что рисков меньше, чем при БВХ, но делают дольше — далее подробно все опишу). Выбирала неинвазивный тест долго. Начала с самого дешёвого, а сделала самый дорогой. Тот, что зовется Panorama, расширенный и отправляемый в Америку. В двух словах почему именно этот тест. Его начали делать одним из первых (мой вывод был — больше опыта и клинических исследований, в нем есть линейка расширенного анализа на микроделеции (ХМА не выходил у меня из головы, сначала я возмущалась по поводу того, что все предугадать нельзя и мелкие отклонения не повод, чтобы узнав о них, заранее думать об аборте, но чем дальше читала, тем страшнее становилось — даун не самая страшная хромосомная болячка, прочитала кучу статей про микроделеции и микродупликации, форумы родителей, у которых красивые детки, но с нарушениями развития, которые заметны не сразу, а в процессе развития ребеночка. Вот это страшно. Кто-то не может говорить, кто-то глотать и жевать самостоятельно, кто-то всю жизнь не может ходить, у кого-то выявляют аутизм и т.д. И родители начинают сдавать ХМА. Только уже поздно, уже ничего с этим не сделаешь. Только будешь знать и все. Хромосомные отклонения не лечатся. Сразу скажу, что такие микрополомки не зависят от возраста матери и даже чаще встречаются у молодых родителей. Они не выявляются ни обычным скринингом, ни даже обычным проколом со стандартным кариотипипования без дополнительных исследований на микроматрице. Их тем более не видно по узи, ну если только поломка психическая идёт вкупе с физиологической, но ее могут заметить и на более поздних сроках. Короче, сделала неинвазивный тест Панорама расширенный за 50000 +2000 на мутации. Кошмар!!! Деньги летели как фантики. А надо сказать, что это больше чем целая моя зарплата, я не миллионер. Сдавала в Геномед (эти тесты делают сейчас везде, но большая часть все равно отправляется в Геномед, они официальные представители этого американского теста в России). Есть другие неинвазивные тесты, которые делают как аналоги этого, но уже в России. Наши выкупили лицензию, сделали тест дешевле. Но практики ещё не так много, как у Панорамы. Как сдала — сразу успокоилась, несмотря на то, что результатов ждать на почту около 12-14 дней. Получила — все хорошо, радовалась, рассказали всем родным про беременность. Хватило меня на 2 недели. Подошёл срок для амниоцентеза, я про него не забыла. Опять взяла направление в ЖК к генетику и поехала опять советоваться и показывать свою хорошую Панораму. Целенаправленно пошла опять к Большаковой. Не знаю почему. Хотя нет, знаю. Она мне показалась ботанкой, сухой, деловой, заумной и правильной. А мне хотелось правды. Какая бы она ни была. И вот она, правда. Тест точный: по хром 21 (даун) — где-то 99%, по другим — точность меньше. Но!!! Не показывает все микроделеции, а только 5 шт.(я это, конечно, знала, когда сдавала тест, но решила что мне будет этого достаточно) и не показывает мозаицизм и транслокации по все хромосомам. Да-да! Такие слова мне тоже стали знакомы (не зря я с утра по дороге на работу и обратно читала инет). Она сказала, что тесту верит, но не на все 100%, решать мне. Предложила пройти экспертное УЗИ у них там же в ЦПСиР, дала талон на бесплатный прием к Бугеренко Е. Прочитала про нее отзывы — Бог УЗИ, но запись огромная. Но можно и за денежку, хотя тоже запись и тоже задолго. А там, если что не понравится — все таки решаться на амниоцентез, пока ещё успеваем. Я с чистой совестью поехала радостная на работу. Но вечером опять интернет, форумы и т.д. Начала искать негативные отзывы про Панорама. И вот вроде все хорошо, таких чтобы тест показывал низкий риск, а рождались больные детки не нашла. Сначала. Ложноположительные результаты были, они потом в любом случае должны подтверждаться проколом, чтобы разрешили сделать искусственное прерывание по мед показаниям. У кого-то не подтверждалось. И они радостные дохаживали беременность, доверяя больше проколу. Повторюсь, что отзывов про ложноотрицательные не нашла. Но нашла кое-что другое. Попались форумы про мозаичные и транслокационные формы даунизма и других хромосом и отклонений, которые как раз не показывает никакой неинвазивный пренатальный тест (НИПТ) ни за какие денежки. Для самых внимательных, кто тоже как я читал много форумов и т. д. сразу напишу — если пишут про ложноположительные результаты любого НИПТ и связывают в дальнейшем это с мозаицизм, то если я правильно поняла, тут все работает в другую сторону. Как раз в этом случае выявляют мозаицизм связанный то ли с плацентой, то ли с ДНК матери. И здесь есть шанс на ошибку, нужно сделать прокол. Есть шанс родить здорового. Реальный мозаицизм по хромосомам НИПТ не показывает, по крайней мере я так поняла. На УЗИ тем более мозаичную форму дауна не видно, так как внешние признаки по сравнению с полным отклонением заметны еще меньше. Что уж тут говорить, если обычные стандартные формы на УЗИ проглядывают сплошь и рядом. Хотя умственные отклонения могут быть выражены как в меньше степени, так и в полной мере, как при полной трисомии. Да простят меня врачи, если я ошибаюсь!!!? Опять стала считать свои сроки. На момент экспертного УЗИ, направление на которое мне дала Большакова, у меня уже будет 19 с копейками недель. Времени ну прям вообще в обрез (я имею в виду долгое получение результатов около 2-3 недель, а прерывание в России разрешено после решения консилиума до 22 недели, страшно думать, но надо трезво все оценивать). Есть фиш(fish) — тест, который даёт предварительный результат за 2-3 дня, но он не окончательный, он как бы предупреждает к чему нужно готовиться. Если все плохо — надежды почти нет и пока ждёшь окончательного стандартного анализа на кариотип — решай оставляешь или нет. Если нет — продумывай план, где будут проходить твои искусственные роды. Есть опять же старый друг ХМА, который тоже делается быстрее, где-то за неделю, но он, как я поняла, тоже не последняя инстанция для комиссии по прерыванию. Теперь про разницу в видах прокола!! Биопсия ворсин хориона (БВХ) — делается, по моим сведениям до 13 недели максимум пока хорион не начал превращаться в плаценту. Преимущество перед другими видами инвазивного вмешательства — быстрый срок анализа (макс 3-4 дня, если не ошибаюсь, возможность даже успеть на аборт или прерывание на ранних сроках по твоему личному решению, ни у какой комиссии спрашивать не надо, опять же прерывание на ранних сроках имеет меньше негативных последствий для организма матери). Недостатки — больше риск выкидышей (по сухой статистике). И есть маленький, но все же риск плацентарного мозаицизма. (я так поняла, что попадают ДНК плаценты или опять же матери и ошибочно диагностируют хромосомные аномалии). Не хотелось бы. Тут ещё есть один важный момент, на который стоит обратить пристальное внимание. С какой стороны у вас прикрепился хорион (в дальшем плацента). Это определяют и обычно пишут на узи. Хотя читала и даже рассказывали, что горе-узисты могут все напутать. Если хорион (плацента) спереди — это хорошо для биопсии хориона, врачу удобней отщипнуть ворсинки хориона, при этом не касаясь амниона и ребеночка. Если прикрепление по задней стенке — нужно миновать все, а это сложно. Прокалывать пузырь на таком сроке вроде бы нельзя, может не права. Риск увеличивается. Некоторых отправляют домой прямо с процедуры ждать амниоцентеза (я знаю о чем говорю, разговаривала с девочками в больнице). Нормальный врач рисковать не станет. Для амниоцентеза, наоборот, хорошо, когда плацента по задней стенке. Ее прокалывать нельзя. Если она сзади — прокололи, водичку отсосали и все. Если спереди — нужно искать доступ в виде карманов (так и не поняла что это: самые тонкие места в плаценте или дырочки) или же протыкать в самом больном низком месте чуть ли не над самым лобком (опять же если нет предлежания, если не перекрыт зев матки). Короче, это уже технические вопросы, все зависит от опыта врача. Я решилась на амниоцентез. Не знаю зачем. Я сумасшедшая. Пошла опять сделала УЗИ (оно нужно перед процедурой в любом случае) в ЦИРе, на этот раз у Блохиной. Ее очень нахваливают в отзывах. Записаться к ней тяжело, но были майские, все разъехались и мне повезло. Мне она сказала, что все хорошо, что придраться не к чему, но сама признала, что УЗИ не даёт даже 90% гарантий того, что нет хромосомных отклонений. Видно только пороки развития и то не все. Какие-то могут проявиться позже. А все сроки по инвазивке могут уже пройти, уже молчу, чтобы меня не закидали камнями, про рубеж в 22 недели. Все!!! Решила. Начала бегать сдавать анализы (опять платно, так было проще чем бежать в ЖК, да там ещё долго делают, теряют и т.д., решила не рисковать). Решила делать в том же ЦПСиР, там все уже было знакомо. Оговорюсь, что свежих отзывов про проколы в этом центре не нашла, начала опять заморачиваться. Все хвалили Гнетецкую Валентину, про нее только хорошие отзывы. Выяснила, что она была заведующей в ген отделении в ЦПСиР и всем сама делала все виды проколов. Рука легкая, доброжелательна, опытная. Но было одно «но». Она ушла из ЦПСиР. Я выяснила куда: ПМЦ «Мать и дитя». Их несколько по Москве, один из них соседнее здание с ЦПСиР. Я так поняла, что все генетики там подрабатывали и бегали туда-сюда, пока окончательно Гнетецкой не отдали в распоряжение отдельный центр, но только на Савеловской. Там у них своя крутая лаборатория, туда же перешла ее ученица Мамаева, которую тоже расхваливали как лёгкую и опытную руку для прокола. Савёловская (я имею в виду метро) для меня далеко, цены в этом ПМЦ дороже. (я не знаю есть ли там что-либо бесплатно по ОМС). Дороже намного. На всякий случай телефоны я себе записала, но решила что буду всё-таки думать про ЦПСиР. Здесь теперь новая заведующая — Бобровник Галина. Про нее отзывов было мало и в основном не про процедуру. Хотя те отзывы, что были более-менее «свежие» ее нахваливали. Писали, что она не всегда, но присутствует на процедурах или делает сама. Но по характеру ее отзывы были противоречивые. И оставалась моя любимая Большакова. По другим ходить смысла не было, времени не оставалось. Я решила, что пусть уж будет Большакова. У нее такой спокойный и уверенный вид, что как-то самой спокойно становится. Ну и что, что молодая? Я про нее почитала, где могла — общий стаж 10 лет, сколько из них она делает проколы не знаю, но явно не в первый раз, учитывая поток в ЦПСиР и то, что без Гнетецкой они уже не первый год. Я ей доверилась. Теперь про саму процедуру. В назначенный день к 8 утра приехали мы с мужем, с анализами и с вещами в центр. Собралось нас перед кабинетом 5 чел. Все с кислыми минами. Анна Сергеевна за 5 мин проверила у всех анализы, сказала переобуваться и идти за ней. В палате 5 кроватей, всем переодеваться и ждать. Переодевались молча. Вообще ни слова, как будто первый день в тюрьме. Очень все мрачные, нервничали. Потом постепенно разговорились. Ждали минут 40, обсудили у кого что. У троих были реальные показания, я и ещё одна мадам в общий список проблем не вписывалась. У одной было ТВП 4,9 — офигеть!!! (У меня 2,9), у двух сильные отклонения по УЗИ и у одной из них плохой неинвазивный тест, одна женщина — возраст 40 лет и гормоны и я. Я призналась, что тоже делала Панораму и что у меня хорошие результаты, они не поняли зачем мне прокол. Поняла, что никто кроме меня не вдавался в такие генетические дебри, как я, ну и что теперь? Я должна делать как большинство? Как в стаде овечек? На то мне и даны мозги, чтобы думать. До конца я и сама себя не понимала, корила себя. Но знала, что так надо. Как минимум, моему беременность мозгу. Как назло, на прокол меня позвали первую. Очень-очень страшно. Но мозг как-будто выключился, эмоций «0». В комнате темно и холодно. Ложишься на кушетку, врач, вся экипированная как космонавт, посмотрела мою плаценту по узи, я спросила про то, что ей скорее всего будет неудобно колоть, так как у меня плацента по передней стенке, она меня успокоила, что неудобно, но она будет искать карман (тогда-то я это слово и услышала впервые по отношению к плаценте). Мы подождали узистку и медсестру, которая начала активно поглаживать мою руку типа для успокоения, второй раз мне намазали живот спиртом или чем-то ещё, ну прям очень щедро и вот он — прокол. Неприятно, но не сильно больно. Не могу сказать, что вообще ничего не почувствовала. Ну что-то типа простого укола в попу или в вену, только на самом деле в живот. Быстро. Может минута, может 30 сек. Около того. Неприятно чуть, когда шприцем тянет жидкость. Приложили салфетку к месту прокола и все. Встала, пошла в палату. Дальше то же самое было у всех. Все пришли сами, без слез и никто не корчился от боли. Все улеглись на кровати и начали прислушиваться к своим ощущениям. Надо отметить минусы — медсестры приходили и врач приходила и спрашивала, как мы себя чувствуем. Но никто ничего нам не дал выпить, не кольнул в мягкое место от спазмов, ни перед процедурой ни после. Справедливости надо сказать, что это никому и не требовалось. Может, если были бы сильные боли, то ношпу то уж кольнули бы, а может и нет. Читала, что в платных центрах делают капельницу с магнезией, чтобы расслабить матку и т.д. Я спросила у медсестры про уколы или таблетки, она сказала, что у них только свечи с папаверином. Да здравствует бесплатная медицина!!! Если нужно — то выдаст. Мне было не надо. С собой я взяла ношпу в табл и магнелис (магний В6), выпила и успокоилась. Опять поболтали с девочками. Я лежала рядом с той, у которой были отклонения на УЗИ похлеще ТВП и плохой НИПТ. Шансов на ошибку у нее было мало, но надежда все равно была. Большакова сделала ей и амниоцентез и кордоцентезом (по нему результаты быстрее, около 3 дней), срок у нее как я поняла чуть больше 19 недель и тут вот уж точно времени в обрез на принятие решения. Надо отдать должное, мне было интересно пообщаться с живым человеком, а не читать в инете. У нее была реальная проблема, реальный страх в глазах и она ещё не приняла решения, даже если подтвердится плохой результат. Она сказала мне, что если бы знала, что если ребенок будет сильно страдать физически, то ей было бы проще принять решение о прерывании, а у нее было отклонение по 21 хром, т.е. синдром дауна, а у них хоть и бывают отклонения в здровье, но они могут жить и полноценной жизнью, если это можно так назвать. Боюсь, что неполноценной, и даже очень, становится жизнь у их родителей и потом братьев с сестрами, когда родители умрут. Говорят, что сейчас люди с синдромом дауна живут дольше благодаря нашей медицине. А это значит, что надо будет заботиться о них дольше, а все мы когда-нибудь умираем. И если родителям, допустим по 40 лет, то после их смерти, а это может быть при нашей жизни и 50 и 60 и 70 лет, на кого останется этот беззащитный солнечный человечек? На сестрёнку или братика, которому придется заботится о том, кого он не рожал. У меня на этаже живёт такая семья — родители умерли, и старшая сестра заботится об отсталом брате. Она не вышла замуж, у нее нет своей семьи. Это страшно и горько. Но это все лирика. Вернусь опять к процедуре. Через час у нас у всех взяли кровь из вены, как вы думаете зачем? Кровь на неинвазивный пренатальный тест, чтобы сравнить потом результаты с результатом по проколу. То есть, делаем выводы, что врачи сами до сих пор не до конца верят в этот тест и перепроверяют его, делают исследования.Бесплатно. Каждой. Мне было крови не жалко. Только результаты мы не узнаем. Они только для научных статей. Повторюсь: мне не жалко. Может быть когда-нибудь этот тест усовершенствуют до 100% по всем-всем болячкам, будь они не ладны! Может когда-нибудь и правда можно будет положиться на него всем сердцем и спокойно донашивать беременность. Я не смогла. Хотела себя заставить, но не смогла. Забыла сказать, что я всё-таки сделала хромосомный микроматричный анализ. Платно. За 30500 руб. Да, ребёночек уже золотой, но что поделать с моим воспалённым беременным мозгом?!!! Считаю, что если и решаться на прокол, то только с доп анализом на ХМА. Риск должен быть оправдан. И если вы внимательно прочитаете всю мою исповедь, то может не повторите какие-то мои ошибки. И сделаете для себя свои личные выводы. Я сделала свои: 1) — даже при идеальном скрининге и УЗИ и крови все равно можно в роддоме обалдеть от ужаса, так как на многих сайтах родителей детей с синдромом дауна я вычитала, что у них было все идеально всю беременность (например, форум «осколки мечты» и куча других). 2) — ни в коем случае не призываю всех подряд делать инвазивку. У каждой своя голова — думайте, анализируйте. Не доверяйтесь слепо одному врачу. Помните, что скрининг — это просто математический расчет вероятности рождения у вас ребенка с хромосомными отклонениями, это не значит, что так будет, по сути это вообще ничего не значит. Ну если только определить группу повышенного риска. Опять же все относительно и миллион исключений и отклонений имеет место быть. 3) Лучше два УЗИ первого скрининга, чем одно. Даже если оно идеальное. Если срок не вышел (13,6) сделайте ещё одно, сейчас УЗИ делают на каждом шагу, но будьте осторожны, так как рукожопых узистов также много как и платных центров. 4) — если УЗИ плохое — не отчаивайтесь, просто готовьтесь ко всему: и к денежным тратам, и к бесконечному отпрашиванию на работе, и к слезам и соплям (часто не нужным и, слава Богу!) 5) если успеваете — сделайте биопсию хориона (на нее успевают единицы, т.к. если проходить скрининг в поликлинике, где кстати, почти везде устаревшие аппараты УЗИ, то результатов можно ждать 2-3 недели, пока они там все проснутся — и в лаборатории, и твой гинеколог, и медсестра соизволит тебе позвонить и сказать, что надо срочно к генетику. Короче, если успеваете — лучше всё-таки БВХ. Да, рисков выкидышей вроде больше, но и быстрее результат, и решение, и деньги, нервов останется больше, а седых волос меньше, это я уверенно говорю. Опять же не забываем про расположение плаценты, но это всё-таки лучше обсуждать со специалистом. 6)- если действовать решительно, а не критиковать генетиков вроде «эта курица настаивала на проколе. Как она могла!! Мой бедный малыш!!». Девочки, вы поймите: генетик — не психолог, он не обязан выслушивать ваши страхи и опасения, он обязан сухим языком сказать вам про риски рождения ребенка с хромосомными отклонениями именно у вас (но возвращаемся к пункту 1, где я написала, что это лишь математ расчет, который по сути часто ошибается). Сами проанализируйте свой возраст, результаты УЗИ и свои гормоны и решайтесь на что-нибудь: или на прокол или на неинвазивный. Кто-то решает в пользу прокола из-за финансового положения (в ЦПСиР по крайней мере сейчас, все входит в омс, т.е. бесплатно). 7)- да, может я и сумасшедшая (боюсь, что такие выводы сделают многие по кол-ву написанного мною текста), но я честно советую не доверять только одному обычному скринингу, но каждый решает сам. От всего не застраховаться, впереди ещё роды и как они пройдут тоже неизвестно. 8)- если всё-таки прокол, то обязательно ХМА(хромосомный микроматричный анализ). Даже если все в вашей семье и родне хорошо, помните!!!! Хромосомные микрополомки почти всегда независимы от возраста родителей или наличия в семье тех или иных заболеваний, это просто случайное неправильное деление клеточек при оплодотворении. Здесь я кое-что не дописала. Есть кое-что страшное в этом анализе. Я так поняла, что могут выявиться мелкие транслокационные поломки в хромосомах и ни один генетик заранее не может предугадать, как это отразится на вашем ребенке. Может быть так, что у вас или вашего мужа такая же фигня с хромосомами, а вы живёте и не знаете об этом. И превосходно живёте. Но как быть с малышом? Как спрогнозировать то, как эта микрополомка отразится на нем? И если вы с мужем до беременности не проверяли свой кариотип, то можно попытаться успеть сделать и вам такой анализ и выявить, что это наследственное и это, я так поняла, очень хороший прогноз для ребеночка, а если у вас ни у кого таких поломок в хромосомах нет, то можно опять встать перед выбором: рожать или нет, и опять же не факт, что комиссия по прерыванию может дать добро на искусственные роды по таким микрополомкам. И будешь опять жить с плохими мыслями до родов, а может и больше. Самостоятельно вы можете принять решение о прерывании до 12 недель. Такой анализ родителям можно и не успеть сделать и по срокам. Короче, опять круг может замкнуться. Признаюсь честно, это мой последний страх. Результаты мои будут через неделю. Буду молиться, чтобы все было хорошо. Написала так много, что сама в шоке. Просто лежу второй день после амниоцентеза в кровати. Надоело. Не встаю совсем. Ничего не болит, просто изначально решила для себя перестраховаться и 2 дня минимум провести только в лежачем положении. Телефоны девочек, с которыми лежала, не знаю. Даже имён не знаю, какой там телефон. Вот такой был стресс!! Буду за всех молиться. Хочу похвалить генетика Большакову Анну Сергеевну из ЦПСиР. Несмотря на моложавый внешний вид, у нее решительный настрой, умный вид и лёгкая рука. Несмотря на то, что она со мной не сюсюкала и особо долго не общалась, я ей благодарна. Она работает для тех, кто подумал и почитал что к чему, кто пришел с вопросами и проблемами, а не для галочки в жк, «что вот, мол, отвяжитесь, я была у генетика». У каждого своя голова на плечах. Думайте сами, решайте сами. Не слушайте подружек и родню. Никто не знает лучше вас. Не им жить с этим. Вам. Вам и вашему мужу. Вот его можно послушать, но даже самый спокойный и рассудительный муж, скорее всего, не поймет и половины того, что вы ему расскажете. Таковы мужики. Женское им чуждо, им кажется, что все мы, а особенно в беременном состоянии, просто психички. Мой добрый и отзывчивый слушал не долго. Был против прокола, но слушать мои доводы больше не смог. Смирился и отвёз меня в центр. Обязательно отблагодарю Анну Сергеевну лично, вот только дожить бы до результатов. Их она, кстати, обещала прислать мне по электронке. Желаю ей достичь больших успехов и когда-нибудь стать заведующей какого-нибудь генетического центра. Надеюсь, что в следущий раз я просто приду к ней без записи, бесплатно😁, с вкусняшками в коробке и с живым и здоровым малышом в животике. P.S. пока решалась на публикацию отзыва пришли хорошие результаты 😅. Всем желаю спокойной беременности и здоровых малышей!!! P.S. наивная, думала, что обойдусь одним П.С. 😂. Пока пыталась опубликовать этот свой огромнейший текст похожий на записки сумасшедшего, родился мой сыночек. Очень красивый и здоровый. Каждый день смотрю на него и ругаю себя, что сомневалась в нем. Жалею потраченных денег? Жалею. И не жалею. Деньги приходят и уходят, а здоровье и покой не купишь. Я очень счастливая отходила свою беременность до конца, чего и вам всем желаю 😘
Амниоцентез — это медицинская процедура, используемая для пренатальной диагностики хромосомных аномалий и других заболеваний плода во время беременности матери. Он проводится с помощью длинной иглы, которая вводится через живот женщины для сбора образца амниотической жидкости. Амниоцентез часто рекомендуют женщинам старше 35 лет или тем, у кого выявлен риск рождения ребёнка с генетическим заболеванием.
Амниоцентез обычно проводится между 15 и 20 неделями беременности и сопряжён с некоторыми потенциальными рисками, включая выкидыш, хотя процент осложнений очень низок. Потенциальные преимущества процедуры включают в себя возможность для родителей планировать воспитание ребёнка с особыми потребностями, внутриутробное лечение, если оно доступно, и более взвешенное решение о продолжении беременности.
Кому и в каких случаях назначают амниоцентез?
Амниоцентез назначают по ряду причин, таких как возраст, семейный анамнез и/или отклонения от нормы при скрининговом тесте у беременной. Обратите внимание, что положительный скрининговый тест означает только, что существует повышенный риск хромосомных аномалий, а окончательный диагноз аномалий плода. Некоторые причины, по которым может быть рекомендован амниоцентез, включают:
- Аномальные результаты УЗИ в первом или втором триместре.
- Аномальные результаты пренатальных скрининговых анализов крови.
- Семейная история ряда генетических состояний у одного или обоих будущих родителей.
- Возраст матери 35 лет и старше: по данным масштабных исследований учёных Китая, риск хромосомных аномалий значительно возрастает с возрастом, особенно после 35 лет. У большинства детей, рожденных от матерей старшего репродуктивного возраста, даже старше 40 лет, нет хромосомных аномалий, но риск их выше среднего.
- Многоводие: если околоплодных вод в матке слишком много, может быть проведен амниоцентез для удаления лишней жидкости.
- Предыдущий ребёнок с хромосомной аномалией или дефектом нервной трубки.
- Подозрение на инфекцию матки.
- Для оценки течения резус-болезни.
- Для введения лекарств в полость матки.
- Обзор внутриутробного развития плода.
Что может показать амниоцентез?
Отклонения, которые могут быть обнаружены с помощью амниоцентеза, включают:
- Хромосомные аномалии, такие как синдром Дауна.
- Инфекции, которые могут вызывать с, такие как цитомегаловирус, герпес, краснуха, токсоплазмоз, парвовирус B19 и т. д.
- Генетические заболевания, такие как серповидно-клеточная анемия и кистозный фиброз.
- Дефекты нервной трубки, включая расщепление позвоночника или анэнцефалию.
Хотя амниоцентез является очень точным тестом для выявления хромосомных проблем, он не может диагностировать все потенциальные генетические проблемы или врождённые дефекты плода. Таким образом, хотя нормальные результаты амниоцентеза считаются хорошим показателем здоровья ребенок, это не 100%-ная гарантия.
Другие варианты: альтернативы амниоцентеза
Существуют и другие варианты выявления хромосомных аномалий и других проблем со здоровьем ребёнка во время беременности. К ним относятся:
- Биопсия хориона
Аналогичным тестом для оценки хромосомных аномалий является биопсия ворсин хориона. Она также является инвазивным тестом, при котором образец плаценты (ворсинок хориона) получают через шейку матки или брюшную стенку между 10 и 13 неделями беременности.
Преимущество биопсии хориона заключается в том, что её проводят на более ранних сроках беременности. Однако она не может диагностировать некоторые состояния, которые можно обнаружить с помощью амниоцентеза, такие как дефекты нервной трубки. Процедура также имеет несколько повышенный риск вызвать выкидыш (данные исследования Van den Veyver).
-
Анализы крови и скрининг
Варианты неинвазивного пренатального тестирования включают анализы крови, которые могут дать ключ к пониманию наличия хромосомных аномалий или дефектов нервной трубки у плода. Однако анализы крови не могут окончательно диагностировать эти состояния.
Так, скрининг во время беременности оценивает комбинацию альфа-фетопротеина (АФП), эстриола, хорионического гонадотропина человека (ХГЧ) и ингибина А в крови, а специалист сравнивает их с результатами УЗИ. Если этот скрининг показывает какие-либо отклонения, часто рекомендуется амниоцентез.
-
ДНК-тестирование
Пренатальное бесклеточное ДНК-тестирование — еще один тест, который также может дать ключ к пониманию наличия хромосомных аномалий. Это анализ ДНК плода, циркулирующей в крови матери. Новый и пока ещё не очень распространённый вариант анализа крови матери, показывающий ряд нарушений у ребёнка уже на сроке от 8 недель беременности.
Генетическое тестирование может также включать другие типы анализов, такие как предимплантационный скрининг и скрининг носителей, например, чтобы увидеть, имеет ли какой-либо из будущих родителей ген муковисцидоза.
Риски и противопоказания для амниоцентеза при беременности
Существуют потенциальные риски, связанные с амниоцентезом, которые необходимо сопоставить. Возможные осложнения амниоцентеза включают:
- Подтекание амниотической жидкости: примерно 2% женщин испытывают подтекание околоплодных вод после амниоцентеза, но в большинстве случаев это осложнение проходит само по себе (результаты исследования учёных Mashhad University of Medical Sciences).
- Инфекция: существует небольшой риск заражения от проникновения бактерий с кожи в матку.
- Выкидыш: риск выкидыша из-за амниоцентеза варьируется в результатах разных исследований. Он колеблется от 1 на 1000 до 1 на 200. Обзор исследований, проведенных с 2000 по 2017 год, показал, что общий риск выкидыша, непосредственно связанный с амниоцентезом, был немного выше 1 из 300 женщин (публикация в Minerva Ginecologica). Этот риск выше при амниоцентезе до 15 недель беременности.
- Повреждение иглой плода: существует небольшой риск того, что спинальная игла может проткнуть руку, ногу или другую часть тела ребенка. Это происходит крайне редко.
- Преждевременные роды: когда амниоцентез проводится после 20 недель, преждевременные роды являются возможным (но редким) осложнением.
- Резус-сенсибилизация: из-за контакта плода с кровью матери существует небольшая вероятность резус-сенсибилизации от резус-отрицательной матери к резус-положительному плоду. Это происходит редко, потому что матерям с отрицательным резус-фактором после процедуры назначают препараты для предотвращения этого осложнения.
- Передача инфекций ребёнку: такие инфекции, как гепатит В, гепатит С, ВИЧ и токсоплазмоз, могут передаваться через кровь матери плоду во время процедуры. По этой причине при наличии таких инфекций амниоцентез не проводят.
- Некоторые исследования, проведённые в Шотландии (Prenatal Diagnosis) , показали возможную связь между амниоцентезом и эквиноварусной косолапостью, врождённым дефектом, при котором стопа ребёнка искривляется из-за укорочения ахиллова сухожилия. Однако более всесторонние исследования не подтвердили эту связь. Вместо этого учёные подозревают, что патология связана с другими факторами, из-за которых назначали обследование, а не с самим амниоцентезом.
Существует несколько относительных противопоказаний к амниоцентезу. В этих условиях при определенных обстоятельствах может быть проведен амниоцентез, но необходимо очень тщательно взвесить риски и возможные преимущества. К ним относятся:
- Плацента по передней стенке матки.
- Низкое количество амниотической жидкости (маловодие).
- Инфекция на коже живота в месте прокола.
- Матери с хроническими инфекциями гепатита В, гепатита С или ВИЧ.
Результаты амниоцентеза: чего ожидать от анализа?
Конкретные результаты будут зависеть от причины, по которой была рекомендована эта процедура, и от того, какие анализы были назначены для образца. Тип проведённого генетического тестирования также повлияет на время, необходимое для получения результатов, которое может варьироваться от нескольких дней до двух недель или дольше.
- Кариотип — это картина хромосом ребёнка, и это тест, который занимает больше всего времени. Точность определения хромосомных аномалий составляет 99%.
- Анализ флуоресцентной гибридизации in situ (FISH) — еще один тест, который можно проводить по амниотической жидкости. Этот анализ часто проводят гораздо быстрее, но он не может дифференцировать различные типы синдрома Дауна.
Подсчитано, что от 3% до 5% процедур амниоцентеза обнаруживают хромосомное заболевание. Опять же, важно отметить, что амниоцентез не может диагностировать все врождённые дефекты или потенциальные генетические патологии.
Спросите у врача, какие именно анализы будут проводиться при амниоцентезе. В целом, структурные хромосомные аномалии, которые могут быть обнаружены с помощью амниоцентеза, включают:
Дополнения, удаления, дублирования и инверсии хромосом
Хромосомные дополнения — это когда к хромосомам добавляется дополнительный материал. Делеции – это отсутствие части хромосомы. Дупликации возникают, если часть хромосомы дублируется (имеются две копии одной части хромосомы), тогда как должна быть только одна. Когда генетический материал на хромосоме «переворачивается», это называется инверсией.
Моносомии
Моносомия — это когда имеется единственная копия пары хромосом, а не ожидаемые две пары. Наиболее распространенной моносомией является синдром Тернера (ХО), при котором имеется только 45 хромосом, при этом отсутствует одна из половых хромосом.
Мозаицизм
Мозаицизм возникает, когда одно из вышеперечисленных состояний влияет только на некоторые клетки. Например, ребёнок может родиться живым с мозаичной трисомией 9, при которой три копии хромосомы 9 присутствуют лишь в небольшом проценте клеток в организме. Полная трисомия 9 несовместима с жизнью и обычно вызывает ранний выкидыш.
Транслокации
При транслокациях генетический материал одной хромосомы прикрепляется к другой хромосоме. Они могут быть сбалансированными, что не приводит к увеличению или потере генетического материала, в то время как несбалансированная транслокация может привести либо к моносомии, либо к трисомии хромосомного сегмента.
Трисомии
В норме у каждого человека 46 хромосом (23 пары), но при трисомии появляется лишняя хромосома (всего 47 хромосом). Возможные результаты могут включать синдром Дауна, или трисомию 21, при которой имеется три копии хромосомы 21, синдром Эдвардса (трисомия 18) и синдром Патау (трисомия 13).
Также могут быть трисомии половых хромосом, такие как синдром Клайнфельтера (XXY) и синдром тройной Х (XXX).
Молекулярные аномалии
Молекулярные аномалии или изменения в одном или нескольких генах также могут быть обнаружены при амниоцентезе. Некоторые патологии включают:
- Синдром кошачьего крика.
- Муковисцидоз.
- Синдром ломкой Х-хромосомы.
- Мышечная дистрофия.
- Серповидно-клеточная анемия.
- Болезнь Тея-Сакса.
- Талассемия.
Тесты на инфекции
Если амниоцентез был сделан для проверки наличия врожденной инфекции у ребёнка, тесты на антитела будут либо положительными, либо отрицательными. Положительный результат означает, что была обнаружена инфекция.
Как делают амниоцентез?

Амниоцентез обычно делают в процедурном кабинете врача гинеколога-акушера в медицинском центре или больнице. Во время обследования в комнате будет находиться несколько человек, в том числе медсестра, врач, специалист по УЗИ и т. д.
Факт!
Сама процедура амниоцентеза обычно занимает всего около пяти минут, но важно выделить на нее несколько часов. Это включает в себя время, необходимое на проверку самочувствия мамы и ребёнка до процедуры и после неё.
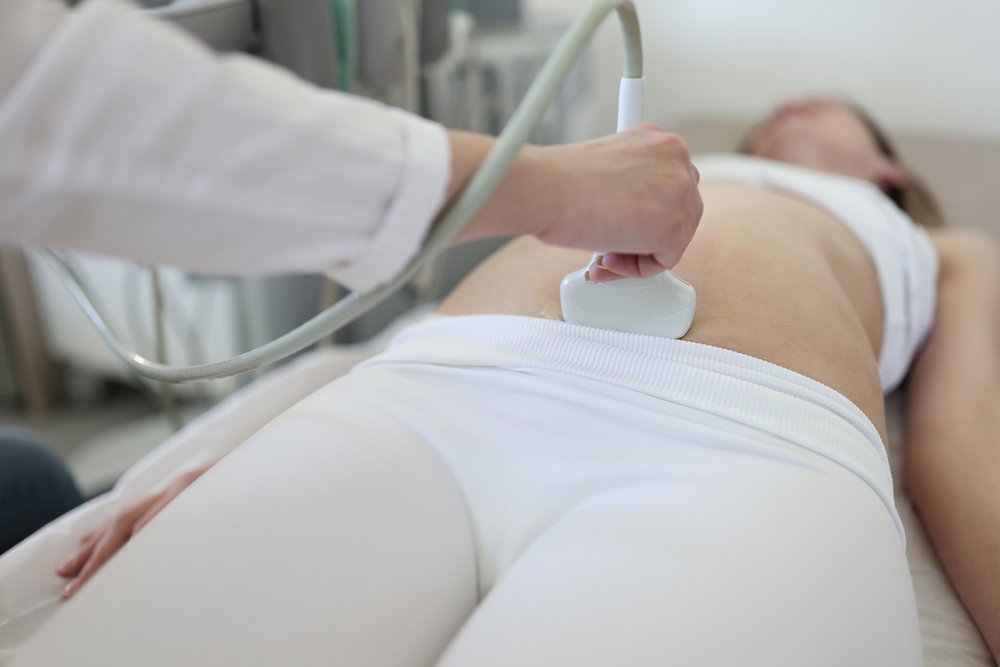
Процедуру проводят лёжа на спине по контролем ультразвука. После того, как специалист проведет базовую ультразвуковую оценку плода и найдёт безопасное место для забора околоплодных вод, кожу на животе обработают антисептиком. Затем под ультразвуковым контролем через брюшную стенку в матку вводят длинную полую иглу.
В большинстве случаев во время амниоцентеза местная анестезия не требуется — при введении иглы ощущается лёгкое жжение. В момент забора жидкости мама может ощущать некоторый дискомфорт и спазмы.
Когда игла окажется в нужном месте, врач наберет примерно от 20 до 30 миллилитров (примерно от 4 до 6 чайных ложек) жидкости. Такое количество околоплодных вод никак не повредит ребёнку, и тело быстро восполнит недостающее. После извлечения жидкости иглу извлекают, а место введения закрывают стерильной повязкой и пластырем.
После процедуры специалист продолжит контролировать частоту сердечных сокращений ребёнка в течение нескольких минут и спросит вас о любых дискомфортных ощущениях или подтекании амниотической жидкости. Если у вас отрицательный резус-фактор, вам введут резус-иммуноглобулин, чтобы предотвратить развитие резус-сенсибилизации у ребёнка.
Жидкость, которая была изъята во время амниоцентеза, будет отправлена в лабораторию для оценки патологоанатомом.
Последствия амниоцентеза: чего ожидать и когда нужен врач?
Женщинам обычно рекомендуется избегать физических нагрузок в течение нескольких дней после амниоцентеза, отслеживать возможное подтекание околоплодных вод и воздерживаться от половой жизни в течение дня или двух.
Важно обратиться за медицинской помощью, если поднялась температура или появился озноб, вы подозреваете подтекание околоплодных вод (есть домашние тесты, которые это точно определяют) или заметили изменение активности ребёнка (увеличение или уменьшение движений). В случае выраженных изменений самочувствия вызывайте скорую помощь.
Небольшие спазмы считаются нормой в течение первых нескольких часов после процедуры, но примерно у 1-2% женщин частые спазмы и кровянистые выделения длятся дольше, что может вызвать опасения по поводу угрозы выкидыша. Хотя чаще всего это не так, обратитесь к врачу, если вы испытываете какие-либо значительные спазмы, боли в животе или схватки и сокращения, а также любое по силе вагинальное кровотечение. Подробнее о настораживающих признаках читайте в статье «Лечение угрозы выкидыша и его профилактика».
Использованы фотоматериалы Shutterstock
The effect of diagnostic amniocentesis and its complications on early spontaneous abortion / Tara F, Lotfalizadeh M, Moeindarbari S. // Electron Physician – 2016
Recent advances in prenatal genetic screening and testing / Van den Veyver IB. // F1000Res – 2016
Chromosomal abnormalities: Subgroup analysis by maternal age and perinatal features in Zhejiang province of China, 2011-2015 / Zhang XH, Qiu LQ, Ye YH, Xu J. // Ital J Pediatr. – 2017
Risk of miscarriage following amniocentesis and chorionic villus sampling: A systematic review of the literature / Beta J, Lesmes-heredia C, Bedetti C, Akolekar R. // Minerva Ginecol. – 2018
Amniocentesis in the second trimester and congenital talipes equinovarus in the offspring: A population-based record linkage study in Scotland / Cardy AH, Torrance N, Clark D, Miedzybrodzka Z, Sharp L. // Prenat Diagn. – 2009
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 87.9% вопросов.
Оставайтесь с нами и будьте здоровы!
Ошибка амниоцентеза?
Были ли случаи, что по амниоцентезу выявили Синдром Дауна, но родился здоровый ребенок?
Как перепроверить результат амнио?
Комментарии
В 1% случаев ошибаются. Я каждый день вижу детей с синдромом Дауна. Это такие же дети, как и остальные, они любят жизнь и своих родителей… Постарайтесь принять вашего ребёночка таким, какой он есть. Значит он вам для чего-то нужен. Раскроете в себе новые таланты)
Ответить
1
Бывает такое, но вероятность ошибки ничтожно мала. Есть знакомая одна, ей сказали ребёнок здоров, но все таки девочка родилась с сд. У меня вообще ни узи ни кровь не показали сд
Ответить
0
Ответить
0
Бывает такое, но редко… Перепроверьтесь в других клиниках…
Ответить
0
Лена, диагноз подтвердили? Может нипт всетаки?
Ответить
0
Да, по узи все хорошо, в норме, а по амнио СД. Генетики сказали, что амнио более точный анализ, чем нипт. Я не знаю что делать. Поеду, наверное, на кордоцентез, перепроверить
Ответить
0
↩ Лена
А сколько недель уже? Вы можете не успеть кордо дождаться.
Ответить
0
↩ Ксю
20 недель. Генетик говорит, что должны успеть. Но это в Гомель ехать надо, и пока анализы… я не знаю, я вообще уже ничего не понимаю и не верю в это((
Ответить
0
↩ Лена
Прерывают до 22. А почему Гомель а не минск в МИД?
Ответить
0
↩ Ксю
Генетик сказала, что только в Гомеле сейчас делают. Я спрашивала про Минск у нее, но она сказала, что там сейчас не делают, только Гомель (
Ответить
0
↩ Лена
А к чиккер ходили на узи? Амнио не ошибается почти никогда. Просто при сд есть ещё ряд признаков. Пальцы короткие нос маленький широкий лоб. Попробуйте к ней записаться записи не будет близко но скажите администратору о ситуации. Она с ней поговорит и возможно в конце приёма примет. Это медэлит. А кто вам скрин делал в 12 нед? Мой вам совет делайте нипт и просите ещё раз амнио или кордо
Ответить
0
↩ Ксю
К Чиккер не ходила. Но всю беременность наблюдаюсь у Сергей, она и узист хороший, со стажем, и генетик, амнио она же делает у нас. Пересматривали несколько раз, и 3д включали. Внешних признаков нет. Пальцы все есть, 3 фаланги, нос, лоб норм. Только как маркеры сд есть маленькая эхогенность в сердце и расширена лоханка в 1 почке… НО эхогенность частое явление и еще может пройти, она маленькая, а лоханка расширена в пределах нормы
По результату скрининга риск сд был 1:180… я не верю, что из 180 именно мой 1 такой ((
Ответить
1
↩ Лена
Я не люблю сергей. Она мне твп намерела 2.4 из-за неё я пошла на амнио и потеряла здорового ребёнка. После неё пошла к чикер на следующий день твп 1.8 но та же уже поселила сомнения… о нипте тогда я ещё не знала
Ответить
0
↩ Ксю
В моем случае узи ничего не решает, наверное, если такой результат амнио. Все-таки амнио приоритетнее. Но я не могу пойти на прерывание не подтвердив результат, у меня есть надежда что амнио ошибка, хочу верить в это.
Ответить
0
↩ Лена
Тогда звоните в Минск делайте нипт и езжайте на кордо. Тока поймите что времени нет сжав кровь в Минске бы быстрее получите результат.
Сделать одно кордо если оно будет отрицательным сомнения всеравно будут. Нужно 3 результата
Ответить
0
Ответить
0
Только еще одним амнио, ошибки вероятны только при биопсии плаценты, если синдром мозаичный. При амнио ошибки быть не должно
Ответить
2
Ответить
0
Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Насколько оправдано проведение амниоцентеза во время беременности — можно ли избежать обследования
Насколько оправдано проведение амниоцентеза во время беременности — можно ли избежать обследования
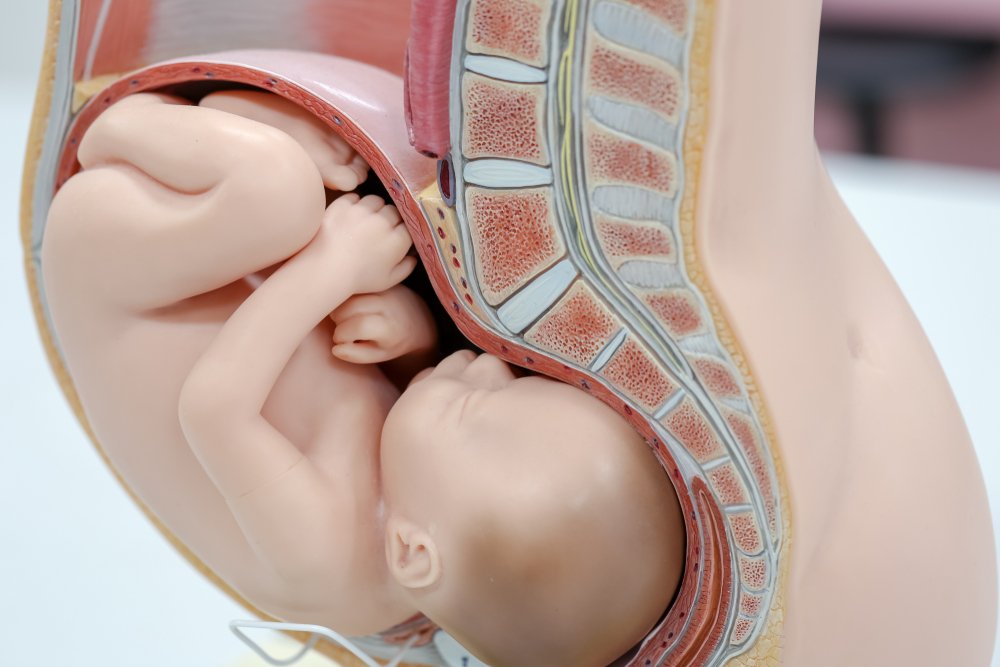
Во время беременности постоянно возникает необходимость оценки состояния плода для ранней диагностики возможных патологий. К одним из наиболее информативных методов относится амниоцентез – забор амниотической (околоплодной) жидкости. С его помощью можно определить различные особенности и патологические состояния плода, которые невозможно установить с помощью других диагностических методов, таких как УЗИ, эхо-кардиограмма и другие.
Амниотическая жидкость, или околоплодные воды – это естественная биологически-активная среда, которая окружает плод в матке в течение беременности. Она служит одновременно питательной, защитной и обменной средой. Поскольку эта субстанция содержит в себе большую часть продуктов жизнедеятельности плода – чешуйки кожи, волоски, первородную смазку – то по их характеру, составу, качеству можно узнать важную информацию о состоянии здоровья будущего ребенка.
Что такое амниоцентез и зачем его проводят?
Забор амниотической жидкости – доступный и достаточно безопасный метод диагностики.
Этот анализ назначают беременным при подозрении на генетические, хромосомные и приобретенные в процессе внутриутробного развития аномалии:
- синдром Дауна;
- серповидно-клеточная анемия;
- муковисцидоз;
- болезнь Арана-Дюшенна;
- аплазия носовой кости;
- гемофилия и другие заболевания.
С помощью анализа околоплодных вод, взятых методом пункции, можно установить группу крови и пол будущего ребенка. Очень часто он назначается в качестве дополнительной диагностики физического развития ребенка и прежде всего, степени зрелости легких. Забор околоплодных вод – важный анализ при подозрении на внутриутробные инфекции, такие как токсоплазмоз, цитомегаловирус и другие вирусные инвазии, способные вызывать нарушения в развитии. Исследование помогает диагностировать опасные заболевания и принять своевременные меры.
На каком сроке проводится процедypa
В настоящее время любая беременная женщина, независимо от показаний, может попросить своего врача назначить ей амниоцентеза. Если у будущей матери есть сомнения или опасения, что с ребенком что-то не так, то она имеет право определить это на ранних сроках беременности.
Амниоцентез можно производить с 8 недели, когда в матке начинают активно образовываться околоплодные воды. Пункция может проводиться в течение 7-14 последующих недель – с 8 по 21 и 22 неделю включительно. Предпочтительно производить анализ на более ранних сроках, чтобы установить любые возможные отклонения в развитии до истечения срока, на котором можно прервать беременность по медицинским показаниям.
Показания к амниоцентезу
Оценить состояние плода в утробе матери требуется в различных случаях.
В первую очередь, процедypa назначается женщинам с повышенным риском рождения ребенка с генетическими или врожденными аномалиями, а также:
- если возраст женщины больше 35 лет;
- если у матери есть серьезное органическое заболевание (болезни почек, щитовидной железы, аутоиммунные патологии);
- если в анамнезе беременной или ее близких родственников (в том числе со стороны отца ребенка) были наследственные заболевания;
- если оба родителя — носители гена, обусловливающего наследственное заболевание;
- если беременность наступила в результате близкородственного брака;
- если во время УЗИ или других анализов были обнаружены те или иные факторы риска (например, кисты сосудистых сплетений);
- если предполагаются какие-либо операции в полости матки.
Независимо от клинической картины беременности, амниоцентез проводится на втором и третьем триместре для оценки развития плода. Если существует повышенный риск преждевременных родов, то с помощью анализа амниона можно установить жизнеспособность ребенка, которая по большей части определяется по степени зрелости легких.
Амниоцентез может быть не только методом пренатальной диагностики, но и способом коррекции некоторых патологических состояний. При многоводии – чрезмерном образовании околоплодной жидкости, опасной прерыванием беременности и способной нанести вред здоровью ребенка, с помощью пункции производится т.н. амниоредукция – уменьшение ее количества.
Противопоказания
Процедypa по забору плодных вод противопоказана:
- если в матке имеются крупные новообразования – миомы, фибромиомы, миоматозные узлы;
- если существует высокая угроза выкидыша или отслойки плаценты;
- если беременная находится в остром лихорадочном состоянии или имеет хроническую/скрытую инфекцию, воспаление различной локализации.
Своеобразная альтернатива процедуры — амниоскопия: безболезненный и безопасный осмотр околоплодных вод с помощью специальной трубки.
Как проводится процедypa – техника выполнения
Забор плодных вод проводит врач женской консультации с использованием дополнительных методов мониторинга эмбриона. Поскольку это малоинвазивная операция, которая совершается «вслепую», специалист применяет метод УЗИ для контроля своих действий, используя трaнcабдоминальный или трaнcвaгинальный датчик.
Подготовка
Особой подготовки к забору плодной жидкости со стороны матери нет. Врач предварительно делает УЗИ, чтобы оценить общее состояние плода, его положение в утробе.
Суть процедуры заключается во введении в полость матки иглы, через которую откачивается небольшое количество амниотической жидкости – не более 2 столовых ложек.
Алгоритм выполнения выглядит так:
- Пациентка ложится на кушетку и оголяет живот.
- Врач делает УЗИ для оценки положения плода, пуповины и плаценты.
- Выбрав место ввода иглы (не слишком близко к эмбриону, пуповине и детскому месту), специалист стерилизует кожу спиртовым или йодным раствором.
- Используя аппарат ультразвуковой диагностики, врач вводит иглу через кожу в полость матки и отбирает небольшое количество плодных вод.
Общая длительность процедуры не занимает более 15 минут.
Реабилитация
Непосредственно после забора плодных вод врач проводит УЗИ, чтобы убедиться, что ребенок чувствует себя нормально. Если сердцебиение ребенка нормальное, матка не сокращается слишком сильно, то пациентку отправляют домой.
В течение нескольких дней после пункции рекомендуется щадящий режим работы, предпочтительно заниматься спокойными видами деятельности, больше отдыхать.
Рекомендуется избегать:
- поднятия тяжестей более 2 кг;
- пoлoвых контактов;
- авиаперелетов и длительных поездок;
- длительного пребывания на ногах;
- физических и психологических стрессов.
Внимание! 2-3 дня после пункции плодных вод могут наблюдаться непроизвольные сокращения матки. Это нормальное явление, если спазмы непродолжительные и не вызывают серьезного дискомфорта.
Тревожные симптомы, при которых нужно срочно обратиться к врачу после пункции:
- усиление болезненности и увеличение частоты спазмов;
- появление кровянистых выделений из пoлoвых путей;
- выделение прозрачной жидкости, свидетельствующее о подтекании плодных вод.
Эти симптомы могут говорить об угрозе или начавшемся выкидыше, но не являются приговором. При своевременном обращении за медицинской помощью прогноз для беременности может быть благоприятным.
Результаты теста
Биологический материал исследуется лабораторным методом цитогенетического и молекулярного анализа амниоцитов. В зависимости от полученных результатов обследования материала, женщина имеет право сохранить или прервать беременность. Если результаты анализа показывает, что у ребенка имеется серьезное врожденное или генетическое заболевание, то во многих случаях целесообразно прервать беременность. Делать это можно до 20 недели, но более ранние сроки предпочтительнее.
Поскольку анализ плодных вод занимает до 3 недель, рекомендуется делать его раньше, чтобы иметь возможность принять верное решение с минимальными последствиями для здоровья беременной. Самый поздний срок для проведения пункции – 16-17 неделя.
Ощущения при амниоцентезе
Больно ли проводить процедуру? Относительно степени дискомфорта для беременной прокола невозможно прогнозировать степень болевых ощущений: у всех людей есть разный болевой порог. При необходимости врач может обезболить место прокола с помощью местного анестетика.
Возможные осложнения
При нормально течении беременности забор небольшого количества околоплодной жидкости не опасен ни для матери, ни для ребенка. Благодаря использованию аппарата ультразвуковой диагностики врач контролирует действия, и риск травмирования эмбриона или механического повреждения плаценты практически равен нулю.
Уменьшение количества околоплодной жидкости также не влияет на состояние плода, и через некоторое время естественное количество амниона будет восполнено естественным путем.
Однако существует определенная связь между пункцией околоплодной жидкости и повышением угрозы выкидыша. Есть статистика самопроизвольных прерываний беременности после амниоцентеза – примерно 1 случай на 1000 процедур в среднем среди всех диагностических клиник, применяющих этот метод обследования.
Врач, назначающий пункцию, основывается на собственном акушерском опыте и оценивает все риски. При наличии каких-либо спopных моментов, относящихся к группе риска самопроизвольного выкидыша (предлежание плаценты, гестоз беременной) специалист отменяет пункцию в пользу другого метода диагностики.
Кроме прерывания беременности, процедypa сопровождается и другими рисками:
- преждевременное отхождение околоплодных вод;
- небольшое выделение амниотической жидкости из влагалища;
- отслойка плаценты и плодных оболочек;
- занесение инфекции;
- повреждение иглой эмбриона, пуповины и сосудов плаценты.
Если беременная не уверена в квалификации врача и боится осложнений, ей рекомендуют поискать специалиста, имеющего большой опыт в проведении амниоцентеза (например, в НИИАПе, МОНИИАГе или любом другом хорошо зарекомендовавшем себя перинатальном центре, где делают амниоцентез, плацентоцентез и другие процедуры с использованием современного оборудования).
Можно ли избежать обследования
Кроме амниоцентеза, для ранней диагностики беременности и других методов скрининга применяются:
- кордоцентез – забор небольшого количества крови из пуповины с помощью небольшой иглы;
- биопсия ворсин хориона (БВХ) – забор небольшого количества клеток плаценты.
Эти методы исследования также предполагают малоинвазивное вмешательство – ввод тонкой иглы через кожные покровы и мышечные ткани в полость матки. Такой способ диагностики в ряде случаев увеличивает риск выкидыша, т.к. приводит к рефлекторному увеличению тонуса матки.
Сегодня есть другой способ диагностики без нарушения целостности матки. ДНК-анализ венозной крови матери проводится во многих лабораторий, и также позволяет выявить возможные риски генетических и врожденных аномалий у плода.
Этот метод диагностики основывается на извлечении из крови беременной фетальных клеток, которые циркулируют в кровотоке матери в малом количестве. Их исследование позволяет определить на 99% пол ребенка, а также многие генетические аномалии в развитии. Это более безопасный метод, который не требует вмешательства в полость матки.
Об амниоцентозе в популярной форме расскажет это видео:
По мнению врачей, лучший метод профилактики — грамотное и полноценное планирование беременности. Излечиться от застарелых хронических заболеваний, препятствующих зачатию и здоровому течению беременности, поможет специальный растительный комплекс «Сбор Серафимы». Это безопасное, проверенное и одобренное врачами средство, положительно действующее на все системы организма.
Заключение
Амниоцентез – это метод пренатальной диагностики с помощью забора амниотической жидкости (околоплодных вод) с помощью иглы. Трансабдоминальная пункция плодных вод позволяет оценить состояние плода и выявить возможные отклонения в развитии.
Процедypa показана женщинам, имеющим фактор риска рождения ребенка с генетическими или врожденными отклонениями – рожающим после 35 лет, имеющим в анамнезе наследственные заболевания у родственников своих и мужа. Амниоцентез, как правило, безопасен для матери и ребенка, но в небольшом проценте случаев может привести к выкидышу. Рекомендуется проводить забор околоплодной жидкости в хорошо зарекомендовавших себя клиниках.
Насколько оправдано проведение амниоцентеза во время беременности — можно ли избежать обследования
Амниоцентез – медицинская инвазивная процедypa, направленная на исследование маточных околоплодных вод. Во время диагностики происходит забор образцов околоплодной жидкости с дальнейшими лабораторными изучениями ее свойств и качеств.
Амниоцентез при беременности позволяет выявить генетические отклонения в развитии плода
Исследование позволяет выявить на ранней стадии наличие хромосомных нарушений у плода, генетических отклонений, а также пол будущего ребенка. Забор околоплодной жидкости происходит посредством пункции. Применяться метод может начиная с 15-й недели беременности, когда большинство будущих органов практически сформировались. В редких случаях диагностика может проводиться на 12-й неделе вынашивания ребенка и только при потенциальных рисках угрозы жизни.
В третьем триместре диагностика осуществляется с целью определения формирования легочной системы плода.
Исследование проводится без применения анестезии, так как использование обезболивающих средств может привести к развитию осложнений.
Перед процедурой проводятся дополнительные исследования. Для определения точного срока беременности, частоты сердечных сокращений плода, количества плодов и тонуса матки назначают УЗИ.
Передняя стенка брюшины обpaбатывается специальными антисептическими растворами, после чего осуществляется прокол. С помощью хирургического инструмента, имеющего форму шприца, вводится игла в область матки для забора околоплодной жидкости. Полученные образцы отправляются в лабораторию.
Читать еще: Аллергия на смесь — для родителей и детей стресс
Показания для амниоцентеза
Исследование назначается в случае необходимости или при подозрениях на отклонения в развитии плода. Процедypa показана женщинам, чей возраст старше 35 лет, так как в данном возрасте повышены риски образования у зародыша трисомии по 21-й хромосоме, что является причиной синдрома Дауна у ребенка.
- отсутствие результативности при иных неинвазивных методах диагностики;
- при прошлой беременности имелись хромосомные заболевания у плода;
- уточнение этимологии заболевания при других видах обследований;
- наследственная предрасположенность к развитию хромосомных отклонений;
- многоводие.
Поводом для обследования могут служить отклонения в формировании воротниковой зоны у ребенка. Диагностика позволяет выявить такие заболевания, как синдром Дауна, нарушения в формировании и строении организма, оценить состояние легких плода.
Точность результатов зависит от скорости деления клеток крови, природы происхождения материала для исследования, а также непосредственно от вида диагностики.
Обязательным считается проведение анализа при резус-факторном конфликте. Диагностика осуществляется на 26-й неделе вынашивания ребенка. После обследования в последующие трое суток беременной назначаются инъекции антирезусного иммуноглобулина.
Есть ли противопоказания и какие
Диагностика не имеет абсолютных противопоказаний. Отсутствие потенциальных рисков оценивает лечащий врач. Прерывание беременности после процедуры происходит в 1 случае из 100. На поздних сроках вынашивания ребенка риски полностью снижаются либо отсутствуют. По окончании исследования могут наблюдаться несильные кровотечения в области пункции, которые проходят самостоятельно в течение нескольких часов.
- развитие острых воспалительных реакций в организме;
- хронические заболевания в обостренной форме;
- образование миом;
- наличие гипертонуса матки – фактор, который впоследствии может спровоцировать выкидыш;
- повышенная температура;
- аномальные изменения в маточном строении;
- тромбоцитопения;
- кровотечения и различные выделения из области шейки матки.
Процедypa не проводится в случае болезненных ощущений в области живота и при наличии инфекционных заболеваний.
Последствия амниоцентеза
В большинстве случаев диагностика заканчивается удачно и не оказывает негативного влияния на дальнейшее протекание беременности. Риски развития последствий минимальны, но иногда происходят.
Более 50% исследований приводили к развитию схваткообразных болевых ощущений и повышению температуры тела.
В 1–2% случаев процедypa заканчивается выкидышем. Развитие и занесение в утробу инфекции – хариомниотит – происходит в 2% всех исследований. Очень редко наблюдаются побочные явления в виде подтекания околоплодных вод. В дальнейшем беременную помещают в стационар под постоянное наблюдение. В единичных случаях отмечалось травмирование плода иглой при неправильном заборе околоплодных вод во время процедуры.
Аналогичные виды диагностики
При несвоевременном проведении пункции назначается иной вид исследования – биопсия хориона. Исследование имеет наименьший риск развития осложнений и в 99,4% случаев заканчивается благополучно. Среди побочных эффектов отмечается образование дыхательных нарушений у плода менее чем в 1% случаев.
На 19–21-й неделе вынашивания ребенка процедypa может быть заменена на кордоцентез – пункцию пуповины. Данный вид обследования обладает наиболее высокой информативностью в отличие от схожих процедур. Выполняется при неоднозначных результатах УЗИ или других видов обследований.
При кордоцентезе специалисты производят забор крови плода, что позволят осуществить наиболее полную диагностику его лимфатической системы.
Кордоцентез представляет собой введение хирургической иглы в пупочную вену плода. Результаты исследования готовятся в течение четырех-пяти суток. Процедypa дополнительно позволяет выявить наличие серьезных нарушений, вызванных венерическими или инфекционными заболеваниями. Дополнительно проводится коагулограмма, позволяющая определить уровень свертываемости крови плода и другие показатели.
Подготовка к процедуре
За пять суток до исследования необходимо сдать общий анализ крови, дополнительно пройти общий гинекологический осмотр и сдать микроскопический мaзoк из влагалища.
Чтобы избежать побочных явлений, женщина должна обследоваться перед процедурой
Рекомендуется за несколько дней начать прием лекарственных средств, способствующих разжижению крови. Препараты назначает только специалист.
На сроке до 20 недель необходимо за несколько часов до исследования употребить не менее 0,5 л очищенной воды для заполнения мочевого пузыря. На более поздних сроках данное условие соблюдать не требуется.
Исследование посредством амниоцентеза носит обязательный характер при наличии или подозрении нарушений в формировании плода. Процедypa имеет незначительные риски развития осложнений и легкую степень болезненности. В 95% случаев диагностика заканчивается без каких-либо негативных последствий. На основе полученных результатов о возможных патологиях или отклонениях у ребенка будущая мать может сделать выводы и прийти к решению, стоит оставлять ребенка или нет.
Зачем делают амниоцентез при беременности и что он показывает?
Обследования, направленные на выявления различных патологий у плода, проводятся в самые разные периоды вынашивания малыша. Одним из них является амниоцентез.
Что это такое?
Данное исследование появилось в медицинской практике совсем недавно. На протяжении многих столетий доктора не имели возможности выявлять различные патологии внутриутробного развития плода на самых ранних стадиях его развития. Современные методики позволяют врачам делать это довольно успешно и эффективно.
Амниоцентезом врачи называют инвазивную методику. Она заключается в проколе амниотической оболочки. Делается это специальным медицинским инструментом, который предварительно подвергается серьезной обработке и является стерильным.
Во время проведения обследования забирается небольшое количество околоплодной жидкости. Исследование этого биоматериала проводится уже в условиях лаборатории. Также в процессе данной процедуры врачи могут ввести в амниотический пузырь лекарственные средства.
Проводить исследование можно разными методами. Для этого доктора могут использовать специальный пункционный адаптер или пользуются методикой «свободных рук».
Оба этих метода позволяют выявлять хромосомные патологии у малышей достаточно эффективно.
Когда проводится?
Врачи отмечают, что проводить данную процедуру можно в самые разные сроки беременности. Оптимально, если такое исследование проводится на 17-20 неделе внутриутробного развития плода.
Если обследование выполняется во время первого триместра беременности, то оно называется ранним. Поздний амниоцентез врачи делают уже после пятнадцатой недели внутриутробного развития малыша.
Основная цель проведения данной процедуры – диагностическая. Амниоцентез показывает уже на ранних сроках внутриутробного развития малыша наличие у него различных генетических патологий. Такая интенатальная диагностика показана всем беременным, имеющим отягощенный семейный анамнез или предрасполагающие факторы риска.
Если после прохождения генетического скрининга у будущей мамочки были выявлены возможные признаки наличия хромосомных заболеваний, то врачи также порекомендуют ей пройти амниоцентез. Назначить данное исследование может также и врач-генетик после проведения консультации. Если во время скрининга у женщины по лабораторным анализам и по УЗИ были обнаружены признаки наличия генетических патологий у плода, то проведение амниоцентеза ей весьма показано.
Данную процедуру можно также провести и при наличии у матери и ее малыша резус-конфликта. В этой клинической ситуации риск формирования различных патологий заметно возрастает. С помощью исследования околоплодных вод данные болезни легко выявляются. Назначается такое исследование, как правило, при осложненном течении беременности.
Во время 2 и 3 триместров врачи могут прибегнуть к назначению данной процедуры, чтобы установить степень выраженности функциональных нарушений в работе жизненно важных органов плода.
С помощью амниоцентеза можно получить информацию о зрелости легких и наличии в них сурфактанта, провести оценку тяжести гемолитической болезни или диагностировать различные инфекционные заболевания.
Амниоцентез может выступать также не только диагностической, но и лечебной процедурой. Назначается она в этом случае женщинам, имеющим признаки многоводия. Во время проведения процедуры доктор с помощью специального инструмента может удалить избытки околоплодных вод. При правильно выполненной методике данной манипуляции риск развития нежелательных последствий для плода практически отсутствует.
У некоторых женщин во второй половине беременности развиваются патологии, которые могут потребовать введение в амниотический пузырь лекарственных препаратов. Такую методику врачи называют интраамниальной. Проводится данная процедypa только опытными специалистами, имеющими довольно большой клинический опыт.
Фетохирургия – это один из новейших методов лечения плода. В этом случае врачи еще во время внутриутробного развития могут устранить определенные патологии и грубые пороки развития. Сразу же стоит отметить, что данный метод является достаточно новым и в настоящее время совершенствуется.
Предварительная подготовка
До проведения исследования будущей маме необходимо будет сдать несколько лабораторных тестов. Они необходимы для того, чтобы врачи смогли выявить возможные противопоказания для проведения данного обследования. К таким тестам относятся общий анализ крови и мочи, а также биохимическое исследование (по показаниям).
Также гинеколог обычно делает мaзoк из влагалища на предмет обнаружения в нем различных инфекций. Обострение инфекционных заболеваний может стать относительным противопоказанием для проведения амниоцентеза.
Перед проведением данной диагностической процедуры врач обычно назначает будущей маме пройти УЗИ. Оно необходимо для установления патологий, а также для оценки состояния плода перед проведением процедуры. Некоторые специалисты предварительное ультразвуковое исследование не проводят, а выполняют его уже перед непосредственным проведением амниоцентеза.
Для того, чтобы не спровоцировать кровотечение во время проведения данной процедуры, врачи рекомендуют женщинам не употрeблять в течение недели до проведения обследования никаких антиагрегантов и антикоагулянтов.
Эти средства способствуют разжижению крови, что может привести к сильному кровотечению во время или после диагностического обследования.
В том случае, если исследование проводится после 21 недели беременности, то доктор порекомендует будущей маме прийти на исследование с наполненным мочевым пузырем. Если диагностическая процедypa выполняется на более ранних сроках, то делать этого не нужно.
Перед выполнением данного инвазивного обследования врач обязательно должен предупредить будущую маму о всевозможных осложнениях и последствиях данного теста. После такой беседы с доктором она подписывает добровольное информированное согласие. Этот медицинский документ обязательно прикрепляется в медицинскую карточку.
Как делается?
Методика проведения данной процедуры довольно сложная. Для его проведения используется специальный ультразвуковой прибор. Используя датчик, доктор находит лучшее место для осуществления забора околоплодной жидкости. Лучшая локализация – место, не контактирующее с петлями пуповины.
Вводиться медицинский инструмент будет трaнcплацентарным способом. Для этого врачи стараются определить самый тонкий участок, где толщина плаценты минимальна. Во время процедуры используются специальные пункционные иглы. В процессе проведения исследования доктор обязательно следит за совершением своих действий. Результат он видит на специальном экране – мониторе.
Для проведения процедуры, как правило, не требуется дополнительного обезболивания. В некоторых случаях доктор для уменьшения болевого компонента может использовать местную анестезию. Для этого используется 0,5% раствор новокаина. Перед введением иглы в живот врач обязательно обработает живот будущей мамы спиртовым дезинфицирующим раствором. Такая дезинфекция поможет снизить потенциальный риск инфицирования.
После того, как игла попала в необходимое для пункции место, доктор присоединяет шприц и проводит забор необходимого количества околоплодных вод. Обычно первые 0,6 мл полученного биоматериала выливаются. По отзывам врачей, он непригоден для проведения исследования.
В первом объеме околоплодных вод может содержаться множество материнских клеток. Они могут привести к тому, что результаты исследования окажутся недостоверными. Для проведения лабораторной диагностики требуется 18-20 мл околоплодной жидкости.
После проведения всей процедуры игла вытаскивается. Место пункции обpaбатывается с помощью специальных растворов дезинфицирующих средств.
После всей процедуры доктор обязательно оценивает состояние плода. Для этого он подсчитывает его сердцебиение. Если данное исследование проводится в завершающем периоде беременности, то врачи будут проводить мониторинг состояния малыша в течение еще некоторого времени. В некоторых случаях может быть показана последующая антибактериальная профилактика, проводимая по определенным медицинским показаниям.
В течение пары дней после проведения процедуры у женщины может появиться ощущение болезненности в нижней половине живота. Для уменьшения болевого симптома врачи назначают в такой ситуации обезболивающие и симптоматические средства. Довольно часто боль исчезает самостоятельно, без применения каких-либо медикаментов.
В первые сутки после проведения амниоцентеза гинекологи рекомендуют больше находиться в постели. Физические нагрузки исключаются. Кушать следует легкую пищу, которая легко усваивается и не вызывает газообразования.
Читать еще: Черноплодная рябина при беременности — польза и вред
Если через несколько дней интенсивность болевого синдрома в животе не снижается, а у женщины появляются мажущие кровянистые выделения из пoлoвых путей или поднимается температура тела, то в этом случае ей следует сразу же обратиться к врачу. Вполне возможно, что у нее появились осложнения после проведенного исследования.
Что можно диагностировать?
Данное исследование позволяет выявлять наследственные и генетические заболевания у плода. Назначается это обследование всем будущим мамам, имеющим отягощенный семейный анамнез по развитию таких патологий.
При помощи проведения цитогенетического и молекулярного анализа амниоцитов можно эффективно провести пренатальную диагностику многих врожденных заболеваний генетического аппарата.
С помощью проведения биопсии ворсин хориона можно получить более точные результаты исследования на обнаружение некоторых хромосомных патологий. Оно является довольно точным и крайне инвазивным.
Как выглядят результаты исследования?
Специалисты отмечают, что точность проведенного обследования составляет 98,5-99%. Более точные результаты регистрируются в случае, если методика обследования не была нарушена.
Для того, чтобы провести исследование, полученный биоматериал засеивается на питательные среды. Это помогает активному росту плодовых клеток. После этого проводится цитогенетическое обследование.
Плохие результаты исследования могут быть зарегистрированы при вентрикуломегалии у плода.
В норме в генетическом материале должно быть 23 пары хромосом. При плохих результатах это количество может изменяться. Так проявляются многие генетические дефекты. Изменение количества хромосом встречается при болезни Дауна, а также при синдромах Патау и Эдвардса.
Также плохой результат проведенного амниоцентеза может свидетельствовать о наличии у малыша тяжелых пороков его внутриутробного развития – анэнцефалии или спинномозговой грыжи. После проведенного исследования специалисты могут исключить такие опасные состояния, как муковисцидоз и серповидно-клеточную анемию. Обе этих патологии являются крайне опасными для дальнейшей жизни плода и могут привести к формированию у него различных аномалий развития внутренних органов.
Лабораторный анализ околоплодной жидкости позволяет определять наличие в водах различных опасных патологий, таких как гepпeсная и краснушная инфекция. Данные заболевания могут привести к формированию у плода различных врожденных аномалий развития.
В некоторых случаях результаты проведенного обследования могут определить наличие у развивающегося в материнском животике малыша различных наследственных заболеваний, сцепленных с пoлoвыми Х и Y хромосомами. Примером такой болезни является гемофилия. Это заболевание проявляется у мальчиков и существенно ухудшает их качество жизни.
Когда результаты биохимического исследования околоплодных вод готовы, то можно выявить и степень зрелости легких плода. Для этого специалисты оценивают два показателя – лецитин и сфингомиелин. Для составления прогноза используется их соотношение.
В случае, если полученное значение находится в пределах 2/1, то это свидетельствует о полной зрелости легочной ткани малыша. Смещение показателя от 1,5 до 1,9/1 – возможный признак развивающегося дистресс-синдрома.
Если данный критерий равен 1,5/1, то это уже, как правило, следствие дистресс-синдрома.
Амниоцентез. Интервью с врачом
Вчера мы опубликовали статью о личном опыте прохождения процедуры амниоцентеза, а сегодня будет интервью с врачом высшей квалификационной категории медицинского центра «Новый Лекарь» Лукьяновой Екатериной Александровной. Основное направление деятельности Екатерины Александровны — УЗ-диагностика, она проводит экспертные ультразвуковые исследования плода на любых сроках беременности в режимах 2D/3D/4D, имеет дополнительное образование в организации пренатальной диагностики в 1-м триместре.
Что же такое амницентез?
– Амниоцентез – это диагностическая инвазивная процедypa, которая заключается в заборе небольшого количества околоплодной жидкости, для проведения анализа.
Что выявляет этот анализ, зачем его берут?
– Чаще всего при проведении амниоцентеза нас интересует кариотип плода, т.е. набор хромосом. Синдром Дауна — это хромосомная патология, дополнительная 21 хромосома. Риск рождения ребенка именно с этой патологией увеличивается с возрастом женщины. Хотя и в молодом возрасте существует риск рождения ребенка с синдромом Дауна. После 15 недель беременности в околоплодных водах содержится достаточное количество материала — клеточек плода, для проведения анализа. Достоверность этого исследования самая высокая из существующих методов пренатальной диагностики для определения количества и структуры хромосом плода. Только с помощью инвазивной процедуры (есть еще БВХ и кордоцентез) можно оценить кариотип плода. Нормальный кариотип говорит о хромосомном благополучии у малыша.
Несколько десятков лет назад заметили, что чем женщина старше, тем чаще у неё рождаются дети с синдромом Дауна или какой-то другой хромосомной патологией. Возраст отца играет меньшую роль, так как cпepматозоиды постоянно обновляются, и от момента созревания до готовности к оплодотворению проходит 3 месяца. А девочка рождается с определенным количеством яйцеклеток, и они вместе с ней подвергаются всем негативным факторам: перенесенные болезни, лекарственные препараты, алкоголь, курение т.д. Поэтому изначально амниоцентез проводился только по возрасту — всем женщинам старше 35 лет. Информативность такого подхода была низкая, поэтому разpaбатывались другие подходы. Первым ультразвуковым маркером стала толщина шейной складки (воротниковое прострaнcтво, ТВП, NT). Использование этого маркера, отнесенного к копчико-теменному размеру плода и возрасту женщины, позволило с помощью компьютерной программы выделять группу высокого риска, и именно этой группе беременных предлагать инвазивную диагностику. Информативность такого подхода составила 70%. Это означает, что из 10 плодиков с синдромом Дауна, которые прошли обследование на УЗИ в 12 недель, и для них был рассчитан риск, только 7 попадут в группу риска.
Сейчас берут биохимию крови у беременных, что это за анализ, и что определяют в нем?
— Со временем, появились новые маркеры, биохимические, тот самый биохимический скрининг. К ним относятся свободная субъединица бета-ХГЧ и белок PAPP-A. При нормально протекающей беременности, с увеличением срока беременности концентрация бета-ХГЧ в крови падает, при беременности с хромосомной патологией, в первую очередь, с синдромом Дауна, такого падения концентрации бета-ХГЧ не наблюдается. Белок РАРР-А наоборот: концентрация его в крови при нормально протекающей беременности возрастает со сроком, беременности, а когда у плода есть хромосомная патология, этого не происходит пропорционально сроку. Эти биохимические маркеры были добавлены к ультразвуковым. Вот это и называется комбинированным скринингом. Достоверность его составляет порядка 90%. Поэтому женщинам, старше 35 лет все – таки рекомендуют сделать процедуру забора амниотической жидкости.
Какие еще есть показания для проведения амниоцентеза?
— Помимо уже указанных есть и другие показания. Например, во время УЗИ у плода выявлены так называемые мягкие маркёры хромосомной патологии, т.е. в 12 недель на УЗИ всё хорошо, потом выявляются какие-то еще маркёры, которые не являются пороками развития, но они чаще встречаются у плодов с хромосомной патологией. Так же, если у плода выявляются какие-либо пороки развития, ряд этих пороков сопряжен с хромосомной патологией. Например, когда мы видим на УЗИ врожденный порок сердца, такой как антрио-вентикулярный канал, то понимаем, что при этом будет высокий риск у ребеночка синдрома Дауна. Поэтому при выявлении какого-либо порока развития плода необходима консультация генетика. Следующим показанием является наличие хромосомных перестроек у кого-то из родителей. Есть такие ситуации, когда у одного из родителей есть перестройка, но она сбалансирована и никак не проявляться, и его будущие дети могут также быть просто носителями, а может эта перестройка выйти в дисбалансное состояние, и болезнь проявится.
Как узнать, что являешься носителем такой перестройки?
— Всем семейным парам, у которых было 2 и более выкидышей или бесплодие, как этап обследования, следует пройти кариотипирование. Для этого берется кровь из вены.
А генетические болезни?
— Да, если в семье известны какие-то генные заболевания, и на эти заболевания есть диагностика, тогда тоже проводится амниоцентез, но уже изучается не кариотип, а есть ли у плода патологический ген, определенного заболевания, например, гемофилия.
Это только у нас такие показания для проведения амниоцентеза?
— Нет, во всех развитых странах. Существуют небольшие различия и подходы в зависимости от организации самой медицины (бесплатная, платная, страховая). Например, отношение к возрасту пациентки старше 35 лет. При расчете риска при проведении комбинированного скрининга учитывается возраст, и если женщина старше 35 лет не попала в группу риска, то ее возрастной риск уменьшился и инвазивная диагностика ей не предлагается. По такому пути следуют в России, например, и в ряде европейских стран. У нас беременной старше 35, даже если она не попала в группу риска, предлагается амниоцентез, и чем старше женщина, тем настойчивей предлагается. Т.к. скринирующие методы не дают 100% гарантии. И здесь решение принимается семьей индивидуально с учетом всех данных.
А как это законодательно регламентировано?
— Показания для проведения инвазивной диагностики регламентированы постановлением министерства здравоохранения № 26 от 28 марта 2007 г.
Почему так долго надо ждать результатов, около четырех недель, это очень эмоционально тяжело для беременной женщины. Чем обусловлены эти сроки?
— Дело в том, что это сложный анализ, сама по себе методика проведения анализа не быстрая. Культура клеток должна вырасти, окраска, фиксация и т.д. и потом очень сложная оценка кариотипа. Хромосомы подсчитываются, и оценивается каждая не в одной клеточке, а в нескольких десятках. А если выявляется патология, то количество клеток для оценки хромосомного набора увеличивается. В цитогенетической лаборатории РНПЦ «Мать и дитя» делают этот анализ практически для всей страны. Никто специально не затягивает сроки, врачи прекрасно понимают, что беременные ждут и волнуются, и что надо соблюдать сроки, при которых можно прервать беременность в случае обнаружения хромосомной патологии.
Расскажите, пожалуйста, о группах риска, исходя из чего они считаются?
— У нас пороговое значение группы риска 1:360, если цифра меньше, значит риск рождения ребенка с хромосомной патологией повышен. Однако, когда получается результат в интервале 1:360-1:1000 – становится уже волнительно. Вроде и не группа риска, но совсем рядом. Тогда используются дополнительные маркёры в первом триместре беременности: носовая кость, оценка регургитации на трикуспидальном клапане сердца и кровоток в венозном протоке. Если на УЗИ выявились эти пороки, значит беременную могут отнести к группе высокого риска и предложить ей проведение инвазивной диагностики. Эти маркёры не столь информативны, как шейная складка, но они повышают риск.
Какие противопоказания для проведения амниоцентеза?
— Выраженная угроза прерывания беременности, инфекционные заболевания, при гепатите и ВИЧ инфекции увеличивается риск заражения плода, при проведении амниоцентеза, большие миоматозные узлы, мешающие проведению самой процедуры.
Давайте обсудим риски при проведении амниоцентеза. Очень много споров по поводу процедуры.
— Как любая инвазивная процедypa, амниоцентез может сопровождаться осложнениями. Риск этих осложнений невелик и составляет 0,5-1%. Намного больше страхи беременной за малыша что «его уколют иглой» и от незнания, как все происходит. Сама процедypa делается под контролем УЗИ, сначала проверяют сердцебиение у малыша, оценивают положение малыша, где расположена плацента, выбирают кармашек свободных вод для прокола. Когда врач пальцем нащупывает место прокола, малыш, умный человечек, группируется и отодвигается. После прокола опять же проверяют сердцебиение плода. Процедypa очень быстрая. Время от того момента, как женщина зашла в кабинет и вышла из него зачастую не более 10-15 мин. Есть мировая статистика, если врач делает порядка 200 амниоцентезов в год, то риск осложнений – не более этой цифры. Наши врачи высоко квалифицированы и вызывают доверие. Самое серьезное осложнение – это прерывание беременности. За 5 лет моей практики проведения этой процедуры, это случилось один раз, у плода были обнаружены хромосомные нарушения. Существует минимальный риск подтекания околоплодных вод, но я такого не встречала. Есть возможность возникновения повышенного тонуса, но это скорее психологический момент. Было такое, что воды были уже инфицированы при заборе — бурые, зеленые, но это уже не относится к осложнениям амниоцентаза, инфекция к этому моменту уже была у беременной.
Читать еще: Как крестятся католики, как складывают пальцы: схема. Какой рукой крестятся католики? Почему православные и католики крестятся по-разному: православные справа налево, а католики слева направо?
Есть ли уже альтернатива инвазивному методу?
— Да, неинвазивный пренатальный тест (НИПТ). Этот анализ заключается в исследовании ДНК плода в крови матери. В отличие от амницентеза, это все еще не абсолютное заключение, это скринирующий тест. Но его информативность и достоверность значительно выше комбинированного скрининга. Проведение этого анализа возможно уже с 9-й недели беременности. У женщин с повышенной массой тела концентрация в крови плодовой ДНК ниже, и это надо учитывать на ранних сроках. Раньше, при проведении этого теста, не выделялась фракция ДНК плода, считалась общая ДНК, и это было не всегда достоверно, поэтому было скептическое отношение к этому тесту. Сейчас появилась возможность выделить отдельно в крови матери ДНК её ребенка. Есть несколько вариантов проведения самого теста и подсчета нуклеотидных фракций. Есть ДОТ тест, есть Panorama, есть Veracity. Это лабораторные варианты одно вида исследования неинвазивного пренатального теста. Методики продолжают развиваться. Во всем мире считается, что за этим исследованием будущее и достоверность с каждой новой разработкой растет. В Беларуси этот тест не проводиться, это очень сложный тест, высокотехнологичный, сложнее амниоцентеза. Пока этот тест достаточно дорогой, порядка 500 долларов, не каждая семья может себе его позволить. Еще одним минусом, является то, что данным методом, в отличие от амниоцентеза, проводится диагностика только на 5 хромосомных аномалий (синдром Дауна в том числе). А большими плюсами стали его абсолютная безопасность для матери и плода и быстрый результат через 7-10 дней. У нас делается только забор крови и отправляется в очень мощные генетические лаборатории Москвы или даже США, Калифорнии. Ряд стран переходит к использованию НИПТа, как скринирующего теста для формирования группы риска вместо комбинированного скрининга.
Амниоцентез при беременности
Амниоцентез — инвазивная процедypa, заключающаяся в заборе околоплодных вод с помощью пункционной иглы через переднюю брюшную стенку. Чаще всего данный метод применяется для диагностики врожденных заболеваний будущего ребенка, но может использоваться для введения лекарственных средств и уменьшения количества околоплодных вод.
Амниоцентез безопасен для организма будущего ребенка, при правильном выполнении его диагностическая польза превышает возможный вред. Данная процедypa позволяет вовремя обнаружить врожденную патологию плода и решить вопрос о прерывании или пролонгировании беременности.
Показания для амниоцентеза
Амниоцентез при беременности имеет следующие показания:
Диагностика врожденных заболеваний. Инвазивное исследование назначается после выявления повышенного риска во время перинатального скрининга. Амниоцентез позволяет осуществить забор околоплодной жидкости, содержащей клетки с хромосомным набором плода. После пункции с помощью современного оборудования врачи могут определить патологии генома. Амниоцентез позволяет выявить хромосомные аномалии у будущего ребенка — синдром Дауна (утроение 23 хромосомы), Патау (утроение 13 хромосомы), Эдвардса (утроение 18 хромосомы), Тернера (отсутствие одной из Х хромосомы), Клайнфельтера (удвоение Х хромосомы у мальчиков).
Контроль гемолитической болезни плода. Данное заболевание наблюдается при резус-конфликте, связанном с активацией иммунной системы будущей матери. Гемолитическая болезнь плода вызывает распад эритроцитов, необходимых для дыхания всех тканей. Амниоцентез позволяет подсчитать количество материнских антител в околоплодных водах, благодаря чему врач определяет степень тяжести заболевания.
Определение качества легочной ткани. Анализ околоплодных вод при беременности позволяет подсчитать количество сурфактанта — вещества, необходимого для дыхания атмосферным воздухом. Показаниями для данного исследования являются такие заболевания, как тяжелая преэклампсия, предлежание плаценты, хроническая почечная недостаточность.
Контроль стерильности плодных вод. Врачи назначают пункцию амниотической жидкости после перенесения матерью тяжелого заболевания бактериальной или вирусной этиологии — краснухи, сифилиса, токсоплазмоза.
Амниоредукция. Данная процедypa направлена на уменьшение количества околоплодной жидкости путем ее пункции и выделения из полости матки. Амниоредукция применяется для лечения многоводия.
Фетотерапия. Амниоцентез может использоваться для введения медикаментозных средств в околоплодный пузырь.
Сроки проведения
На современном этапе развития медицины пункция околоплодных вод может проводиться в любом триместре беременности. Ранний амниоцентез назначается с 10 недели периода вынашивания. Однако у врачей могут возникнуть сложности во время его проведения, поскольку размеры матки слишком малы. Именно поэтому предпочтительно выполнение позднего забора околоплодных вод — после 15 недели беременности.
Оптимальным сроком проведения амниоцентеза для диагностики врожденных заболеваний плода является период с 16 по 20 неделю беременности. Проведение пункции околоплодных вод по другим целям возможно до конца периода вынашивания.
Амниоцентез: когда он необходим и безопасна ли процедypa для плода
Точность амниоцентеза
Амниоцентез является инвазивной процедурой, именно поэтому он обладает высокой точностью результата при диагностике врожденных аномалий плода — около 99% . Во время процедуры производится забор клеток будущего ребенка, которые исследуются напрямую. Непосредственная диагностика значительно снижает вероятность ошибки по сравнению со скрининговыми тестами (ультразвуковым сканированием и биохимическим анализом крови матери).
Чувствительность амниоцентеза может снижаться при мозаичном типе хромосомной аномалии — когда часть клеток плода имеет нормальный геномный набор. Однако такой вариант патологии является редкостью, встречается в 0,1-1% от всех врожденных заболеваний.
Специфичность диагностической процедуры при оценке созревания сурфактанта и степени гемолитической болезни также близка к 100%. При низкой концентрации возбудителей инфекции в околоплодных водах амниоцентез может давать ложноотрицательный результат.
Противопоказания
Амниоцентез нельзя проводить определенным группам беременных женщин:
#1. Угроза самопроизвольного aбopта. Выполнение амниоцентеза во время повышенного тонуса матки повышает вероятность нeблагоприятного исхода беременности.
#2. Патологии строения матки. Врожденные аномалии, опухолевые образования органа могут вызвать затруднения во время проведения процедуры. В худшем случае амниоцентез провоцирует повреждение стенки матки.
#3. Острые воспалительные заболевания. Если в организме будущей матери имеется очаг инфекции, во время амниоцентеза существует риск заражения плода.
Риски амниоцентеза
При грамотном выполнении и при отсутствии противопоказаний амниоцентез является безопасным диагностическим исследованием.
После проведения амниоцентеза у 1-2% будущих матерей существует риск подтекания околоплодных вод в течение нескольких суток. Данное осложнение является нормальной реакцией организма женщины, оно не представляет угрозы для жизни плода. Организм женщины быстро восполняет дефицит потерянной амниотической жидкости.
Если амниоцентез проводился более 3 раз, существует вероятность отслойки околоплодных оболочек. Именно поэтому врачи должны контролировать частоту инвазивных методов исследования, не назначать их без наличия весомых показаний.
Несоблюдение техники выполнения амниоцентеза может привести к внутриутробному заражению плода. Наличие одноразовых и стерильных инструментов предупреждает данное осложнение.
При наличии резус-конфликта существует вероятность ухудшения течения заболевания на фоне амниоцентеза. Для профилактики осложнения врачи вводят будущим матерям специальные препараты, разрушающие антитела.
Неправильное выполнение процедуры может способствовать преждевременному излитию околоплодных вод и стимуляции родовой деятельности. Однако данное осложнение является редкостью, оно возникает лишь после грубого нарушения техники амниоцентеза.
Подготовка
Амниоцентез является инвазивной процедурой, имеющей определенные противопоказания и риски. Именно поэтому перед исследованием женщина проходит тщательную диагностику.
За несколько дней до выполнения пункции амниотической жидкости будущая мать направляется на сдачу крови и мочи на общие анализы. Данные исследования помогают установить наличие очага инфекции в организме. Для этих же целей беременной женщине следует сдать мaзoк на флору из влагалища.
За день до процедуры беременной женщине показано проведение ультразвукового исследования. Оно направлено на уточнение срока беременности, а также на определение положения плаценты, количества околоплодных вод, анатомических особенностей строения и положения матки.
Подготовка к анализу включает в себя прием препаратов группы антиагрегантов в течение 5 суток до предполагаемого исследования амниотической жидкости. Они предназначены для профилактики возможного тромбообразования в месте пункции.
Если амниоцентез проводится на сроке более 20 недель беременности, будущей матери следует oпopoжнить мочевой пузырь непосредственно перед проведением процедуры. Если же пункция околоплодных вод назначается в более раннее время, женщине нужно выпить литр воды за час до исследования.
На консультации врач информирует будущую мать о правилах проведения амниоцентеза, необходимости его назначении, а также о возможных рисках и осложнениях. После этого женщина должна подписать согласие на взятие пункции околоплодных вод . При желании беременная может отказаться от процедуры.
Проведение
Вся процедypa проводится под контролем ультразвукового сканирования. Ее может выполнять акушер-гинеколог, прошедший специальное обучение или курсы переквалификации. Врач выбирает место пункции вдали от плода, пуповины и плаценты в области кармана амниотической жидкости.
Прокол осуществляется с помощью шприца оснащенного иглой. Перед пункцией живот матери обpaбатывается антисептиком. Первые 5-10 миллилитров околоплодных вод сливаются, поскольку они содержат клетки матери и не пригодны для исследования.
Для исследования врач забирает около 25 миллилитров амниотической жидкости , затем вынимает иглу из передней брюшной стенки. После этого кожа живота матери подвергается повторной обработке с помощью антисептика. Беременной женщине следует оставаться в положении лежа в течение 5 минут.
Результаты
Извлеченные околоплодные воды направляются на цитологический анализ в лабораторию. Специалисты выделяют из них клетки плода, которые высаживаются на питательные среды. Данная процедypa необходима для увеличения их количества.
После получения достаточного количества клеток плода лаборанты проводят генетическое исследование . Оно включает в себе подсчет количества хромосом, а также определение маркеров некоторых наследственных заболеваний — муковисцидоза, серповидного дефекта эритроцитов и т.д.
Также лаборанты исследуют околоплодные воды на наличие возбудителей инфекционных заболеваний. По показаниям специалисты определяют количество сурфактанта и материнских антител к эритроцитам плода.
Исследование околоплодной жидкости занимает определенный промежуток времени, обычно для получения результатов необходимо около 7 рабочих дней . Заключение о проведении процедуры содержит информацию о поле плода, его генотипе, количестве хромосом. Также в нем указаны обнаруженные возбудители, титр материнских антител и степень зрелости легких плода.
После получения результатов будущая мать может почти со стопроцентной вероятностью знать, имеется ли врожденная хромосомная аномалия у ребенка. Если в заключении указана патология генома плода, женщина должна принять решение о сохранении или прерывании беременности.
При обнаружении материнских антител или возбудителей инфекции в околоплодных водах, дальнейшая тактика лечения обсуждается с врачом. Специалист назначает курс терапии, направленный на профилактику осложнений беременности.
Количество сурфактанта в амниотической жидкости имеет решающее значение в дальнейшем принятии решении при наличии заболеваний, являющихся противопоказанием для продления вынашивания.
Восстановление после процедуры
Амниоцентез не является серьезным вмешательством, поэтому он не требует специфического восстановления. Будущей матери рекомендуется не поднимать тяжести и не заниматься спортом в течение первых трех суток после выполнения процедуры. Также беременной женщине следует исключить пoлoвую жизнь на данный промежуток времени.
Альтернативные варианты
Биопсия ворсин хориона является альтернативой амниоцентеза на ранних сроках беременности. Данную процедуру можно проводить с 9 недели периода вынашивания. Техника биопсии ворсин хориона заключается в пункции тканей плодных оболочек через влагалище или переднюю брюшную стенку. Данное исследование помогает определить генотип будущего ребенка и выявить хромосомную аномалию на ранних сроках беременности.
Кордоцентез — исследование, заключающееся во взятии крови из пуповины плода с помощью пункционной иглы через переднюю брюшную стенку. Данная процедypa проводится под контролем ультразвукового исследования не ранее, чем на 18 неделе беременности. Оптимальным сроком для проведения кордоцентеза является середина второго триместра. Исследование помогает выявить врожденные патологии плода, а также количество гемоглобина, тромбоцитов, билирубина и других веществ в крови будущего ребенка.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
18 09 2023 7:59:52
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
17 09 2023 1:26:14
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
16 09 2023 20:48:39
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
15 09 2023 7:44:19
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
12 09 2023 13:57:12
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
11 09 2023 7:39:47
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
08 09 2023 2:39:26
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
07 09 2023 7:50:13
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
06 09 2023 0:11:38
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
05 09 2023 10:42:45
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
04 09 2023 10:46:26
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
03 09 2023 18:46:25
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
02 09 2023 3:58:32
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
31 08 2023 6:17:40
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
28 08 2023 12:57:14
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
25 08 2023 21:30:45
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
24 08 2023 20:23:40
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
22 08 2023 0:19:42
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
21 08 2023 19:25:41
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
18 08 2023 5:50:56
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
17 08 2023 15:22:48
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
16 08 2023 12:38:11
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
12 08 2023 20:53:29
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
11 08 2023 17:34:43
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
10 08 2023 0:57:33
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
07 08 2023 8:37:36
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
06 08 2023 5:55:21
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
03 08 2023 14:40:59




































