Ошибки и осложнения при витальной ампутации.
1. Перфорация в области дна полости зуба или ее стенок
Причина
возникновения
:
—
Не учтены топографо-анатомические
особенности больного зуба
Методы
устраненияи профилактика:
-Место
перфорации обработать 30% раствором
нитрата серебра, закрыть стеклоиономерным
цементом и продолжить лечение
пульпита по схеме
2.
В 1-2-е сутки появляется самопроизвольная
боль или боль от термических раздражителей
Причина
возникновения
:
1.
Ошибки в диагностике. 2. Несоблюдение
правил асептики и антисептики. 3.
Травматическое проведение ампутации.
4. Недостаточная остановка кровотечения.
5. Неправильный выбор лекарственных
препаратов и паст для покрытия культи
пульпы
Методы
устраненияи профилактика:
Провести
лечение этого зуба методом витальной
пульпэктомии
Травмакультипульпы–
послепримененияборавозникаетразмозженнаярана,
являющаяся в
дальнейшемпричинойкровотечения.Кровотечениеявляетсяосложнением,
котороеприводит к полнойеегибели в
результатеобразованиягематомы,
котораясдавливаетпульпу и приводит к
некрозу.
•Пульпулучшеампутироватьострымэкскаватором.
•Накладываниялечебнойпасты
и подкладкиподдавлением.В
результатеразорваннаяпульпаподдавлениемпрокладкиплохоприспосабливается
к новымусловиям и частонеротизируется.
•Поэтомупаста
и
прокладкидолжнынакладыватьсябездавления.Последнеядолжнахорошозатвердеть
и толькопослеэтогоставитсяпломба.
•Наложениепломбыбезпрокладкиприводит
к раздражениюпульпы, онагибнет и
развиваетсяпериодонтит.
Метод
витальной экстирпации. Показания.
Техника проведения. Ошибки и осложнения
при проведении витальной экстирпации
Экстирпационный
метод лечения (под анестезией) состоит
в оперативном удалении коронковой и
корневой пульпы. Операция проводится
после обезболивания пульпы и считается
классически законченной при
одномоментном удалении пульпы до
верхушки зуба с последующим
медикаментозным действием на оставшуюся
ткань пульпы в боковых ответвлениях
корня зуба и на периодонт.
Показания
к пульпэктомии. Полное витальное удаление
пульпы можно проводить при всех формах
ее воспаления. По сложившимся рекомендациям
пульпэктомия имеет прямые показания:
это все виды воспаления, которые
приводятся в существующих классификациях
пульпита; травматический пульпит (острая
травма с переломом коронки зуба),
острый диффузный пульпит, острый гнойный
пульпит, конкрементозный пульпит,
хронический гипертрофический пульпит,
хронический гангренозный пульпит.
Пульпэктомия
(экстирпация пульпы) также показана в
случаях, когда воспаление коронковой
пульпы после ее ампутации продолжается
в корневой пульпе (остаточный пульпит)
или возникает восходящий (ретроградный)
пульпит как следствие попадания инфекции
маргинальным путем или гематогенно.
Метод показан при локализации кариозной
полости в пришеечной области или в
цементе корня зуба, даже при начальных
стадиях воспаления пульпы; при пульпите
у больных с различными соматическими
заболеваниями организма; при пульпите,
осложненном периодонтитом, лимфаденитом;
при лечении зубов, которые будут
использованы как опорные под мостовидные
протезы; при планировании оперативных
вмешательств в связи с околокорневыми
кистами; при необходимости
депульпирования зубов как при лечении
генерализованного пародонтита, так и
по ортопедическим и ортодонтическим
показаниям.
МЕТОДИКА
ВИТАЛЬНОЙ ЭКСТИРПАЦИИ ПУЛЬПЫ (ПУЛЬПЭКТОМИИ)
Классическим
считают лечение, когда полное удаление
пульпы под анестезией осуществляют в
одно посещение больного. Для успешного
проведения этой достаточно сложной
операции следует провести тщательную
подготовку — определить последовательность
манипуляций, подготовив необходимый
инструментарий и медикаменты, и в
дальнейшем строго придерживаться
тщательного выполнения каждого этапа
лечения. Методика витальной экстирпации
состоит из десяти этапов, каждый из
которых имеет определенный объем
вмешательств
Первый
этап. Гигиена полости рта. Антисептическая
обработка зубов, в участке локализации
больного зуба.
Второй
этап.Обезболивание. Выбор метода
обезболивания зависит от общего
состояния пациента, наличия сенсибилизации
организма, характера воспаления в
пульпе зуба, топографо-анатоми-ческих
особенностей больного зуба и окружающих
тканей. С учетом этих факторов, а также
степени оснащенности стоматологического
кабинета и профессиональной подготовки
персонала избирается один из методов
обезболивания, изложенных в предыдущей
главе (инъекционное обезболивание,
наркоз, гипноз и т.д.). Следует помнить,
что витальная экстирпация — процедура
длительная и занимает 1-1,5 ч времени
при лечении однокорневого зуба и
1,5-2 ч при лечении многокорневого зуба.
Если врач избирает для обезболивания
один из инъекционных методов (или их
комбинацию), то целесообразно
использовать анестетики на основе
амидов (лидокаин, артикаин, мепивакаин
и др.) вместе с вазоконст-риктором.
Третий
этап.Препарирование кариозной полости.
Целью этого этапа является создание
свободного доступа к полости зуба.
Поэтому после раскрытия и некротомии
кариозной полости ее необходимо
расширить до границ полости зуба так,
чтобы это соответствовало проекции
полости зуба на жевательную поверхность
премоляров и моляров или язычную (небную)
поверхность фронтальных зубов. Для
этого используют фиссурные боры различных
размеров. Значительно облегчает
выполнение этого этапа применение
турбинных бормашин. Если кариозная
полость расположена на контактной
поверхности зубов, то ее расширяют на
жевательную или язычную поверхности
в пределах проекции полости зуба.
Препарируя кариозную полость на
фронтальных зубах, необходимо из
косметических соображений максимально
сохранять вестибулярную стенку и режущий
край. В случае небольшого размера
кариозной полости на контактных
поверхностях, особенно в пришеечной
области, нецелесообразно ее расширение,
так как приходится иссекать большое
количество твердых тканей зубов. В таких
случаях достигают полости зуба, трепанируя
жевательную или язычную (небную)
поверхность в пределах ее проекции.
Четвертый
этап. Раскрытие полости зуба. После
завершения препарирования кариозной
полости и антисептической обработки
ее стерильным шаровидным или фиссурным
бором перфорируют свод в самой близкой
к полости зуба области. Фиссурным бором
небольших размеров проникают в
трепанационное отверстие и постепенно
круговыми движениями расширяют его,
иссекая свод в пределах полости зуба.
Необходимо работать очень осторожно
под постоянным зрительным контролем,
поскольку при этой манипуляции и
недостаточном опыте возможно иссечение
лишней массы твердых тканей, что может
привести к истончению боковых стенок
полости зуба, а иногда заканчивается
их перфорацией. Это особенно легко может
произойти при работе турбинным
наконечником. Степень иссечения
контролируют зондом: во время перемещения
зонда по стенкам из глубины полости
наружу не должно ощущаться препятствия.
Правильно раскрытая полость зуба почти
полностью сливается с кариозной полостью,
и их стенки переходят одна в одну без
навесов, изгибов, образуя прямую, отвесную
линию.
Пятый
этап.Ампутация пульпы (пульпотомия).
Достаточно эффективно ампутация
выполняется, если предварительный этап
раскрытия полости зуба проведен без
нарушения целостности ко-ронковой
пульпы (бескровно). Однако практически
уже в процессе раскрытия полости зуба
и иссечения ее свода бором невольно не
только травмируется, но и удаляется
часть коронковой пульпы. Другую часть
пульпы, которая осталась в полости,
можно также срезать бором полностью до
входа в устье корневых каналов. Однако
целесообразней это сделать острым
экскаватором, поскольку это уменьшит
опасность перфорации стенок и дна
полости зуба. Это вмешательство более
бескровное, менее травматичное для
корневой пульпы. Остатки пульпы и кровь
удаляют из полости зуба, промывая ее
раствором перекиси водорода или другими
антисептиками.
Необходимым
условием завершения пятого этапа
является создание удобного доступа к
устьям корневых каналов.
Шестой
этап. Расширение устьев каналов. Для
этой цели используют шаровидные боры
небольших размеров или специальные
инструменты типа Gates-Glidden, Peeso и др. С их
помощью придают устьям корневых каналов
конусообразную форму. В дальнейшем
удовлетворительное раскрытие полости
контролируют корневой иглой или
другим эндодонтическим инструментом,
которые должны свободно, без изгиба,
проникать в корневые каналы.
Седьмой
этап.Экстирпация корневой пульпы
(пульпэктомия). Удаление корневой пульпы
проводят пульпэкстрактором соответственного
размера. Его подбирают с учетом длины
корня и диаметра корневого канала.
Для облегчения работы врача-стоматолога
при выборе эндодонтических инструментов
нужной длины приводим средние размеры
корневых каналов зубов и их топографическую
характеристику.
Выбрав
пульпэкстрактор, осторожно без большого
усилия его вводят в корневой канал,
прижимая к одной из его стенок, продвигая
максимально близко к верхушечному
отверстию. Это контролируется ощущением
сопротивления к дальнейшему апикальному
перемещению инструмента. Затем небольшим
усилием на ручку пульпэкстрактор
прижимают к противоположной стенке и
поворачивают инструмент на 1-2 оборота
вокруг своей оси и извлекают вместе с
намотанной на него пульпой. После
удаления врач внимательно осматривает
извлеченный пульпэкстрактор с
расположенной на нем пульпой. При
классическом удалении зрительно корневая
пульпа представляет анемичное,
червеподобное образование с четкой
границей отрыва.
1
2 3
4 5
Этапы
витальной пульпэктомии.
1
— до лечения (кариес на апроксимальной
поверхности); 2 — препарирование кариозной
полости; 3 — раскрытие полости зуба; 4 —
пульпототомия; 5 — расширение устья
канала; 6 — пульпэктомия; 7 — определение
глубины канала; 8 — препарирование
Ошибки
и осложнения при витальной экстирпации
1.
Отлом инструмента в канале. Перфорация
стенки канала
Причина
возникновения
1
. Не создан удобный доступ
к
устьям каналов
2.
Низкое качество инструмента
3.
Несоответствие размера инструмента
диаметру канала
4.
Небрежная работа в канапе
5.
Нарушение этапности обработки канала
6.
Анатомические особенности строения
канала — сужение или
искривление
канала
7.
Беспокойное поведение больного
Методы
устраненияи профилактика
1
. Полное раскрытие полости зуба.
Удаление
уступов
2.
Работа только качественным инст-
рументарием
3.
Выбор инструментов соответст-
венно
диаметру канала
4,5.
Знание техники и умение прово¬дить
инструментальную обработку. Повышение
профессионального
уровня
6.
Рентгенологическое исследование
7.
Проконтролировать эффективность
обезболивания. Если инструмент сломан
до экстирпации всей пульпы, показан
электрофорез йода в соответствующем
канале. Если отлом случился на этапе
инструментальной обработки канала и
инструмент
не извлекается, применяют импрегнацию
(резорцинформалиновый метод или
серебрение)
2.
Кровотечение после экстирпации пульпы
Причина
возникновения
1
. Наличие рваной раневой поверхности.
2.Неполнаэкстирпация
.
3.
Отрыв корневой пульпы за апикальным
отверстием и образование заапикальной
гематомы.
Методы
устраненияи профилактика
1
. Применение кровоостанавливающих
растворов (3% раствор перекисиводорода,
5% раствор аминокапро-новой кислоты;
0,25% раствор адроксона и пр.); диатермокоагуляция
2.
Повторная экстирпация.
3.
С целью профилактики — проведение
диатермокоагуляции передэкстирпацией.
3.
Остаточный пульпит
Причина
возникновения:
-Наличие
не выявленных допол¬нительных корневых
каналов. Неполное удаление пульпы
Методы
устраненияи профилактика:
Перелечивание
зуба, при невозмож¬ности экстирпации
— обработка труд¬нопроходимых корневых
каналов с использованием йод —
электро¬фореза или применение девитального
метода.
4.
Постоянная ноющая боль, усилива¬ющаяся
при накусывании, возникшая вскоре после
пломбирова¬ния
Причина
возникновения:
1
. Нарушение правил асептики и антисептики
2.
Применение раздражающих лекарственных
веществ для об¬работки корневого канала
3.
Неправильный выбор силера
4.
Вывод пломбировочного ма¬териала в
периапикальные ткани
5.
Неполное заполнение корне¬вого канала
6.
Травма периодонта при экс¬тирпации и
инструментальной обработке канала
Методы
устраненияи профилактика:
1
,2,4,6. Физиотерапевтические про¬цедуры
(токи УВЧ, СВЧ, УФФ с гид¬рокортизоном).
Полоскания теплыми отварами трав
3.
Перепломбирование корневого ка¬нала
другим материалом
5.
Перепломбирование корневого ка¬нала
Метод
девитальной ампутации. Показания.
Техника проведения. Ошибки и осложнения
при проведении девитальной ампутации.
ДЕВИТАЛЫНЫЙМЕТОД
ЛЕЧЕНИЯПУЛЬПИТА
Сущность
метода —
удаление
корешковой или коронковой и корневой
пульпы с предварительной ее девитализацией.
Девита-лизация — это деструкция практически
всех структур ткани пульпы с полным
нарушением ее функции, в том числе ее
болевой чувствительности.
Девитальнаяпульпотомия
(ампутация
пульпы)
Показаниями
к пульпатомии являются практически те
же самые формы воспаления пульпы,
что и при витальной ампутации Показания
также связаны с возрастом больного и
топографо-ана-томическими особенностями
корней зубов. В некоторых случаях
ампутация пульпы бывает вынужденной
мерой вследствие, например,
непроходимости корневых каналов,
затрудненного открывания полости
рта, тяжелого общего состояния пациента.
Методика
девитальнойпульпотомии (ампутации)
К
лечению приступают после тщательного
туалета полости рта. Желательно провести
премедикацию, применяя успокаивающие
и анальгезирующие средства (при отсутствии
противопоказаний). Успех метода зависит
от тщательного выполнения этапов
лечения.
Этот
метод рассчитан на 2 посещения.
В
первое
посещение при
лечении методом девитальной ампутации
выполняют следующие основные этапы.
Первый
этап. Туалет
полости рта. Премедикация.
Второй
этап. Препарирование
кариозной полости. Вследствие резкой
болезненности все манипуляции по
препарированию кариозной полости,
используя аппликационное обезболивание,
проводят максимально осторожно, не
причиняя страдания пациенту.
После
раскрытия кариозной полости удаляют
размягченный дентин поэтапно, вначале
со стенок полости острым экскаватором
или шаровидным бором, а затем со дна
кариозной полости, периодически
используя аппликационный анестетик. В
случаях острого диффузного пульпита
необходимо обязательно раскрыть полость
зуба хотя бы в одной точке. Такая
связь.полости зуба с кариозной снимает
или уменьшает внутрипульпарное давление,
создает условия для выхода экссудата
из пульпы. Это также обеспечивает
проникновение девитализирующего агента
в пульпу. Лучше всего это сделать в
проекции рога пульпы шаровидным бором
большого размера, чтобы не провалиться
в полость зуба и не травмировать пульпу.
Затем кариозную полость осторожно
промывают теплым раствором антисептика
и высушивают ватным шариком.
Третий
этап. Наложение
девитализирующей пасты. Набирают
необходимое количество девитализирующей
пасты: мышьяковистой, обычно — это
объем булавочной головки (приблизительно
0,0006-0,0008 г мышьяковистого ангидрида);
параформальдегид-ной — вдвое больше.
Поместив отобранное количество пасты
на кончик зонда или экскаватора, ее
вводят в кариозную полость и помещают
на дно около проекции рога пульпы. Если
сделано перфорационное отверстие,
то пасту накладывают рядом с ним и ватным
шариком осторожно перемещают на раскрытый
рог пульпы.
Действуя
на пульпу, девитализирующая паста
раздражает ее, усиливает экссудацию,
повышая чувство боли. Для ее уменьшения
пасту покрывают сухим ватным шариком,
который поглощает излишек экссудата
из пульпы и таким образом уменьшает
внутрипульпарное давление. С этой
же целью ватный шарик можно дополнительно
слегка смочить раствором анестетика.
Кариозную
полость герметически закрывают пастой
из искусственного водного дентина.
Его замешивают до сметаноподобной
консистенции и осторожно, баз давления,
накладывают в полость. Дентин-пастой
пользоваться нецелесообразно, поскольку
в случае ее введения она давит на пульпу,
создает компрессию, тем самым вызывая
болевой приступ. В некоторых случаях,
например, при наличии большой кариозной
полости IV,
V
классов, которая глубоко проникает под
десневои край, повязка из искусственного
дентина не обеспечивает достаточной
герметизации полости. Возникает опасность
просачивания мышьяковистого ангидрида
из полости и возникновения некроза
находящихся вблизи мягких тканей
(десен, щеки, языка). В таком случае
рекомендуется закрыть кариозную
полость с мышьяковистой пастой жидко
замешанным фосфатцементом или вывести
ее на жевательную поверхность, а
пришеечную полость закрыть дентином с
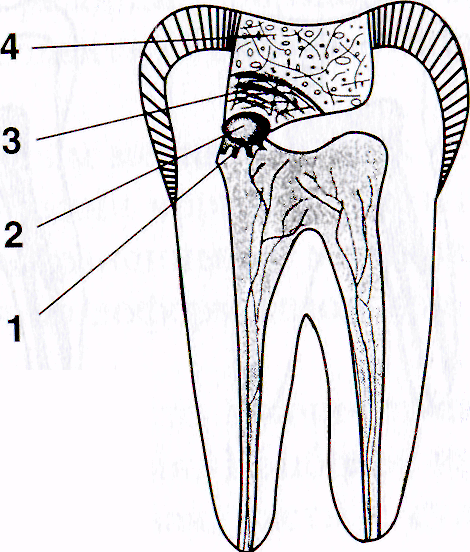
анестетиком (рис. 1).
Р
ис. 1. Наложение мышьяковистой
пасты.
1
— вскрытый рог пульпы; 2 —
мышьяковистая
паста; 3 — ватный тампон с раствором
анестетика; 4 — повязка из водного дентина
Необходимо
предупредить больного, что после
наложения девитализирующей пасты может
возникнуть боль в зубе, которая будет
продолжатся несколько часов. Для
уменьшения болевой чувствительности
больному назначают внутрь обезболивающие
средства. Мышьяковистую пасту как
девитализирующий агент накладывают в
однокорневые зубы на 24 ч, в многокорневые
— на 48 ч, параформальдегидную пасту — на
7-10 дней. Обязательно предупреждают
больного о необходимости дальнейшего
лечения зуба в назначенное время,
поскольку пренебрежение схемой и
временем лечения со стороны пациента
может вызвать различные осложнения и
привести к потере зуба.
Второе
посещение. Если
из анамнеза, клинического обследования
зуба и окружающих тканей отклонений не
выявлено, проводят следующие этапы
лечения (рис.2).
1.
Удаление повязки.
2.
Полное препарирование кариозной
полости.
3.
Раскрытие полости зуба.
4.
Ампутация (пульпотомия) коронковой
пульпы острым экскаватором или
шаровидным бором.
5.
Раскрытие устьев каналов и резекция
пульпы из устьев каналов копьевидными
борами или бором Gates—Glidden.
6.
Антисептическая обработка культи
пульпы и полости зуба -орошение раствором
фурацилина 1:1000, 1% раствором хлоргекси-
дина
и др.
7.
Высушивание
полости зуба и покрытие культи пульпы
лечебной пастой, характер которой
зависит от формы пульпита, возраста
и состояния больного.
8.
Закрытие зуба временной, затем постоянной
пломбой.
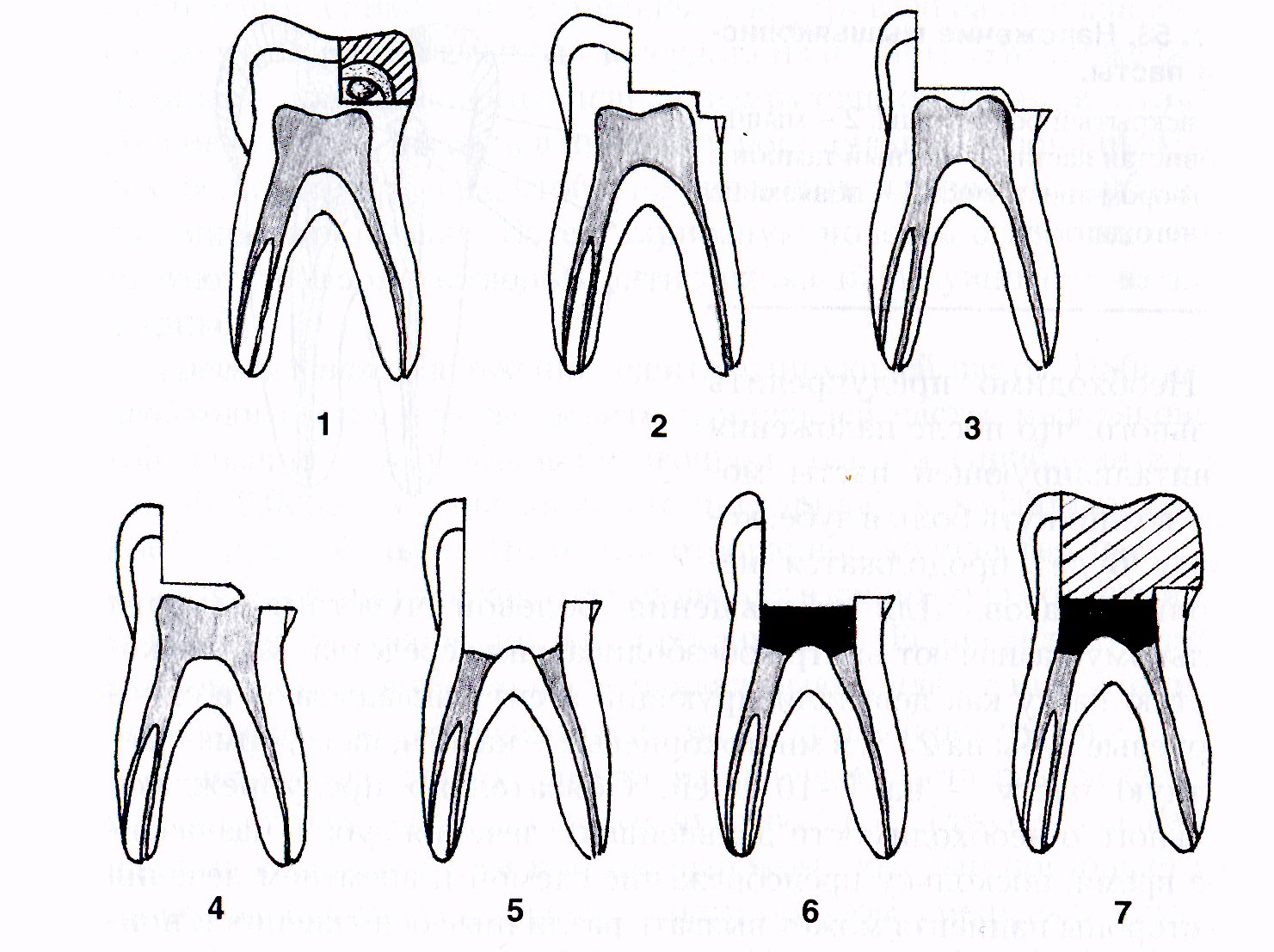
Рис.
2
Этапы
девитальнойпульпотомии(второе посещение).
1
— удаление повязки; 2 — полное препарирование
кариозной полости; 3 — формирование
полости, обеспечивающей удобный доступ
к корневым каналам; 4 — вскрытие полости
зуба; 5 — раскрытие полости зуба и ампутация
коронковой пульпы, резекция пульпы из
устьев каналов; 6 — покрытие культи пульпы
лечебной пастой; 7 — закрытие зуба
временной (постоянной пломбой)
При
проведении ампутации пульпы при
девитальном методе лечения для
покрытия культи ее используют различные
пасты.
Их
достаточно условно можно разделить на
три группы: мумифицирующие,
метаплазирующие и одонтотропные.
Мумифицирующие
пасты. Они
вызывают мумификацию культи пульпы и
таким образом предотвращают дальнейшее
распространение воспалительного
процесса в пульпе. Как правило, они
быстро проникают в пульпу, вызывая
сворачивание белков ее ткани, являются
в достаточной степени депо антисептиков
и не раздражают периодонт. К этой группе
относятся резорцин-формалиновая паста,
приготовленная extempore,
«Креодент» (Россия), «Форедент»
(Чехия)
и др.
Метаплазирующие
пасты. Основным
механизмом их действия является
превращение воспаленной ткани корневой
пульпы в остеоидную ткань. Наиболее
распространенными метаплазирую-щими
пастами являются тимоловая,
йодоформтимоловая, триок-симетиленовая
пасты.
Одонтотропные
пасты. Довольно
часто врачи-стоматологи используют
пасты одонтотропного действия. Наиболее
известны из них цинк-эвгеноловая,
эвгенол-тимоловая, пасты с сульфаниламидами.
Эффективность
лечения пульпита с применением
ампутационного метода в значительной
степени зависит от правильного выбора
показаний к данному методу, правильности
проведения методики лечения и выбора
паст для покрытия культи пульпы. Например,
грубой ошибкой при девитальной ампутации
является применение для покрытия
пульпы паст так называемого биологического
действия (с антибиотиками, ферментами
и др.). Они рассчитаны на сохранение
жизнедеятельности пульпы, в то время
как при девитальном методе она значительно
поражена девитализирующими средствами
и не способна восстановить свою
жизнедеятельность. В настоящее время
девитальныи ампутационный метод
лечения не находит широкого применения
в практике как в связи с узкими показаниями,
так и в связи с частыми и серьезными
осложнениями. Так, осложнения после
девитальной ампутации КодолаН.А.и
соавторы (1980) наблюдали у 85% больных:
в виде остаточного пульпита (13%), острого
периодонтита (7%), обострившегося
хронического периодонтита (12%) и других
клинических проявлений. Поэтому после
девитализации пульпы более целесообразен
метод девитальной экстирпации.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
31.01.2022939.15 Кб2дент имплантология экзамен.pages
- #
- #
- #
- #
- #
- #
Анжелика Ивановна Иванова
Эксперт по предмету «Медицина»
преподавательский стаж — 8 лет
Предложить статью
Определение 1
Метод витальной ампутации – это удаление богатой клеточными элементами коринковой пульпы и сохранении пульпы корня зуба, которая обеспечивает нормальное физиологическое течение процессов роста и развития временного зуба и всех его структур.
Витальная ампутация и типичные ошибки при ее выполнении. Методы их минимизации
Применение данного метода основывается на различиях в строении коронковой и корневой частей зуба, а именно их пульпы. Коронковая пульпа имеет рыхлое строение за счет наличия клеточных элементов и анастомозов сосудов. В случае возникновения воспаления происходят существенные изменения микроциркуляции внутри коронковой пульпы, что может спровоцировать застой крови и снизить общую степень жизнеспособности зуба, как органа механической переработки пищи.
Внутри корневой пульпы клеточные элементы отсутствуют, но преобладают соединительнотканные волокна, поэтому отек тканей в ней будет менее выраженным, сосуды не будут сдавленными, а уровень застойной гиперемии существенно снижен.
Такая особенность строения коронковой пульпы позволяет проводить ее ампутацию с последующим сохранением функции жизнеспособности.
Определение 2
Ампутация пульпы – это распространенный метод лечения пульпита, операция по удалению сосудисто-нервного пучка зуба.
Определение 3
Метод экстирпации – это стоматологическое вмешательство, подразумевающееся удаление корней и коронковой части зуба.
Стоматологическое вмешательство, которое подразумевает удаление корней зуба и его коронковой части используется только в тех случаях, когда нет возможности сохранить пораженный кариесом, а также травмированный зуб. Иногда такой метод проводится в рамках ортодонтического лечения и исправления неправильного прикуса.
«Ошибки и осложнения, возникающие в процессе выполнения витальной ампутации и экстирпации» 👇
Оба описанных метода используются в лечении пульпита. Безусловно, данный процесс является сложным и требующим высокого уровня подготовки и ответственности от профессионалов стоматологической сферы.
Поэтому в процессе применения витальной ампутации и экстирпации могут возникать различные осложнения и ошибки, которые спровоцированы различными факторами.
Самой распространенной ошибкой называют неправильный выбор методики лечения. Если выбирается витальная ампутация, то нельзя применять ее для всех форм воспаления (острых и хронических).
Если стоматолог отказывается от дифференцировки формы воспаления, то это приводит к неблагоприятному исходу. Сохранение жизнеспособности пульпы может привести к некрозу тканей и развитию воспаления верхушечного периодонта при необоснованном расширении. Принятие решения о сохранении пульпы должно быть основано на конкретных диагностических данных, которые получаются различными методами от визуального осмотра и до рентгенографии.
Также ошибкой данной формы лечения называют неправильный выбор лекарственной терапии, и нарушении техники выполнения витальной ампутации. Предупреждаются все вышеописанные осложнения путем эндодонтического удаления пульпы, обработки каналов зуба и их последующей пломбировки.
Кроме того, при витальной ампутации обезболивание применяется по показаниям и в соответствии с уровнем здоровья больного человека. Следует отметить тот факт, что при витальной ампутации примерно четверть всех возникающих осложнений связана с некрозом корней пульпы и развитием периодонтита.
Определение 4
Периодонтит – это инфекционно-воспалительное поражение связочного аппарата зуба — периодонта. В результате развития данного заболевания возникает гнойный процесс в области верхушки корня зуба с развитием апикального абсцесса.
Ошибки выполнения витальной ампутации также связаны с неправильной диагностикой процесса.
Что касается витальной экстирпации, то в случае ее применения также возможно возникновение большого количества осложнений и ошибок.
Чаще всего возникают:
- перфорация полости зуба;
- отлом эндодонтического инструмента;
- ожог периодонта;
- неправильный выбор материала для подбора корневой пломбы.
Ошибки при витальной экстирпации и методы их минимизации
Типичной ошибкой при витальной экстирпации называют выведение пломбировочного материала за пределы корневого канала или недостаточную пломбировку канала. При этом перфорационное отверстие закрывают гидроксилапатитом или серебряной амальгамой.
Если происходит неудачная попытка удаления отломленных инструментов, то показано лечение каналов с применением депофореза меди – кальция. При выраженной боли проводят выведение материала за верхушку коронки. Применяется метод облучения гелий – неоновым лазером, флюктуирующие токи, инъекции гидрокортизона.
В тяжелых случаях допускается применение микрохирургической операции или удаление избытка пломбировочного материала околокорневой области.
Кроме указанных осложнений, возникающих при витальной экстирпации, может развиваться мышьяковистый периодонтит и некроз десны, межзубных костных перегородок. Мышьяковый периодонтит лечится при помощи антидотов, например, электрофорезом йода. Воздействие производится на область проекции верхушки корня зуба. Для системы обтурации корневых каналов необходимо использовать индифферентные материалы.
Следует отметить тот факт, что осложнения наблюдаются в процессе лечения пульпита и после применения витальной ампутации и экстирпации, и после пломбировки корневых каналов. Обработка корневых каналов формалином, фенолом может вызывать интоксикацию периодонта с нерезкими болевыми ощущениями.
При лечении пульпита витальной ампутацией и экстирпацией возможно травмирование корневой части пульпы в случае адекватного доступа к устьям каналов. Также излишнее давление на бор может вызывать кровотечение из канала, разрыв нервно – сосудистого пучка. В любом случае травма корневой пульпы повышает риск неэффективного лечения пульпита.
Чтобы избежать данного состояния и осложнения возможно путем тщательного препарирования кариозной полости с полноценным иссечением дентина и последующим удалением крыши пульповой камеры с предельной осторожностью.
Находи статьи и создавай свой список литературы по ГОСТу
Поиск по теме
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Баженова Н.П.
1
1 ГБОУ ВПО «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Лечение пульпита методом витальной ампутации пульпы проводилось 35 пациентам различного возраста. Анестезия выполнялась анестетиком без вазоконстриктора. После пульпотомии на культю пульпы накладывали пасту, содержащую гидроксид кальция, обладающую противовоспалительным и дентинстимулирующим эффектами. Положительные результаты лечения через два года получены в 94% случаев.
витальная ампутация пульпы
пульпотомия
гидроксид кальция
1. Гречишников В.И. Изменения эмали и дентина при пульпите и в депульпированных зубах // Стоматология. – 1990. – № 4. – С. 91-93.
2. Кузьмина Э.М. Стоматологическая заболеваемость населения России. – М., 2008. – 228 с.
3. Хоменко Л.А., Чайковский Ю.Б., Савичук А.В. Терапевтичеcкая стоматология детского возраста. – Киев: Книга плюс, 2007. – 813 с.
4. Hodosh M., Hodosh S.H., Hodosh A.J. Maintenance of pulpal vitality using potassium nitrate-polycarboxylate cement cavity liner // Quintessence Int. – 1991. – Vol. 22, № 6. – P. 495-502.
5. Teeuwen R. Vital amputation of permanent teeth // Dental Tribune. – 2012. – Vol. 10, № 1. – Р. 12-14.
Несмотря
на значительные достижения в области медицинской науки и внедрение в практику
прогрессивных методов диагностики и лечения, проблема эффективной терапии
различных форм пульпита остается весьма актуальной [2]. В лечении пульпита
доминируют методы девитальной экстирпации, направленные на уничтожение и полное
удаление пульпы. К недостаткам эндодонтических вмешательств следует отнести и
тот факт, что после депульпирования оставшиеся твердые ткани зуба приобретают
ряд отрицательных характеристик. Этот процесс сопровождается активной
дезорганизацией и деминерализацией твердых тканей зуба, повышается хрупкость и
снижается устойчивость зуба к обычным жевательным нагрузкам [1].
В
настоящее время получены подробные данные о морфологических особенностях
корневой пульпы, что позволяет в перспективе рассчитывать на ее сохранение и
восстановление [4]. Рационально в практику внедрять витальные методы, в
частности ампутационный, дающий высокий процент положительных результатов [3,5].
Теоретически существует описание данного метода, но в практике врач
сталкивается со значительным рядом технических сложностей.
Цель
исследования: изучить в клинике отдаленные результаты лечения пульпита методом
витальной ампутации и предложить рекомендации к практическому выполнению
витальной пульпотомии.
Материалы и методы исследования
Витальная
ампутация выполнялась в многокорневых зубах. Обязательным условием успешного
лечения пациентов служит точная постановка диагноза, поскольку не все
нозологические формы пульпита могут быть излечены витальной ампутацией.
Достижение этой цели связано с тщательным обследованием, которое проводится
согласно общепринятым правилам. Субъективное обследование начиналось с
детального выяснения жалоб и данных анамнеза, в том числе аллергологического.
Обращалось особое внимание на болевой синдром, характер, продолжительность,
интенсивность, время появления, локализацию, иррадиацию боли, влияние различных
видов раздражителей на ее возникновение или изменение. Объективное обследование
включало осмотр, зондирование, термопробы, перкуссию, электроодонтометрию,
рентгенографию. Зондирование кариозной полости интересующего зуба выявляло
болезненность, возможное сообщение с полостью зуба. Температурные пробы
определяли реакцию пульпы на холодовой и тепловой раздражители. При перкуссии обращали
внимание на наличие или отсутствие болезненности и степень ее выраженности.
Электроодонтометрия позволяла определить порог электровозбудимости пульпы, в
исследование включались зубы, показатель ЭОМ которых не превышал 45 мкА.
Рентгенологическое исследование периапикальных тканей проводилось обязательно
до лечения, а также для контроля лечения спустя 6 месяцев и 2 года после его
завершения.
Известно,
что показаниями к витальной ампутации служат следующие формы пульпита:
травматический, острый частичный, острый общий (с отрицательной перкуссией),
хронический простой (I
стадия) и хронический гипертрофический пульпит. Руководствуясь
вышеперечисленными показаниями, было сделано дополнение их еще некоторыми
формами: острый общий (с незначительно выраженной перкуторной реакцией),
хронический простой (2 стадия), обострение хронического пульпита.
Лечение
витальной ампутацией, позволившей сохранить жизнеспособность корневой пульпы,
ее активное функционирование, проведено 39 пациентам в возрасте от 16 до 56 лет.
Среди пациентов было 15 мужчин и 24 женщин. По данным клинического обследования
у 2 больных был острый частичный, у 11 — острый общий (в том числе в 5 случаях
отмечалась незначительно выраженная перкуторная реакция), у 23 — хронический
простой, у 3 — обострение хронического пульпита. Проведенное до лечения
рентгенологическое исследование показало, что в 34 зубах не было каких-либо
изменений со стороны периапикальных тканей, а в 5 случаях наблюдалось
расширение периодонтальной щели.
Витальная
пульпотомия пациентам технически выполнялась согласно общераспространенной
методике, с предварительной анестезией. Была применена методика местной
проводниковой и инфильтрационной анестезии 3% раствором изокаина (без
вазоконстриктора) или мепивакаина. Анестетики с добавлением сосудосуживающих
средств для усиления эффекта анестезии не использовались, учитывая, что
подобная комбинация препаратов может вызывать ишемию пульпы, и как следствие —
увеличение отрицательных результатов при лечении пульпита с сохранением ее
жизнеспособности. Более полное обезболивание достигалось двухэтапной анестезией
по В.И. Лукьяненко. У всех пациентов удалось добиться полного обезболивания и
выполнить технические манипуляции по ампутации пульпы в полном объеме.
После
наступления анестезии приступали к собственно выполнению пульпотомии в
условиях максимально допустимой в полости рта асептики, для чего больному
предлагали несколько раз прополоскать полость рта слабым раствором перманганата
калия, а зубные ряды протирали тампонами, смоченными 3% раствором перекиси
водорода. Далее из кариозной полости убирали некротизированный дентин острым
экскаватором и шаровидным бором, одновременно расширяя ее. По мере выполнения
этого этапа полость также периодически обрабатывали 3% раствором перекиси
водорода. Если полость зуба была не вскрыта, то после расширения кариозной
полости до необходимых размеров стерильным шаровидным бором ее вскрывали,
стерильным фиссурным бором расширяли перфорационное отверстие и удаляли
нависающие края свода полости зуба. Если пульпа была вскрыта, то соответственно
проводили расширение входа и удаление нависающих участков. Коронковую и
устьевую пульпу удаляли острым экскаватором и шаровидным бором. При правильно
выполненной ампутации обильное кровотечение из культи пульпы отсутствовало.
Затем проводилась антисептическая обработка полости зуба и устьевой части
корневой пульпы слабыми растворами антисептиков (0,5% раствор хлорамина, 0,02%
раствор хлоргексидина и др.), гемостаз 3% раствором перекиси водорода,
высушивание стерильными тампонами. В первое посещение в полости оставляли
тампон с суспензией гидрокортизона под повязку из водного дентина.
Второе
посещение назначалось пациентам на следующий день. При отсутствии жалоб и
отрицательной реакции на перкуссию удаляли повязку, на культю пульпы
накладывали пасту, содержащую гидроксид кальция с противовоспалительным и
дентинстимулирующим эффектами «Кальцимол», затем изолирующую
прокладку и постоянную пломбу из светоотверждаемого композита «Унирест».
Результаты исследования и их обсуждение
Клиническое
наблюдение за больными осуществляли непосредственно после лечения, а также
спустя 2 года. До лечения и в отдаленные сроки пациентам проводилась
рентгенография.
Ближайшие
результаты лечения витальной ампутацией выявили следующую картину. 33 пациента
сразу же после лечения не отмечали каких-либо болевых ощущений. У 6 больных
наблюдалась слабая болевая реакция на холод, которая самоликвидировалась без
дополнительного лечения в течение первых 1-14 дней и в дальнейшем не возобновлялась.
Через
2 года после лечения было обследовано 33 пациента. 32 из них жалоб не
предъявляли. При клиническом осмотре слизистая оболочка десны в проекции
верхушек корней была без видимых патологических изменений, пломбы сохранены, перкуссия
безболезненная. У одного пациента периодически возникали боли от горячего в
излеченном зубе, а вертикальная перкуссия была слабо болезненной. Зуб перелечен
витальной экстирпацией. При рентгенологическом обследовании 5 пациентов с
первоначальными незначительными изменениями в периодонте у 2 пациентов выявлены
эти изменения. Они остались не увеличенными. В 3 случаях изменения в
периапикальных тканях имели тенденцию к замещению склерозированной костной
тканью. Таким образом, во всех 33 случаях наблюдалось клиническое
благополучие, в 31 случае – рентгенологическое. Положительные результаты
лечения через два года получены в 94% случаев.
Таким
образом, обобщая результаты клинико — рентгенологических наблюдений за больными
с различными формами пульпита, следует отметить, что витальная ампутация дает
высокий процент положительных результатов. Хотя в ближайшие сроки после лечения
иногда возникала реакция на пломбирование, проявляющаяся в виде
чувствительности зубов к холодовому раздражителю, как осложнение ее не
рассматривали, поскольку она в течение нескольких суток после лечения исчезала
и в дальнейшем не возобновлялась.
Данные
клинических исследований подтверждают целесообразность лечения пульпита у
практически здоровых пациентов методом витальной ампутации и возможность его
внедрения в практическую стоматологию. Данный метод возможен при лечении
острого общего (с незначительно выраженной перкуторной реакцией) и обострения
хронического пульпита (при наличии интактного периодонта до лечения). При наличии
первоначальных очагов в периодонте витальная ампутация возможна, но ее следует
выполнять по строгим показаниям.
Библиографическая ссылка
Баженова Н.П. КЛИНИЧЕСКИЕ РЕЗУЛЬТАТЫ ВИТАЛЬНОЙ АМПУТАЦИИ ПУЛЬПЫ // Международный журнал прикладных и фундаментальных исследований. – 2015. – № 3-4.
– С. 505-507;
URL: https://applied-research.ru/ru/article/view?id=6660 (дата обращения: 22.09.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Шмаков А.М.
1
Данилина Т.Ф.
1
Воробьев А.А.
1
Голубев А.Н.
1
1 ФГБОУ ВО «Волгоградский государственный медицинский университет»
Клинический анализ состояния опорных зубов 87 пациентов в возрасте 21–55 лет (45 мужчин и 42 женщин) при протезировании дефектов зубов и зубных рядов несъемными ортопедическими конструкциями (36 коронок, 74 мостовидных протеза, из них: 14 – цельнолитых, 75 – металлокерамических, 21 – комбинированных конструкций) показал, что применение метода витальной ампутации с препаратом «Пульпотек» в опорных зубах несъемных ортопедических конструкций (НОКдостоверно (р ≤ 0,05) дает положительные результаты в 84,0 ± 5,2 % клинических случаев. Результаты состояния «витальных» опорных зубов II группы сравнения на этапе повторного ортопедического лечения НОК показали положительный результат в 87,5 ± 6,8 % клинических случаев, что при уровне значимости р ≤ 0,05 не отличается от показателей пациентов I группы (84,0 ± 5,2 %) и подтверждают возможность сохранения биологии пульпы опорного зуба на этапах протетического лечения.
коронки
Мостовидные протезы
витальная ампутация
pulpotec
1. Аболмасов Н.Г. с соавт. Депульпирование зубов в системе подготовки полости рта к протезированию – необходимость и/или ятрогения? (размышления и клинико-лабораторное обоснование) / Н.Г. Аболмасов с соавт. // Институт стоматологии. – 2012. – № 2. – С. 28-31.
2. Аболмасов Н.Н Клинико-лабораторное обоснование методики подготовки депульпированных зубов к протезированию /Н.Н. Аболмасов, И.Г. Массарский, И.А. Адаева и др. // Вестник Витебского государственного медицинского университета. – 2015. – Т. 14, № 5. – С. 87-99.
3. Ашмарин А.Н. Состояние периодонта опорных зубов под несъемными протезами: автореф. дис. … канд. мед. наук: спец «Стоматология». – М., 2007. – 26с.
4. Бурда Г.К. Клинический опыт применения препарата «Пульпотек» при лечении пульпита постоянных моляров с несформированными корнями /Г.К. Бурда, И.И. Пушкина, И.Е. Герасимова //Самарский областной медицинский информационно-аналитический центр (Самара). Управление качеством медицинской помощи. – 2013. – № 2. – С.55-58.
5. Григорьева Н.А. Клиническое обоснование выбора материала для лечения пульпита биологическим методом и методом витальной ампутации: автореф. дис. … канд. мед. наук. – М., 2008. – 24 с.
6. Грицай И.Г. Исследование причин снятия несъемных зубных протезов /И.Г. Грицай // Клиническая стоматология. – 2004. – № 1. – С.78-79.
7. Данилина Т.Ф. Исследование прочностных характеристик твердых тканей зубов после витальной ампутации /Т.Ф. Данилина, А.М. Шмаков, А.А. Воробьев и др.// Фундаментальные исследования. – 2013. – № 9-5. – С. 945-948.
8. Лебеденко И.Ю. Ортопедическая стоматология. Национальное руководство /И.Ю. Лебеденко, С.Д. Арутюнов, А.Н. Ряховский. – М.: ООО «ГЭОТАР-МЕДИА», 2016. – 817с.
9. Маслак Е.Е. Результаты лечения пульпита в молочных зубах /Е.Е. Маслак, Т.Н. Каменнова, М.Г. Пономаренко и др. // Стоматология: наука и практика, перспективы развития: Материалы научно-практической конференции в рамках VI Всероссийской олимпиады по стоматологии с международным участием, посвященной 80-летию ВолгГМУ. – Волгоград: Изд. ВолгГМУ, 2015. – С.76-79.
10. Паразян Л.А. Особенности регенерации и терапии патологии пульпы зуба с частичным или полным сохранением ее жизнедеятельности (экспериментальное исследование): автореф. дис. … канд. мед. наук. – Волгоград, 2017. – 24 с.
11. Сирак А.Г. Клинико-морфологическое обоснование применения комбинированной пасты при биологическом методе лечения пульпита / А.Г. Сирак, Л.А. Паразян и др. // Медицинский вестник Северного Кавказа. – 2015. – Т.10. – № 4. – С.384-388.
12. Таиров В.В. Клинико-экспериментальное обоснование применения современных стоматологических препаратов при лечении пульпита методом витальной ампутации: автореф. дис. … канд. мед. наук. – Краснодар, 2009. – 23с.
13. Чахкиева Ф.Д. Современные методы повышения качества эндодонтической подготовки зубов к ортопедическому лечению: сравнительный аспект: автореф. дис. … канд. мед. наук. – Тверь, 2008. – 25с.
14. Nagwa M. A histological and bacteriological evaluation of Pulpotec as a pulp medicament for pulpotomized primary teeth /Nagwa M. Khattab at all // Egyptian dental journal. – 2010. – Vol. 56, № 2.1. – Р. 591.
По мнению отечественных и зарубежных авторов, сохранение «интактной» пульпы зуба играет важную роль в жизнедеятельности зубного органа, пародонта и зубочелюстной системы в целом [3,4,11,13,14]. Однако в современной стоматологической практике депульпирование опорных зубов нередко применяется как элемент профилактики воспаления пульпы зуба при препарировании под металлокерамические протезы [1,3]. Вместе с тем депульпирование, как известно, снижает показатели прочности твердых тканей опорных зубов и может явиться одной из причин возникающих осложнений: воспалительные изменения в периапикальных тканях, отколы коронок зубов [2,5,6,7].
На сегодняшний день альтернативой депульпированию является метод витальной ампутации, направленный на сохранение жизнеспособности и физиологической активности корневой пульпы зуба [4,10,11,13]. Положительную клиническую динамику при проведении метода витальной ампутации при лечении пульпита показал препарат «Pulpotec» (PD, Швейцария) [3,9,10]. Однако в литературе недостаточно данных о применении метода витальной ампутации в опорных боковых зубах при изготовлении несъемных ортопедических конструкций [1,4].
Цель исследования: клинический анализ состояния опорных зубов после витальной ампутации с применением препарата «Пульпотек» при изготовлении несъемных ортопедических конструкций.
Материал и методы исследования
Материалом исследования явились результаты ортопедического лечения 87 пациентов в возрасте 21–55 лет (45 мужчин, 42 женщины) по поводу протезирования дефектов зубов и зубных рядов. Было изготовлено 110 несъемных ортопедических конструкций (НОК): 36 одиночных коронок, 74 мостовидных протеза. Клиническое обследование пациентов проводили по общепринятой клинической схеме, включающей: анализ жалоб пациентов, осмотр полости рта, состояние зубов, зубных рядов, изучение гипсовых моделей челюстей, рентгенографию зубов, челюстей, электроодонтодиагностику (ЭОД) (аппарат «Аверон» –Россия). Дополнительно проводили оценку тактильной чувствительности (методом скользящего зондирования), определение термореактивности опорных зубов методом холодовой пробы (воздействие струей воды t +15 С) (Наумович С.А., 2009; Холина Н.Г., 2012). Контрольный осмотр опорных зубов проводили в течение первой недели (2–3 дня), 6, 12, 24 месяца после протезирования.
В зависимости от особенностей подготовки опорных зубов для последующего протезирования пациенты методом простой рандомизации были разделены на группы.
В первую (I) основную группу вошли 35 пациентов, которым проводили витальную ампутацию 50 опорных зубов с применением препарата «Pulpotec» и последующее протезирование НОК (при добровольном информированном согласии). Критерии включения пациентов: информированное согласие пациентов, без патологии пародонта, патологии слизистой оболочки полости рта, эндокринной патологии, без аллергических реакций; отказавшиеся от ортодонтического лечения, от протезирования на имплантатах, от депульпирования опорных зубов. Критерии включения боковых опорных зубов: без рентгенологических изменений в периапикальных тканях, при горизонтальной и (или) вертикальной формах дентальной деформации 1, 2 степени, повышенной стираемости зубов 1 степени.
Пациентам I основной группы витальную ампутацию коронковой части пульпы зуба проводили до устьев канала корня под анестезией, после гемостаза 1 % перекисью водорода накладывали приготовленный препарат «Pulpotec», в качестве постоянной пломбы использовали стеклоиномерный цемент [5,12].
Во вторую (II) группу сравнения вошли 20 пациентов, у которых опорные моляры (24 зуба) сохранили витальность после снятия ранее изготовленных и снятых по показаниям штампованных ортопедических конструкций. Опорные зубы по клиническим характеристикам были отнесены к первому типу систематизации ранее препарированных опорных зубов: коронка препарированного опорного зуба сохранена, твердые ткани плотные, не изменены в цвете. Пациентам II группы («интактные» опорные зубы) одонтопрепарирование проводили под местной анестезией. Перед временной фиксацией провизорных конструкций опорные зубы обрабатывали «Дентин-герметизирующим ликвидом» («HumanchemieGmbH», Германия).
Третью (III) контрольную группу составили 32 пациентов, которым опорные зубы (43 зуба) депульпировали по показаниям: депульпирование перед протезированием – 11 пациентов (22 зуба); в результате возникших осложнений у пациентов I и II групп – 11 пациентов (11 зубов); в связи с впервые поставленным диагнозом «осложненный кариес» – 10 пациентов (10 зубов) (табл.1).
Пациентам контрольной группы эндодонтическое лечение проводили девитально-экстирпационным методом. Реставрацию коронковой части зуба проводили в зависимости от величины «ИРОПЗ»: пломбами, армированными штифтами «Икадент» (Россия), штифтово-культевыми литыми вкладками [8].
Таблица 1
Сводная таблица пациентов и леченых опорных зубов по группам
|
Группы исследования |
I — основная группа, витальная ампутация с препаратом «Пульпотек» |
II- группа сравнения, «интактные» опорные зубы |
III — контрольная группа, депульпированные опорные зубы |
||
|
перед протезированием |
в результате осложнений |
«осложненный кариес» |
|||
|
Количество пациентов |
35 |
20 |
11 |
11 |
10 |
|
Итого |
35 |
20 |
32 |
||
|
Количество опорных зубов |
50 |
24 |
22 |
11 |
10 |
|
Итого |
50 |
24 |
43 |
Эндодонтический доступ к полости моляров у пациентов I и III групп проводили максимально щадяще с сохранением перицервикального дентина – стратегически значимой зоны для сохранения прочности коронки опорного зуба; одонтопрепарирование проводили с сохранением достаточной толщины дентинной стенки (Clark D., Khademi, 2012).
Одонтопрепарирование для изготовления НОК пациентам I,III групп проводили в соответствии с алгоритмом действий [8] без анестезии ввиду отсутствия болевых ощущений.
В процессе изготовления НОК на опорные зубы фиксировали временные провизорные конструкции на «Temp bond NETM» («Kerr», Италия), предварительно изготовленные из акриловой пластмассы горячей полимеризации «Villacryl STC Hot» («Zhermapol», Польша). Адаптацию конструкций осуществляли путем перебазировки с использованием акриловой пластмассы холодной полимеризации «Re-fine Bright» («Yamahachi», Япония).
Для оценки качества изготовленных НОК и исключения фактора их дополнительного влияния на опорные зубы применяли объективные инструментальные методы исследования: оценка нарушения краевого прилегания опорных коронок; регистрация окклюзионных контактов с помощью обзорных окклюзограмм и их анализ по методике индивидуально- типологических признаков (Шемонаев В.И., 2012). Выполнено 160 измерений.
Постоянную фиксацию НОК проводили на стеклоиномерный цемент «Fuji» («GC», Япония); в I, II группах через 6 месяцев при рентгенологическом контроле, ЭОД, в III группе – через 1 месяц.
Статистическую обработку данных проводили с использованием компьютерного программного пакета MicrosoftOfficeExcel 2007, пакета статистических программ «NCSS 2000–PASS 2000» в соответствии с общепринятыми методами медицинской статистики (Платонов А.Е., 2000; Новиков Д.А., Новочадов В.В., 2005; Петри А., Сабин К., 2010). Расчет средней арифметической величины, среднего квадратичного отклонения, ошибки репрезентативности, сравнение средних значений по критерию Стьюдента осуществляли с помощью пакета прикладных программ «Statistica-6», EXCEL 2003 (Microsoft,USA). Оценка статистической значимости различий между средними величинами и линейного коэффициента корреляции проверялась на основе t-критерия Стьюдента.
Результаты исследования их обсуждение
Оценки краевого прилегания искусственных коронок в области шейки опорного зуба и окклюзионных контактов НОК в соответствии с рекомендациями индивидуально- типологического подхода показали их функционально обоснованное расположение, выполненное в соответствии с клиническим протоколом ведения стоматологических пациентов и стандартами лечения при дефектах коронок зубов [8].
Оценка состояния опорных зубов пациентов I основной группы в динамике представлена в таблице 2. При сравнении доли пациентов без осложнений с долей осложненных случаев наблюдалась достоверная разница этих показателей (при р≤ 0,05) во всех периодах наблюдения.
Через 2–3 дня после витальной ампутации 3 пациента основной группы (3 зуба — 6,0 ± 4,4 %) предъявляли жалобы на боли от температурных раздражителей, быстропроходящие. Возможные причины появления болей: индивидуальная реакция на препарат «Пульпотек» и (или) в результате нарушения техники проведения витальной ампутации (не плотное прилегание препарата «Пульпотек» к культе пульпы) [5,12]. На контрольном осмотре через месяц пациенты жалоб не предъявляли, наблюдение в динамике каждых 6 месяцев жалоб не выявило.
Через 6 месяцев осложнения наблюдали у 5 пациентов (5 зубов – 10,0 ± 4,2 %), которые обратились с жалобами на постоянную ноющую боль, поставлен диагноз: обострение хронического периодонтита; проведено лечение. Пациенты переведены в III группу.
Таблица 2
Состояние опорных зубов I основной группы пациентов после протезирования НОК
|
Период наблюдения |
Без осложнений |
С осложнениями |
||||||
|
Кол-во человек |
Доля, % |
Кол-во зубов |
Доля, % |
Кол-во человек |
Доля, % |
Кол-во зубов |
Доля, % |
|
|
2-3 дня |
35 |
100,0 |
50 |
100,0 |
0 |
0 |
0 |
0 |
|
6 месяцев |
30 |
85,7 ± 5,9 |
45 |
90,0 ± 4,2 |
5 |
14,3 ± 5,9 |
5 |
10,0 ± 4,2 |
|
1-2 года |
27 |
77,1 ± 7,1 |
42 |
84,0 ± 5,2 |
3 |
8,6 ± 4,7 |
3 |
6,0 ± 3,4 |
|
≥2 года |
27 |
77,1 ± 7,1 |
42 |
84,0 ± 5,2 |
8 |
22,9 ± 7,1 |
8 |
16,0 ± 5,2 |
В период 1–2 года у 3 пациентов наблюдали следующие осложнения, был поставлен диагноз – обострение хронического периодонтита. Проведено лечение, пациенты были переведены в III группу.
При наблюдении пациентов I основной группы более двух лет положительная динамика лечения установлена у 27 пациентов (77,1 ± 7,1 %) и подавляющего числа зубов (42 зуба – 84,0 ± 5,2 %). Слизистая оболочка в области опорных зубов бледно-розового цвета, пальпация и перкуссия безболезненны. На рентгенограмме в апикальной части корня изменений не выявлено.
По нашим наблюдениям через 6 месяцев средние значения ЭОД устанавливались в диапазоне 10-12 ± 2 мкА, что близко к показателю физиологического состоянии корневой пульпы. В случаях увеличения показателей ЭОД до и более 25± 1,5 мкА необходимо проводить экстирпацию даже при отсутствии периапикальных изменений (рентгенологическое обследование). Температурная и тактильная пробы отрицательны.
Таким образом, удовлетворительное состояние опорных зубов пациентов I основной группы после витальной ампутации с препаратом «Пульпотек» и протезирования НОК в динамике наблюдения более двух лет наблюдается в 84,0 ± 5,2 % клинических случаях. Некоторое расхождение полученных результатов с данными Григорьевой Н.А., Таирова В.В. [5,12] по применению метода витальной ампутации с препаратом «Пульпотек» при лечении пульпита (84,0–90,3 %) можно объяснить характером морфологических изменений пульпы под воздействием препарата на этапах развития патологического процесса [1, 7, 10].
Результаты наблюдения пациентов II группы представлены в таблице 3. Через 2–3 дня после одонтопрепарирования 1 пациент (1 зуб – 4,16 %) предъявлял жалобы на самопроизвольные ночные боли, проведено адекватное лечение, пациент переведен в III контрольную группу.
Таблица 3
Результаты состояния опорных зубов II группы сравнения пациентов после протезирования НОК
|
Период наблюдения |
Без осложнений |
С осложнениями |
||||||
|
Кол-во человек |
Доля % |
Кол-во зубов |
Доля % |
Кол-во человек |
Доля % |
Кол-во зубов |
Доля % |
|
|
2–3 дня |
19 |
95,0 ± 4,9 |
23 |
95,8 ± 4,1 |
1 |
5,0 ± 4,9 |
1 |
4,2 ± 4,1 |
|
6 месяцев |
18 |
94,7 ± 5,1 |
22 |
95,7 ± 4,4 |
1 |
5,6 ± 5,1 |
1 |
4,3 ± 4,3 |
|
1–2 года |
17 |
94,4 ± 5,4 |
21 |
95,5 ± 4,4 |
1 |
5,6 ± 5,4 |
1 |
4,5 ± 4,4 |
|
≥2 года |
17 |
85,0 ± 8,0 |
21 |
87,5 ± 6,8 |
3 |
15,0 ± 8,0 |
3 |
12,5 ± 6,8 |
Через 6 месяцев на контрольной рентгенограмме у 1 пациента (1 зуб -4,3 ± 4,3 %) был выявлен хронический периодонтит, проведено лечение в соответствии с выявленной патологией. Пациент переведен в III группу, назначен на контрольный осмотр через 6 месяцев.
В период наблюдения 1–2 года 1 пациент (1 зуб – 4,5 ± 4,4 %) обратился с жалобами на постоянную ноющую боль «при нагрузке». Из анамнеза – зуб болел 2 дня, динамика отрицательна. На рентгенограмме выявлен очаг разряжения костной ткани в области верхушки дистального корня 47 с четкими контурами, зуб являлся опорой мостовидного протеза 45, 47. Поставлен диагноз: обострение хронического гранулематозного периодонтита – 47. Проведено лечение. Пациент переведен в III группу.
Положительную динамику во II группе сравнения при сроке наблюдения более двух лет показали 17 пациентов (21 зуб – 87,5 ± 6,8 %). За весь период наблюдения пациенты не предъявляли жалоб, слизистая в области опорных зубов НОК бледно-розового цвета, пальпация и перкуссия безболезненны. На рентгенограмме в периапикальной области опорных зубов изменений не выявлено, ЭОД в пределах нормы 5 – 9 мкА. Температурная и тактильная пробы положительны (разной степени выраженности) у 14 пациентов (18 зубов – 77,8 %), у 3-х пациентов (3 зуба – 22,8 %) реакция на пробы отрицательна, в этих случаях ориентировались на данные рентгенограмм. Примечательно, что у пациентов с отрицательной реакцией на температурную и тактильную пробы показатели ЭОД были в диапазоне нормы.
Таким образом, анализ состояния «витальных» опорных зубов II группы сравнения на этапе повторного ортопедического лечения НОК на литой основе в динамике наблюдения более двух лет показал положительный результат в 87,5 ± 6,8 % клинических случаях, что практически на отличается от результата, установленного у пациентов I группы (84,0 ± 5,2 %), различия не достоверны при уровне значимости р ≤ 0,05.
Анализ результатов лечения пациентов III контрольной группы показал, что в период наблюдения от 1 месяца до 2-х лет осложнений не выявлено.
Заключение
Анализ результатов лечения пациентов несъемными ортопедическими конструкциями на этапе подготовки опорных зубов позволяют сделать некоторые выводы:
- Оценки краевого прилегания искусственных коронок в области шейки опорного зуба и окклюзионных контактов НОК в соответствии с рекомендациями индивидуально-типологического подхода показали их функционально обоснованное расположение, выполненное в соответствии с клиническим протоколом ведения стоматологических пациентов и стандартами лечения при дефектах коронок зубов.
- Результаты применения метода витальной ампутации опорных зубов с препаратом «Пульпотек» при изготовлении несъемных ортопедических конструкций (НОК) в динамике наблюдения более двух лет показали положительные результаты в 84,0 ± 5,2 % клинических случаев, что подтверждает возможность сохранения «витальности» опорных жевательных зубов.
- Полученные положительные результаты применения в клинике метода витальной ампутации опорных зубов с препаратом «Пульпотек», подтвержденные объективными методами исследования: рентгенография, ЭОД-диагностика, температурные и тактильные пробы позволяют рекомендовать применение данного метода как альтернативного в клинической практике.
- Результаты применения в клинической практике «витальных» опорных зубов на этапе повторного ортопедического лечения НОК показали положительный результат в 87,5 ± 6,8 % клинических случаев, что сопоставимо (р ≤ 0,05) с результатами применения метода витальной ампутации с препаратом Пульпотек (84,0 ± 5,2 %) и объективно подтверждает возможность сохранения биологии пульпы опорного зуба на этапах протетического лечения.
Библиографическая ссылка
Шмаков А.М., Данилина Т.Ф., Воробьев А.А., Голубев А.Н. КЛИНИЧЕСКИЕ АСПЕКТЫ СОСТОЯНИЯ ОПОРНЫХ ЗУБОВ НЕСЪЕМНЫХ КОНСТРУКЦИЙ ПОСЛЕ ВИТАЛЬНОЙ АМПУТАЦИИ С ПРЕПАРАТОМ «ПУЛЬПОТЕК» // Современные проблемы науки и образования. – 2017. – № 2.
;
URL: https://science-education.ru/ru/article/view?id=26335 (дата обращения: 22.09.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
7.5.2. Витальная ампутация пульпы
Витальная ампутация пульпы (пульпотомия) откосится к биологическим методам, позволяющим сохранить жизнеспособной корневую пульпу.
Показаниями к витальной ампутации при остром пульпите являются острый серозно-гнойный очаговый пульпит, случайное обнажение пульпы, неэффективность биологического метода, хронический фиброзный пульпит. Частичное удаление пульпы производят также в зубах с несформированными корнями у детей.
Метод применяется для лечения больших и малых коренных зубов. После обработки дезинфицирующими растворами кариозной полости и соседних зубов экскаватором удаляют кариозный дентин, стерильными борами окончательно формируют полость (этот этап можно проводить турбинной бормашиной). Далее обычной бормашиной при 6000—10 000 об/мин удаляют свод полости зуба, коронковую пульпу и расширяют сужение в месте ее перехода в устье каналов. Затем обратноконусовидным бором формируют площадку в устьевой части камеры и одновременно проводят глубокую ампутацию (субтотальная резекция) пульпы. После тщательного гемостаза (губка, капрофер) вместе с опилками дентина накладывают кальмецин, цинк-эвгеноловую пасту под искусственный дентин. При отсутствии болей постоянную пломбу лучше наложить в отсроченные сроки — 3–4 нед (рис. 7.11—7.13).
Рис. 7.11. Наложение Са(ОН)2 при витальной ампутации пульпы (схема).
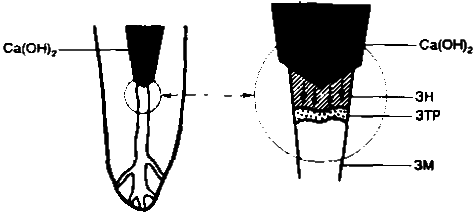
Рис. 7.12. Механизм действия Са(ОН)2 при частичной пульпотомии (схема).
ЗМ — зона метаплазии; ЗН — зона некроза; УТР — зона тканевой реакции.
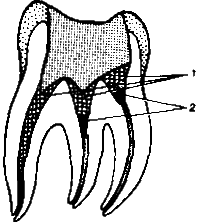
Рис. 7.13. Витальный экстирпационно-ампутационный метод.
1 — ZnOE-паста (эндометазон и др.); 2 — Са(ОН)2-паста.
Читайте также
19. Круговая ампутация
19. Круговая ампутация
Круговая ампутация состоит в том, что все мягкие ткани конечности одним циркулярным движением рассекаются до кости. Если кость перепиливается на том же уровне, то такая ампутация называется гильотинной. Сократительная способность кожи, подкожной
Травматическая ампутация
Травматическая ампутация
Если у ребенка отсечена конечность, палец или часть пальца, не впадайте в панику, а срочно вызовите «скорую». Помните, что хирургическим путем можно приживить отсеченные части тела. Тем временем окажите ребенку
3.14. ТРАВМАТИЧЕСКАЯ АМПУТАЦИЯ
3.14. ТРАВМАТИЧЕСКАЯ АМПУТАЦИЯ
Травматическая ампутация — отторжение части тела (конечности, уха и т. д.) вследствие внешнего механического воздействия.Наиболее принципиальный момент в тактике оказания неотложной помощи базируется на том, что отделенный от тела фрагмент