- Research
- Open Access
- Published:
Diagnostic Pathology
volume 15, Article number: 1 (2020)
Cite this article
-
15k Accesses
-
30 Citations
-
11 Altmetric
-
Metrics details
Abstract
Objective
FNA is a simple, safe, cost-effective and accurate diagnostic tool for the initial screening of patients with thyroid nodules. The aims of this study were to determine the diagnostic utility of FNAC performed in our institution, assess the cytomorphologic features that contribute to diagnostic errors and propose improvement measures.
Methods
A total of 2781 FNACs were included in the study, and 1122 cases were compared with their histological diagnoses. We retrospectively reexamined our discordant (both false-negative and false-positive) cases and performed a systematic review of previous studies on causes of misdiagnoses.
Results
When DC V and DC VI were both considered cytologic-positive, the sensitivity, specificity, positive predictive value (PPV), negative predictive value (NPV) and diagnostic accuracy were 98.3, 30.9, 94.9, 58.3 and 93.5%, respectively. If DC VI was considered cytologic-positive, the sensitivity, specificity, PPV, NPV and diagnostic accuracy of FNAC were 98.0, 84.0, 99.4, 58.3, and 97.5% respectively. The main cause of false-negative diagnoses was sampling error (13/15, 86.7%), while interpretation error led to the majority of the false-positive diagnoses (38/47, 80.9%). Overlapping cytological features in adenomatous hyperplasia, thyroiditis and cystic lesions were the major factors contributing to interpretation errors, while the size and number of nodules may have led to false-negative diagnoses because of heterogeneity and unsampled areas.
Conclusions
The sensitivity and PPV of thyroid FNAC in our institution were higher than those in the published data, while the specificity and NPV were lower. Regarding the FNA category DC V, a frozen section analysis during diagnostic lobectomy is necessary. Multiple passes should be performed in various parts of a large nodule or from different nodules to reduce the risk of false-negative findings. Cytopathologists should strengthen their criteria for the identification of adenomatous hyperplasia, thyroiditis and cystic lesions to avoid false-positive diagnoses. NIFTP has little effect on diagnostic accuracy and the distribution of diagnostic errors.
Introduction
Thyroid nodules are common; most nodules are benign, and approximately 5% of excised nodules are malignant [1]. The main goal of thyroid fine-needle aspiration (FNA) is to identify the nodules that require surgery and decrease the overall incidence of thyroidectomy among patients with benign disease. Fine-needle aspiration cytology (FNAC) is an efficient and reliable means for the evaluation of thyroid nodules and is considered the gold standard for preoperative diagnoses [2,3,4]. At the same time, FNA of thyroid nodules has limitations in that both false-negative and false-positive results can occur [5, 6].
The current study was undertaken to determine the diagnostic utility of FNAC performed in our institution by correlating FNAC results with histological diagnoses. We aimed to retrospectively re-examine our discordant (both false-negative and false-positive) cases, to perform a systematic review of previous studies to assess the cytomorphologic features that contributed to diagnostic errors and to propose improvement measures.
Moreover, the new pathologic entity “noninvasive follicular thyroid neoplasm with papillary-like nuclear features” (NIFTP) has been introduced, but whether this procedure will affect the distribution of diagnostic errors remains uncertain.
Materials and methods
Thyroid FNA cases
Patients who underwent preoperative thyroid FNA between April 2014 and March 2019 at Peking University Cancer Hospital were identified, and their FNA results were compared with surgical pathology findings. The data were retrieved from the electronic medical records. FNAs were performed by surgeons or sonographers either by palpation or via ultrasound guidance without onsite evaluation. The aspirates were prepared as direct smears (hematoxylin-eosin stain) and/or liquid-based cytology (Papanicolaou stain). All cases were initially classified according to the recommended six diagnostic categories (DCs) of the Bethesda system for reporting thyroid cytopathology (TBSRTC), including nondiagnostic or unsatisfactory (ND/UNS; I); benign (B; II); atypia of undetermined significance or follicular lesion of undetermined significance (AUS/FLUS; III); suspicious for follicular neoplasm or follicular neoplasm (SFN/FN; IV); suspicious for malignancy (SM; V); and malignant (M; VI). Adequacy was determined on the basis of the standard Bethesda criteria [7].
The false-negative and false-positive diagnoses
When both DC V and DC VI were considered cytologic-positive (both need surgical excision according to the American Thyroid Association guidelines) [8] and when DC II was considered cytologic-negative, a false-negative diagnosis was defined as a nodule that was benign by FNAC (DC II of TBSRTC) and malignant by final histological examination, and a false-positive diagnosis was defined as a nodule with malignant cytology (DC V and DC VI) and postsurgical histological findings of a nonneoplastic lesion or benign neoplasm.
When indeterminant and nondiagnostic cytological findings were not present, DC VI was considered cytologic-positive, and DC II was considered cytologic-negative, a false-negative diagnosis was defined as a nodule that was benign by FNAC (category II of TBSRTC) and malignant by final histological examination, and a false-positive diagnosis was defined as a case that was positive for DC VI by FNA and had postsurgical histological findings of a nonneoplastic lesion or benign neoplasm.
We divided the misdiagnoses into two categories: ‘specimen problem’, including sampling error (tumor cells were not aspirated) or a suboptimal specimen (‘scant but adequate sampling’ or ‘preparation artifact’), and ‘interpretation error’, meaning there were overdiagnoses or underdiagnoses by cytologists. All of the slides from the false-negative and false-positive FNAs were reexamined, and it was determined whether the misdiagnoses were due to a specimen problem or interpretation error.
Statistical analysis
For “NIFTP=Ca” and “NIFTP≠Ca”, the sensitivity, specificity, positive predictive value (PPV), negative predictive value (NPV) and diagnostic accuracy were assessed.
Statistical analysis was performed using IBM SPSS Statistics (version 20.0). The variables were mainly categorical, and the chi-square test was used. A P value was considered significant when less than 0.05.
Results
Patients
Between April 2014 and March 2019, a total of 2781 thyroid FNACs were reviewed in our institution. Of the 2781 patients, 2109 were female (75.8%), and 672 were male (24.2%). The age range was 15–89 years. For the total 2781 FNACs, the incidences of the six diagnostic categories (I-VI) were as follows: 14.8, 17.1, 15.8, 2.3, 11.6, and 38.5%, respectively.
Postsurgery histological findings of follow-up cases
In the entire study population, 1122 cases had available histological correlation data, of which 132 cases (11.8%) had nonneoplastic lesions, 17 cases (1.5%) had benign neoplasms, 969 cases (86.4%) had malignant neoplasms, and 4 cases (0.4%) had NIFTP. The FNA results were compared with the corresponding histological diagnoses (Table 1).
Full size table
The diagnostic utility of TBSRTC
For “NIFTP=Ca”, when DC V and DC VI both indicated positive findings (both need surgical excision according to the American Thyroid Association guidelines [8]), the sensitivity, specificity, PPV, NPV and diagnostic accuracy were 98.3, 30.9, 94.9, 58.3 and 93.5%, respectively. If DC VI was considered cytologic-positive, the sensitivity, specificity, PPV, NPV, and diagnostic accuracy of FNAC were 98.0, 84.0, 99.4, 58.3, and 97.5%, respectively.
For “NIFTP≠Ca”, when DC V and DC VI were both considered positive findings, the sensitivity, specificity, PPV, NPV and diagnostic accuracy were 98.4, 31.4, 94.8, 61.1 and 93.5%, respectively. If DC VI was considered cytologic-positive, the sensitivity, specificity, PPV, NPV and diagnostic accuracy were 98.1, 81.5, 99.3, 61.1, and 97.5%, respectively.
NIFTP does not affect diagnostic accuracy or notably influence the distribution of diagnostic errors.
Analysis of the misdiagnosed cases
When DC V and DC VI were both considered cytologic-positive, there were 62 misdiagnosed cases, including 15 false-negative and 47 false-positive cases. However, if DC VI was considered cytologic-positive, there were only 19 misdiagnosed cases, including 15 false-negative and 4 false-positive cases.
We performed a retrospective review of the 62 false-negative and false-positive cases and found that 23 (38.1%) cases were due to specimen problem and 39 (61.9%) cases resulted from interpretation error. The 23 cases with specimen problems comprised 13 sampling errors and 10 suboptimal specimens. The main cause of the false-negative diagnoses was sampling error (13/15, 86.7%), while interpretation error led to most of the false-positive diagnoses (38/47, 80.9%). The analysis of the misdiagnosed cases is shown in Table 2.
Full size table
Analysis of the false-negative cases
In a review of the 14 false-negative cases resulting from specimen problems, the findings demonstrated that the following factors may have contributed: papillary thyroid microcarcinoma (PTMC) (n = 6); thyroid cancer in patients with multinodular goiter (n = 4); diffuse fibrosis (n = 2); and nonspecific factors (n = 2).
Only one false-negative diagnosis was due to interpretation error; the postoperative histopathologic diagnosis of this case was follicular variant of papillary thyroid carcinomas (FVPTC), while cytopathologic evaluation result indicated a benign tumor. The analysis of the false-negative cases is presented in Table 3.
Full size table
Analysis of the false-positive cases
When DC V and DC VI were both considered cytologic-positive, 47 of our patients had false-positive diagnoses. Thirty-eight (80.9%) false-positive diagnoses were due to interpretation errors, and the postoperative histopathologic diagnoses of these cases were benign lesions with features mimicking or suggestive of a neoplasm including adenomatous hyperplasia (n = 17), thyroiditis (n = 12), and cystic lesions (n = 9). A suboptimal specimen is the second most common contributor to the false-positive rate. In this study, our data showed that six cases of thyroiditis, two cases of goiter with diffuse fibrosis and one case of PTMC were all misdiagnosed as PTC due to overlapping cytological features. The analysis of the false-positive cases is presented in Table 4.
Full size table
Regarding positive findings for DC VI, there were a total of 4 false-positive diagnoses, including adenomatous hyperplasia (n = 2) and cystic lesions (n = 2).
Discussion
The diagnostic utility of TBSRTC
FNA is a simple, safe, cost-effective and accurate diagnostic tool for the initial screening of patients with thyroid nodules [8,9,10]. The aim of FNA is to identify neoplastic nodules for surgical removal while avoiding surgical intervention for nonneoplastic lesions. In our study, when DC V and DC VI were both considered cytologic-positive, the sensitivity, specificity, PPV, NPV and diagnostic accuracy were 98.3, 30.9, 94.9, 58.3 and 93.5%, respectively. If DC VI was considered cytologic-positive, the sensitivity, specificity, PPV, NPV and diagnostic accuracy of FNAC were 98.0, 84.0, 99.4, 58.3, and 97.5%. Therefore, a key point of our study is that DC V is not highly reliable for the diagnosis of malignancy, and when excluding this category, the diagnostic accuracy and especially the specificity, increase. Therefore, for cytological diagnoses of DC V, a frozen section analysis during diagnostic lobectomy is necessary. The PPV and diagnostic accuracy all exceeded 90.0%, indicating that thyroid FNA is an important part of the preoperative diagnosis.
It is well known that thyroid FNA derives much of its clinical value from its ability to reliably enable the identification of benign thyroid nodules and its low false-negative rate, which enables surgeons to use FNA as a reliable test for guiding operative decision-making; thus, the lower the false-negative rate is, the more valuable thyroid FNA will be. Each category of the TBSRTC has an implied cancer risk, which ranges from 0 to 3% for the “benign” category to virtually 100% for the “malignant” category [7]. The false-negative rates of FNA for thyroid nodules reported by most studies are less than 5% [11,12,13,14,15,16]. However, higher rates (varying from 7.5 to 21%) have also been published in other study series [17,18,19,20,21,22]. In the present study, the false-negative rate (1.7%) was lower than those of reported studies, demonstrating that our negative thyroid FNA results were fairly reliable. However, the relatively low NPV (58.3%) showed that despite a thyroid nodule being initially diagnosed as benign by FNA, it may have malignant potential. Moreover, it is noteworthy that the categorization of cases at DC I or DC II does not mean “negative for malignancy”, and these patients should undergo regular, close follow-up or diagnostic lobectomy if the clinician thinks it is possible that the tumor is malignant. We acknowledge that the NPV data are more informative because most cytologically benign thyroid nodules do not require surgery.
Analysis of the false-negative cases
In our study, most false-negative diagnoses were caused by specimen problems (87.5%, 14/16), and 6 of 14 cases had PTMC with a resultant sampling of adjacent normal tissue. Papillary thyroid microcarcinoma (PTMC) is defined by the World Health Organization (WHO) as a PTC whose longest diameter measures ≤1.0 cm and that is found incidentally [23]. As previous studies had noted, PTCs measuring less than 1 cm in diameter are usually incidental and discounted as false-negative by some pathologists [24,25,26,27]. In fact, in some studies, the most common cause of a false-negative diagnosis by FNA is the presence of an unsampled microcarcinoma in the setting of an adenomatous goiter [15, 28]. Notably, thyroids with large nodules may harbor microcarcinomas within the nodule; moreover, once a nodule reaches a certain size, it may be difficult to precisely sample the entire nodule [29], and an increased false-negative rate for larger nodules has been reported by some authors [27, 30,31,32,33]. Several researchers have reported false-negative rates as high as 17 to 19.3% for thyroid nodules ≥3 to 4 cm [19, 20]. However, this concept had been challenged by other reports showing that a large nodule size neither diminishes the accuracy of FNA nor increases the risk of malignancy within the aspirated nodule [34, 35]. We support the former viewpoint for the following two reasons: first, nodule heterogeneity has been revealed to be one of the underlying causes of misdiagnoses, which may explain the difficulties in evaluating these nodules by traditional cytologic methods [32], and second, it should be noted that the number of patients undergoing surgery in the latter series with the opposing view (n = 145 and n = 127) may not have been sufficient to demonstrate the significant effect of nodule size, even if one existed.
Another factor of great concern regarding false-negative diagnoses is the number of nodules, and sampling error may occur when the cells captured by the needle are not from the targeted nodule. On the basis of reviewing the 4 false-negative cases with multiple nodules in our study, we found that a benign nodule was located preoperatively, while the hidden nodule in the tumor was missed. Studies have demonstrated the high incidence of malignancy in patients with multinodular goiter compared to the general population [36] and that the presence of multiple nodules can hamper the evaluation of the entire thyroid [37]. Therefore, false-negative results may arise due to heterogeneity within the targeted nodule or among diverse nodules, so multiple passes should be performed in various parts of a large nodule or from different nodules to reduce the risk of false-negative findings owing to heterogeneity.
Our data suggest that interpretation error was not the major cause of false-negative diagnoses (n = 1). We found only one case of a FVPTC that was classified as benign by cytopathologic evaluation. Previous authors have also noted FVPTC to be an important factor in false-negative thyroid FNA results, and the value of thyroid FNA is limited by its inability to distinguish follicular lesions reliably [16, 38,39,40,41]. Histopathologic features of FVPTC tend to overlap with those of follicular neoplasms, hyperplastic adenomatoid nodules in goiter or even lymphocytic thyroiditis, as the characteristic nuclear features often present with subtle nuclear changes. In addition, nodule heterogeneity is also a particular problem with FNA of FVPTC, whose histological diagnoses of malignancy may be made in accordance with nuclear features of PTC while the features present only focally in the nodule. As a result, this tumor is frequently misinterpreted as a follicular neoplasm or an adenomatoid nodule. We acknowledge that for these follicular lesions, cytopathology is a screening tool rather than a diagnostic test and that the main goal of cytopathology is not to establish an absolute diagnosis but to determine the correct management for the patient. Şule Canberk et al. [6] have also emphasized that remembering three “As” could prevent misinterpretations and enable better clinical management: be aware of the limits of cytomorphology; be awake to the presence of sheets/macrofollicles, abundant colloid, lymphocytes, and obscuring blood; and avoid down-grading nuclear atypia.
Analysis of the false-positive cases
The 47 thyroid FNACs with a histopathology-proven false-positive diagnosis demonstrated that the following were the major contributing factors to false-positive cytologic diagnoses: adenomatous hyperplasia, thyroiditis and cystic lesions.
Our data suggested that hyperplastic and adenomatoid nodules represented the most significant pitfall in thyroid FNAs, in which these types of pathology can be misinterpreted as suspicious for PTC or PTC. Benign thyroid hyperplastic nodules typically show follicular epithelial cells with small, round, dark nuclei in a honeycomb arrangement. However, focal nuclear atypia that can be mistaken for PTC, including grooves, an oval shape, chromatin clearing, and overlapping, have been reported in hyperplastic nodules, which leads to diagnostic difficulties [42, 43]. It is worth mentioning that benign thyroid nodules with papillary hyperplasia can pose a diagnostic challenge not only in cytology but also in surgical pathology by mimicking classical PTC [44,45,46,47]. Marc P et al. [42] have underscored that benign thyroid nodules with papillary hyperplasia should be considered when a FNA reveals papillary structures with sparse nuclear features of PTC or features that are mixed with an otherwise benign-appearing follicular component. Other researchers have stressed that nuclear overlapping and crowding is a rare finding in specimens of benign thyroid hyperplasia and that the presence of abundant loose or watery colloid can prevent overdiagnoses by cytopathologists [48, 49].
Previous studies have demonstrated that thyroiditis is one of the most common factors in the false-positive diagnosis of PTC [28, 43, 50,51,52]. We believe that the serious overlap in morphological features between PTC in chronic lymphocytic thyroiditis and pure thyroiditis can pose a challenge for the cytopathologist, and even an experienced cytopathologist may be uncertain about the diagnosis between these two entities. In our experience, 18 of the 47 false-positive cases were thyroiditis, including 9 cases of granulomatous thyroiditis and 4 cases of Hashimoto’s thyroiditis. Diagnostic traps in the cytological evaluation of thyroiditis vary depending on the stage of the disease. The ‘cellular stage’ is composed of a proliferation of oncocytes, and an oncocytic change may lead to some nuclear atypia: nuclear enlargement, fine chromatin texture, prominent nuclear membranes and macronucleoli. Occasional nuclear grooves or pseudoinclusions and a paucity of background lymphocytes can lead to overdiagnoses of PTC. In contrast, the ‘fibrotic stage’ is widely fibrotic, and sclerosing and may yield few cells upon FNA. However, squamous metaplasia of thyroid follicular epithelial cells may be misinterpreted as suspicious for malignancy. In such cases, scanty cellularity can be considered worrisome in the case of the presence of some atypical cells suggesting PTC [6, 53, 54]. There are some key diagnostic clues that can help distinguish between reactive nuclear changes and PTC in chronic lymphocytic thyroiditis. The reactive follicular epithelium in chronic lymphocytic thyroiditis is usually adjacent to the inflammatory infiltrate and with focal nuclear atypia showing some but not all features of PTC [53, 55]. Identifying the multinucleated giant cells, epithelioid histiocytes, and fibrotic stromal fragments in the complex background created by acute-chronic inflammation and debris can improve the sensitivity for the diagnosis of granulomatous thyroiditis [56,57,58]. However, it should be noted that the presence of multinucleated giant cells does not rule out the diagnosis of thyroid cancer. The diagnosis of granuloma must be based on careful observation of all sections and the absence of thyroid cancer cells.
In evaluations of cystic nodules, the role of FNAC is limited, and false-negative diagnoses of malignant cysts are well documented [20, 59,60,61,62,63]. However, only a few authors have emphasized that atypical cyst-lining cells may produce false-positive cytologic results, and few have fully demonstrated the cytologic and histologic features of atypical cyst-lining cells [5, 61]. Our study found that 9 cases of benign cystic lesions were misdiagnosed as suspicious for PTC, and we retrospectively scrutinized the smears. Consistent with the opinion of Faquin et al. [61], the “atypical” cells demonstrated a cytomorphologic spectrum from spindle, elongated cells to polygonal, epithelioid cells with nuclear enlargement, nuclear grooves, fine chromatin, and distinct nucleoli while lacking nuclear crowding, such as intranuclear pseudoinclusions, and the papillary architecture of cystic papillary carcinomas. Malheiros et al. [5] have also emphasized that if atypical features are seen in smears from those cystic lesions with a paucicellular background, the diagnosis of PTC should be made with great caution only if we find unequivocally nuclear features of PTC. Accordingly, we recommend that accurate identification of atypical cyst-lining cells and their background is crucial to distinguish the benign nature of cystic thyroid nodules and avoid unnecessary operations.
Intraoperative frozen examination in misdiagnosed cases
For DC I, DC II and indeterminant cytologic diagnoses, if the clinician still suspects malignancy, intraoperative frozen examination is helpful to determine the nature and scope of the operation. At our institution, 54 of the 62 misdiagnosed cases had frozen sections; among those cases, 11 (20.4%) had inconclusive frozen section results. It is important to note that among the false-positive cases, 5 cases were suspicious for PTC, and one case was diagnosed as PTC based on the frozen section analysis. Massimo et al. [64] explained that there are two main limitations for frozen section analysis. First, the quality of the specimen obtained for a frozen section is lower than that obtained during routine histopathological examination. Second, the single frozen section obtained may not be representative of the lesion as a whole. Thus, we must acknowledge that it is difficult to achieve an accurate diagnosis by FNAC for some cases.
Conclusions
The sensitivity and PPV of thyroid FNAC in our institution were higher than those of other institutions, while the specificity and NPV were lower. Specimen problems were the main causes of false-negative diagnoses, while interpretation error led to most of the false-positive diagnoses. Multiple passes should be performed in various parts of a large nodule or in different nodules to reduce the false-negative rate due to specimen problems. Cytopathologists should strengthen their criteria for the identification of adenomatous hyperplasia, thyroiditis and cystic lesions to avoid false-positive diagnoses due to interpretation errors. NIFTP does not affect the diagnostic accuracy or notable influence the distribution of diagnostic errors.
Availability of data and materials
The datasets used and/or analyzed during the current study are available from the corresponding author on reasonable request.
Abbreviations
- AUS/FLUS:
-
Atypia of undetermined significance or follicular lesion of undetermined significance
- DC:
-
Diagnostic categories
- FNA:
-
Fine-needle aspiration
- FNAC:
-
Thyroid fine-needle aspiration cytology
- ND/UNS:
-
Nondiagnostic or Unsatisfactory
- NIFTP:
-
Non-invasive follicular thyroid neoplasm with papillary-like nuclear features
- NPV:
-
Negative predictive value
- PPV:
-
Positive predictive value
- PTC:
-
Papillary thyroid carcinoma
- PTMC:
-
Papillary thyroid microcarcinoma
- SFN/FN:
-
Suspicious for follicular neoplasm or Follicular neoplasm
- SM:
-
Suspicious for malignancy
- TBSRTC:
-
The Bethesda System for Reporting Thyroid Cytology
References
-
Hegedus L, Bonnema SJ, Bennedbaek FN. Management of simple nodular goiter: current status and future perspectives. Endocr Rev. 2003;24(1):102–32.
Article
PubMedGoogle Scholar
-
Tamhane S, Gharib H. Thyroid nodule update on diagnosis and management. Clin Diabetes Endocrinol. 2016;2:17.
Article
PubMed
PubMed CentralGoogle Scholar
-
Cramer H. Fine-needle aspiration cytology of the thyroid: an appraisal. Cancer. 2000;90(6):325–9.
Article
CAS
PubMedGoogle Scholar
-
Sheffield BS, Masoudi H, Walker B, Wiseman SM. Preoperative diagnosis of thyroid nodules using the Bethesda system for reporting thyroid cytopathology: a comprehensive review and meta-analysis. Expert Rev Endocrinol Metab. 2014;9(2):97–110.
Article
CAS
PubMedGoogle Scholar
-
Malheiros DC, Canberk S, Poller DN, Schmitt F. Thyroid FNAC: Causes of false-positive results. Cytopathology. 2018;29(5):407–17.
Article
CAS
PubMedGoogle Scholar
-
Canberk S, Firat P, Schmitt F. Pitfalls in the cytological assessment of thyroid nodules. Turk Patoloji Derg. 2015;31(Suppl 1):18–33.
PubMed
Google Scholar
-
Cibas ES, Ali SZ. The 2017 Bethesda system for reporting thyroid cytopathology. Thyroid. 2017;27(11):1341–6.
Article
PubMedGoogle Scholar
-
Haugen BR, Alexander EK, Bible KC, Doherty GM, Mandel SJ, Nikiforov YE, et al. 2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid Cancer: the American Thyroid Association guidelines task force on thyroid nodules and differentiated thyroid Cancer. Thyroid. 2016;26(1):1–133 20,34,51.
Article
PubMed
PubMed CentralGoogle Scholar
-
Danese D, Sciacchitano S, Farsetti A, Andreoli M, Pontecorvi A. Diagnostic accuracy of conventional versus sonography-guided fine-needle aspiration biopsy of thyroid nodules. Thyroid. 1998;8(1):15–21.
Article
CAS
PubMedGoogle Scholar
-
Carmeci C, Jeffrey RB, McDougall IR, Nowels KW, Weigel RJ. Ultrasound-guided fine-needle aspiration biopsy of thyroid masses. Thyroid. 1998;8(4):283–9.
Article
CAS
PubMedGoogle Scholar
-
Bakhos R, ., Selvaggi SM, Dejong S, ., Gordon DL, Pitale SU, Herrmann M, ., et al. Fine-needle aspiration of the thyroid: rate and causes of cytohistopathologic discordance. Diagn Cytopathol 2015;23(4):233–237.
Article
Google Scholar
-
Bongiovanni M, Spitale A, Faquin WC, Mazzucchelli L, Baloch ZW. The Bethesda system for reporting thyroid cytopathology: a meta-analysis. Acta Cytol. 2012;56(4):333–9.
Article
PubMedGoogle Scholar
-
Gul K, Ersoy R, Dirikoc A, Korukluoglu B, Ersoy PE, Aydin R, et al. Ultrasonographic evaluation of thyroid nodules: comparison of ultrasonographic, cytological, and histopathological findings. Endocrine. 2009;36(3):464–72.
Article
CAS
PubMedGoogle Scholar
-
Lee YH, Lee NJ, Kim JH, Suh SI, Kim TK, Song JJ. Sonographically guided fine needle aspiration of thyroid nodule: discrepancies between cytologic and histopathologic findings. J Clin Ultrasound. 2008;36(1):6–11.
Article
PubMedGoogle Scholar
-
Mekel M, Gilshtein H, Al-Kurd A, Bishara B, Krausz MM, Freund HR, et al. Negative fine-needle aspiration in patients with goiter: should we doubt it? World J Surg. 2016;40(1):124–8.
Article
PubMedGoogle Scholar
-
Wu HH, Jones JN, Osman J. Fine-needle aspiration cytology of the thyroid: ten years experience in a community teaching hospital. Diagn Cytopathol. 2006;34(2):93–6.
Article
PubMedGoogle Scholar
-
Bohacek L, Milas M, Mitchell J, Siperstein A, Berber E. Diagnostic accuracy of surgeon-performed ultrasound-guided fine-needle aspiration of thyroid nodules. Ann Surg Oncol. 2012;19(1):45–51.
Article
PubMedGoogle Scholar
-
Lew JI, Snyder RA, Sanchez YM, Solorzano CC. Fine needle aspiration of the thyroid: correlation with final histopathology in a surgical series of 797 patients. J Am Coll Surg. 2011;213(1):188–94.
Article
PubMedGoogle Scholar
-
McCoy KL, Jabbour N, Ogilvie JB, Ohori NP, Carty SE, Yim JH. The incidence of cancer and rate of false-negative cytology in thyroid nodules greater than or equal to 4 cm in size. Surgery. 2007;142(6):837–44 discussion 44 e1–3.
Article
PubMedGoogle Scholar
-
Meko JB, Norton JA. Large cystic/solid thyroid nodules: a potential false-negative fine-needle aspiration. Surgery. 1995;118(6):996–1003 discussion −4.
Article
CAS
PubMedGoogle Scholar
-
Richmond BK, Rudy J, Benny C, Adam U, Zachary AR, William M, et al. False-negative results with the Bethesda system of reporting thyroid cytopathology: predictors of malignancy in thyroid nodules classified as benign by cytopathologic evaluation. Am Surg. 2014;80(8):811–6.
PubMed
PubMed CentralGoogle Scholar
-
Yeh MW, Demircan O, Ituarte P, Clark OH. False-negative fine-needle aspiration cytology results delay treatment and adversely affect outcome in patients with thyroid carcinoma. Thyroid. 2004;14(3):207–15.
Article
PubMedGoogle Scholar
-
Lloyd RV, Osamura RY, Kloppel G, Rosai J. WHO classification of tumours: pathology and genetics of tumours of endocrine organs. 4th ed. Lyon: IARC; 2017.
Google Scholar
-
Mehanna R, Murphy M, McCarthy J, O’Leary G, Tuthill A, Murphy MS, et al. False negatives in thyroid cytology: impact of large nodule size and follicular variant of papillary carcinoma. Laryngoscope. 2013;123(5):1305–9.
Article
PubMedGoogle Scholar
-
Raab SS, Grzybicki DM, Sudilovsky D, Balassanian R, Janosky JE, Vrbin CM. Effectiveness of Toyota process redesign in reducing thyroid gland fine-needle aspiration error. Am J Clin Pathol. 2006;126(4):585–92.
Article
PubMedGoogle Scholar
-
Giles WH, Maclellan RA, Gawande AA, Ruan DT, Alexander EK, Moore FD Jr, et al. False negative cytology in large thyroid nodules. Ann Surg Oncol. 2015;22(1):152–7.
Article
PubMedGoogle Scholar
-
Pinchot SN, Hatem AW, Sarah S, Rebecca S, Herbert C. Accuracy of fine-needle aspiration biopsy for predicting neoplasm or carcinoma in thyroid nodules 4 cm or larger. Arch Surg. 2009;144(7):649–55.
Article
PubMed
PubMed CentralGoogle Scholar
-
Ylagan LR, Farkas T, Dehner LP. Fine needle aspiration of the thyroid: a cytohistologic correlation and study of discrepant cases. Thyroid. 2004;14(1):35–41.
Article
PubMedGoogle Scholar
-
Yu XM, Patel PN, Chen H, Sippel RS. False-negative fine-needle aspiration of thyroid nodules cannot be attributed to sampling error alone. Am J Surg. 2012;203(3):331–4 discussion 4.
Article
PubMedGoogle Scholar
-
Campbell MJ, Seib CD, Candell L, Gosnell JE, Duh QY, Clark OH, et al. The underestimated risk of cancer in patients with multinodular goiters after a benign fine needle aspiration. World J Surg. 2015;39(3):695–700.
Article
PubMedGoogle Scholar
-
McHenry CR, Huh ES, Machekano RN. Is nodule size an independent predictor of thyroid malignancy? Surgery. 2008;144(6):1062–8 discussion 8-9.
Article
PubMedGoogle Scholar
-
Siddiqui MA, Griffith KA, Michael CW, Pu RT. Nodule heterogeneity as shown by size differences between the targeted nodule and the tumor in thyroidectomy specimen: a cause for a false-negative diagnosis of papillary thyroid carcinoma on fine-needle aspiration. Cancer. 2008;114(1):27–33.
Article
PubMedGoogle Scholar
-
Smith JJ, Chen X, Schneider DF, Broome JT, Sippel RS, Chen H, et al. Cancer after thyroidectomy: a multi-institutional experience with 1,523 patients. J Am Coll Surg. 2013;216(4):571–7 discussion 7-9.
Article
PubMedGoogle Scholar
-
Porterfield JR Jr, Grant CS, Dean DS, Thompson GB, Farley DR, Richards ML, et al. Reliability of benign fine needle aspiration cytology of large thyroid nodules. Surgery. 2008;144(6):963–8 discussion 8-9.
Article
PubMedGoogle Scholar
-
Shrestha M, Crothers BA, Burch HB. The impact of thyroid nodule size on the risk of malignancy and accuracy of fine-needle aspiration: a 10-year study from a single institution. Thyroid. 2012;22(12):1251–6.
Article
PubMedGoogle Scholar
-
Luo J, McManus C, Chen H, Sippel RS. Are there predictors of malignancy in patients with multinodular goiter? J Surg Res. 2012;174(2):207–10.
Article
PubMedGoogle Scholar
-
Rios A, Rodriguez JM, Galindo PJ, Montoya M, Tebar FJ, Sola J, et al. Utility of fine-needle aspiration for diagnosis of carcinoma associated with multinodular goitre. Clin Endocrinol. 2004;61(6):732–7.
Article
Google Scholar
-
Baloch ZW, Fleisher S, LiVolsi VA, Gupta PK. Diagnosis of “follicular neoplasm”: a gray zone in thyroid fine-needle aspiration cytology. Diagn Cytopathol. 2002;26(1):41–4.
Article
PubMedGoogle Scholar
-
Faquin WC. Diagnosis and reporting of follicular-patterned thyroid lesions by fine needle aspiration. Head Neck Pathol. 2009;3(1):82–5.
Article
PubMed
PubMed CentralGoogle Scholar
-
Gallagher J, Oertel YC, Oertel JE. Follicular variant of papillary carcinoma of the thyroid: fine-needle aspirates with histologic correlation. Diagn Cytopathol. 1997;16(3):207–13.
Article
CAS
PubMedGoogle Scholar
-
Sangalli G, Serio G, Zampatti C, Bellotti M, Lomuscio G. Fine needle aspiration cytology of the thyroid: a comparison of 5469 cytological and final histological diagnoses. Cytopathology. 2010;17(5):245–50.
Article
Google Scholar
-
Pusztaszeri MP, Krane JF, Cibas ES, Daniels G, Faquin WC. FNAB of benign thyroid nodules with papillary hyperplasia: a cytological and histological evaluation. Cancer Cytopathol. 2014;122(9):666–77.
Article
PubMedGoogle Scholar
-
Baloch ZW, LiVolsi VA. Current role and value of fine-needle aspiration in nodular goitre. Best Pract Res Clin Endocrinol Metab. 2014;28(4):531–44.
Article
PubMedGoogle Scholar
-
Baloch ZW, LiVolsi VA. Cytologic and architectural mimics of papillary thyroid carcinoma. Diagnostic challenges in fine-needle aspiration and surgical pathology specimens. Am J Clin Pathol. 2006;125(Suppl):S135–44.
PubMed
Google Scholar
-
Mahajan A, Lin X, Nayar R. Thyroid Bethesda reporting category, ‘suspicious for papillary thyroid carcinoma’, pitfalls and clues to optimize the use of this category. Cytopathology. 2013;24(2):85–91.
Article
CAS
PubMedGoogle Scholar
-
Mai KT, Landry DC, Thomas J, Burns BF, Commons AS, Yazdi HM, et al. Follicular adenoma with papillary architecture: a lesion mimicking papillary thyroid carcinoma. Histopathology. 2001;39(1):25–32.
Article
CAS
PubMedGoogle Scholar
-
Powari M, ., John A, St Jones H. Are all thyroid papillae malignant? An unusual pitfall in FNAC. Cytopathology Official Journal of the British Society for Clinical Cytology 2010;18(2):120–2.
Article
Google Scholar
-
Faquin WC. The thyroid gland: recurring problems in histologic and cytologic evaluation. Arch Pathol Lab Med. 2008;132(4):622–32.
PubMed
Google Scholar
-
Faser CR, Marley EF, Oertel YC. Papillary tissue fragments as a diagnostic pitfall in fine-needle aspirations of thyroid nodules. Diagn Cytopathol. 1997;16(5):454–9.
Article
CAS
PubMedGoogle Scholar
-
Junik R, Juraniec O, Pypkowski J, Krymer A, Marszalek A. A difficult diagnosis: a case report of combined Riedel’s disease and fibrosing Hashimoto’s thyroiditis. Endokrynol Pol. 2011;62(4):351–6.
PubMed
Google Scholar
-
Kollur SM, El Sayed S, El Hag IA. Follicular thyroid lesions coexisting with Hashimoto’s thyroiditis: incidence and possible sources of diagnostic errors. Diagn Cytopathol. 2003;28(1):35–8.
Article
PubMedGoogle Scholar
-
Macdonald L, Yazdi HM. Fine needle aspiration biopsy of Hashimoto’s thyroiditis — sources of diagnostic error. Acta Cytol. 1999;43(3):400–6.
Article
CAS
PubMedGoogle Scholar
-
Harvey AM, Truong LD, Mody DR. Diagnostic pitfalls of Hashimoto’s/lymphocytic thyroiditis on fine-needle aspirations and strategies to avoid overdiagnosis. Acta Cytol. 2012;56(4):352–60.
Article
PubMedGoogle Scholar
-
Yi KI, Ahn S, Park DY, Lee JC, Lee BJ, Wang SG, et al. False-positive cytopathology results for papillary thyroid carcinoma: a trap for thyroid surgeons. Clin Otolaryngol. 2017;42(6):1153–60.
Article
PubMedGoogle Scholar
-
Baloch ZW, Livolsi VA. Diagnostic dilemmas in thyroid pathology: follicular variant of papillary thyroid carcinoma and classic papillary thyroid carcinoma arising in lymphocytic thyroiditis. Ajsp Reviews & Reports. 2003;8(1):47–56.
Google Scholar
-
Garcia Solano J, Gimenez Bascunana A, Sola Perez J, Campos Fernandez J, Martinez Parra D, Sanchez Sanchez C, et al. Fine-needle aspiration of subacute granulomatous thyroiditis (De Quervain’s thyroiditis): a clinico-cytologic review of 36 cases. Diagn Cytopathol. 1997;16(3):214–20.
Article
CAS
PubMedGoogle Scholar
-
Hoang TD, Mai VQ, Clyde PW, Shakir MK. Simultaneous occurrence of subacute thyroiditis and Graves’ disease. Thyroid. 2011;21(12):1397–400.
Article
PubMedGoogle Scholar
-
Shabb NS, Tawil A, Gergeos F, Saleh M, Azar S. Multinucleated giant cells in fine-needle aspiration of thyroid nodules: their diagnostic significance. Diagn Cytopathol. 1999;21(5):307–12.
Article
CAS
PubMedGoogle Scholar
-
Al-Ashaa Y, Hefny AF, Joshi S, Abu-Zidan FM. Papillary thyroid carcinoma presenting as a lateral neck cyst. Afr Health Sci. 2011;11(2):296–300.
CAS
PubMed
PubMed CentralGoogle Scholar
-
Fadda G, Mulè A, Rufini V, Ardito G, Revelli L, Fiorino MC, et al. Cystic medullary thyroid carcinoma: report of a case with morphological and clinical correlations. Endocr Pathol. 2000;11(4):373–7.
Article
PubMedGoogle Scholar
-
Faquin WC, Cibas ES, Renshaw AA. “atypical” cells in fine-needle aspiration biopsy specimens of benign thyroid cysts. Cancer. 2005;105(2):71–9.
Article
PubMedGoogle Scholar
-
Jaffar R, Mohanty SK, Khan A, Fischer AH. Hemosiderin laden macrophages and hemosiderin within follicular cells distinguish benign follicular lesions from follicular neoplasms. Cytojournal. 2009;6:3.
Article
PubMed
PubMed CentralGoogle Scholar
-
Renshaw AA. “Histiocytoid” cells in fine-needle aspirations of papillary carcinoma of the thyroid: frequency and significance of an under-recognized cytologic pattern. Cancer. 2002;96(4):240–3.
Article
PubMedGoogle Scholar
-
Bongiovanni M, Papadakis GE, Rouiller N, Marino L, Lamine F, Bisig B, et al. The Bethesda system for reporting thyroid cytopathology explained for practitioners: frequently asked questions. Thyroid. 2018;28(5):556–65.
Article
PubMedGoogle Scholar
Download references
Acknowledgements
Not applicable.
Author information
Authors and Affiliations
-
Key laboratory of Carcinogenesis and Translational Research (Ministry of Education), Department of Pathology, Peking University Cancer Hospital and Institute, Beijing, 100142, China
Yanli Zhu & Wenhao Ren
-
Key laboratory of Carcinogenesis and Translational Research (Ministry of Education), Department of Head and Neck Surgery, Peking University Cancer Hospital and Institute, Beijing, 100142, China
Yuntao Song & Guohui Xu
-
Key laboratory of Carcinogenesis and Translational Research (Ministry of Education), Department of Ultrasound, Peking University Cancer Hospital and Institute, Beijing, 100142, China
Zhihui Fan
Authors
- Yanli Zhu
You can also search for this author in
PubMed Google Scholar - Yuntao Song
You can also search for this author in
PubMed Google Scholar - Guohui Xu
You can also search for this author in
PubMed Google Scholar - Zhihui Fan
You can also search for this author in
PubMed Google Scholar - Wenhao Ren
You can also search for this author in
PubMed Google Scholar
Contributions
Yan-li Zhu initiated the study and wrote the manuscript. Wen-hao Ren collected all data and revised the manuscript. Yan-li Zhu and Wen-hao Ren reviewed all slides. Yuntao Song and Guohui Xu performed the fine needle aspiration as the surgeons, Zhihui Fan performed the fine needle aspiration as a sonographer. All authors have read and approved the final version of the manuscript.
Corresponding author
Correspondence to
Wenhao Ren.
Ethics declarations
Ethics approval and consent to participate
All patient samples and clinical data using were approved by the Ethics committee of the Peking University Cancer Hospital and the exemption from informed consent was approved as well.
Consent for publication
Not applicable.
Competing interests
The authors declare that they have no competing interest.
Additional information
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
Zhu, Y., Song, Y., Xu, G. et al. Causes of misdiagnoses by thyroid fine-needle aspiration cytology (FNAC): our experience and a systematic review.
Diagn Pathol 15, 1 (2020). https://doi.org/10.1186/s13000-019-0924-z
Download citation
-
Received:
-
Accepted:
-
Published:
-
DOI: https://doi.org/10.1186/s13000-019-0924-z
Keywords
- Thyroid
- Fine-needle aspiration cytology (FNAC)
- False-negative
- False-positive
- Noninvasive follicular thyroid neoplasm with papillary-like nuclear features (NIFTP)
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Вершинина С.С.
1
Усов В.В.
1
Рева И.В.
1, 2
1 ДВФУ, Школа Биомедицин, ФГАОУ ВО «Дальневосточный федеральный университет»
2 Международный медицинский научно-образовательный центр
Для проведения цитологического исследования щитовидной железы выполняется тонкоигольная аспирационная биопсия (ТАБ). Однако, при некоторых узлах, особенно кистозных, даже повторные ТАБ могут оставаться неинформативными, а злокачественный процесс может быть не диагностирован. Иногда в случае получения заключения «неинформативное исследование» врач может порекомендовать повторную процедуру. Принято считать, что излишек крови в мазке способен отрицательно повлиять на достоверность результата. С целью совершенствования диагностики аспиратов при ТАБ щитовидной железы был проведён анализ цитологической картины с учётом характеристики форменных элементов крови, когда выдавалось заключение «неинформативное исследование». Наибольший интерес в мазках вызывает картина морфологических изменений эритроцитов. Наличие большого количества эритроцитов в аспирате свидетельствует не только о риске малигнизации, но также может указать на связь патологии щитовидной железы с патологическими процессами, происходящими в других органах и системах. Проявление эндокринной патологии щитовидной железы может включать в себя широкий спектр заболеваний, охватывающих поражения диффузной нейроэндокринной системы организма: наличие нейроэндокринных опухолей (НЭО) легких, желудочно-кишечного тракта, вилочковой железы, молочной железы и простаты, а также параганглиев по всему телу, а не только в щитовидной железе. Наши данные об изменениях эритроцитов в структуре мазков, полученных при ТАБ щитовидной железы, расширяют диагностический ресурс и могут быть использованы для назначения дополнительных диагностических мероприятий с целью исследования других органов и систем.
щитовидная железа
узловые образования
тонкоигольная аспирационная биопсия
цитологическое исследование
1. Серёгин С.С. Оптимизация диагностики узловых образований щитовидной железы на этапе специализированной амбулаторной помощи: автореф. дис. … канд. мед. наук / Сергей Сергеевич Серёгин – Курск, 2014. – 166 с.
2. Валдина Е.А. Заболевания щитовидной железы: Руководство / Е.А. Валдина. – СПб.: Питер, 2006. – 355 с.
3. Губанова А.Б., Фрейнд Г.Г. Значение тонкоигольной аспирационной биопсии в диагностике узловых образований щитовидной железы / А.Б. Губанова, Г.Г. Фрейнд // Пермский медицинский журнал. – 2014. – Том. 31, №1. – С.78–83
4. Делягин В.М. Диагностика и дифференциальная диагностика заболеваний щитовидной железы / В.М. Делягин // Практическая медицина. – 2008. – Том.27, №3. – С. 38–42.
5. Черников Р.А., Воробьев С.Л., Слепцов И.В., Семенов А.А., Чинчук И.К., Макарьин В.А., Куляш А.Г., Успенская А.А., Тимофеева Н.И., Новокшонов К.Ю., Карелина Ю.В., Федоров Е.В., Ишейская М.С., Федотов Ю.Н., Бубнов А.Н. онкоигольная аспирационная биопсия щитовидной железы (диагностические возможности, технические аспекты и анализ результатов применения метода). // Клиническая и экспериментальная тиреоидеология. – 2013. – Том.9, №4. – С. 32–38.
6. Федотов Ю.Н., Воробьев С.Л., Черников Р.А., Тимофеева Н.И., Семенов А.А., Слепцов И.В., Успенская А.А., Абдулхаликов А.А., Бубнов А.Н., Чинчук И.К. Тонкоигольная аспирационная биопсия в диагностике заболеваний щитовидной железы. Корреляция между заключением цитолога и гистолога, технические аспекты. // Клиническая и экспериментальная тиреоидеология. – 2009. – Т.5, №4. – С. 28–32.
7. Uyar O., Cetin B., Aksel B. et al. Malignancy in Solitary Thyroid Nodules: Evaluation of Risk Factors / O. Uyar, B. Cetin, B. Aksel et al. //Oncol. Res. Treat. – 2017. Vol.40, N6/ – P. 360–363.
8. Valderrabano P, Khazai L, Thompson ZJ, et al. Association of Tumor Size With Histologic and Clinical Outcomes Among Patients With Cytologically Indeterminate ThyroidNodules / P. Valderrabano, L. Khazai, Z.J. Thompson et al. // JAMA Otolaryngol. Head Neck Surg. – 2018. – Vol.144, №9. – P. 788–795.
Актуальность. Достоверность диагностики патологии щитовидной железы (ЩЖ) остается актуальной. Не решена проблема диагностических ошибок – как установление несуществующего злокачественного процесса в доброкачественных узлах, так пропуск патологии, что диктует необходимость совершенствования как техники проведения диагностических манипуляций, так и повышения квалификации не только среднего персонала цитологических лабораторий, но и врачей – цитологов [1]. Цитологическое заключение является обоснованием для метода лечения патологии ЩЖ. Прогноз при узловых образованиях ЩЖ во многом зависит от стадии развития опухоли, выявленной при первичном обследовании. При небольших размерах узлов, наличии высокодифференцированных карцином и отсутствии метастазов выживаемость после хирургического лечения превышает 90 % [2]. В связи с этим остро стоит вопрос о ранней диагностике всех форм очаговых образований ЩЖ. Последние десятилетия ознаменовались широким внедрением в клиническую практику современных инструментальных и лабораторных методов, позволяющих выделить весьма незначительные изменения в структуре и функции щитовидной железы на доклиническом этапе. Морфологическое исследование клеточного состава материала, полученного при тонкоигольной аспирационной биопсии (ТАБ), является краеугольным камнем в дооперационной дифференциальной диагностике доброкачественных и злокачественных узлов щитовидной железы (ЩЖ) [3, 4]. Внедрение ТАБ в медицинскую практику существенно повлияло на изменение тактики при лечении узловых заболевании ЩЖ. Этотметод позволяет практически безошибочно выявить доброкачественные коллоидные узлы и такие виды злокачественных опухолей как папиллярный, медуллярный и анапластический раки. Однако существует проблема ложно позитивных и ложно негативных цитологических заключений. Так до данным некоторых авторов [5], специфичность заключений при фолликулярном раке составляет 16,29 %, неинформативность заключений при доброкачественных заболеваниях достигает 8 %. Большая проблема в диагностике существует при наличии коллоидных узлов, тиреоидита Хашимото, подострого тиреоидита. При цитологическом заключении “фолликулярная неоплазия” злокачественное поражение было установлено при гистологическом исследовании операционного материала у 16,3 % пациентов [6]. При наличии узлов 1,0 см и более вероятность ложноотрицательного заключения достигает 53,0 % [7]. Патология щитовидной железы не всегда является первичной, она может являться отражением развивающихся проблем в других органах: печени, почках, желудочно- кишечном тракте. Хотя цитологическое исследование аспирата, полученного при помощи ТАБ может выявить наличие заболеваний щитовидной железы: тиреоидита, рака или кисты, но и отсутствие атипичных и измененных клеток в полученном материале также не является гарантией отсутствия нарушений структуры и функции щитовидной железы. При получении заключения «неинформативное исследование» врач может рекомендовать проведение повторной процедуры. Принято считать, что избыточное количество крови в мазке способно отрицательно повлиять на достоверность результата. При некоторых узловых образованиях, особенно кистозных, повторные ТАБ также могут оставаться неинформативными, хотя при гистологическом исследовании операционного материала диагностируется рак ЩЖ [8].
С целью совершенствования диагностики цитологических препаратов при ТАБ щитовидной железы нами проведён анализ морфологической картины клеток аспирата в случае получения заключения «неинформативное исследование», учитывая все характеристики форменных элементов крови.
Материалы и методы исследования
Исследование проведено с учётом положений Хельсинской декларации: было получено информированное согласие пациентов, а в случае недееспособности его опекунов (2013), положительное решение по поводу дизайна исследования от этического комитета ФГАОУ ВО «Дальневосточный Федеральный Университет». Все пациенты обследованы согласно протоколу с заполнением медицинской карты больного формы № 043/у. По клиническим показаниям производили забор материала по стандартам, принятым ВОЗ от 16.01.2016. Были приготовлены мазки из материала, полученного с помощью классического метода ТАБ щитовидной железы у пациентов с диффузным и узловым зобом (ДУЗ). Исследование выполнено на материале 23 пациентов, из которых 18 были женщины, преимущественно в постменопаузе, и у 5 мужчин. Только 2 пациентки находились в репродуктивном возрасте: 29 и 48 лет. Самой старшей пациентке было 73 года. ТАБ выполняли из трёх точек под контролем УЗИ. В некоторых случаях по показаниям с целью большей достоверности биопсию проводили из 5 точек. При этом не было найдено признаков малигнизации и у 14 пациентов. Атипичные клетки были выявлены у 2 пациенток в возрасте 29 и 48 лет. У 2 пациентов цитологический препарат оказался неинформативным. Окрашивание мазков проводили по классической стандартной схеме, принятой для окрашивания мазков, полученных с помощью ТАБ щитовидной железы. Результаты оценивали, используя микроскоп Olympus Bx52 c цифровой камерой PD x 25, оснащенный лицензионным фирменным программным обеспечением.
Результаты исследования и их обсуждение
В наших исследованиях неинформативные результаты были только в 9,5 % случаев. Нами, как и другими авторами, установлено, что среди пациентов с патологией щитовидной железы преобладают женщины. Злокачественные формы новообразований чаще встречаются и диагностируются в репродуктивном возрасте. Большая часть пациентов имела доброкачественное течение ДУЗ, только в двух случаях поставлен диагноз злокачественного новообразования щитовидной железы. Морфологическая картина мазков при диагностике процессов в щитовидной железы укладывалась в рамки классических описаний различных вариантов патологии. В двух случаях в связи с получением неинформативного материала проводили дополнительный просмотр цитологических препаратов, так как в мазке мы идентифицировали не только многочисленные форменные элементы крови, но и эпителиоциты с одним или двумя ядрами, а также многоядерные и без ядер. По нашим данным, в большинстве случаев при кистозных поражениях (81 %) в биоптатах обнаруживали примесь крови. Кроме этого, в мазке идентифицировали большое количество лейкоцитов, среди которых преобладали сегментоядерные нейтрофилы. Наибольший интерес в мазках вызывает картина морфологических изменений эритроцитов. Были обнаружены многочисленные эхиноциты, а также единичные красные клетки крови с ядрами и узким ободком цитоплазмы. В мазках также были найдены эритроциты, овальные и неправильной формы. Таким образом, в мазках, выполненных с помощью ТАБ щитовидной железы, выявлен существенно выраженный пойкилоцитоз и анизоцитоз эритроцитов. Идентифицированы эхиноциты, клетки круглой формы с различными отростками, похожими на шипы, появление которых может быть связано с эндотоксикоз в следствиепатологии ЖКТ или почечной недостаточностью. Найдены дакриоциты, которые характеризуются как клетки овальной формы с заострённым концом. Подобная форма эритроцитов очень характерна для патологии костного мозга, а также может быть следствием дефицита железа в организме и хронической железодефицитной анемии. Такие клетки появляются при патологии ЖКТ, почечной недостаточности. Также нами были выявлены акантоциты, клетки с конусообразными отростками, расположены на значительном расстоянии друг от друга. Их наличие характерно для патологии печени. Отмечены и эритроциты стареющих и патологических форм, а также гипохромные эритроциты. Известно, что появление пузырчатых клеток имеет не ясную этиологию и связано с тем, что на поверхности эритроцита формируется образование в виде пузырька, что также наблюдаются при тяжёлых формах анемии. В мазках также обнаруживали лимфоциты неправильной формы, больших размеров, с неправильными контурами. ТАБ является малоинвазивным методом, который применяется в амбулаторных условиях, хорошо переносится пациентами. В связи с этим он является наиболее востребованным для цитологической диагностики патологии щитовидной железы. Многие исследователи отмечают, что достаточное количество материала для исследования удается получить только в половине случаев. Однако проявление эндокринной патологии щитовидной железы может означать наличие широкого спектра заболеваний, в том числе поражения диффузной нейроэндокринной системы организма [8]: наличие нейроэндокринных опухолей (НЭО) легких, желудочно-кишечного тракта, вилочковой железы, молочной железы и простаты, а также параганглиев во всем теле, а не только в щитовидной железе. Понимание механизмов патологических процессов становится все более сложным в связи с увеличением числа научных данных, свидетельствующих о наличии связи между различными системами органов путем молекулярных и клеточных взаимодействий, возможной индукции патологических изменений в отдаленных органах, которые как бы напрямую не связаны с первичным патологическим процессом [7, 8]. Тщательный анализ ложноотрицательных случаев, когда при цитологическом исследовании не выявлены атипичные клетки, показал, что в большинстве таких случаев допущены ошибки интерпретации. То есть диагноз не был поставлен, так как не было клинической настороженности относительно возможности наличия злокачественного новообразования щитовидной железы, а реальные данные, позволяющие подозревать эту патологию были пропущены или неверно интерпретированы. Чувствительность ТАБ для выявления малигнизации узловых и диффузных заболеваний щитовидной железы составляет по данным большинства авторов 44,3 %, а вероятность ошибки при заключении о наличии доброкачественного процесса составляет 3,5 %.
Интерпретационные ошибки, связанные с редкими находками клеток с выраженными признаками злокачественности, заставляют искать причины развития изменений щитовидной железы в патологии других органов и систем, которая может быть ассоциирована с ДУЗ. По нашему мнению, ложноотрицательные данные, полученные в результате ТАБ, учитывая риск малигнизации доброкачественных образований щитовидной железы, требуют более пристального, тщательного и вдумчивого анализа полученных мазков. Картина элементов крови в мазке свидетельствует не только о риске малигнизации. Наши данные об изменениях эритроцитов в структуре мазков, полученных при ТАБ щитовидной железы, расширяют диагностический ресурс и могут быть использованы для назначения дополнительных диагностических мероприятий других органов и систем.
Работа выполнена при поддержке научного фонда ДВФУ, в рамках государственного задания 17.5740.2017/6.7.
Библиографическая ссылка
Вершинина С.С., Усов В.В., Рева И.В. ЗНАЧЕНИЕ РАСШИРЕННОГО ДИАГНОСТИЧЕСКОГО АНАЛИЗА ЦИТОГРАММЫ ПРИ ТОНКОИГОЛЬНОЙ АСПИРАЦИОННОЙ БИОПСИИ (ТАБ) ЩИТОВИДНОЙ ЖЕЛЕЗЫ // Научное обозрение. Педагогические науки. – 2019. – № 5-4.
– С. 36-39;
URL: https://science-pedagogy.ru/ru/article/view?id=2219 (дата обращения: 22.09.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Щитовидная железа – обильно кровоснабжаемый орган и в связи с возможными осложнениями трепанобиопсию с целью дооперационной гистологической диагностики не используют. Цитологическое исследование материала, полученного методом тонкоигольной аспирационной пункции щитовидной железы – простой, безопасный, дешевый, безболезненный дооперационный метод морфологической верификации патологического процесса, который при необходимости можно повторить. Кроме того, цитологическое исследование можно применять при срочной интраоперационной диагностике, обычно параллельно с гистологическим.
Цель цитологического исследования при заболеваниях щитовидной железы – уменьшение количества неоправданных хирургических вмешательств у пациентов с неопухолевыми процессами и выявление больных с опухолями для своевременного оперативного лечения и предотвращения или ранней диагностики злокачественных поражений.
Основным показанием к ТАБ является узловой зоб: все солитарные или доминантные узлы диаметром более 1 см, выявленные у эутиреоидных пациентов (при нормальном уровне ТТГ), необходимо пунктировать, желательно под контролем УЗИ. При эутиреозе ТАБ более предпочтительна в качестве начального диагностического исследования тиреоидного узла, чем сканирование. При тиреотоксикозе исследование оптимально начать со сканирования, однако результат сканирования не должен исключать необходимость ТАБ. Одиночные “холодные” узлы нужно пунктировать обязательно.
Контроль УЗИ при выполнении ТАБ необходим при узловых образованиях размером менее 1,5 см, кистозных (сложных) узлах для гарантированной аспирации тканевого компонента; узлах, локализованных по задней стенке или имеющих верхнегрудинное расположение и любых других узловых образований размером более 1 см, которые трудны для пальпации, особенно у пациентов крупного телосложения, с развитым мышечным слоем или с избыточно развитой подкожно-жировой клетчаткой. Естественно, что под контролем УЗИ необходимо проводить ТАБ при многоузловом зобе: при этом выбирают главные (доминантное) узлы (наиболее крупные или “неблагоприятные” с точки зрения лечащего врача или специалиста по ультразвуковой диагностике).
Однако цитологическое исследование способно помочь уточнить план ведения больных и при диффузном нетоксическом зобе, так как позволяет провести дифференциальный диагноз между коллоидным или паренхиматозным зобом и аутоиммунным тиреоидитом.
При четких клинических признаках злокачественного процесса морфологическая верификация также необходима для уточнения плана лечения. В частности, при анаплазированном раке и злокачественной лимфоме оперативное вмешательство не показано, а лечебная тактика различна.
Получение материала
Очень важно, чтобы эндокринологи, хирурги, врачи-радиологи и цитологи работали сообща. Целью их совместной работы должен быть обмен информацией, полученной на разных этапах обследования и лечения, для оптимальной лечебной тактики и непрерывности наблюдения.
Первым этапом обследования является пальпация шеи для исключения образований, не связанных со щитовидной железой. ТАБ должен выполнять опытный врач (хирург или врач ультразвуковой диагностики). Пункция под контролем УЗИ позволяет уменьшить вероятность ошибочных, и, что наиболее важно, ложноотрицательных заключений, связанных с тем, что игла не попадает в патологический очаг. Сведения о результатах УЗИ помогают цитологу правильно трактовать клеточный состав мазков.
Пункцию ЩЖ выполняют в положении больного лежа на спине с небольшой подушкой под шеей и плечами, мышцы шеи расслаблены. Такое положение позволяет обеспечить оптимальный доступ к пунктируемому участку. Пациента нужно предупредить о том, что он во время процедуры не должен разговаривать или глотать. Используют иглы 23 калибра (с наружным диаметром 0,8 мм). Можно использовать местную анестезию лидокаином. Обычно достаточно уколов иглы в двух-трех направлениях, в редких случаях для получения полноценного материала необходимы множественные “пассы”. Значительно улучшаются результаты исследования, если пунктат сразу оценивается цитологом (срочная цитологическая диагностика на наличие клеточного материала); при получении неполноценного материала сразу же выполняется повторная пункция.
Для исключения злокачественного характера поражения считают необходимым не менее двух пункций – при первичном осмотре и в динамике. Материал распределяют на стеклах тонким слоем. Если при пункции щитовидной железы получают обильный кровянистый материал (что бывает достаточно часто), его распределяют на нескольких стеклах, готовя тонкие препараты, как мазки крови. Материал, содержащий жидкость, необходимо центрифугировать и готовить препараты из осадка. Значительно улучшается качество мазков при использовании цитоцентрифуги типа Cytospin, Сellspin, Rotorfix и др.
Приготовление препаратов
Следует помнить о том, что, как правило, при пункции щитовидной железы получается достаточно обильный кровянистый материал, и, если не предполагается использование жидкостной цитологии, следует весь материал распределить на стеклах возможно более тонким слоем, помещая на каждое стекло небольшую каплю и готовя препараты с помощью шпателя или стекла со шлифованным краем, как мазки крови.
Оптимальными методами окрашивания препаратов из щитовидной железы являются модификации метода Романовского: Мая-Грюнвальда-Гимзы, Лейшмана и другие, а если используется жидкостная цитология, до помещения материала в контейнер со стабилизирующим раствором желательно сделать один-два мазка и высушить их на воздухе для последующего окрашивания по Романовскому.
Интерпретация результатов
Цитолог должен интересоваться вопросами тиреоидной цитологии и иметь опыт в этой области. Если опытного в области тиреоидологии цитолога в пределах медицинского учреждения нет, микропрепараты должны быть отосланы опытному врачу, практикующему за пределами данного учреждения. Цитолог должен с готовностью пересматривать микропрепараты вместе с лечащим врачом пациента при возникновении такой необходимости.
Цитологическое исследование материала из щитовидной железы представляет значительные сложности в связи с тем, что критерии диагностики тех или иных доброкачественных и злокачественных патологических процессов отличаются от критериев, используемых при исследовании материала из других органов и тканей. Для того, чтобы освоить цитологическую диагностику поражений щитовидной железы, необходимо иметь достаточный опыт (не менее трех лет) полноценной работы в других разделах клинической цитологии, обучение в специализированных лабораториях, а также накопить опыт самостоятельной работы, консультируя сложные диагностические наблюдения у опытных коллег.
Трактовка цитологического заключения
В настоящее время во многих медицинских учреждениях мира при цитологическом исследовании щитовидной железы используется терминология Bethesda: The Bethesda System for Reporting Thyroid Cytopathology (BSRTS), принятая на конференции Национального Института Рака, 22–23 октября 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
II. Доброкачественные изменения.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
V. Подозрение на злокачественную опухоль.
VI. Злокачественная опухоль.
При получении полноценного материала и возможности более точно интерпретировать полученный клеточный состав, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими (МКБ-О) классификациями (при доброкачественных неопухолевых поражениях – тиреоидит (аутоиммунный, гранулематозный, фиброзный), клеточный или коллоидный зоб и другие поражения, при злокачественных поражениях – уточнение формы рака (папиллярный, фолликулярный, медуллярный, недифференцированный, анапластический), по возможности с результатами молекулярно-биологических и молекулярно-генетических исследований. Заключения цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.), однако не исключают опухолевого процесса, поэтому для уточнения диагноза необходима повторная пункция с более тщательным ее выполнением.
Если ТАБ проведена неадекватно или не обладает диагностической ценностью, повторная ТАБ с более тщательным соблюдением правил пункции часто позволяет получить клеточный материал для постановки диагноза. Предпочтительно, чтобы повторная ТАБ проводилась под контролем УЗИ.
Интеграция различных лабораторных методов
При установлении цитологического диагноза большое значение имеют данные исследования гормонального статуса щитовидной железы. Для уточнения морфологического диагноза используют иммуноцитохимические или другие молекулярные, в том числе молекулярно-генетические исследования. Резко выраженная иммуноцитохимическая реакция опухолевых клеток на мезотелин (HBME) и галектин подтверждает злокачественный характер опухоли. При подозрении на метастазы папиллярного или фолликулярного рака щитовидной железы возможно уточнение природы с помощью определения тиреоглобулина.
Генетическая предрасположенность, нестабильность генома RET/PTC способны “запустить” механизм возникновения злокачественной трансформации, дальнейшие повреждения в геноме (ТР53, CTNNB1 и другие генетические изменения способствуют прогрессии опухоли). В зависимости от молекулярно-генетических находок можно определять фенотипические особенности опухоли и прогноз заболевания.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Эпидемиологические исследования последних лет свидетельствуют о неуклонном росте частоты заболеваний щитовидной железы. Установлено, что при массовых обследованиях населения ее узловые образования выявляются у 15-22% обследованных [4]. Отмечен и существенный повсеместный рост неопластических поражений. Так, по данным ВОЗ, заболеваемость раком щитовидной железы за последние 10 лет увеличилась в 2 раза. В России этот показатель в 1995 г. составил 5,1 на 100 000 населения, в США ежегодно регистрируется более 30 000 впервые выявленных случаев рака, в связи с чем проводится более 60 000 тиреоидэктомий, 1100 больных погибают от этого заболевания [2,3,6].
Нередко больные длительно наблюдаются и в последующем оперируются по поводу доброкачественного поражения железы (зоб, аденома) и лишь на операции у них устанавливается диагноз рака. При этом наиболее часто (86,7%) рак выявляется в узлах диаметром от 1,0 до 2,5 см, хотя абсолютные размеры последних не являются патогномоничными.
В последние 10-15 лет среди инструментальных методов диагностики ведущее место занял ультразвуковой, несомненным преимуществом которого явились высокая информативность, безвредность и необременительность. Между тем, работами отечественных и зарубежных авторов [1,7,8] было показано, что, основываясь лишь на традиционных ультразвуковых признаках (снижение эхогенности ткани, неровность и нечеткость контуров, отсутствие гипоэхогенного ободка, увеличение регионарных лимфоузлов), нельзя провести дифференциальный диагноз между злокачественным и доброкачественным характером поражения.
Отсутствие патогномоничных признаков рака связано не только с полиморфизмом самих злокачественных опухолей щитовидной железы, но и с разнообразием фоновых состояний при развитии рака, особенно у лиц пожилого и старческого возраста [5].
В последние годы все большее применение в дифференциальной диагностике узловых образований щитовидной железы находит метод аспирационной биопсии тонкой иглой, однако определенные трудности возникают из-за сложности получения информативного материала, так как в пунктате, как правило, находят большую примесь крови, которая, разбавляя его, деформирует клетки и тем самым затрудняет цитологическое исследование. Следует отметить, что при злокачественном перерождении узла, в том числе и при мультицентрическом расположении опухоли, не всегда удается получить пунктат, отвечающий истинному клеточному составу. Ультразвуковой контроль аспирационной биопсии увеличивает возможности получения информативного материала.
Целью настоящей работы явилась сравнительная оценка информативности тонкоигольной пункционной биопсии узловых образований щитовидной железы под контролем ультразвука с последующим цитологическим исследованием.
Материалы и методы
Аспирационная пункционная биопсия тонкой иглой под контролем ультразвука проведена 162 пациентам (мужчин — 57, женщин — 105, средний возраст 62 года). В процессе динамического наблюдения оценивались следующие параметры:
- железа в целом (расположение, размеры, контуры, форма, эхоструктура);
- внутриорганные изменения (характер изменений — диффузные или очаговые, расположение, количество образований, контуры, размеры, эхоструктура);
- васкуляризация;
- взаимоотношение щитовидной железы с окружающими структурами;
- состояние регионарных зон лимфооттока.
Ткань щитовидной железы в норме выглядит однородной. Эхогенность ее незначительно превышает эхогенность окружающих мышц, в частности продольной мышцы шеи (рис. 1).
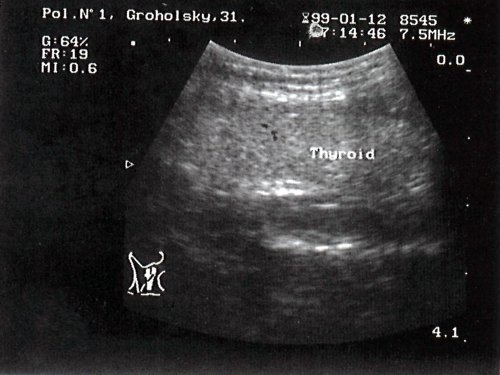
Рис. 1. Эхографическая картина щитовидной железы в норме.
Показаниями для пункционной биопсии были, помимо наличия названных выше критериев злокачественности, изменения, происходившие в узле в процессе динамического наблюдения (быстрый рост, изменение структуры, появление новых узлов).
Для оценки функционального состояния щитовидной железы проводился радиоиммунологический анализ гормонов (Т3, Т4 и ТТГ): у 142 пациентов (88% >) оно было расценено как эутиреоидное и у 20 (12%) — гипотиреоидное. При тиреосцинтиграфии у 154 больных (95%) узлы определены как «холодные», у 8 (4%) — как «горячие». Ультразвуковое исследование и контроль при проведении аспирационной пункционной биопсии тонкой иглой осуществлялись на современном ультразвуковом аппарате с использованием конвексного трансдьюсера 7,5 МГц без биопсийной насадки.
Результаты
Эхографически выявлены узловые образования со следующими характеристиками:
- I группа — 60 больных (37%) — изо- и гиперэхогенные (рис. 2);
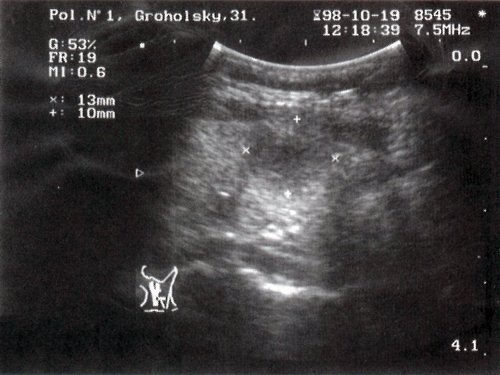
- II группа — 41 больной (25%) — гипоэхогенные (рис. 3);
- III группа — 36 больных (22%) — смешанной неоднородной структуры (рис. 4);
- IV группа — 25 больных (16%) — изо- и гипоэхогенные с микрокальцинатами (рис. 5).
Рис. 2. Эхографическая картина гиперэхогенных узлов щитовидной железы.
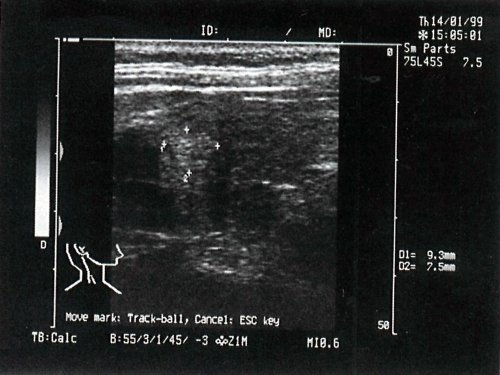
а) Цитологическое заключение: картина тиреоидита с узлообразованием.
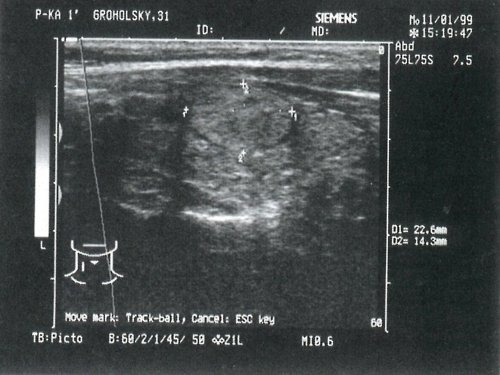
б) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: фолликулярная аденома щитовидной железы.
Рис. 3. Эхографическая картина гипоэхогенных узлов щитовидной железы.
а) Цитологическое заключение: фолликулярная аденома щитовидной железы.
Гистологическое заключение: микрофолликулярная аденома с очаговой пролиферацией эпителия и умеренной очаговой атипией клеток фолликулярного эпителия.
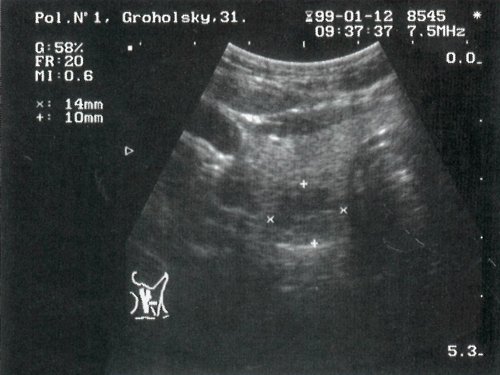
б) Цитологическое заключение: коллоидный зоб с пролиферацией и атипией клеток эпителия.
Гистологическое заключение: папиллярно-фолликулярный рак щитовидной железы.
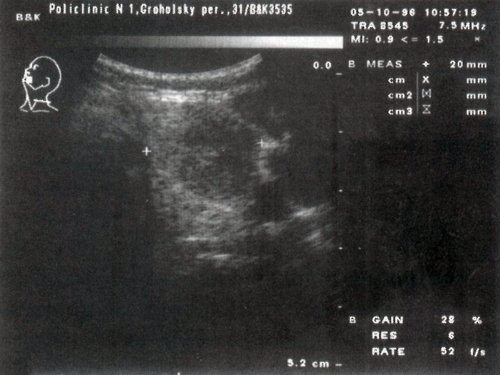
в) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: узловой коллоидный зоб.
Рис. 4. Эхографическая картина узлов смешанной неоднородной структуры.
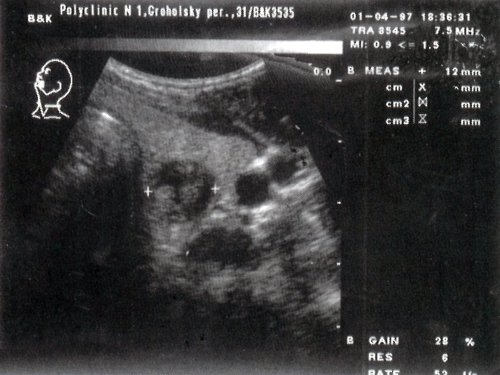
а) Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: узловой коллоидный зоб.
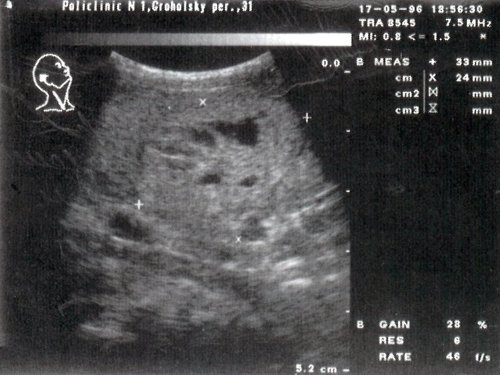
б) Цитологическое заключение: рак щитовидной железы.
Гистологическое заключение: высокодифференцированный папиллярно-клеточный рак на фоне аутоиммунного тиреоидита.
Рис. 5. Эхографическая картина гипоэхогенного узла с микрокальцинатами.
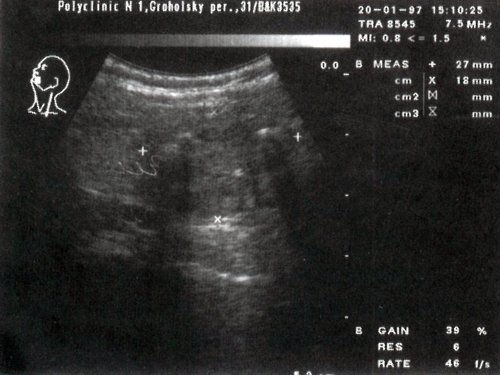
Цитологическое заключение: узловой коллоидный зоб с пролиферацией эпителия.
Гистологическое заключение: микро- и макрофолликулярный зоб со склерозом стромы.
Цитологическое исследование пунктата узлов в I группе в 45 случаях позволило сделать заключение о наличии тиреоидита с узлообразованием и лишь в 15 — выявило узловой коллоидный зоб (в 12 случаях без пролиферации эпителия и в 3 — с пролиферацией).
Цитологическое исследование пунктата во II группе (гипоэхогенные узлы) выявило у 22 пациентов узловой коллоидный зоб, преимущественно (15 случаев) без пролиферации эпителия, у 18 — тиреоидит с узлообразованием и у 1 — было высказано подозрение на рак щитовидной железы.
У III группы больных, имевших узлы смешанной неоднородной структуры, преобладающей цитологической картиной оказалась картина узлового коллоидного зоба с пролиферацией эпителия — 26 случаев, в 2 случаях диагностирован рак щитовидной железы, в 8 — тиреоидит с узлообразованием.
В IV группе также в 24 случаях имел место коллоидный зоб (16 — с пролиферацией эпителия, 8 — без пролиферации). Подозрение на рак щитовидной железы было высказано в 1 случае.
При сопоставлении ультразвуковых характеристик узлов с результатами цитологического исследования (табл. 1) выявлена следующая закономерность: чем более неоднородна эхоструктура узла, тем более выражена тенденция эпителия к пролиферации. При хроническом тиреоидите наиболее часто встречались изо- и гиперэхогенные узлы однородной структуры, тогда как узлы смешанной неоднородной структуры более характерны для коллоидного зоба с выраженной пролиферацией эпителия. Вместе же обе группы узлов «смешанной неоднородной структуры» и «изо- и гипоэхогенные с микрокальцинатами» составили 80% всех узлов, в которых, по данным цитологического исследования, выявлена пролиферация эпителия.
Таблица 1. Сопоставление результатов цитологического исследования и ультразвуковых характеристик узлов щитовидной железы.
| Ультразвуковые характеристики узлов | Цитология | Всего | ||||
|---|---|---|---|---|---|---|
| Тиреоидит с узлообразованием | Коллоидный зоб | Подозрение на рак | Рак | |||
| без пролиферации | с пролиферацией | |||||
| Изо- и гиперэхогенные | 45 | 12 | 3 | — | — | 60 |
| Гипоэхогенные | 18 | 15 | 7 | 1 | — | 41 |
| Смешанной неоднородной структуры | 8 | — | 26 | — | 2 | 36 |
| Изо- и гиперэхогенные с микрокальцитами | — | 8 | 16 | 1 | — | 25 |
| Итого: | 71 | 35 | 52 | 2 | 2 | 162 |
Высокая степень пролиферации, картина рака щитовидной железы явились показаниями к оперативному лечению, проведенному 30 пациентам. Результаты сопоставления цитологической картины и данных гистологического исследования материала, полученного на операции, представлены в табл. 2.
Таблица 2. Сопоставление результатов цитологического и гистологического исследований узлов щитовидной железы у оперированных больных.
| Цитология | Гистология |
|---|---|
| Рак, подозрение на рак щитовидной железы — 4 | Фолликулярный рак — 1 Аденокарцинома — 1 Папиллярно-фолликулярный рак — 1 Фолликулярная аденома — 1 |
| Узловой коллоидный зоб с пролиферацией эпителия — 18 | Многоузловой коллоидный зоб — 4 Микрофолликулярная аденома — 11 Микро- и макрофолликулярный зоб со склерозом стромы — 2 Высокодифференцированный папиллярно-фолликулярный рак на фоне аутоиммунного тиреоидита — 1 |
| Коллоидный зоб — 7 | Узловой коллоидный зоб — 5 Многоузловой коллоидный зоб — 2 |
| Узловой зоб с явлениями струмита — 1 | Макрофолликулярный узловой зоб — 1 |
Заключение
По литературным данным [1], корреляция между цитологическим и гистологическим исследованиями оценивается как 65,5%, т.е. 65,5% больным, у которых по данным цитологического исследования поставлен диагноз «рак щитовидной железы», данные гистологического исследования этот диагноз подтверждают. При цитологическом заключении «подозрение на рак» гистологически рак выявляется у 32% больных, при «резко выраженной пролиферации фолликулярного эпителия» рак выявляется гистологически у 11,5% и при цитологическом заключении «зоб» или «аденома» рак диагностируется в 3,4% случаев.
Однако и рак щитовидной железы, и аденома из фолликулярных клеток требуют одинакового объема хирургического пособия [2,8], поэтому, если ложные результаты между группами больных с аденомой и раком щитовидной железы рассматривать как истинно положительные, то чувствительность и специфичность аспирационной пункционной биопсии тонкой иглой под контролем УЗИ значительно повышаются и достигают 81,7 и 92% соответственно [2].
Таким образом, поскольку четкие ультразвуковые критерии злокачественности процесса в щитовидной железе отсутствуют, следует считать обязательным проведение пункционной биопсии обнаруженных при эхографии узлов с последующим цитологическим исследованием. Такой диагностический подход позволяет с высокой степенью достоверности выделить группу пациентов, требующих обязательного хирургического вмешательства. Учитывая тот факт, что отрицательный результат цитологического исследования не является абсолютным доказательством отсутствия злокачественного роста, показаниями к операции следует считать не только выраженность пролиферативных процессов в ткани узла, но и его прогрессирующее увеличение.
Авторы приносят искреннюю благодарность сотрудникам поликлиники N 1 МЦ УД Президента РФ: заведующей отделением эндокринологии Л.В. Семеновой, врачу-онкологу Т.П. Кутасовой и врачу-цитологу Н.Н. Ольшевской за содействие в проведении исследования.
Литература
- Башилов В.П., Гаранин С.В. Диагностика и лечение больных с узловыми образованиями щитовидной железы // Клин, вестник. — 1994. — N 4. — С. 13-15.
- Ветшев П.С, Кузнецов Н.С., Чилингариди К.Е. и др. Оптимальный диагностический комплекс в хирургическом лечении узлового эутиреоидного зоба // Проблемы эндокринологии. — 1998. — N 2. — С. 14-19.
- Аарченко И.А., Седова Т.Н. Хирургическая тактика при узловых образованиях щитовидной железы // Клин, вестник. — 1997. — N 3. — С. 19-21.
- Малиновский Н.Н., Решетников Е.А. Диспансеризация больных хирургического профиля. — М.: Медицина, 1990.
- Палинка С.П. Вопросы хирургической патологии щитовидной железы / Труды Ленинградского педиатрического мед.института. — Л.: 1989, С. 111-113.
- Решетников Е.А., Гаранин С.В. Диагностика и лечение рака щитовидной железы // Клин, вестник. — 1997. — N 3. — С. 21-23.
- Шилин Д.Е., Бронштейн М.Э., Поляков В.Г. и др. О сложности диагностики узлового зоба // Проблемы эндокринологии. — 1997. — N 1. — С. 32-34.
- Merrell R. Thyroid Cancer, Vale Univ. School of Med., 1996.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.

