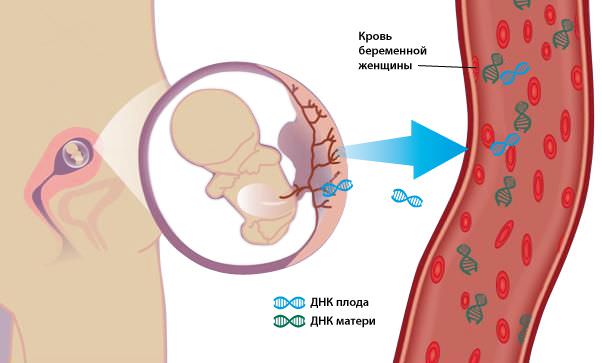
6105 просмотров
Добрый вечер, уважаемые врачи. Первый скрининг показал невысокие риски 1 к 492, серую зону, так как возраст 36л. Но анализ Papp 0,256Мом, ХГЧ 0,602 Мом. По УЗИ всё хорошо, кромеТВП 2,7. Сделала Нипт, а там риск высокий 9из 10 по Дауну! Генетик отправила на прокол на плацентобиопсию, срок 14,2. Читаю, что амниоцентез предпочтительнее, меньше рисков, а ждать по срокам неделю его. Да и если ошибка Нипта, то в случае плацентарного мозаицизма биопсия хориона и плацентобиопсия покажут, что и Нипт. Так ли это и чтобы вы посоветовали делать? Послезавтра на плацентобиопсию записали . Или всё же ждать амниоцентез, который и точнее и безопаснее. Может ли Нипт ошибаться? ХГЧ для Дауна низковат.
Возраст: 36
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация акушера по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Гинеколог, Акушер, Детский гинеколог
Здравствуйте. Амниоцентез прёдпочтительнее. Он точно скажет.
Ольга, 13 декабря 2022
Клиент
Дарья, здравствуйте. Генетик видимо руководствовалась сроками, ведь результаты амниоцентеза и ждать гораздо дольше. А в случае прерывания время тоже играет роль.
Гинеколог, Акушер, Детский гинеколог
По медицинским показаниям прервать можно до 22 недель. Срок позволяет.
Ольга, 13 декабря 2022
Клиент
Дарья, то есть плацентобиопсия не точный анализ? Или вы про плацентарный мозаицизм?
Гинеколог, Акушер, Детский гинеколог
Вы получите такой жп расчет рисков, как и НИПТ.
Ольга, 17 декабря 2022
Клиент
Дарья, спасибо большое за ответ
Акушер, Гинеколог
Здравствуйте, нипт как и другие исследования говорят только о высоких рисках, а риск не равно хромосомные нарушения. Вполне можно подождать и сделать амниоцентез, если вам так спокойнее, но в общем у этих методов примерно одинаковая статистика, риск выкидыша повышается на 1-5% относительно обычного вашего риска (он есть у всех женщин)
Ольга, 13 декабря 2022
Клиент
Наталья, спасибо, а как лучше в моем случае, ждать неделю до сдачи, потом 3 недели результат, или плацентобиопсия с результатом через несколько дней? Но там, как я поняла, возможно нужно переделывать, если будет неточный результат. А это ещё прокол.
Акушер, Гинеколог
Вы можете просто выждать и сделать амниоцентез.
Ольга, 13 декабря 2022
Клиент
Наталья, скажите, плацентобиопсия не покажет результат достоверный? Почему вы не доверяете этому анализу?
Акушер, Гинеколог
Доверие одинаковое к любому инвазивному анализу, потому что при любом из них получают генетический материал, вопрос вашего комфорта, что труднее ожидание или волнение от процедуры. В любом случае анализы информативны, прерывание по генетическим показаниям и вашему желанию проводится до 22 недель
Ольга, 17 декабря 2022
Клиент
Акушер, Гинеколог
Здравствуйте. Предпочтительнее амниоцентез. Верифицировать полностью может только он.
Ольга, 13 декабря 2022
Клиент
Ольга, здравствуйте, то есть лучше подождать до 15 недель и потом ещё 3 недели? Чтобы 2 раза не делать прокол?
Акушер, Гинеколог
Да. Всё так и делают, если б Вы не делали нипт. По возрасту рекомендована консультация генетика и амниоцентез в 15-17 недель.
Ольга, 13 декабря 2022
Клиент
Ольга, а не затяну ли я время по прерыванию возможному? Генетик отправив побыстрее руководствовалась сроками, да? Сказала, что лучше не затягивать. Почему? Она в Нипте особо не сомневается? Можно ли как-то тогда ещё пока для себя проверить по анализам, УЗИ, хотя бы примерно. Ведь столько ждать с ума сойти
Акушер, Гинеколог
Если бы не был сделан нипт, Вы бы спокойно ждали 15-16 недель.
Тогда идите завтра на биопсию хориона. Это быстрее и по срокам.
По мед показаниям можно прерывать беременность до 22 недель. Конечно, хочется на меньшем сроке это делать, если это предстоит.
Ольга, 13 декабря 2022
Клиент
Ольга, на биопсию хориона уже сроки вышли. По срокам плацентобиопсия. Быстрее да, информативен ли этот метод и не придется ли после него идти на тот же амниоцентез? И делать ещё один прокол?
Акушер, Гинеколог
Плацентоцентез схож по методике с биопсией ворсин хориона и тоже информативен. Ему можно доверять больше, чем нипт.
Нет. Если плацентоцентез покажет, что есть хромосомные нарушения- генетик не будет перепроверить амниоцентезом. Этого будет достаточно.
Ольга, 13 декабря 2022
Клиент
Ольга, ок, тогда почему вы советуете амниоцентез ждать?
Акушер, Гинеколог
Скажем так, это моё шаблонное мышление: я работала с бвх и амниоцентезом. Плацентобиопсию не делала. Ок. Методика позволяет, срок соответствует, инвазивный метод, надёжный. Я не встречалась, чтобы инвазивный метод пропускал синдром. Узи, скрининг, даже нипт- да, запросто. И ложноположительные тоже были. А инвазивные- нет.
Ольга, 13 декабря 2022
Клиент
Ольга, спасибо большое. И при бвх было больше рисков, выкидышей, замираний? Очень боимся таких осложнений. И ещё, часто жалуются, что при бвх и плацентобиопсия то материала не хватило, то результат неоднозначный и их опять на прокол на амниоцентез уже отправляют. Или же анализы по рискам и прочему одинаковы?Как бы вы посоветовали поступить в такой ситуации?
Акушер, Гинеколог
Вам нужен ответ. Чем скорее, тем лучше. Поэтому идите на плацентобиопсию. Только делайте в учреждении, где эта процедура поставлена на поток. Где это делают под контролем узи и не менее 5 операций в день.
Где это «рутинно».
Повышение рисков прерывания на 2% в сравнении с женщинами, которым не проводится эта манипуляция.
Ольга, 15 декабря 2022
Клиент
Ольга, здравствуйте. Сказали сначала УЗИ сделать, и от него отталкиваться. Если по нему признаков не найдут, то ждать амниоцентеза сроков, ведь только он при наличии плацентарного мозаицизме может точно сказать. Но в таком случае отложился вопрос прерывания, ведь мы попадаем на новогодние праздники. Если по УЗИ будут признаки синдрома, то делают биопсию, и решают вопрос до нового года. Как вы считаете, правильная тактика?
Акушер, Гинеколог
Честно- я не понимаю, что хотят увидеть на узи. Это не совсем правильно. Есть скрининговые сроки. И для этих сроков определены параметры, которые подлежат анализу. У Вас уже не скрининговый срок, чтобы что-то увидеть.
Ольга, 15 декабря 2022
Клиент
Ольга, не всё так хорошо видно на 13 неделе, как на 15 и далее. Есть отличительные особенности, их много, сердце вот не рассмотрели , трёх или четырех камерное, носик уже виднее и сами очертания лица стало лучше видно, соотношения длины рук и ног и все внутренние органы, с увеличением срока становятся лучше видны. Мне так и так назначали ещё одно УЗИ, так как сколько камер в сердце было ещё плохо видно. На том УЗИ кроме твп увеличенного, но в принципе допустимого всё было в норме. Собрали консилиум в медико-генетическом центре и предложили такую тактику.
Акушер, Гинеколог
спорить с консилиумом из перинатального центра не рискну. не в тех полномочиях
Ольга, 17 декабря 2022
Клиент
Акушер, Гинеколог
Здравствуйте,Ольга!Рекомендую Вам сделать амниоцентез,чтобы получить результат с 100% достоверностью,прервать беременность по мед.показаниям возможно до 22 недель беременности.
Ольга, 17 декабря 2022
Клиент
Марина, спасибо вам большое за ответ. А какое именно исследование порекомендуете сделать: кариотип, метод fish или ХМА (если хватит вод в 16 недель)?
Акушер, Гинеколог, Врач УЗД
Здравствуйте, рекомендую амниоцентез
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
- Research
- Open Access
- Published:
Molecular Cytogenetics
volume 15, Article number: 36 (2022)
Cite this article
-
26k Accesses
-
8 Citations
-
1 Altmetric
-
Metrics details
Abstract
Background
Non-invasive prenatal testing (NIPT) has had an incomparable triumph in prenatal diagnostics in the last decade. Over 1400 research articles have been published, predominantly praising the advantages of this test.
Methods
The present study identified among the 1400 papers 24 original and one review paper, which were suited to re-evaluate the efficacy of > 750,000 published NIPT-results. Special attention was given to false-positive and false-negative result-rates. Those were discussed under different aspects—mainly from a patient-perspective.
Results
A 27: 1 rate of false-positive compared to false-negative NIPT results was found. Besides, according to all reported, real-positive, chromosomally aberrant NIPT cases, 90% of those would have been aborted spontaneously before birth. These findings are here discussed under aspects like (i) How efficient is NIPT compared to first trimester screening? (ii) What are the differences in expectations towards NIPT from specialists and the public? and (iii) There should also be children born suffering from not by NIPT tested chromosomal aberrations; why are those never reported in all available NIPT studies?
Conclusions
Even though much research has been published on NIPT, unbiased figures concerning NIPT and first trimester screening efficacy are yet not available. While false positive rates of different NIPT tests maybe halfway accurate, reported false-negative rates are most likely too low. The latter is as NIPT-cases with negative results for tested conditions are yet not in detail followed up for cases with other genetic or teratogenic caused disorders. This promotes an image in public, that NIPT is suited to replace all invasive tests, and also to solve the problem of inborn errors in humans, if not now then in near future. Overall, it is worth discussing the usefulness of NIPT in practical clinical application. Particularly, asking for unbiased figures concerning the efficacy of first trimester-screening compared to NIPT, and for really comprehensive data on false-positive and false-negative NIPT results.
Introduction
The desire for prenatal information about the unborn child in the womb is probably as old as human history. While in ancient Greece, one could only consult an oracle or in the Middle Ages an astrologer, today’s contemporaries have actually the opportunity to look into the belly of the expectant mother. This is possible for a little over half a century, still, meanwhile it is standard to obtain even cell material from the fetus and analyze it for its genetic integrity. Thus, for the first time in human history, largely reliable statements on the genetic health of an unborn child are possible [1]. The latter seemed unimaginable even for science fiction authors in the 1970s [2].
We are currently experiencing an increased worldwide demand for the earliest possible testing of unborn children [1]. This has various causes as:
-
(i)
in industrialized countries many couples desire to have only one or at most two children, who then have to be healthy for sure;
-
(ii)
there is increasing age of the first-time mothers, which at the same time demands minimizing an age-associated increased risk for the birth of a child with an aneuploidy;
-
(iii)
in some so-called developing countries there is a desire of expectant parents to have male rather than female offspring and, if necessary, to be able to carry out abortion as early as possible; and/ or
-
(iv)
nowadays apparently simple applicable, fast and new non-invasive prenatal diagnostic procedures (PNDPs) are available and widely used [1, 2].
At present, various invasive and non-invasive PNDPs are available. Standard invasive procedures include chorionic villus sampling, amniocentesis and umbilical cord blood sampling. In all three invasive methods, placental or fetal cells are examined cytogenetically, molecular cytogenetically, and/or molecular genetically. Only then, it is possible to make unambiguous statements on questions such as: Is there a trisomy, monosomy or a chromosomal rearrangement? Does the expectant child have a genetic deletion or duplication (smaller than an entire chromosome)? Is there a specific gene mutation? After successful completion of the corresponding invasive diagnostic procedures, unequivocal yes or no answers for the presence or absence of a genetic defect can be expected [1]. All non-invasive PNDPs, on the other hand, are so-called screening methods; thus, only a probability statement as to whether the child to be has a specific genetic change or not. These statements always need checking, ultimately through an invasive PNDP. The non-invasive PNDPs include all ultra-sonographic approaches, all biochemical tests from maternal blood (such as the determination of alpha-fetoprotein = AFP, beta-human chorionic gonadotropin = ß-hCG or pregnancy-associated plasma protein-A = PAPPA), all combined methods, such as triple test or first trimester screening (FTS), and also the latest instrument in this “kit”—non-invasive prenatal testing (NIPT). The latter belongs to non-invasive PNDPs because (i) not the genetic material of the expectant child itself but of circulating free DNA derived from the placenta is examined here, and (ii) no clear yes or no answers are obtained, as in invasive PNDPs, but only statements of probability [1,2,3,4].
Between 3 and 6% of newborns have major inborn abnormalities, which classifies them as “individuals with congenital diseases/disease complexes/syndromes” [4]. If one considers the 3–6% mentioned as an “own population”, then a chromosomal disorder is present in ~ 6%, a teratogenic damage in ~ 7%, and a monogenetic or multigenetic disease in ~ 8% or ~ 25%, respectively. For the remainder ~ 54%, the diagnosis usually stays lifelong as suffering from an “idiopathic disorder”, i.e. the cause remains unclear (Fig. 1). Prenatally accessible is rather a large part of the chromosomal disorders and a very small percentage of the monogenetic disease; in the best-case scenario, a clear prenatal genetic diagnosis can only be expected for up to 10% of newborns with birth defects [1]—see also Fig. 1.
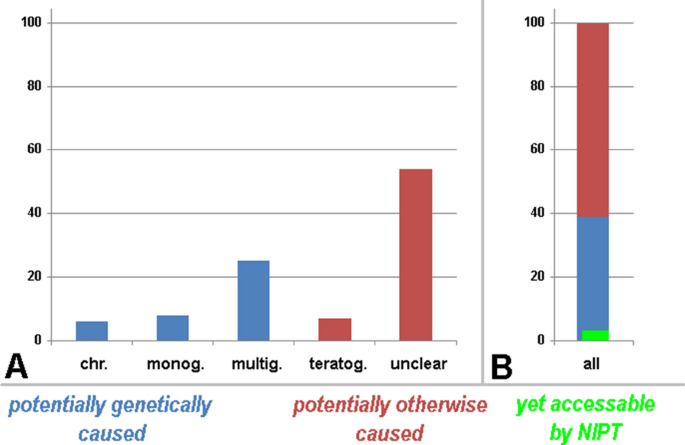
All newborns with clinical abnormalities and the causes of their problems are schematically depicted. In A the causes are specified as chromosomal aberrations (chr.), monogenetic (monog.), multigenetic (multig.), teratogenic (teratog.), and idiopathic (unclear) causes; in B all causes are summarized to 100%. It can be clearly seen that prenatally a maximum of 10% of the cases with clinical abnormalities can be characterized by a clear genetic cause; according to this review not more than 5% of these aberrant cases can be accessed by NIPT (green label)
Full size image
In this context, the general statements, promises and enthusiasm on the impact of NIPT on prenatal diagnostics needs some investigation, especially as there is a big market interest and a huge amount of money involved here [5,6,7]. Thus, here the efficacy to identify prenatally individuals with congenital diseases is re-evaluated on > 750,000 published NIPT-results predominantly from China, Europe and USA. The reported false-positive (FP) and false-negative (FN) rates were summarized and are discussed here under several aspects. Overall, it seems that the usefulness of NIPT in practical clinical application needs to be fundamentally re-considered.
Material and Methods
A Pubmed search for “non-invasive prenatal testing “identified slightly over 1400 publications in 05/2022; those were screened for studies reporting:
-
more than 500 NIPT cases,
-
on test results in (predominantly) singleton pregnancies,
-
on NIPT-settings testing for trisomy 13 (T13), trisomy 18 (T18), trisomy 21 (T21), numerical sex-chromosome-aberrations (SCAs) and/or rare autosomal trisomies (RATs),
-
on follow-up and/or an invasive PNDP to check for FP and FN cases in at least a subset of reported cases.
As listed in Additional file 1: Table S1 twenty-four corresponding studies were identified and included, originating from January 2017 to March 2022; also, a review (#25 in Additional file 1: Table S1) summarizing 32 corresponding studies before the year 2016 [8] was considered. Accordingly, > 750,000 NIPT cases are included and evaluated here.
Results
The > 750,000 NIPT cases included in Additional file 1: Table S1, Tables. 1 and 2 were studied to different extend for (1) T13, (2) T18, (3) T21, (4) SCAs and/or (5) RATs. Thus, a separate evaluation was done for each of the five indications as well as for those three studies addressing all five indications simultaneously. For the latter group (Tables. 1a and 2a, Additional file 1: Table S1) of 41,472 cases tested by NIPT, 520 had a positive result. For 460/520 NIPT-positive cases (= 91.63%) a second, confirmatory test was done and 217 turned out to be FP (47.17%). Three cases were stated as having been attributed with a FN NIPT result (with respect to the NIPT-positive cases this would be 0.65%). To calculate a FP and FN rate corresponding to performed NIPT-cases only 91.63% of 41,472 = 38,001 cases were considered, as for the remainder cases no second confirmatory test has had been done (for different reasons). Accordingly, for all in parallel for T13, T18, T21, SCAs and RATs tested NIPT cases got in 1.211% a FP and 0.0079 a FN result.
Full size table
Full size table
The chromosome wise data for most common autosomal trisomies (Tables 1b and 2b, Additional file 1: Table S1) in ~ 720,000 to 752,000 cases tested by NIPT gave the following picture: 44.25%, 18.52% and 9.79% of NIPT results for T13, T18 and T21, respectively were FP. Concerning all NIPT positive cases 1.89%, 2.07% and 0.59%, each, were FN for the corresponding trisomies. Calculated for overall 88.66% cases tested by a second test if NIPT-positive, this equals to 0.048%, 0.041% and 0.077% FP and 0.020%, 0.046% and 0.046% for T13, T18 and T21, correspondingly.
For SCAs and RATs (Tables. 1b and 2b, Additional file 1: Table S1) the FN rates are low—only 1 case for SCAs is reported and none for RATs. However, between 55.45 or 84.50 women with a positive NIPT indeed learn after an invasive test that these results were FP for SCAs or RATs. Among all correspondingly tested women, this affects between 0.248 and 0.206% of them.
Discussion
General thoughts
When specialists trained in the field of human/ =clinical genetics discuss ethical considerations in prenatal diagnostics, at least one thing is common sense: It is always only about the actual pregnant woman or couple and the actual fetus/future child what is considered and has to be discussed [9]. It is not about costs and overall advantages of a test for society, or the financing of a health system. However, since introduction of NIPT, always clearly stated to be a screening and no diagnostic test, dozens of papers have been out discussing exactly these points in a patient- and individual-far way. There are studies on the identification of “the most relevant cost-effectiveness threshold” for T21 when using NIPT from France [10] or China [11, 12], or on the fact that “NIPT screening has a high health economical value “[13]. Against this argumentation, oppose Prinds et al. [14], who state that a counsellor can not be a healthcare information sharing communicator, but that the individual couple needs to be in the center of the counselling. At the same time, there are ongoing discussions on the negative influence of NIPT on the rights of people with disabilities [15, 16], on women’s autonomy [17] and on different ways how to integrate NIPT into a national ethical landscape [18].
Overall, all this is striking, and especially the numerous publications on the potential benefits of NIPT for the economy of the national health systems are somewhat surprising, as no similar movements were there when FTS was introduced, which could not be commercialized similarly, but had already high detection rates as a non invasive prenatal setting. The same way astonishing is that majority of NIPT related papers are extremely enthusiastic about the high sensitivity and specificity of NIPT for T21, but no papers ask why at the same time values for T13 and T18 are much less good, and for SCAs, RATs and microdeletion/microduplication syndromes are almost devastating. In addition, papers showing that the trophoblast, which shall be used for NIPT to characterize single gene mutations, has much higher and different mutation rates than cells of the same fetus, are not discussed in corresponding literature [19]. The here touched suspicious points on NIPT-application are discussed below based on the data from this meta-analyses.
Conclusion: The uncritical attitude of the majority of articles reporting NIPT introduction and utilization as a pure success story is at least surprising, if not conspicuous.
Results of the present meta-analyses compared with literature data
Over 750,000 prenatal cases were reviewed here, to reevaluate the impact of NIPT on the detection of T13, T18, 21, SCAs and/or RATs. The possible differences in platforms and methods used for NIPT were intentionally not considered, even though they are well-known (to the author [20]). Such specification is normally also lacking in NIPT-related papers (see e.g. papers included as base for Additional file 1: Table S1). A more detailed, scientific unbiased comparison of capabilities of different NIPT-platforms would be critical, as in the literature it is rarely addressed [20] or done [21].
The two major findings of this meta-analysis are as follows:
-
In this meta-analyses a 27: 1 rate of FP compared to FN NIPT result was found (Table 1 — 2,039: 75). Others [22], reviewing data under the aspect that real efforts to find FN cases were undertaken, found a higher 7.3: 1 rate of FP (88%) to FN (12%). However, Samura and Okamoto [23] report a comparable 30: 1 FP/FN rate concerning all tested women. In most studies it is not detailed how much effort was invested to find FN-cases; considering also the below treated question “Where are the remainder ‘abnormal newborns’ in the NIPT studies?” the data of Hartwig et al. [22] possibly may be closer to the true FN-rate than that of the present and the Samura and Okamoto [23] study.
-
What in the present review was not considered are the also appearing 0.3-5.4% of NIPT cases which give no conclusive results (mainly due to underrepresentation of cffDNA (= cell free fetal DNA, as the placenta derived DNA is called in all literature,e in the sample), and the 0.1% of cases detecting maternal neoplasia or fetal chromosomal anomalies not intended to be checked [23]. Overall, one can expect to get for between 95 and 99% of the women tested with NIPT a negative result. In 1 to 5% the NIPT will be potentially positive and needs to be checked, which is done in the reviewed studies in ~ 90% of the cases.
-
Finding 1: According to the possibility of both FP and FN NIPT results, a positive as well as a negative NIPT-result with presence of sonographic abnormalities needs always to be checked by an invasive diagnostic.
-
According to Taylor-Phillips et al. [24] in the general obstetric population only can find in 100,000 pregnancies 40 cases with T13 (0.040%), 89 with T18 (0.089%) and 417 with T21 (0.417%). Nielsen and Wohlert [25] give a newborn frequency for SCAs of 0.0022%. Veropotvelyan and Nesterchuk [26] state for RATs 41% in missed abortions and in second trimester the percentage is 2.3%; data for newborns is not available. Moreover, the detection rate of numerical chromosomal aberrations in newborns overall is given as 0.6% [27]. As summarized in Table 3 NIPT for all numerical chromosomal aberrations detects 10.8 times more aberrant cases, than expected to be born. For T13, T18 and T21 two times as many than normally born children with these aneuploidies are picked up by NIPT, while for SCAs > 90 × more than abnormally born children are identified.
-
Finding 2: This data means that > 90% of abnormal fetuses identified by NIPT would end up in abortion during the further pregnancy.
Full size table
These findings and above-mentioned result lead to further questions as discussed now.
What is the data meaning for pregnant women with a positive NIPT result?
Interestingly, this point is hardly treated in the literature, and especially the fact that only 10% of by NIPT detected aberrant fetuses would have a chance to be born is—to the best of the authors’ knowledge—not mentioned a single time in the 1400 papers screened for this review. As shown in Table 2, there are two ways to look at the FP and FN NIPT results; in most—if not all publications—NIPT is praised for 1.211% FP and 0.0079% FN cases. The fact that acc. to the tested questions almost 10% of women with a positive NIPT for T21 and almost 85% of them with a positive RAT-oriented NIPT were falsely alarmed that their baby carries a chromosomal abnormality—which is overall not less than ~ 2000 women among 750,000 tested ones—is normally not considered, addressed, or discussed. However, this is a complete perversion of the individual and patient-oriented view of clinical genetics. The latter is being engraved, as in most cases no adequate pre-NIPT counselling was offered, and also post-NIPT counselling often is not helpful for the pregnant woman. Women having had a false positive NIPT normally state they would never do the test again [20]. Furthermore, it must be suggested that in some settings, a positive NIPT is not tested by a second approach, meaning that indeed unaffected fetuses are aborted – see also the following section.
Conclusion: NIPT can only be offered together with detailed, qualified genetic counselling on possibilities, problems, shortcuts and consequences of the test in case of a positive test result; otherwise NIPT will be taken into account by pregnant women having wrong expectations.
How much do pregnant women and their MDs trust the NIPT-result?
While performing a qualified NIPT includes always the mentioned qualified and extensive genetic counselling and an invasive test to confirm a positive result, it is at least doubtful if this guide is everywhere followed where NIPT is done. There are many reports of false positive NIPTs which were identified after the termination of a pregnancy (for review see [20], and also the Taiwanese study of Hsiao et al. [28] rather implies that pregnant women—guided by their MDs—rely on the NIPT completely, and tend to skip a confirmatory invasive test. Hsiao et al. [28] proudly presented that per 1 million women tested by double/ triple test with 1,051 suspected T21 cases 223 were born, while 1 million women tested with FTS identified 1680 suspected T21 cases with only 135 of them were born; this rate dropped in the next 1 million women with 1821 NIPT-positives for T21 to only 68 born T21 cases. For T18 the birth rates are given correspondingly as 19, 11, and 6 and for T13 as 8, 4 and 0. As the authors state, NIPT has a minimal false positive rate, and no own FP or FN data are provided in that report for their collective, these data at least raise the suspicion that invasive diagnostics was skipped in many of these cases and potentially healthy fetuses were terminated.
Besides this major trust of many MDs in NIPT results, the public and pregnant women are not well informed about the possibilities NIPT really comprises. This is only rarely systematically studied, but at least an influence of social class and education level on NIPT perception was shown in an US-study [29]. Another study done in Saudi Arabia showed that «the acceptance rate for NIPT is high, despite incomplete understanding of the benefits and limitations of the test» [30]; and similar results were obtained for pregnant women from China [31]. Bowman-Smart et al. [32] report for 34% of Australian women, interviewed after they gave birth to their child did not feel sufficiently informed of what the consequences of a positive NIPT result would have been.
Conclusion: Obstetricians and gynecologists need to be well-trained before offering NIPT to their patients. The public is relying on their expertise, which in this case is literally decisive over life or death. Also, MDs may get into juristic and financial troubles in case a FP or FN NIPT case becomes justiciable.
What is the data meaning for pregnant women with a negative NIPT?
In NIPT-literature, this point is hardly covered. Still, Hirose et al. [33] showed that ~ 7% of Japanese women with a negative NIPT afterwards “regretted receiving NIPT and blamed themselves for taking it”, a result also found by Lo et al. [34]. This was mainly attributed to a lack of trustworthy genetic counselling and psychological support, which is necessary as pregnant women who undergo NIPT have greater stress and anxiety than pregnant women who do not [35]. Comparable studies for other countries besides Japan are not available, and acc. to Nakamura et al. [36] it has not been checked, if also in other cultural settings “more than one-third of the pregnant women who had a negative NIPT result still experienced strong state anxiety (transient anxiety in each period), even after disclosure of their results” [33]. Most other studies did not specifically ask about the feelings of the women after the test; however, in an US-study [37] also 30% of pregnant women reported “elevated anxiety at the time of testing”. Furthermore, an Australian study [32] found that “95% of respondents indicated they would undergo NIPT in a future pregnancy” while the remainder 5% had negative experiences with NIPT testing. It is not further discussed, if the 5% mainly included the FP, FN or other cases with non-informative NIPT results, and similar peculiarities discussed above.
Again, it is a single Japanese study, which dealt with reasons why women were unsettled by NIPT, Yotsumoto et al. [38] detail four major reasons as follows:
-
lack of information from genetic counselling;
-
feeling of social pressure not to have a child with a disability, especially T21;
-
anxiety due to 2 weeks waiting for NIPT result coupled with an unawareness of doubts about the completeness of later obtained results;
-
general doubts as » ‘options in the case of a positive result’, ‘guilt towards the child’, ‘criticisms on NIPT from others,’ ‘denial of disabled people’, and ‘how to tell the child’ “.
Conclusion: Obstetricians and gynecologists need NOT leave alone the women to whom they offered the test; at least one additional consultation appointment should be offered to the advisor after the NIPT was sent off and before the result is there.
Where are the remainder ‘abnormal newborns’ in the NIPT studies?
In all here reviewed studies the pregnancies which showed no trisomies, SCAs, RATs (or other tested conditions not included in this review) were just reported as “normal after NIPT” or even “normal in follow-up”. As shown in Fig. 1 this is more than unlikely. Among 38,001 pregnancies (Table 1a) tested for all numerical whole chromosome aberrations with 37,755 NIPT negative cases there must be also children born suffering from microdeletion/ microduplication syndromes, monogenic and multigenetic disorders, as well as teratogenic and idiopathic conditions. If there are 246 cases found with real positive NIPT test—acc. to Table 3 about 25 of them would have been born acc. to data summarized in Taylor-Phillips et al. [24]. Among 38,001 born children, there must be an overall 1,140 to 2280 children with chromosomal aberrations, teratogenic damage, a monogenetic or multigenetic disease or an “idiopathic disorder” (Fig. 1).
Conclusion: NIPT studies must include all clinically abnormal cases—and if they group them all as idiopathic. Yet the published data is at least obviously incomplete, implying to the public a ‘wrong feeling of safety’.
What about NIPT for microdeletion/microduplication syndrome detection and for monogenic disorders?
NIPT has a high FP rate for SCAs and RATs of 0.21% to 0.25% for all tested pregnancies and concerning those women getting a positive NIPT result, it is at 55.45 and 84.5, respectively (Table. 2). The rates are similar for microdeletion/microduplication syndrome detection. FP-rates of ~ 50% are reported for DiGeorge syndrome [39], and they get higher the rarer the tested syndrome is [40]. Scharf [4] states that such a high false positive rate of NIPT for this kind of indication means at the same time an unnecessary high invasive PNDP rate. Thus, German guidelines do recommend not to use of NIPT for screening of microdeletion-/microduplication syndromes [41].
NIPT for detection of single gene disorders and corresponding point mutations are most often referred to as NIPS, to distinguish from ‘normal NIPT’. While few authors report on a 100% detection rate for mutations in small proof of principle studies [42], others are more skeptical. Already in 2009 it was highlighted that NIPT latest then becomes complex when fetus and mother have the same alleles, which are indistinguishable on cffDNA level [43]. Recently, the confined placental mosaicism problem being responsible for major parts of FP-NIPT results was also treated for point mutations. Coorens et al. [19] showed that “every placental sample represents a clonal expansion that is genetically distinct and exhibits a genomic landscape akin to that of childhood cancer in terms of mutation burden and mutational imprints.” The authors state that tremendous mutagenesis is rather rule than exception in the placenta.
Conclusion: NIPT for microdeletion-/microduplication syndromes is leading to that many FP results that it rather increases invasive testing than reduces it; chromosome microarray based on invasively obtained fetal tissue would be most informative here. NIPT for single gene mutations is due to biological peculiarities of the placenta a priori prone to FP results due to clonal developments similar as in cancer tissue.
Which data has a higher impact—NIPT or first trimester screening?
Conclusive data on the important question of which test is more reliable and more comprehensive, NIPT or FTS, are still lacking—there is only one mathematical algorithm based study [44] dealing with this problem. Kane et al. [44] suggest a 74% detection rate for T13, T18, T21 and 45,X for FTS compared to ~ 94% in NIPT. However, for other SCAs or RATs, FTS has a 35% detection rate compared to 0 or 13% in SNP- or non-SNP-based NIPT. Besides, Fries [45] showed in a small study on 153 cases picked up by FTS, that NIPT for T13, T18 and T21 would have missed at least 20% of those aberrant cases (like microdeletions or other chromosomal aberrations).
Nonetheless, while summarizing general prevalence thresholds of screening tests in obstetrics and gynecology Elfassy et al. [46] concluded that NIPT as it”is performed by sequencing fetal cell-free DNA in maternal circulation” (as we know this is not true) and “based on its inherent sensitivity and specificity parameters” (which are not supported by the present meta-analyses), NIPT to have a 2.4 times higher predictive value than FTS.
More realistically, Scharf [4] summarized that the detection rate of FTS for T21 is 95% and by NIPT 99%; thus he recommends T21-specific NIPT in combination with FTS, and especially with fetal sonography. Furthermore, Scharf [4] comes even to the conclusion that NIPT for T13 and T18 “no longer meet the quality criteria that are internationally applied to a screening procedure”.
Overall, two things are clear: (1) there was never a plea for FTS to finance by the health system like it was for NIPT, e.g. by Dutch MDs and scientists [47]; and (2) the best pickup-rate for chromosomal imbalances has the chromosome microarray combined with banding cytogenetics from amniocytes [48, 49].
Conclusion: An unbiased comparison of NIPT and FTS performance in the same patient population is necessary and still has not been published, even though data must be available.
Why not invasive testing?
It has already repeatedly been stated (e.g. [20]) that actual invasive PNDP cannot be compared with that 30 or 50 years ago. As nicely summarized by Salomon et al. [50]: “the invasive procedure-related risk of fetal loss of 1%, which was a major argument to increase the use of NIPT, has been reviewed drastically down to around 1/1000 or less “(see [45]).
Conclusion: The risk of abortion is no longer an argument for NIPT and against invasive PNDP.
Why are the false-positive rates so low for T21 and 2 to 6 times higher for all other aneuploidies?
All NIPT-related papers proudly present the almost perfect performance of the test for T21 with only an ~ 10% FP rate. The 2 to 9 times higher FP-rates for the remainder indications tested are only stated and hardly scientifically discussed. Some papers even neglect them and state that they found such reliable test systems and mathematical algorithms to come to 100% detection rates in NIPT for each indication and that they have no FP or FN results at all, which seems biologically impossible (keywords: confined placental mosaicism, vanishing twins, etc.) [51]. Most likely, especially the FP-data available from detailed NIPT results analyses could provide insights into trisomic rescue mechanisms in early embryogenesis. Eventually, even lesions could be learned which trisomies lead to fetal death first and which are more likely to be rescued, and why. Only one study states that 7 of 54 FP NIPT cases (13%) were due to vanishing twins [52].
Conclusion: NIPT was, is and will be a screening test. It detects placenta aberrations being present between the 11th and 25th weeks of gestation. All positive results must carefully be treated as possible HINT on an aberration in the fetus and a pointer that the early pregnancy might naturally end prematurely. Scientifically, the NIPT data has not been explored yet.
Conclusion
Having discussed all the problems of NIPT, for individual settings and considering the ethical considerations under which each human genetic counsellor (MD or non-MD) is trained, it is really hard to understand that actual papers start with sentences like: “NIPT has revolutionized the approach to prenatal diagnosis and, to date, it is the most superior screening method for the common autosomal aneuploidies” [53]; or with: “our findings show the diversity of clinical practice with regard to the incorporation of NIPT into prenatal screening algorithms, and suggest that the use of NIPT both as a first-line screening tool in the general obstetric population, and to screen for SCAs and CNVs, is becoming increasingly prevalent” [54]. There is an urgent need to come back to the couple, patient and unborn child perspective and away from cost and profit argumentations. Finally, it is necessary to publish unbiased figures concerning (a) efficacy to identify potentially genetically aberrant fetuses when using FTS compared to NIPT, (b) FP-rates of different NIPT tests, (c) FN-rates of different NIPT tests including all test failures, and all cases with not tested chromosomal aberrations, and not tested monogenetic, multigenetic, teratogenic, and idiopathic (unclear) causes of inborn defects. Overall, the most likely intentionally induced impression in public that NIPT is or at least will be the PNDP performed in future must be revised quickly, to preserve the credibility of prenatal and clinical genetic diagnostics in the long term.
Availability of data and materials
All data generated or analyzed during this study are included in this published article [and its supplementary information files].
Abbreviations
- AFP:
-
Alpha-fetoprotein
- ß-hCG:
-
Beta-human chorionic gonadotropin
- cffDNA:
-
Cell free fetal DNA
- DNA:
-
Deoxyribonucleic acid
- FN:
-
False-negative
- FP:
-
False-positive
- FTS:
-
First trimester-screening
- NIPT:
-
Non-invasive prenatal testing
- PAPPA:
-
Pregnancy associated plasma protein-A
- PNDP:
-
Prenatal diagnostic procedure
- RATs:
-
Rare autosomal trisomies
- SCAs:
-
Numerical sex-chromosome-aberrations
- T13:
-
Trisomy 13
- T18:
-
Trisomy 18
- T21:
-
Trisomy 21
References
-
Hixson L, Goel S, Schuber P, Faltas V, Lee J, Narayakkadan A, Leung H, Osborne J. An overview on prenatal screening for chromosomal aberrations. J Lab Autom. 2015;20:562–73.
Article
CAS
PubMedGoogle Scholar
-
Darouich AA, Liehr T, Weise A, Schlembach D, Schleußner E, Kiehntopf M, Schreyer I. Alpha-fetoprotein and its value for predicting pregnancy outcomes — a re-evaluation. J Prenat Med. 2015;9:18–23.
PubMed
PubMed CentralGoogle Scholar
-
Liehr T. Non-invasive prenatal testing, what patients do not learn, may be due to lack of specialist genetic training by gynecologists and obstetricians? Front Genet. 2021;12: 682980.
Article
PubMed
PubMed CentralGoogle Scholar
-
Scharf A. First trimester screening with biochemical markers and ultrasound in relation to non-invasive prenatal testing (NIPT). J Perinat Med. 2021;49:990–7.
Article
PubMedGoogle Scholar
-
Löwy I. Non-invasive prenatal testing: a diagnostic innovation shaped by commercial interests and the regulation conundrum. Soc Sci Med. 2020;20: 113064.
Google Scholar
-
Holloway K, Miller FA, Simms N. Industry, experts and the role of the “invisible college” in the dissemination of non-invasive prenatal testing in the US. Soc Sci Med. 2021;270: 113635.
Article
PubMedGoogle Scholar
-
Liehr T. 2019. Non-invasive prenatal testing – safer or simply more profitable? https://atlasofscience.org/non-invasive-prenatal-testing-safer-or-simply-more-profitable/
-
Iwarsson E, Jacobsson B, Dagerhamn J, Davidson T, Bernabé E, Heibert AM. Analysis of cell-free fetal DNA in maternal blood for detection of trisomy 21, 18 and 13 in a general pregnant population and in a high risk population — a systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2017;96:7–18.
Article
CAS
PubMedGoogle Scholar
-
Schmitz D, Clarke A. Ethics experts and fetal patients: a proposal for modesty. BMC Med Ethics. 2021;22:161.
Article
PubMed
PubMed CentralGoogle Scholar
-
Blanquet M, Dreux S, Léger S, Sault C, Mourgues C, Laurichesse H, Lémery D, Vendittelli F, Debost-Legrand A, Muller F. Cost-effectiveness threshold of first-trimester Down syndrome maternal serum screening for the use of cell-free DNA as a second-tier screening test. Ann Biol Clin (Paris). 2021;79:331–8.
Google Scholar
-
Huang T, Gibbons C, Rashid S, Priston MK, Bedford HM, Mak-Tam E, Meschino WS. Prenatal screening for trisomy 21: a comparative performance and cost analysis of different screening strategies. BMC Pregnancy Childbirth. 2020;20:713.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Shang W, Wan Y, Chen J, Du Y, Huang J. Introducing the non-invasive prenatal testing for detection of Down syndrome in China: a cost-effectiveness analysis. BMJ Open. 2021;11: e046582.
Article
PubMed
PubMed CentralGoogle Scholar
-
Wang D, He J, Ma Y, Xi H, Zhang M, Huang H, Rao L, Zhang B, Mi C, Zhou B, Liao Z, Dai L, Ouyang X, Zhang Y, Wang H, Wang X, Zhang Z, Yao S, Tan Z, Yang J, Zhong W, Wang N, Liu J, Zhou L. [Retrospective and cost-effective analysis of the result of Changsha Municipal Public Welfare Program by Noninvasive Prenatal Testing]. Zhonghua Yi Xue Yi Chuan Xue Za Zhi. 2022;39:257-63.
-
Prinds C, der Wal JG, Crombag N, Martin L. Counselling for prenatal anomaly screening-A plea for integration of existential life questions. Patient Educ Couns. 2020;103:1657–61.
Article
PubMedGoogle Scholar
-
Zerres K, Rudnik-Schöneborn S, Holzgreve W. Do non-invasive prenatal tests promote discrimination against people with Down syndrome? What should be done? J Perinat Med. 2021;49:965–71.
Article
PubMedGoogle Scholar
-
Perrot A, Horn R. Preserving women’s reproductive autonomy while promoting the rights of people with disabilities?: the case of Heidi Crowter and Maire Lea-Wilson in the light of NIPT debates in England, France and Germany. J Med Ethics. 2022. https://doi.org/10.1136/medethics-2021-107912.
Article
PubMedGoogle Scholar
-
Salvesen KÅB, Glad R, Sitras V. Controversies in implementing non‐invasive prenatal testing in a public antenatal care program. Acta Obstet Gynecol Scand. 2022;101(6):577–80. https://doi.org/10.1111/aogs.14351.
Article
PubMedGoogle Scholar
-
Perrot A, Horn R. The ethical landscape(s) of non-invasive prenatal testing in England, France and Germany: findings from a comparative literature review. Euro J Hum Genet. 2021;30(6):676–81. https://doi.org/10.1038/s41431-021-00970-2.
Article
Google Scholar
-
Coorens THH, Oliver TRW, Sanghvi R, Sovio U, Cook E, Vento-Tormo R, Haniffa M, Young MD, Rahbari R, Sebire N, Campbell PJ, Charnock-Jones DS, Smith GCS, Behjati S. Inherent mosaicism and extensive mutation of human placentas. Nature. 2021;592:80–5.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Liehr T, Lauten A, Schneider U, Schleussner E, Weise A. Noninvasive prenatal testing (NIPT) – when is it advantageous to apply? Biomed Hub. 2017;2: 458432.
Article
Google Scholar
-
Paluoja P, Teder H, Ardeshirdavani A, Bayindir B, Vermeesch J, Salumets A, Krjutškov K, Palta P. Systematic evaluation of NIPT aneuploidy detection software tools with clinically validated NIPT samples. PLoS Comput Biol. 2021;17: e1009684.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Hartwig TS, Ambye L, Sørensen S, Jørgensen FS. Discordant non-invasive prenatal testing (NIPT) — a systematic review. Prenat Diagn. 2017;37:527–39.
Article
PubMedGoogle Scholar
-
Samura O, Okamoto A. Causes of aberrant non-invasive prenatal testing for aneuploidy: a systematic review. Taiwan J Obstet Gynecol. 2020;59:16–20.
Article
PubMedGoogle Scholar
-
Taylor-Phillips S, Freeman K, Geppert J, Agbebiyi A, Uthman OA, Madan J, Clarke A, Quenby S, Clarke A. Accuracy of non-invasive prenatal testing using cell-free DNA for detection of Down, Edwards and Patau syndromes: a systematic review and meta-analysis. BMJ Open. 2016;6: e010002.
Article
PubMed
PubMed CentralGoogle Scholar
-
Nielsen J, Wohlert M. Sex chromosome abnormalities found among 34,910 newborn children: results from a 13-year incidence study in Arhus. Denmark Birth Defects Orig Artic Ser. 1990;26:209–23.
CAS
PubMedGoogle Scholar
-
Veropotvelyan N, Nesterchuk D. Rare trisomies: frequency, range, lethality at embryonic and fetal stages of prenatal development. ScienceRise Med Sci. 2017;2:45–51. https://doi.org/10.15587/2519-4798.2017.94385.
Article
Google Scholar
-
Jacobs PA, Browne C, Gregson N, Joyce C, White H. Estimates of the frequency of chromosome abnormalities detectable in unselected newborns using moderate levels of banding. J Med Genet. 1992;29:103–8.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Hsiao CH, Chen CH, Cheng PJ, Shaw SW, Chu WC, Chen RC. The impact of prenatal screening tests on prenatal diagnosis in Taiwan from 2006 to 2019: a regional cohort study. BMC Pregnancy Childbirth. 2022;22:23.
Article
PubMed
PubMed CentralGoogle Scholar
-
Montgomery S, Thayer ZM. The influence of experiential knowledge and societal perceptions on decision-making regarding non-invasive prenatal testing (NIPT). BMC Pregnancy Childbirth. 2020;20:630.
Article
PubMed
PubMed CentralGoogle Scholar
-
Bawazeer S, AlSayed M, Kurdi W, Balobaid A. Knowledge and attitudes regarding non-invasive prenatal testing among women in Saudi Arabia. Prenat Diagn. 2021;41:1343–50.
Article
PubMedGoogle Scholar
-
Yang J, Chen M, Ye X, Chen F, Li Y, Li N, Wu W, Sun J. A cross-sectional survey of pregnant women’s knowledge of chromosomal aneuploidy and microdeletion and microduplication syndromes. Eur J Obstet Gynecol Reprod Biol. 2021;256:82–90.
Article
PubMedGoogle Scholar
-
Bowman-Smart H, Savulescu J, Mand C, Gyngell C, Pertile MD, Lewis S, Delatycki MB. “Small cost to pay for peace of mind”: women’s experiences with non-invasive prenatal testing. Aust N Z J Obstet Gynaecol. 2019;59:649–55.
Article
PubMed
PubMed CentralGoogle Scholar
-
Hirose T, Shirato N, Izumi M, Miyagami K, Sekizawa A. Postpartum questionnaire survey of women who tested negative in a non-invasive prenatal testing: examining negative emotions towards the test. J Hum Genet. 2021;66:579–84.
Article
PubMedGoogle Scholar
-
Lo TK, Chan KY, Kan AS, So PL, Kong CW, Mak SL, Lee CN. Decision outcomes in women offered noninvasive prenatal test (NIPT) for positive down screening results. J Matern Fet Neonatal Med. 2019;32:348–50.
Article
Google Scholar
-
Suzumori N, Ebara T, Kumagai K, Goto S, Yamada Y, Kamijima M, Sugiura-Ogasawara M. Non-specific psychological distress in women undergoing noninvasive prenatal testing because of advanced maternal age. Prenat Diagn. 2014;34:1055–60.
Article
PubMedGoogle Scholar
-
Nakamura M, Ogawa M, Taura Y, Kawasaki S, Kawakami K, Motoshima S. Anxiety levels in women receiving a negative NIPT result: influence of psychosocial adaptation in pregnancy. Jpn J Genet Couns. 2016;37:187–95.
Google Scholar
-
Lewis C, Hill M, Chitty LS. Women’s experiences and preferences for service delivery of non-invasive prenatal testing for aneuploidy in a public health setting: a mixed methods study. PLoS ONE. 2016;11: e0153147.
Article
PubMed
PubMed Central
CASGoogle Scholar
-
Yotsumoto J, Sekizawa A, Inoue S, Suzumori N, Samura O, Yamada T, Miura K, Masuzaki H, Sawai H, Murotsuki J, Hamanoue H, Kamei Y, Endo T, Fukushima A, Katagiri Y, Takeshita N, Ogawa M, Nishizawa H, Okamoto Y, Tairaku S, Kaji T, Maeda K, Matsubara K, Ogawa M, Osada H, Ohba T, Kawano Y, Sasaki A, Sago H. Qualitative investigation of the factors that generate ambivalent feelings in women who give birth after receiving negative results from non-invasive prenatal testing. BMC Pregnancy Childbirth. 2020. https://doi.org/10.1186/s12884-020-2763-z.
Article
PubMed
PubMed CentralGoogle Scholar
-
Lin TY, Hsieh TT, Cheng PJ, Hung TH, Chan KS, Tsai C, Shaw SW. Taiwanese clinical experience with noninvasive prenatal testing for DiGeorge syndrome. Fetal Diagn Ther. 2021;48:672–7.
Article
PubMedGoogle Scholar
-
Shi JP, Tan P, Li JM, Zhang R. [Application analysis of noninvasive prenatal testing for fetal chromosome copy number variations in Chinese laboratories]. Zhonghua Yi Xue Za Zhi. 2021;101:1088-92.
-
Kozlowski P, Burkhardt T, Gembruch U, Gonser M, Kähler C, Kagan KO, von Kaisenberg C, Klaritsch P, Merz E, Steiner H, Tercanli S, Vetter K, Schramm T. DEGUM, ÖGUM, SGUM and FMF Germany Recommendations for the Implementation of First-Trimester Screening, Detailed Ultrasound, Cell-Free DNA Screening and Diagnostic Procedures. Ultraschall in der Medizin — European Journal of Ultrasound. 2019;40(02):176–93. https://doi.org/10.1055/a-0631-8898.
Article
PubMedGoogle Scholar
-
Mohan P, Lemoine J, Trotter C, Rakova I, Billings P, Peacock S, Kao CY, Wang Y, Xia F, Eng CM, Benn P. Clinical experience with non-invasive prenatal screening for single-gene disorders. Ultrasound Obstet Gynecol. 2022;59:33–9.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Wright CF, Burton H. The use of cell-free fetal nucleic acids in maternal blood for non-invasive prenatal diagnosis. Hum Reprod Update. 2009;15:139–51.
Article
CAS
PubMedGoogle Scholar
-
Kane D, D’Alton ME, Malone FD. Rare chromosomal abnormalities: can they be identified using conventional first trimester combined screening methods? Eur J Obstet Gynecol Reprod Biol X. 2021;10: 100123.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Fries N, Le Garrec S, Egloff M, Sault C, Dreux S, Mangione R, Salomon LJ, Ville Y. Non-invasive prenatal testing: what are we missing? Ultrasound Obstet Gynecol. 2021;57:345–6.
Article
CAS
PubMedGoogle Scholar
-
Elfassy L, Lasry A, Gil Y, Balayla J. Prevalence threshold of screening tests in obstetrics and gynecology. Eur J Obstet Gynecol Reprod Biol. 2021;259:191–5.
Article
PubMedGoogle Scholar
-
Bunnik EM, Kater-Kuipers A, Galjaard RH, de Beaufort I. Why NIPT should be publicly funded. J Med Ethics. 2020;46:783–4.
Article
PubMedGoogle Scholar
-
Stosic M, Levy B, Wapner R. The use of chromosomal microarray analysis in prenatal diagnosis. Obstet Gynecol Clin North Am. 2018;45:55–68.
Article
PubMedGoogle Scholar
-
Cheng SSW, Chan KYK, Leung KKP, Au PKC, Tam WK, Li SKM, Luk HM, Kan ASY, Chung BHY, Lo IFM, Tang MHY. Experience of chromosomal microarray applied in prenatal and postnatal settings in Hong Kong. Am J Med Genet C Semin Med Genet. 2019;181:196–207.
PubMed
Google Scholar
-
Salomon LJ, Sotiriadis A, Wulff CB, Odibo A, Akolekar R. Risk of miscarriage following amniocentesis or chorionic villus sampling: systematic review of the literature and updated meta-analysis. Ultrasound Obstet Gynecol. 2019;54:442–51.
Article
CAS
PubMedGoogle Scholar
-
Koumbaris G, Achilleos A, Nicolaou M, Loizides C, Tsangaras K, Kypri E, Mina P, Sismani C, Velissariou V, Christopoulou G, Constantoulakis P, Manolakos E, Papoulidis I, Stambouli D, Ioannides M, Patsalis P. Targeted capture enrichment followed by NGS: development and validation of a single comprehensive NIPT for chromosomal aneuploidies, microdeletion syndromes and monogenic diseases. Mol Cytogenet. 2019;12:48.
Article
PubMed
PubMed Central
CASGoogle Scholar
-
Suzumori N, Sekizawa A, Takeda E, Samura O, Sasaki A, Akaishi R, Wada S, Hamanoue H, Hirahara F, Sawai H, Nakamura H, Yamada T, Miura K, Masuzaki H, Nakayama S, Kamei Y, Namba A, Murotsuki J, Yamaguchi M, Tairaku S, Maeda K, Kaji T, Okamoto Y, Endo M, Ogawa M, Kasai Y, Ichizuka K, Yamada N, Ida A, Miharu N, Kawaguchi S, Hasuo Y, Okazaki T, Ichikawa M, Izumi S, Kuno N, Yotsumoto J, Nishiyama M, Shirato N, Hirose T, Sago H. Retrospective details of false-positive and false-negative results in non-invasive prenatal testing for fetal trisomies 21, 18 and 13. Eur J Obstet Gynecol Reprod Biol. 2021;256:75–81.
Article
CAS
PubMedGoogle Scholar
-
D’Ambrosio V, Squarcella A, Vena F, Di Mascio D, Corno S, Pajno C, Piccioni MG, Brunelli R, Pizzuti A, Benedetti Panici P, Giancotti A. Update in non-invasive prenatal testing. Minerva Ginecol. 2019;71:44–53.
Article
PubMedGoogle Scholar
-
Yang L, Tan WC. Prenatal screening in the era of non-invasive prenatal testing: a Nationwide cross-sectional survey of obstetrician knowledge, attitudes and clinical practice. BMC Pregnancy Childbirth. 2020;2:579.
Article
Google Scholar
Download references
Acknowledgements
Not applicable.
Funding
Open Access funding enabled and organized by Projekt DEAL.
Author information
Authors and Affiliations
-
Institute of Human Genetics, Jena University Hospital, Friedrich Schiller University, Am Klinikum 1, 07747, Jena, Germany
Thomas Liehr
Authors
- Thomas Liehr
You can also search for this author in
PubMed Google Scholar
Contributions
The study and paper was done, drafted and finalized by TL. The authors read and approved the final manuscript.
Corresponding author
Correspondence to
Thomas Liehr.
Ethics declarations
Ethics approval and consent to participate
Not applicable.
Consent for publication
Not applicable.
Competing interests
The author declares that he has no competing interests.
Additional information
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Supplementary Information
Additional file1: Table S1
. Here the data is summarized as extracted from 25 references (as listed below the table) on the results of NIPT. Absolute numbers are given here and no percentages. Abbreviations: FN = false negative; FP = false positive; n.a. = not available; n.d. = not determined; NIPT = non-invasive prenatal testing; RATs = rare autosomal trisomies (RATs); Ref = References; SCAs = numerical sex-chromosome-aberrations; T13 = trisomy 13; T18 = trisomy 18; T21 = trisomy 21.
Rights and permissions
Open Access This article is licensed under a Creative Commons Attribution 4.0 International License, which permits use, sharing, adaptation, distribution and reproduction in any medium or format, as long as you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons licence, and indicate if changes were made. The images or other third party material in this article are included in the article’s Creative Commons licence, unless indicated otherwise in a credit line to the material. If material is not included in the article’s Creative Commons licence and your intended use is not permitted by statutory regulation or exceeds the permitted use, you will need to obtain permission directly from the copyright holder. To view a copy of this licence, visit http://creativecommons.org/licenses/by/4.0/. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated in a credit line to the data.
Reprints and Permissions
About this article
Cite this article
Liehr, T. False-positives and false-negatives in non-invasive prenatal testing (NIPT): what can we learn from a meta-analyses on > 750,000 tests?.
Mol Cytogenet 15, 36 (2022). https://doi.org/10.1186/s13039-022-00612-2
Download citation
-
Received:
-
Accepted:
-
Published:
-
DOI: https://doi.org/10.1186/s13039-022-00612-2
Keywords
- Non-invasive prenatal testing (NIPT)
- First trimester-screening (FTS)
- Teratogen effects
- Multigenetic diseases
- Pregnant woman perspective
- False-positive
- False-negative
18.10.201610:5618.10.2016 10:56:47
Появление на свет детей с наследственными заболеваниями и тяжелыми пороками развития – нелегкое испытание для семьи. Статистические данные говорят о том, что не менее 5% детей рождается с теми или иными вариантами наследственных заболеваний.
Ни одна супружеская пара не застрахована от подобного случая. Цель всех исследований, позволяющих выявить заболевания на ранних стадиях – предоставление информации родителям с целью дальнейшего принятия решения о пролонгировании или прерывании беременности.
На этапе планирования беременности к генетику может обратиться любая супружеская пара, это добровольное решение.
Однако существуют ситуации, когда консультация генетика имеет медицинские показания и является обязательной:
- наличие повышенного риска по результатам комбинированных пренатальных скринингов (ультразвуковых и/или биохимических)
- возраст беременной старше 35 лет и младше 18
- рождения ребенка с хромосомной патологией или выявление таковой у плода в предыдущие беременности
- носительство семейной хромосомной аномалии
- перенесение острой вирусной инфекции на ранних сроках беременности (ОРВИ, краснуха, герпес, гепатит, ВИЧ и т.д.)
- прием препаратов, запрещенных при беременности непосредственно в период до зачатия или на ранних сроках, наркттических препаратов
- облучение одного из супругов в период зачатия, воздействие радиации, химических веществ
- кровное родство пары
- беременности с неудачными исходами (привычное невынашивание, антенатальные гибели) или бесплодие неясного генеза
Инвазивные методы диагностики
К видам инвазивной диагностики относятся – биопсия ворсин хориона, амниоцентез, кордоцентез, плацентоцентез, взятие тканей плода. Цель данной методики – получение образца тканей, в ходе исследования которых возможно проведение полноценной достоверной диагностки. Полученный материал возможно исследовать следующими способами:
* цитогенетическим. При этом методе выявляется количественное нарушение в хромосомном наборе (синдром Дауна, Тернера и т.д.)
* молекулярно-генетическим. Этот метод делает возможным выявить нарушения внутри хромосом (муковисцедоз, мышечная дистрофия, фенилкетонурия ит.д.)
* биохимическим
Инвазивная диагностика может быть предложена по высокому пренатальному риску, либо по иным причинам, ставшим поводом для обращения . В каждом конкретном случае оценивается индивидуальный риск и решается вопрос в зависимости от анамнеза и текущей ситуации. Решение принимается непосредственно семейной парой, в задачи врача входит профессионально и корректно донести информацию о необходимости проведения процедуры и степени риска.
Инвазивное диагностическое исследование проводится всегда опытным специалистом, под контролем ультразвука. Доступ возможен через влагалище или переднюю брюшную стенку. В стерильных условиях производится пункция (прокол), далее забор необходимого материала – частиц ворсин хориона, амиотической жидкости или пуповинной крови. Выбор метода диагностики определяет врач в зависимости от срока и показаний.
Биопсия ворсин хориона проводится на сроке 11-12 недель беременности. Если принимается решение о необходимости прерывания беременности, то срок до 12 недель считается наиболее безопасным для женщины. При помощи этого метода возможно провести диагностику синдрома Дауна, Патау, Эдвардса и иных генных мутаций. Риски данного метода заключаются в возникновении выкидыша, кровотечений, инфицирования плода. Также необходимо отметить и возможность диагностической погрешности – исследование ворсин хориона не может не совпасть к геномом эмбриона, что означает возможность получения ложноположительных или ложноторицательных результатов. Безусловно, эти риски очень невелики, не более 2%, однако об этом следует знать.
Амниоцентез – это метод исследования околоплодной жидкости, при котором возможно получить информацию не только о генных и хромосомных нарушениях плода, но и некоторых биохимических показателях. Например, определить наличие резус-конфликта или степень зрелости легких плода. Проведение амниоцентеза возможно с 15-16 недель беременности. Забор жидкости осуществляется путем пункции передней брюшной стенки и последующего проникновения в полость матки. Вероятность осложнений после амниоцентеза не так высока как при биопсии ворсин хориона, однако в некоторой степени сохраняется – это риски подтекания вод, инфицирования, угрозы прерывания беременности.
Кордоцентез – это забор пуповинной крови. Проводится после 20 недели беременности, метод из себя представляет пункцию передней брюшной стенки с дальнейшим получением пуповинной крови под контролем УЗИ. Поскольку исследуется кровь, то это значительно расширяет спектр анализов, кроме генных и хромосомных нарушений возможно исследование всего биохимического спектра. А в некоторых случаях данный метод можно использовать как лечебный – вводить через пуповину лекарственные средства плоду.
Биопсия тканей плода производится для диагностики тяжелых наследственных патологий кожи или мышц плода.
Ненвазивный пренатальный тест
Метод неинвазивной пренатальной ДНК-диагностики — высокотехнологичный, принципиально новый метод диагностики, на сегодняшний день является наиболее достоверным и информативным способом выявления и подтверждения хромосомной патологии плода. В основе метода лежит анализ клеток плода, циркулирующих в крови матери. Внеклеточная фетальная ДНК плода свободно циркулирует в крови матери, легко поддается выделению и обладает высокой диагностической ценностью. Анализ фрагментов ДНК плода позволяет получить данные о наиболее значимых хромосомных синдромах. Важнейшие преимущества метода неинвазивной пренатальной ДНК-диагностики:
· абсолютная безопасность матери и плода
· высокая диагностическая точность. Ложноположительные результаты составляют 0,1%
· возможность получения результатов на самых ранних сроках, начиная с 9 недели.
Помимо скрининга аномалий хромосомного набора, метод неинвазивной диагностики фетального ДНК позволяет выявить синдромов, связанных с микроделециями. Это заболевания, возникающие из-за выпадения маленьких участков хромосом. Развитие подобных патологических ситуаций фактически является «генетической случайностью», не связано с возрастом родителей, семейным анамнезом или воздействием внешних факторов. Микроделеционные синдромы ассоциированы со следующими заболеваниями:
· Синдром делеции 22q11.2 (Синдром Ди Джорджи)
· Синдром делеции 1p36
· Синдром Ангельмана
· Синдром “кошачьего крика”
· Синдром Прадера-Вилли
Современная медицина обладает широкими возможностями выявления тяжелых патологий еще на ранних сроках беременности. Цель медико-генетического консультирования состоит в правильной постановке диагноза, объяснении перспектив развития того или иного заболевания, информировании и методах диагностики и рисках. Именно семейная пара принимает решение о дальнейшей судьбе течения беременности и задача врача – поддержать при принятии любого варианта действий.
43 ответа
Последний —
Перейти
Гость
И еще. Какой у вас срок? Это ужасно все. Но я прошла прерывание на 25неделе. Ничего страшнее этого нет. После этого ада, никакой больной ребенок не кажется тяжелой ношей и все речи о гуманном избавлении дитя от жизни инвалида бред и ложь. Простите. Теперь я знаю. Каждому свой срок отмерян, быть убийцей своего ребенка бетонная плита на душе, это от трусости, но никак не в интересах ребенка.
Гость
У нас был риск 1 на 350 паталогии не хромосомные. Рар. Ребенок был нездоров. Но и убивать не следовало, надо было бороться. Снится иногда.
Гость
Вы зачем это беременной женщине пишите? Совсем ку-ку? У нее мб все хорошо еще будет, а вы до истерики доведете человека
Гость
Сами вы куку. Как раз отмалчивание и доведёт до куку быстрее. Если бы мне люди, с которыми я говорила, хоть что-то говорили, а не отводили глаза и пожимали плечами ничего не знаю, я бы не завалилась психически в такую панику ни о чем. Просто панику. Меня уже никакие нипты не успокаивали, всегда есть синдром какойнибудь, который вычислить не могут на этих исследованиях. И толку что не даун, а нунан, например. Беременную легко запугать неизвестностью.
Вот говорю, о чем мне известно: убивать дите ужасно, после этого мечтаешь вернуть тот час и родить любого, лишь бы живого.
Гость
Автор, надо успокоиться. Риски средние, мб еще все хорошо, а вы будете 20 дней реветь? Еще на нервах преждевременные не дай Бог… Кому хорошо будет? Никому. Сходите к пренатальному психологу, поговорите, станет легче.
Делайте анализ и ждите.
Гость
Автор, у меня скрининг показывал 1:97 высокий риск генетической патологии ( другой, не СД) Узи и анализы были нормальные… но скрининг по данным статистики показал высокий риск. Я делала инвазивный тест, его быстро делают , но есть риски прерывания беременности. Сделала, все нормально, здоровый хромосомный набор. Так что вполне, возможно, что у вас все нормально… 1: 107… Это значит у одной из 107 женщин при таких показателях больной ребенок. Всего у одной. Но провериться надо. Наоборот хорошо, что риск выявили.Сдадите тест. Будет либо все хорошо, либо плохо, тогда сделаете прерывание пока срок небольшой. Это лучше наверное, чем больной ребенок
Гость
На какой неделе у вас был готов результат обследования? Я отказалась от инвазии изза рисков, кроме общих, у меня резус — и тонус был.
#15
#16
#18
Гость
Полностью поддерживаю, у меня ситуация один в один. Хочу обратиться ко всем беременняшкам: Девочки, делайте НИПТ на 10неделях ДО СКРИНИНГА!!! Об этом нам никто не говорит. Я живу в глубинке, так моя гинеколог в жк вообще в первый раз от меня услышала об этом анализе, хотя все должно было быть наоборот. Как и Мария о НИПТе я узнала сама и сама его сдала, на сроке 14недель. Результат пришел через 8рабочих дней, к сожалению плохой. Далее все по сценарию- амниоцентез в 17 недель, подтверждение диагноза-консилиум-ИР. Сейчас мне хочется кричать на весь мир, чтобы знали все, что НИПТ нужно делать до 12недель, и если результат плохой, то можно сделать вакуум, да это больно, но не сравнится с ИР или с воспитанием ребенка инвалида.
#19
Мария
В прошлом году была беременная, у меня первый скрининг показал 1:350 СД. На врач на узи не мог разглядеть хорошо все что нужно было, я в кабинет заходила раз 10, потому что ребенок не поворачивался. И написали как им привиделось походу. Никто мне не сказал что существует такой анализ как НИПТ (геномед), я сама нашла, пошла в КДЛ там сдала его только на СД, он кажется что-то в районе 17 тыс стоил. Через дней 5 пришел ответ- высокий риск! Было 13 недель. Прокол делать с 15 сказали в идеале. Сделала этот амниоцентез, кстати кто пугает- ничего там страшного нет, это реально занимает минуту максимум, ни капли не больно, главное делать в норм мест и у нормального врача, я делала в геномеде. стоил он что-то в районе 20 тыс. Результат дней через 5 — подтвердили СД. 16 недель- консилиум и искусственные роды, но это уже отдельная тема…. Так вот НИПТ сдается с 10 недели, и если б были у меня на то время нормальные врачи, то до 12 недель это прерывание беременности намного проще, безопаснее, чем ИР. Я советую всем у кого есть возможность, средства делать этот НИПТ как можно раньше! тк такое пережить врагу не пожелаешь…
#20
#21
Гость
Полностью поддерживаю, у меня ситуация один в один. Хочу обратиться ко всем беременняшкам: Девочки, делайте НИПТ на 10неделях ДО СКРИНИНГА!!! Об этом нам никто не говорит. Я живу в глубинке, так моя гинеколог в жк вообще в первый раз от меня услышала об этом анализе, хотя все должно было быть наоборот. Как и Мария о НИПТе я узнала сама и сама его сдала, на сроке 14недель. Результат пришел через 8рабочих дней, к сожалению плохой. Далее все по сценарию- амниоцентез в 17 недель, подтверждение диагноза-консилиум-ИР. Сейчас мне хочется кричать на весь мир, чтобы знали все, что НИПТ нужно делать до 12недель, и если результат плохой, то можно сделать вакуум, да это больно, но не сравнится с ИР или с воспитанием ребенка инвалида.
#22
#23
Гость
Полностью поддерживаю, у меня ситуация один в один. Хочу обратиться ко всем беременняшкам: Девочки, делайте НИПТ на 10неделях ДО СКРИНИНГА!!! Об этом нам никто не говорит. Я живу в глубинке, так моя гинеколог в жк вообще в первый раз от меня услышала об этом анализе, хотя все должно было быть наоборот. Как и Мария о НИПТе я узнала сама и сама его сдала, на сроке 14недель. Результат пришел через 8рабочих дней, к сожалению плохой. Далее все по сценарию- амниоцентез в 17 недель, подтверждение диагноза-консилиум-ИР. Сейчас мне хочется кричать на весь мир, чтобы знали все, что НИПТ нужно делать до 12недель, и если результат плохой, то можно сделать вакуум, да это больно, но не сравнится с ИР или с воспитанием ребенка инвалида.
Эксперты Woman.ru
-
Смирнова Анастасия
Психолог
3 ответа
-
Лукахина Анна
Практикующий психолог
9 ответов
-
Нина Бабанакова
Нутрициолог, консультант по…
97 ответов
-
Самоилов Роман
Врач-нутрициолог
44 ответа
-
Носаченко Оксана
Психолог
44 ответа
-
Мальцева Ксения
Нутрициолог
57 ответов
-
Ольга Наумова
Эксперт по любовной…
7 ответов
-
Оксана Александровна
Практический психолог
50 ответов
-
Токуда Марина
Психолог-психоаналитик
7 ответов
-
Лукановская Ольга
Специалист по женскому…
3 ответа
#24
#25
Гость
Полностью поддерживаю, у меня ситуация один в один. Хочу обратиться ко всем беременняшкам: Девочки, делайте НИПТ на 10неделях ДО СКРИНИНГА!!! Об этом нам никто не говорит. Я живу в глубинке, так моя гинеколог в жк вообще в первый раз от меня услышала об этом анализе, хотя все должно было быть наоборот. Как и Мария о НИПТе я узнала сама и сама его сдала, на сроке 14недель. Результат пришел через 8рабочих дней, к сожалению плохой. Далее все по сценарию- амниоцентез в 17 недель, подтверждение диагноза-консилиум-ИР. Сейчас мне хочется кричать на весь мир, чтобы знали все, что НИПТ нужно делать до 12недель, и если результат плохой, то можно сделать вакуум, да это больно, но не сравнится с ИР или с воспитанием ребенка инвалида.
#26
Анна Синицына (Седых)
Автор, расскажите чем у вас закончилась история с ниптом и малышом? У меня риски по скринингу 1/4 сд. Сдала нипт, жду, через неделю экспертное узи, амнио не хочу, отрицательная я и др
#27
Гость
Ребёночку больнее было.
#28
#29
Гость
НИПТ ошибается, могут вынудить лишить ребёночка жизни, уговорить. А потом окажется, что он был здоров, читала такие отзывы. Не делайте Вы его. Вам Бог поручил жизнь человека, помолитесь лучше, чтобы все с малышиком было хорошо, следите за здоровьем, не нервничайте. И будет! А тем, кто легко готов передать своего ребенка, нужно ли вообще думать о материнстве? Стыдоба. НИПТ и прочий отсев напоминает фашистскую «карту здоровья». И ещё так легко об этом всем говорят… Буднично.
#30
#31
Гость
Автор, обследуйтесь. У вас золотой гинеколог, который отправил вас на нипт, а не к генетикам на прокол. Он человечный человек. И решите для себя, что будете делать в обоих случаях.
Решение забеременеть , это некое согласие пройти с ребенком его путь , каким бы он ни был, с любовью и заботой о ребенке. Это обещание любви и самая прочная связь доверия, что есть. Чтобы ни случилось, вы ведь сами ожидаете от родителей поддержки, потому что вы семья, что вас не бросят, не причинят вред вам и с вами будут рядом всегда, а не причинят вам принудительную эвтаназию якобы в заботе от вам. Больная тема.
#32
Гость
Не дай Бог тебе самой стать инвалидом, а все бывает, жизнь длинная… И не дай Бог тебя выкинут как вещь твои близкие или просто убьют, чтоб не докучала своими болячками, жить не мешала. Только ты взрослая тетка, а он маленький и беззащитный ребенок и его убивает самый близкий и родной человек. Подлость, предательство.
Гость
К 7.посту. и да, я видела детей инвалидов, разных и тяжёлых тоже. Мне было страшно видеть свое дите таким, но после убийства, уже не страшно совсем, убийство страшнее. Это мой опыт. И не надо мне про куку писать. О последствих прерывания почему-то не рассказывают, лишь больного не родила. А что с женщиной будет потом, всем ***.
Гость
Не дай Бог тебе самой стать инвалидом, а все бывает, жизнь длинная… И не дай Бог тебя выкинут как вещь твои близкие или просто убьют, чтоб не докучала своими болячками, жить не мешала. Только ты взрослая тетка, а он маленький и беззащитный ребенок и его убивает самый близкий и родной человек. Подлость, предательство.
Гость
Не дай Бог тебе самой стать инвалидом, а все бывает, жизнь длинная… И не дай Бог тебя выкинут как вещь твои близкие или просто убьют, чтоб не докучала своими болячками, жить не мешала. Только ты взрослая тетка, а он маленький и беззащитный ребенок и его убивает самый близкий и родной человек. Подлость, предательство.
Гость
НИПТ ошибается, могут вынудить лишить ребёночка жизни, уговорить. А потом окажется, что он был здоров, читала такие отзывы. Не делайте Вы его. Вам Бог поручил жизнь человека, помолитесь лучше, чтобы все с малышиком было хорошо, следите за здоровьем, не нервничайте. И будет! А тем, кто легко готов передать своего ребенка, нужно ли вообще думать о материнстве? Стыдоба. НИПТ и прочий отсев напоминает фашистскую «карту здоровья». И ещё так легко об этом всем говорят… Буднично.
Гость
Не дай Бог тебе самой стать инвалидом, а все бывает, жизнь длинная… И не дай Бог тебя выкинут как вещь твои близкие или просто убьют, чтоб не докучала своими болячками, жить не мешала. Только ты взрослая тетка, а он маленький и беззащитный ребенок и его убивает самый близкий и родной человек. Подлость, предательство.
Мария
В прошлом году была беременная, у меня первый скрининг показал 1:350 СД. На врач на узи не мог разглядеть хорошо все что нужно было, я в кабинет заходила раз 10, потому что ребенок не поворачивался. И написали как им привиделось походу. Никто мне не сказал что существует такой анализ как НИПТ (геномед), я сама нашла, пошла в КДЛ там сдала его только на СД, он кажется что-то в районе 17 тыс стоил. Через дней 5 пришел ответ- высокий риск! Было 13 недель. Прокол делать с 15 сказали в идеале. Сделала этот амниоцентез, кстати кто пугает- ничего там страшного нет, это реально занимает минуту максимум, ни капли не больно, главное делать в норм мест и у нормального врача, я делала в геномеде. стоил он что-то в районе 20 тыс. Результат дней через 5 — подтвердили СД. 16 недель- консилиум и искусственные роды, но это уже отдельная тема…. Так вот НИПТ сдается с 10 недели, и если б были у меня на то время нормальные врачи, то до 12 недель это прерывание беременности намного проще, безопаснее, чем ИР. Я советую всем у кого есть возможность, средства делать этот НИПТ как можно раньше! тк такое пережить врагу не пожелаешь…
Гость
НИПТ ошибается, могут вынудить лишить ребёночка жизни, уговорить. А потом окажется, что он был здоров, читала такие отзывы. Не делайте Вы его. Вам Бог поручил жизнь человека, помолитесь лучше, чтобы все с малышиком было хорошо, следите за здоровьем, не нервничайте. И будет! А тем, кто легко готов передать своего ребенка, нужно ли вообще думать о материнстве? Стыдоба. НИПТ и прочий отсев напоминает фашистскую «карту здоровья». И ещё так легко об этом всем говорят… Буднично.
Гость
И еще. Какой у вас срок? Это ужасно все. Но я прошла прерывание на 25неделе. Ничего страшнее этого нет. После этого ада, никакой больной ребенок не кажется тяжелой ношей и все речи о гуманном избавлении дитя от жизни инвалида бред и ложь. Простите. Теперь я знаю. Каждому свой срок отмерян, быть убийцей своего ребенка бетонная плита на душе, это от трусости, но никак не в интересах ребенка.

Добрый день. У моей подруги из Баку, НИПТ тест показал, что у ребенка синдром дауна. Узист, один из лучших, говорил ранее, что такое исключает полностью. Были ли ошибки по такому тесту, может вы о них слышали? На 20 неделе сделан тест.
Эля Зачатие, беременность и роды
Похожее
39 ответов
30 ответов
27 ответов
515 ответов
32 ответа
36 ответов
60 ответов
27 ответов
149 ответов
27 ответов
215 Ответов
Я не из Баку, но на Узи 20.недели узист в частном центре узрела хромосомные аномалии, которые потом оказалось ошибкой.
Моей подруге тоже самое говорили. Фроська родилась совершенно здоровая и упитанная
Тест нипта?
НИПТ — это тест по крови с анализом ДНК ребенка с очень высокой точностью, точнее анализ амниотической жидкости, но скорее всего, он покажет аналогичный результат
Юлия вы проходили этот тест ? Или просто «почитали» где то?
Дважды. А еще доверяю доктору наук, которая вела меня.
Юлия я тоже дважды и разных производителей. Амниоцентез все опроверг.
Ekaterina я делала этот анализ в Испании. Показаний небыло и врач оговаривал не нужна трата денег, но мы очень волновались с мужем так как возрост был у меня на момент беременности 44года, а супруга 53. Вообщем все хорошо. Сейчас уже малышу год и 8 месяцев. Делала на 20 неделе.
Этот тест очень редко ошибается, но всегда есть вероятность того, что перепутали пробирки. УЗИ, к сожалению, вещь достаточно субъективная. Подруге стоит сделать амниоцентез
Юлия как человек, который столкнулся с этим. Мои два теста разных производителей показывали отклонение, я изучила огромное количество американских форумов на эту тему. И могу Вам сказать, что данный тест имеет очень много ложноположительных результатов и дело не в том, что перепутали пробирку
Что значит «кто это сказал»? Это достоверная инфопмация про нипт. Точно 99.9% Про пробирки перепутали — тоже может. Как и куда отправляют кровь из Баку — мы не знаем. УЗИ в отношение синдрома Дауна — вообще не показатель. Сотни случаев когда на узи ешо не видели или наоборот.
Ekaterina ну форумы, они, конечно, достовернее медицинских исследований)))
Я молекулярный биолог по образованию, сама работала с ДНК, поэтому понимаю принципы НИПТ. Ультразвуковые маркеры паталогий считаются как раз показанием к НИПТ или инвазивной диагностике.
Julia ну видите, молекулярная биология — ничто по сравнению с форумами. На форумах пишут, что куча ложных результатов)))
Ekaterina а вы именно по НИПТ говорите или по скрининг? Скрининги действительно не надёжны, у меня тоже в анамнезе два плохих
Юлия в штатах огромное количество судебных дел по данному вопросу. И как раз про 99,9 в медицине речь идет о том, что тест не ошибается если говорит, что все ок. А вот ложноположительных результатов много.
Julia какие скрининги. Нипт ! Сдавала дважды один в мать и дитя, второй в геномеде и сама отслеживала на сайте как он двигался в америку
За Штаты не скажу, я делала два НИПТ во Франции. Здесь как-то все по науке работает 🙂 в случае положительного НИПТ отправляют на амниоцентез. Если у этой девочки ложноположительный результат, я буду безумно рада, но это только амниоцентез подтвердит
Julia принцип тестов почти у всех одинаков. Насчет амнио вы правы абсолютно . Я просто ответила на пост (как человек, кто это прошел) , что тест не точно является правильным.
Но у него все-таки 99,9 процентов точности, просто надо перепроверить амниоцентезом
Юлия я не говорила о том, что форумы это источник. Я говорила о том, что именно там я подчерпнула информацию на различные исследования по этой теме, которые как раз и говорили о том , что именно ложноположительных результатов очень много
Ekaterina есть статистика, на основании которой утверждается точность данного теста и вот эта самая статистика, которая про доказательную медицину и все дела, утверждает, что формулировки «очень много» в НИПТ быть не может. Есть некоторая незначительная погрешность, что-то типа несколько случаев на десятки тысяч, что в пересчете типа 0.1% (банальная математика и никакой ловкости рук)
Юлия new england center for investigative reporting published in boston globe . False positive results 50 %
Ekaterina выдержка из форума?))) вы молодец и конечно же правы))) давайте я не буду вам искать такие же выдержки из других отчетов, где четко прописывается, что точность данного теста >99%.
Ekaterina Shultz извините, что не конкретно про НИПТ, но это как с диаскин-тестом, после которого у моей старшей уши чесались сильно, а все врачи говорили «нет, не может такого быть, после него вообще никаких побочек быть не может. А потом — то в Украине, то в Питере после диаскина детей на скорой в больницу забрали …врачи по-прежнему разводили руками «не может быть!». Вот это вот недопущение иного мнения в медицине — оно пугает. При том, что Эйнштейн говорил, что настоящий учёный всегда ставит всё под сомнение, иначе невозможно сделать новых открытий.
Юлия ну а как? Я лежала на сохранении 3 месяца, поголовно у всех были плохие тесты и здоровые дети за одним исключением великолепные тесты и к сожалению ребёнок даун.
Svetlana Вы абсолютно правы там еще отличается статистика в зависимости от пола и какого именно синдрома. По СД там цифры ниже намного. Но ошибки также есть. Насколько я помню, как раз по СД там статистика, что если отрицательно, то это прям 99.9, что верно. В любом случае в таком вопросе если он задан в формате «может ли быть ошибка», читать как «есть ли надежда», то ответ, да, есть и ошибка может быть.
Да! У этих тестов огромное количество ложноположительных результатов. У меня два раза разные показали отклонение
Два разных теста это при двух рпзных беременностях или при одной?
Anna при одной. Они есть разных производителей. Просто до амнио мне надо было ждать . Там с 14 или 16 недели делают не помню точно. Я решила сдать второй раз в геномеде , чтобы точно знать, что он попадет в америку, там даже одна консультация с генетиком лаборатории включена
И две разных лаборатории показали одну ‘поломку’ Или разные? У вас одноплодная беременность была? Разбирали с врачом вероятную причину ошибки?
Вроде геномед сам делает насколько знаю последние пару лет.
Извините, если много вопросов или тяжёлые воспоминания, можете отфильтровать.
Anna две разные показали одну! Одноплодная. Да, с генетиком была. В россии разбирали чисто вопрос что делать дальше. На тот момент (3 с лишним года назад) на форумах было мало инфы. Я залезла на американский, там уже было много всего. Оттуда же узнала, что огромное количество ложноположительных. В геномеде делала через америку. Попросила номер dhl . Отслеживала . Зарегилась на сайте лаборатории. Там входит одна консультация. После второго беседовала с генетиком лаборатории американской. Беседа больше была в формате обьяснения как построен тест и что ошибки бывают. Сделала амниоцентез. Ждала очень долго . По амнио все ок. Это считайте паспорт генетический ребенка. Дочка родилась здоровая .
Anna я делала в геномеде в январе 2018. Ещё в США отправляли. И к слову при многоплодной нипт вообще не делают
Ekaterina вообще, конечно, ваша история это что-то невероятное. Но все ведь хорошо закончилось, ребёнок здоров?
Можете тут названия тестов сказать (они по-разному называются, есть пренетикс, панорама, может ещё какие), для информации
Yuliya дочка да , слава богу. Первый хармони в мать и дитя, второй панорама в геномеде
Показание к амниоцентезу
Светлана там очень крошеный процент риска. А какие еще варианты интересно?
Светлана ох, люблю я такие комментарии ??♀️
Во первых, в этой ситуации нужно матери определиться , возможный синдром дауна у плода( или другие ген. аномалии) является ли причиной к прерыванию беременности или рожать будут в любом случае. Тут уже может отпасть нужда в проведении амниоцентеза. Но судя по тому что уже озаботились и сделали nifty, родители хотят знать. В данной ситуации, в Израиле при положительном ответе нифт, следующий обязательный шаг — амниоцентез. Риск есть, 0.0.1-0.25%, а это значит 1:400-1000, (минимальный). По вашей логике можно так же притянуть , что беременность очень опасна, в ряде случаев приводит к смерти роженицы , например. Короче, пустые разговоры.
Olga, насколько крошечный??? Есть точная статистика?
я читала про риск 1.6%. Сами прикиньте насколько он «великий»
Yuliana на самом деле реальный риск в 6 и более раз ниже чем 1.6% )
Kristina ну это — еще лучше.
Я года 3 назад вентилировала вопрос для себя)
Yuliana, моей знакомой повезло попасть в этот процент. Прочитать и написать можно что угодно.
Yuliana, мне моя врач сразу говорила, что возможно из за возраста скрининг будет не оч хорошим, что она пошлет к генетикам, что будут говорить делать амнеоцентез, чтобы я в этом случае к врачам ходила, но на процедуру не соглашалась. Каждый сам решает. Мне повезло, скрининг пришел хороший, возраст не добавил баллов.
Светлана ?♀️
«ваша врач», имя которой вы не назвали, и которая не сможет подтвердить, что именно это она вам говорила — это конечно авторитет.
Я неоднократно сталкивалась с тем, как пациенты интерпретируют слова врачей, как им удобно. Это проблема, да.
Yuliana, как угодно. Вам Имя Отчество о чем то скажет? Лично знакомы со всеми врачами. эта процедура — далеко не узи и не укол витаминки. И об этом все прекрасно понимают.
Светлана да, все понимают. Но это единственный способ узнать 100% про хромосомные аномалии плода. Все.
А риск того, что кирпич на голову упадет, тоже есть.
Yuliana А я считаю стоит обнародовать имя такого врача. Люди хоть будут знать к кому НЕ идти )
Kristina так может она и не говорила такого) просто Светлана поняла так, как хотела.
Светлана помимо того, что это все звучит дико не профессионально, это ещё и не этично. Врач не имеет права указывать вам что делать и принимать решения за вас, к тому же если другой специалист, профильный ( в данном случае генетик) направляет на процедуру, и ваш врач отменят его решение. Не дай Бог к такому «специалисту», как у вас, попасть! По хорошему, за то что вы написали можно и засудить врача.
Kristina, моя цель была выносить ребенка, а не рисковать. На самолете беременным тоже летать не страшно, но я не летала. Прыгать и штангу поднимать можно, но я не стала. Многое, что другие делают, и ничего….
А кто то делает, и получает результат на руки постфактум, что ребенок был здоров. ((((
Как узист может исключить полностью??? Да уж! У моей приятельницы при идеальном узи первого скрининга и последующих скринингов родился ребёнок с СД. Никаких патологий но синдром есть. Если НИПТ показал СД значит с большой вероятностью так и есть. Если сомневается, пусть идёт на амниоцентез, последняя «инстанция».
Отличный разбор! Спасибо за ссылку
Только амниоцентез здесь поможет точно диагностировать.
Были ошибки. Подруге сказали, что даун по тесту. Отказалась делать аборт, и амниотическую жидкость не стала проверять. В итоге,родила здорового мальчика в этом сентябре.
Слава Богу! Какая молодец
Olga аналогичная ситуация у меня была и моей близкой подруги. Эти тесты чушь.
Если нипт показывает синдром, то стандартной рекомендацией является проведение амниоцентеза. Если врач опытный, то риск прерывания беременности после амнио составляет около 2%. Дальше уже каждая женщина сама решает, что ей важнее и как поступить.
Yulia Churakova в официальной статистике нет таких цифр 2%. Максимальный риск 0.25%
Kristina я не знаю, какую именно статистику вы имеете ввиду-данных разных много. И конечно, очень все зависит от конкретного врача
Yulia не опытные врачи амниоцентез не делают. Официальных данных риска 2% нет. И всегда нужно понимать что даже реальные случаи выкидыша связанные с амниоцентезом в большинстве своём, это беременности высокого риска, т.е. уже отягощённые. Я хочу сказать, что это не такая опасная процедура как многие считают. Это не значит что ее нужно делать направо и на лево — но все же если есть прямые показания, и родители заинтересованы, бояться не стоит.
Сейчас в Лапино сдавала НИПТ, анализ делается на Кипре, перед забором крови подписывала бумаги о том, что очень редко, но все же случаются ложно-положительные, и ложно-отрицательные результаты
Тут такое дело…. может клиника ее на деньги разводит тупо. Сдай-ка ещё один анализ, заплати нам ?
А подруга что планирует? Подготовить себя морально, что может быть всякое ? Или что?
не ошибается только бог
Скажите, а что это такое? Это обычный скрининговый тест или что-то другое? Я во вторую беременность этот скрининг по крови вообще не делала, а в первую читала, что они безбожно врут.
Tatiana врут, у меня норм ребенок, 2ой скрининг показал дауна и ещё что-то не лучше.
Tatiana это исследование днк ребёнка, которое выделяется в крови матери. Делается с 10 недели. Не обычный скрининг
Anna а раньше такой тест делали или это нововведение? Я к тому, что жали это обычный скрининг, который сдают в 11 и 18 недель — можно не сильно париться. Если это что-то другое — я не знаю.
Natalia я с самого начала в первую беременность прочитала отзывы как женщин гоняют по генетикам и, к сожалению, у нескольких моих знакомых были трагические случаи неудачного амниоцентеза, то я поняла, что во вторую беременность я этого делать не буду. И не стала. Но это мое решение, никого к этому не призываю.
Tatiana раньше его не делали, и сейчас он не в омс, стоит около 35 тысяч. Когда сестра мужа рожала в 2013, в России его ещё не было
Anna тогда мне кажется, что топикстартер что-то не дописал. Просто так такие исследования не делают. Это тот, который раньше в США отправляли?
Tatiana да. Почему не делают просто так? Многие, у кого есть фин возможность, делают сразу. Я точно буду делать без привязки к первому скринингу, если ещё раз забеременею. Да ну на фиг. Твп там считать, показалось что узисту или нет. Меня сначала врач отговорила от трат, я пожалела потом, что не сразу сделала.
Anna я просто во вторую беременность вообще не делала двойной скрининг, только узи. Но тут каждому решать самому, разумеется. Насколько я понимаю, обычная схема — двойной/тройной скрининг, если что-то не так, то генетик и доп анализы. У моих подруг так было.
Tatiana я прошла врачей, убедилась, все в норме. Но у моего врача, видимо, были инструкции, она до 20 недель агитировала… и я сидя с врачом, просила перечислить мне, что не так…
Вашей подруге нужно решить что она будет делать, если тест прав. Если готова прерывать- делать амнио или кордоцентез (смотря какой срок). Если в любом случае рожать- оставить себя и ребёнка в покое!!! Я родила и не жалею, но это я! И я не показатель и не пример. Знаю несколько людей, у которых был ложноположительный результат. Знаю тех, кому говорили, что 100% синдром дауна, а родились здоровые дети. Знаю тех, у кого все скрининги и тесты отличные, а родился ребёнок с синдромом. Если ей захочется поговорить- свяжите ее со мной, я могу и готова!
Мои идеальные скрининги и дочь с синдромом Дауна)))
Может задать этот вопрос в группе Найди себе доктора? Там врачей много.
Какой именно нипт? Panorama, Veracity?
Не знаю…
А в чем разница?
В чем она?
Точность теста выше, чем точность узиста. Но вероятность не равна 100% и ложноположительные результаты чаще ложноотрицательных. Точнее амнио
Ошибки бывают.
У меня ученица, положительный нипт, амниоцентез и даже тест крови ребенка после рождения — синдром Дауна.
Девочке 9 лет, учится во втором классе массовой школы, победитель олимпиад, разряд по шахматам, музыкальная школа с победами на конкурсах, художественная так же. Первая в потоке везде.
Единственное что есть, это монголоидность. Да только у нее папа татарин-чингизид.
Есть мозаичная форма СД
Anna ого, первый раз слышу. Это что-то вроде скрытой?
Наталия есть три формы синдрома, одна оч редко, мозаичная — 1-2% и третья (самая распространённая) полная трисомия.
Первые формы при адекватной социалзации не отличаются от обычных детей.
Светлана ого, а по тесту они определяются как синдром дауна и сколько в таких случаях делают прерывание небось нет статистики. Ужас (((
Мне с первым ребёнком показывало. Сейчас ему 11 — умнейший мальчик ?
Ирина 11 лет назад именно NIPT не было ещё. Он введён в практику в 2011 году. Скрининг первого триместра даёт больше ложноположительных результатов.
Ирина какой NIPT 11 лет назад?? О чем вы??
Мне тоже говорили по какому-то гормональному тесту крови, что есть вероятность. УЗИ показало, что все хорошо. В итоге все хорошо
Пересдайте тест обязательно! В другом месте естественно. Если это скрининговый тест то у меня был плохой, пересдала хороший. Ребёнок здоровый)
Irina как видно из сообщения. Тест сделан на 20 неделе. Какой смысл пересдавать. Тут либо амнио делать , либо решаться
Ekaterina Амнио черновато потерей беременности, а пересдать тест безопасно.
Irina тест делался на 20 неделе, те + еще три. Если пересдавать, то еще 3 недели. Поэтому пишу какой смысл пересдавать, что это даст ? Выше я писала я пересдавала и оба теста показывали плохой результат
нипт делается в определенные недели 10-17 кажется максимально информативен. нужно узнать в профильной группе
Много ошибок по этому тесту ..
Сделайте ещё раз УЗИ, обязательно измерить нос, и показать все генетикам,это важно,анализ выявил потологию ,но не было измерений носа,ездили в ЦПСиР на Севастопольской там назначили УЗИ и анализы, после узист и генетик отменили анализы,сказали здоровый малыш,итог здоровыей малыш родился просто с отрецательным резусфактором,так что не поникуйте,это самое главное
Zhalnina это показательно только в скрининговые сроки ??♀️11-14 недель
Со второй не стала делать. С первым и воротниковую зону намеряли и тест плохой. А он нормотипик с нестандартными пропорциями и недоношенный (34 недели) родился. Сейчас 14. Ну не отличник, но здоровый оболтус, с адекватным мировосприятием.
Юлия 14 лет назад не было нипт. Это тест днк ребёнка, выделяемого из крови матери
Anna я и не говорила нипт. Был тройной тест, но я не пошла дальше, от амнио отказалась, так как решила что всё равно исход не изменится. Выше вон то же писали — главное решить для себя.
Юлия у вас, наверно, был тест Приска, обычный скрининг который. Я такой с дочкой делала 6 лет назад, тоже был высокий риск по трисомии 21, УЗИ было хорошее.
Natali у меня алгоритм был такой — замеры по узи вызвали подозрение, отправили сдавать кровь, там сказали амнио или прерываем, я сказала ни то ни другое. так как очень долго не получалось и я уже решила всё равно каким будет мой ребенок, будет любимым.
В плане показал? Он выдаёт обычно только процент.
Делать амнио. Кстати разве он не показывает процент там высоко 1/50 и хорошо 1/5000? Это не да/нет
Сделать узи анатомию на 20-22 неделе, там все должно быть видно
Надо делать амниоцентез. Узи очень субъективная вещь, что увидел врач, что не увидел. Нипт имеет вероятность ошибки, но это все -таки тест днк
Нипт довольно точен… для доп. подтверждения делают инвазивную процедуру (прокол/амниоцентез).
Были , обычно потом делают инвазивный
Амнеоцентез надо быстрее делать, чего гадать…
Были ошибки. Коллеге так определили, а она родила абсолютно здорового ребенка. Если есть беспокойство, пускай амниоцентез сделает.
Ksenia нипт ошибается. Выше в комментарии ссылку хорошую привели про ошибки
Тесты постоянно ошибаются, нет 100%, не существует.
Полно случаев, когда женщин запугивали и принуждали к аборту, а дети оказывались здоровыми. Убить своего ребёнка в любом случае очень тяжело. Но когда убедила себя, что вроде как убиваешь, чтобы он не мучился, а он оказывается мучиться и не собирался, хреново ещё больше.
Ksenia да нет гарантии даже на 99%. Развод это, гадание.
Ksenia я даже не знаю как на это реагировать. Серьёзно? Почитать? ?
Конечно, я уже почитала всё, что можно и нельзя. Мне предсказывали синдром Дауна, пришлось ознакомиться?
Света вам именно НИПТ предсказывал синдром дауна или обычный скрининг?
Света вы путаете скрининг и нипт, изучите матчасть
Irina повторю для ясности: я читала обо всех тестах для этого синдрома. Вы же это рекомендовали.
Ksenia и ещё раз: уже изучила, когда возникла такая необходимость. Вы мне снова не пишите, чтобы я почитала, ничего другого ответить не смогу, придётся опять повторить, что уже всё прочитано.
Света странно про принуждение к аборту, обычно направляют на амниоцентоз , у которого 100%
Ksenia Там ложноположительный результат в 1.5%. Ещё 1% в ложноотрицательной группе. То есть определить аномалию реально можно в 99% случаев, но все таки часть из них (хоть и мизерная) будет в статистической погрешности, то есть с ошибкой. Плюс там просто объясняются пути ошибочных результатов. Тест по днк из крови матери приблизительный всё же потому что используют днк из плаценты ?♀️ более того, несколько разных проб нипт могут дать одинаковый ложноположительный результат а сам ребёнок здоровый. Ну и кроме этого, стоит учитывать что мы ничего не знаем о статистике тех случаев, о которых информации нет после НИПТ (амниоцентез или родившийся ребёнок) ?♀️.
По нипт никто прерывание желать не будет . У подруги скрининг и нипт показали синдром эдвардса , так она бегала и только с разрешения заведующего разрешили прерывание на 12 недели , а так говорили только после инвазивного можно
Амниоцентез, конечно, что сидеть гадать, и по результатам уже решать, как быть дальше.
Мне врач говорила, что ошибки нипт бывают на ранних сроках, на 20й неделе концентрация ДНК плода в крови матери уже очень высокая и ошибка маловероятна.
Если по НИПТ высокий показатель синдрома Дауна обязательно делать инвазивную процедуру — амнио или кордоцентез. Врач акушер-гинеколог
У меня была ошибка , пересдала и все норм
Marina нет! Только сейчас прочитала что он, но я думаю и по нему может быть
Yarilina ну там вообще мизир вероятность ошибки, если только на малом сроке, когда в крови матери маленький процент ДНК малыша, а на 20 неделе уже достаточно
Marina нет! Только сейчас прочитала что он, но я думаю и по нему может быть
Сделала бы экспертное УЗИ у Воеводина… Только ему доверяю такие вопросы. Он все видит.
Наталия УЗИ не является достоверным по синдрому дауна.
Эль, а вбаку она к Джамалу ходила узисту? Если нет, пусть к нему пойдёт. И ещё айнур оч хорошая, сидела в каспиаге. Сейчас не знаю. Она увидела кисты у Адинки,когда была беремена
Liza да, она ходила к Джамалу и он не увидел патологии на 12-13 неделе, сказал, что все хорошо.
А к Айнур пойти не хочет? Она тоже знающая.
Джамал тоже не увидел кисту, а айнур увидела
Если она живёт в Баку,пусть здаст анализ в Баку в клинике,а отуда вышлют в Турцию,100% анализ точный сделают.
Моей подружке на второго в 40 лет так же сказали , рыдала но родила. Прекрасный и здоровый ребёнок! 10 лет в этом году
Nina тогда еще, вроде, не было неинвазивных тестов (Панорама, НИПТ)…
речь не о двойных/тройных скринингах, где +/- километр результативность.
Rimma узи делала это точно. Настаивали на прерывание. Если нужно то точноузнаю все
Nina узи и скрининги-это одно: скрининги ошибочны часто, узи-субъективны и зависят от персоны узиста и аппаратуры; современные генетические анализы из фракции днк-совсем другое, они наиболее точны, процент ошибок там очень мал, для подтверждения делают амнио.
У меня скрининг крови показал высокий риск СД. Сделала нипт, он опроверг. Я склонна верить ему, тк все — таки это анализ ДНК малыша. Подруге я бы посоветовала сделать ещё УЗИ, а лучше 2. Как бы хорош ни был узист, он все же человек, и ошибка не исключена
Yuliya узисты ошибаются, увы, и грамотный узист так и скажет. НИПТ достоверен, но если и он показывает положительный результат на тест дауна, то только инвазианый тест (амнио).
Alla вы ведь прочитали то, что я написала, перед тем, как комментировать, да?
Yuliya Kamaeva Вы советуете делать УЗИ и не один раз. Хотя узисты сами говорят, что могут ошибиться. В чем смысл тогда данной рекомендации? Вы бы, может, сами, прежде чем постить комментарии, их тщательнее продумывали?
Амниоцинтез однозначно в этом случае .
Мне доктора из центра Кулакова говорили, что если есть сомнения по НИПТ , следующий шаг — амниоцентез. Учитывая срок у Вашей подруги- как можно скорее
Сделать поворотное экспертное УЗИ . Мне тест ставил ребёнку синдром Эдвардса. Очень высокую вероятность. Экспертное УЗИ диагноз исключило. Родился здоровый мальчик, ему уже шесть лет. Важно именно экспертное узи, на мощном аппарате, с супер профи. 3 D
У меня так же было. Но у автора ставят дауна. Мне на экспертном же УЗИ сказали, что Эдвардса и здорового гораздо проще различить, чем Дауна и здорового. Это сказал один из лучших в Москве специалистов.
Всем спасибо большое!!! Но если будут ещё истории, то пожалуйста пишите. Лишними не будут…!
Эля у подруги поставили 1:1. Она рыдала, как белуга, стали готовится к рождению особенного ребёнка. У мужа нервы не выдержали и они послали анализ в США, пришёл ответ — здоровая девочка. У нас не умеют расшифровывать этот тест и непонятно зачем его делают. Считаю это преступлением. У самой была высокая вероятность, я отказалась от дальнейших исследований и меня вынудили подписать отказ от помощи государства в случае рождения больного ребёнка. Я понимаю вашу подругу и берет зло, когда я все это вспоминаю. Сволочизм и издевательство над беременными по другому не назвать. Только экспертное узи.
Olga Gordienko вы еще не знаете как в США могут «расшифровывать». Блин. Часть беременности провела там. Наблюдалась у тамошнего врача, по страховке.. И мне нарасшифровывали, что вероятность синдрома Эдвардса у плода 45%. Еще и прислали счет за вот этот самый анализ крови — не падайте — 25000 долларов. Причем первое время никто не мог дать вразумительного ответа, покроет моя страховка все это или нет. Улыбающийся американский доктор сказал: «Не переживайте, сделаем амниоцентез, и если там Эдвардс, то быстренько аборт, а вы попробуете забеременеть еще раз». Что я испытала — лучше об этом не вспоминать. Не говоря уже о том, что про страховку я была по-прежнему пока что в неведении, а амницентез стоит дороже, чем обычный неинвазивный тест. Все на свете прокляла, и помчалась в Россию делать амниоцентез. Сделали. Бесплатно!!! Результат — ребенок здоров. Ребенок родился здоровый, но легковесный. Никогда им не забуду все это, чуть ребенка не потеряла от нервов. Так что не так все у нас в России плохо, теперь я это точно знаю. По теме вопроса — мое нынешнее мнение, что ерунда этот тест. Моих нервов больше на него не хватит, если буду еще беременность
Nadia сожалею и очень вас понимаю ?♀️. У меня так и остался вопрос : «к чему эта нервотрёпка, если анализ недостоверен?»
Olga Gordienko вот-вот. В Москве кстати, сразу же пошла к широко известному УЗИсту Тё. Он посмотрел вдоль и поперек на экспертном УЗИ , и сказал: «Я практически полностью уверен, что нет у ребенка этого синдрома. Я мог бы еще сомневаться ДАун-не Даун. Но про Дауна у вас речи нет. Ни малейшего намека на Эдвардса я у вас не вижу»
Nadia я вас понимаю, мне ребёнку так и не смогли определить резус- фактор, при моем отрицательном 4 раза в лабораторию отправляли и так не сделали. И иммуноглобулин после родов не поставили, потом предложили поставить через 3 дня не зная результата, на всякий случай, я отказалась. А за нахождение моего малыша под фотолампами с желтушкой один день госпиталь посчитал 8000 $, при этом мы отказывались от всех дополнительных сервисов и тестов. Но с ними можно торговаться. Мы теперь звоним и сбиваем цену, при нашей хорошей страховке. В России это было бы бесплатно.
Девушки, очень полезная информация! Спасибо огромное. 25 т долларов? Ааааа((( мне очень жаль ваши нервы. Какой-то кошмар из фильма голливудского.
Olga как это????? Как это отказ от помощи государства????
Екатерина Пряхина может не в РФ дело было??♀️ но не представляю где такие законы идиотские….. событие не произошло, а обязательство берут)))
Не верьте, всю беременность мне нервы трепали с этим тестом. УЗИ достоверней. Я бы эти тесты запретила и делала бы только по желанию и показаниям.
Marina вам наверное смешно потому, что вы живёте в Осло, поверьте уровень теста в России на уровне деревни , вы не знаете над чем смеётесь.
Olga да знаю, над тем что вы доверяете УЗИ. Да поверьте Норвегия ещё та деревня, в которой не то что этого теста не делают, и многого другого. Так вот я вам скажу чтоб душа была спокойно я из осло летала в мадрид тобишь в Испанию чтоб сделать тест этот NIPT. И доктор мой (в Испании) отговаривал меня его делать, так как небыло показаний. Я к тому, чтобы вы не подумали что из меня пытались выкачать деньги. Но из за возраста я на стояла, чтобы он дал направление, чтобы сделать NIPT. Как можно сомневаться в ДНК и доверять человеческому фактору смотрящему в экран. Более того вам скажу, я на этом не успокоилась, мы улетели отдыхать в Анталию в Турции я и там пошла делать скрининги после того когда его сделали, я к дополнению приложила NIPT на что доктор) один из лучших и в одной из лучших клиник) сказал, а что же вы сразу не показали и зачем делаете этот скрининг(это тоже своего рода УЗИ с измерениями) выше этого теста я не перепрыгну. Это самое достоверно, ну и забор околоплодных вод само собой разумеется. Такчто вы уж извините, но ваше доверие УЗИ меня расмешило.
Marina аналогичная ситуация с врачом УЗИ в Кулакова (тоже не последний специалист,постоянно повышающий свою квалификацию заграницей ).2-й скрининг ,врач очень долго пытается развернуть ребенка ,чтобы лицо внимательно рассмотреть . Потом я говорю ,что делала нипт,на что она меня пожурила,что мол чего вы сразу не сказали ,тогда и нечего ребенка мучать.
Olga Gordienko Вы серьезно?? Точно такие же тесты мне делали в Австралии. И тесты показали 1:2 и 1:3. Переделывать отказались, послали на амнио, но я отказалась и сделала НИПТ. И даже учитывая, что НИПТ пришел отличный, меня склоняли к амнио. Отказалась, ребенок родился здоровым (в России, кстати, по итогу рожала). Причем тут вообще Россия?? Все эти скрининговые тесты ВЕЗДЕ не показательны. Только НИПТ или амнио.
Скрининг во время первой беременности показал у ребёнка синдром дауна 1:16. Обычно начинают бить тревогу начиная с отметки 1:250. Как только не запугали меня. УЗИ у лучшего специалиста (с упором на генетику) показывало, что все отлично. Пару дней порыдала, написала отказ от прокола, забила и родила абсолютно здорового ребёнка. С тех пор к скринингам отношусь очень настороженно
УЗИ не является достоверным способом определения синдрома дауна, тем более в 20 недель. Можно не тратить время.
Если был генетический тест, то можно попробовать переделать тест или сделать инвазивный.
Екатерина с точки зрения уточнения синдрома дауна нет смысла тратить время и деньги на экспертные и прочие УЗИ, нужно другие тесты делать.
Нипт бывает ложноположительным
Вы знаете такие истории?
Эля зачем мне истории, когда есть исследования)
Нипт дает ложноположительные результаты, но в основном по синдрому Эдвардса, вроде. По Дауну, по-моему, нет. Полагаться на хорошее УЗИ при вероятности СД вообще нет смысла, плод может выглядеть абсолютно нормотипичным, при этом будучи с синдромом, очень много таких случаев. Поэтому вашей подруге ТОЛЬКО инвазивная диагностика (амниоцентез) показана и как можно скорее
Узист миллер в цпс на севастопольском, стоило у неё 10 тыс, она единственная видит синдром по Узи. Именно на синдром Дауна .
Татьяна СД далеко не всегда видно по узи. Поэтому и делают комбинированный скриннинг кровь+узи, поэтому назначают нипт и амниоцентез. 10 тыс, почему не 110, раз она «единственная»)))
Olga по своему опыты раскапываю , что данный доктор при осмотре в 18 недель уверяла что у меня не СД ( далее делала неинвазивный тест ( кажется так он назывался) на определение СД , оказался отрицательный , данный доктор Миллер именно специализируется на этом.
Подтверждать генетикой (амниоцентез) и решать вопрос оставлять или нет. Только так;((
Сделала сегодня. Ждать три недели. Ужс
Когда изучала про НИПТ, то видела такое в отзывах. Амнио показал, что всё норм. Как я тогда поняла, что по НИПТ всё ок — это всё ок, а если положительный — то это ещё не факт, что правда и обязательно перепроверять.
Загрузка Пожалуйста, подождите