МРТ мочевого пузыря, показания к которому могут быть довольно разными, представляет собой не инвазивный метод диагностики заболеваний данного органа. По сравнению с другими исследованиями (УЗИ, КТ) МРТ является наиболее информативным. Также при правильном выполнении данная процедура совершенно безвредна для пациента.
МРТ мочевого пузыря что показывает
Суть МРТ мочевого пузыря заключается в том, что во время такого исследования на тело человека будет оказываться мощное магнитное излучение. В свою очередь, водородные атомы в теле пациента будут впитывать энергию, а датчики прибора фиксировать изменения в них. Это поможет получить четкое изображение и структуру органов во всех плоскостях.
Показания к МРТ мочевого пузыря
МРТ мочевого пузыря у женщин и мужчин показано выполнять при появлении следующей симптоматики:
- частые позывы к мочеиспусканию, которые сопровождаются болезненностью
- наличие крови в моче, которое является опасным признаком как для женщин, так и для мужчин
- частое ночное мочеиспускание
- проблема недержания мочи
- подготовка к оперативному вмешательству
- подозрение на онкологические патологии, а также их контроль
- повышенная температура и боль внизу живота
- различные патологические изменения мочи (ее мутность, изменение цвета и т.п.)
- клинические нарушения в анализах мочи
МРТ мочевого пузыря с контрастом поможет выявить любые нарушения, которые произошли в данном органе.
Более того, такой метод диагностики будет эффективным для определения причины болей в мочевом пузыре, которые могут быть связаны с различными урологическими, нефротическими или воспалительными изменениями.
Необходимо отметить, что МРТ мочевого пузыря у мужчин и женщин может назначаться для подтверждения следующих диагнозов:
- Цистит в острой или хронической форме, а также контроль болезни при ее лечении
- Инфекции мочевыводящей системы
- Различные венерические патологии, которые передаются половым путем
- Гематурия
Противопоказания
Перед тем как выполнять МРТ, нужно убедиться в том, что у пациента нет к нему противопоказаний. Таким образом, данное исследование нельзя проводить в первые месяцы беременности у женщин, при наличии металлических имплантов в теле и клаустрофобии.
С осторожностью подобную диагностическую процедуру нужно проводить при наличия у пациента психических отклонений.
МРТ мочевого пузыря: подготовка
Перед МРТ мочевого пузыря с контрастом пациенту следует помнить о следующих особенностях подготовки к данному исследованию:
- Перед процедурой человеку нужно отказаться от употребления продуктов, которые повышают газообразование. Также желательно не принимать трудноперевариваемую пищу
- Перед МРТ мочевого пузыря необходимо снять с себя все металлические предметы и украшения, а также часы. Это нужно для того, чтобы получить точные снимки
- Процедуру важно проводить с полным мочевым пузырем
- МРТ мочевого пузыря, цена на которое зависит от конкретной клиники, где будет проходить процедура, требует от пациента неподвижного положения. Так конечные снимки будут наиболее четкими
МРТ мочевого пузыря у женщин: что показывает
Довольно часто данная диагностическая процедура выявляет мочекаменную болезнь. Она сопровождается острыми болями в зоне поясницы и провоцирует у человека выраженный дискомфорт во время мочеиспускания.
Следует знать, что мочекаменная болезнь способна провоцировать тяжелые осложнения, поэтому к ее диагностике и дальнейшему лечению стоит подходить максимально серьезно.
В том случае, если мочекаменная болезнь запущена и уже привела к образованию камней, МРТ поможет наиболее точно определить их локализацию и размер.
Результаты исследования с описанием результатов пациент получает спустя несколько часов после процедуры. С ними человеку нужно обратиться к врачу для подбора дальнейших лечебных мер.
МРТ раке мочевого пузыря
Для выявления онкологических патологий МРТ мочевого пузыря проводиться наиболее часто. При этом, данное исследование поможет обнаружить локализацию опухоли благодаря трехмерному изображению.
Рак мочевого пузыря на МРТ
В отличие от других методов диагностики, именно МРТ сможет наиболее подробно рассмотреть опухоль и предоставить информацию врачу о ее структуре. Это во многом поможет правильно подобрать лечебную терапию.

Главный консультант центра «Симед»,
профессор, доктор медицинских наук.
Стаж: более 25 лет
С внедрением в клиническую практику МРТ постоянно проводятся работы по сравнительной характеристике перспективы применения этого метода в диагностике как заболеваний мочевого пузыря, так и окружающих его тканей и органов. На данный момент большинство авторов убедительно доказывают, что точность, чувствительность и специфичность МРТ в диагностике опухолей мочевого пузыря максимально высока. Особенно важно применять МРТ с целью оценки стадии опухолевого процесса и дифференциальной диагностики поверхностного и инвазивного рака. На настоящий момент установлено, что внутривенное контрастирование при этом значительно повышает диагностические возможности метода.
Также подавляющее большинство исследователей пришли к выводу о гораздо большей информативности МРТ при оценке экстравезикальной инвазии опухоли.
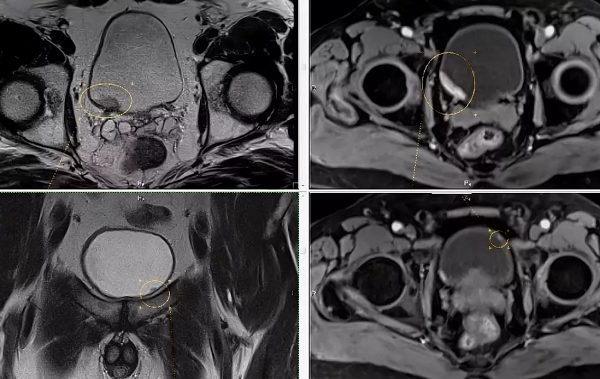
Опухоли мочевого пузыря
Визуализируется экзофитно растущее в просвет мочевого пузыря объемное образование на ножке (папиллярная уротелиальная опухоль).
С целью оценки глубины инвазии опухоли в стенку мочевого пузыря при МРТ исследовании используется внутривенное динамическое контрастирование.


Неинвазивная уротериальная карцинома.
а) Т2-аксиальное изображение б) DW-аксиаальная плоскость
Мужчина, 49 лет, уротелиальная карцинома.
а) Т2-взвешенное изображение показывает опухоль с тканевой интенсивностью МР-сигнала на заднее-левой стенке мочевого пузыря. При этом видно легкое повышение интенсивности МР-сигнала от гипоинтенсивной в норме стенки пузыря (стрелки). (б Диффузинно-взвешенное изобрежение показывает опухоль (тонка стрелка) и ее распространение в подслизистый слой (головки стрелок), без признаков инвазии в мышечный слой.
Инвазивная уротелиальная карцинома.
а)Т2-tra б) Т1-sag в)Т2-диффузия (DW)
Мужчина, 72 года. В заднее-левых отделах мочевого пузыря визуализирвется объемное образование (уротелиальная карцинома), стадия 3b.
(а) Аксиальное T2-взвешенное изображение показывает больших размеров опухоль с инвазией мышечной стенки и развитием гидроуретера (стрелка). Видна инвазия мышечного слоя, но достовено судисть о паравезикальном распространении невозможно.
(б) Динамическое контрастирование на скане, проходящем перпендикулярно к основанию опухоли выявляет тотальное поражение стенки пузыря, нечеткость заднего контура опухоли.
(в) Поперечное диффузионно-взвешенное изображение демонстрирует большую опухоль с признаками трансмурального роста и инвазии в паравезикальную клетчатку (стрелка).
Инфильтративно растущие опухоли мочевого пузыря.
а) Т2 cor FS б) Т2-tra
Женщина, 56 лет. Клинически – гематурия, морфологически верифицированная опухоль мочевого пузыря. На представленных бесконтрастных Т2-взвешенных изображениях в корональной (а) и аксиальной (б) плоскостях видно асимметричное инфильтративное утолщение левой стеки мочевого пузыря, ригидность и уплощение левой стенки на фоне нормального наполнения пузыря. При этом наружный контур инфильтративно утолщенной стенки имеет нечеткие контуры.
Внутривенное динамическое контрастирование, Т1-ВИ, ранняя (артериальная фаза). Видно выраженное диффузное контрастное усиление всей толщины инфильративно измененной левой (и частично задней) стенок мочевого пузыря, с нечеткостью ее наружного контура и признаками минимального экстравезикального распространения.
Метастазы рака мочевого пузыря
Аксиальное Т1-взвешенное изображение (а), Т2-ВИ с жироподавлением (б) у пациента с раком мочевого пузыря. Определяется мелкое объемное образование шейки левой бедренной кости (стрелки). При внутривенном контрастном усилении (с) – Т1 c FS определяется усиление данного мелкого образования, что позволяет подтвердить вторичную, метастатическую природу данного очага, несмотря на его малые размеры.
Таким образом, ценность МР-исследования заключается в возможности полипозиционного исследования, выбора любых плоскостей сканирования; многочисленных МР-последовательностях, дополняющих друг друга для повышения диагностической ценности получаемых результатов. Динамическое контрастное усиление, а также диффузионно-взвешенные последовательности являются неоценимыми в диагностике глубины инвазии стенки мочевого пузыря, оценки экстравезикального распространения. Одновременно появляется возможность исследования паравезикальных тканей и органов; оценки состояния тазовых, паховых, параортальных лимфоузлов, костных структур на уровне визуализации.
МРТ должна предшествовать любому оперативному вмешательству по поводу опухоли мочевого пузыря, являясь на сегодняшний день наиболее информативной из неинвазивных методов диагностики. Диагностика неинвазивной формы опухоли мочевого пузыря делает возможным трансуретральную резекцию образования, т.е. позволяет правильно спланировать радикальное оперативное пособие.
Дивертикулы мочевого пузыря.
Это локальное выпячивание стенки мочевого пузыря. Преобладают у мужчин, частота их встречаемости увеличивается с возрастом.
Развивается дивертикул, как правило, на фоне длительного повышения внутрипузырного давления при инфравезикальной обструкции (доброкачественная гиперплазия, рак предстательной железы, стриктуры уретры). Существует высокий риск развития уротелиального рака в дивертикуле мочевого пузыря за счет задержки в нем канцерогенных веществ.
При больших размерах дивертикулов показано оперативное лечение. По данным МРТ определяется локализация, размеры и осложнения дивертикула (воспаление или развитие опухоли).
а) Т2-сагиттальное изображение б) Т2-аксиальное изображение.
Истончение стенки и увеличения объема мочевого пузыря на фоне хронической инфравезикальной обструкции (вследствие ДГПЖ). Видна трабекулярность стенки мочевого пузыря, дивертикул задней стенки мочевого пузыря слева (б), стрелка; двусторонняя уретерэктазия.
Незаращение мочевого протока
Урахус — кистозная или трубчатая структура, расположенная по средней линии, на уровне от пупка до верхушки мочевого пузыря. При незаращении мочевого протока могут возникать пупочный свищ, пузырно-пупочный свищ или киста урахуса.
а)Т1-аксиальное изображение б)Т2-сагиттальное изображение
а) Т1-аксиальное изображение показывает слабогипоинтенсивное включение, примыкающее к передней стенке мочевого пузыря (стрелка). б) сагиттальное T2-ВИ показывает гиперинтенсивное овальной формы (жидкостное) образование по средней линии в проекции верхушки мочевого пузыря. Данных за наличие связи между данным жидкостным образованием и полостью мочевого пузыря не выявлено (киста урахуса).
Жиборев А.Б., Ионов Е.Н.
Сведения об авторах:
- Жиборев А.Б. – к.м.н., доцент кафедры урологии с курсом хирургических болезней ФГБОУ ВО РязГМУ Минздрава России; Рязань, Россия; РИНЦ AuthorID 651011
- Ионов Е.Н. – врач-уролог ГБУ РО «Городская Клиническая больница №11»; Рязань, Россия; РИНЦ AuthorID 721116
ВВЕДЕНИЕ
Рак уретры одно из самых редких онкоурологических заболеваний, встречаемость около 1% среди всех опухолей мочевыделительной системы [1].
У женщин эта патология встречается чаще, чем у мужчин. Распространенность варьируется от 0,02 до 0,5% среди всех злокачественных новообразований женской мочеполовой сферы [2].
Обычно опухоль развивается в периоде постменопаузы, 75% пациентов, страдающих раком уретры, старше 50 лет. Пик заболеваемости приходится на возраст 60-75 лет. Пятилетняя относительная выживаемость около 35-40%, мужчины живут несколько дольше, чем женщины: пятилетняя выживаемость у женщин 32%, у мужчин 42%. Наиболее существенным прогностическим фактором является стадия заболевания [3].
К клиническим симптомам рака уретры у женщин относят гнойные и кровянистые выделения из мочеиспускательного канала, наличие объемного образования в области наружного отверстия уретры, затруднения мочеиспускания. На поздних стадиях могут появляться боли в уретре и промежности, обильные кровянистогнойные выделения.
К факторам риска развития заболевания относят рецидивирующие инфекции мочевых путей, в т. ч. после инфекций, передаваемых половым путем (вирус папилломы человека 16-го типа), стриктуры уретры, дивертикулы уретры, рак мочевого пузыря, частую травматизацию уретры [4-9]. При этом известно, что синтетические слинги не повышают риск развития первичного рака уретры [10].
Для стадирования рака уретры используется классификация злокачественных опухолей TNM AJCC/UICC 8-го пересмотра. У мужчин при раке простатического отдела уретры используется отдельная классификация [11].
Наиболее часто встречается переходно-клеточный рак уретры (уротелиальная карцинома) – 54-65% случаев, реже диагностируются плоско-клеточный рак (16-22%) и аденокарцинома (10-16%) уретры [2]. При этом светлоклеточная аденокарцинома относится к врожденной патологии [12, 13].
По характеру жалоб М. И. Гойхберг разделил больных на 4 клинические группы [14]:
I – нарушение акта мочеиспускания, неприятные ощущения во время мочеиспускания, жжение и незначительные боли в мочеиспускательном канале, частичное недержание мочи;
II – жалобы на кровотечение из уретры; при первичном обращении выявляется в 62% случаев [15];
III – жалобы на новообразование в мочеиспускательном канале; при первичном обращении выявляется в 52% [15];
IV – бессимптомное течение.
При прогрессировании заболевания возможно образование уретровагинальных свищей, абсцессов, влагалищных кровотечений.
Неспецифичность симптомов может приводить к поздней диагностике данного заболевания. Под маской инфравезикальной обструкции опухоль иногда не выявляют в течение 12-18 месяцев [3].
При наличии характерных клинических симптомов, таких как затруднения при микции, выделения из уретры, другие дизурические явления, стойкие к консервативному лечению, необходимо проведение стандартных диагностических процедур. К таковым относятся: тщательный сбор анамнеза, физикальное обследование на гинекологическом кресле, в том числе пальпация наружных половых органов, на предмет подозрительных уплотнений или новообразований, пальцевое ректальное обследование; тщательная пальпация уретры у женщин, особенно при появлении обструктивного типа мочеиспускания [16]; пальпация зоны паховых лимфоузлов с целью выявления лимфоаденопатии [17]; инструментальные методы: уретроскопия, уретрография, цистоскопия, ультразвуковое исследование, рентгеновская компьютерная томография (РКТ), магнитно-резонансная томография (МРТ), биопсия [16, 17].
Дифференциальная диагностика проводится с полипом уретры, гландуллярным циститом, выпадением слизистой уретры, парауретральной кистой.
Цель: на примере клинического случая продемонстрировать трудности в диагностике рака уретры у женщин в клинической практике.
Клинический случай
В сентябре 2018 года пациентка 68 лет госпитализирована в урологическое отделение с жалобами на затрудненное мочеиспускание и ощущение неполного опорожнения мочевого пузыря.
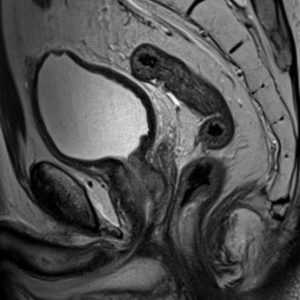
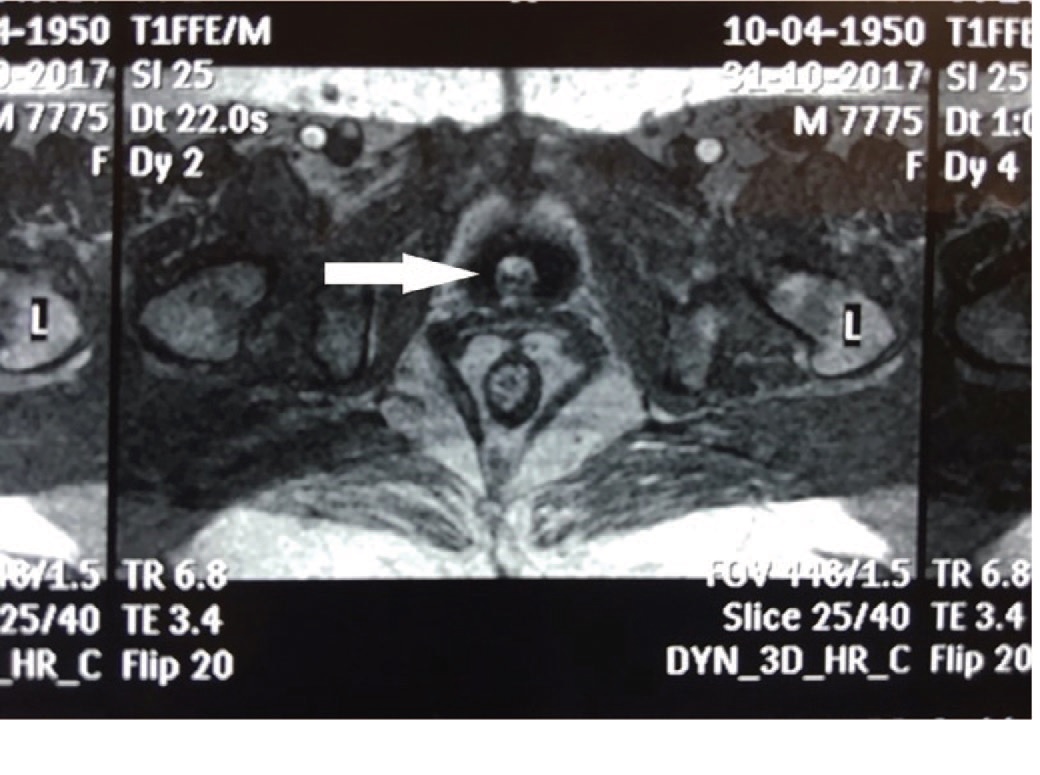
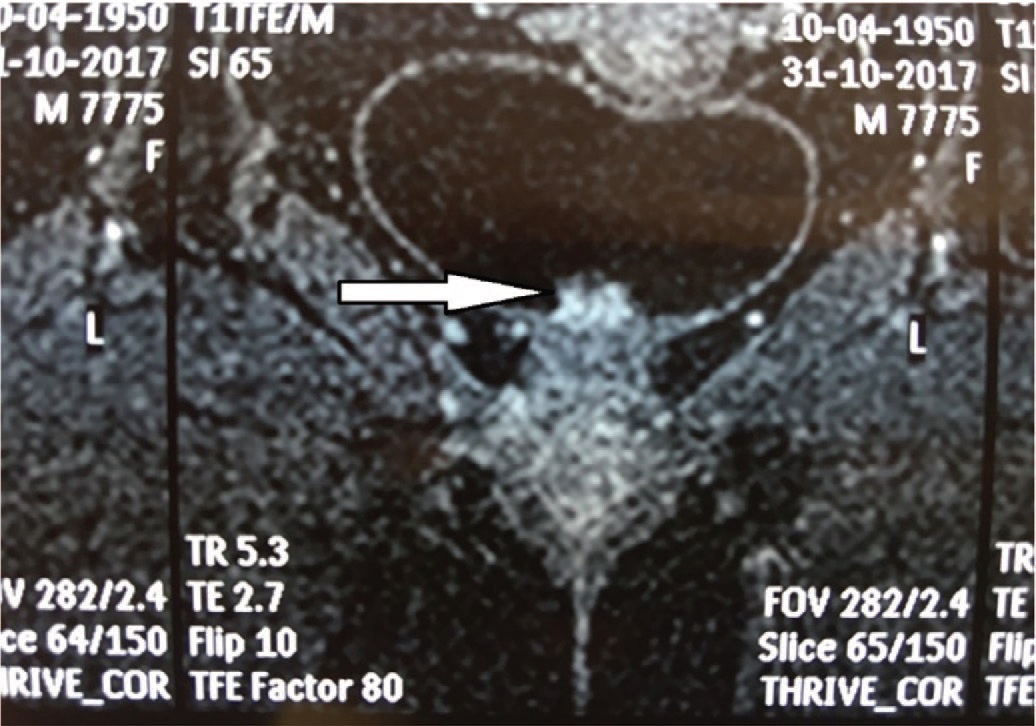
Анамнез заболевания. Впервые затруднение при мочеиспускании больная отметила 3 года назад. При обращении к урологу амбулаторно был установлен диагноз «хронический цистит». Несколько раз после этого больная лечилась у уролога амбулаторно по поводу «хронического цистита» с незначительным клиническим эффектом. Дважды выполнялась цистоскопия, при которой явных воспалительных изменений слизистой не отмечалось. За год до обращения по инициативе пациентки была выполнена МРТ малого таза. По данным МРТ стенки влагалища обычной толщины и структуры. Мочевой пузырь наполнен, стенки его обычной толщины. В области шейки мочевого пузыря определяется неправильной формы, неоднородная полипоидная масса, пролабирующая в проксимальный отдел уретры, с нечетким неровным контуром, размерами 15х17х17 мм. Мочеточники не расширены. Стенки прямой и сигмовидной кишок обычной толщины и структуры. Регионарные лимфатические узлы не увеличены. В полости малого таза свободной жидкости не определяется. Венозные сплетения малого таза без значимых изменений. Костно-деструктивных изменений в поле зрения не выявлено. При динамическом контрастировании определяется раннее контрастное усиление вышеописанной зоны структурных изменений мочевого пузыря, имеющее неоднородный характер за счет кистозных включений в структуре, что не характерно для новообразования. Заключение: МР-картина гиперваскулярной полипоидной массы в большей степени соответствует гландулярному циститу (рис. 1, 2).
Рис. 1. МРТ малого таза, поперечный срез. Стрелкой показана опухоль уретры
Fig.1. MRI of the pelvis, transverse section. The arrow shows the tumor of the urethra
Рис. 2. МРТ малого таза, фронтальный срез. Стрелкой показана опухоль уретры
Fig.2. MRI of the pelvis, frontal section. The arrow shows the tumor of the urethra
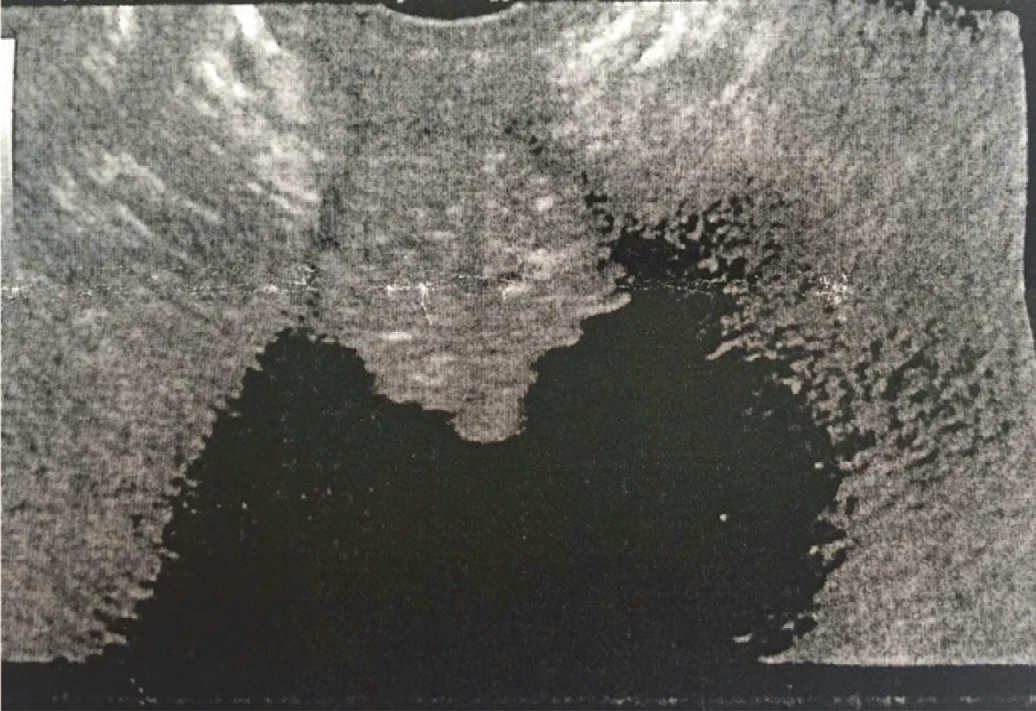
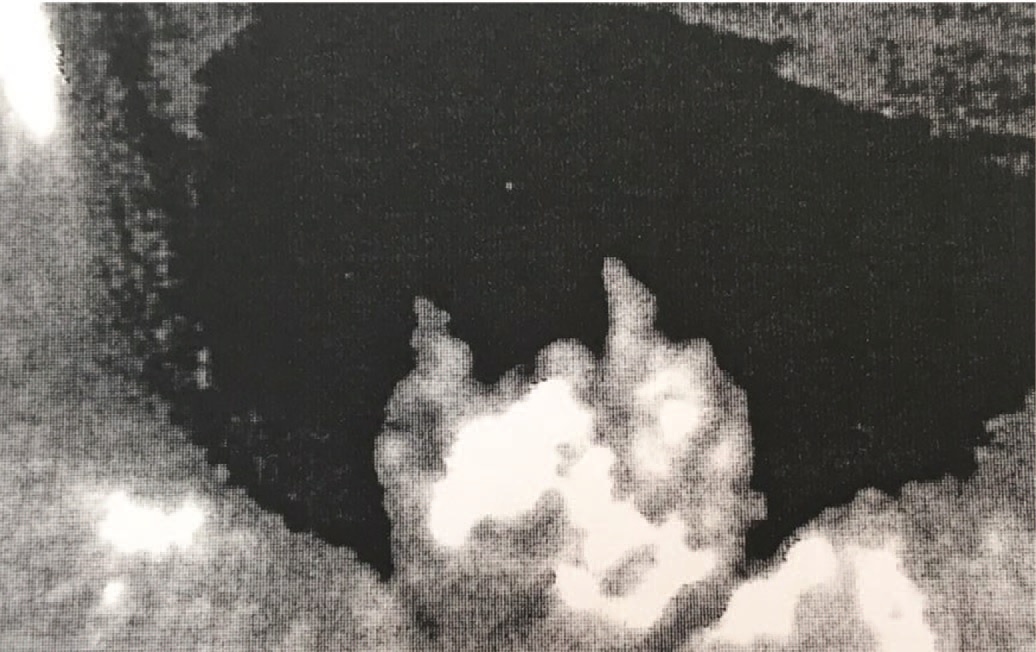
При обращении больной с результатами МРТ была проведена цистоскопия, заключение – картина хронического цистита. Больная была направлена на амбулаторное лечение. В связи с отсутствием улучшения в результате проводимого лечения пациентке выполнено трансвагинальное ультразвуковое исследование (УЗИ) мочевого пузыря, при котором в проекции треугольника Льето, шейки мочевого пузыря и верхней трети уретры выявлено слабо гипоэхогенное, неоднородное образование на широком основании с неровными контурами (по типу «цветной капусты») размерами 29х23х26 мм. При обследовании в режиме цветного допплеровского картирования (ЦДК) в образовании виден активный кровоток. Объем остаточной мочи – 100 мл (рис. 3, 4).
Рис. 3. Ультразвуковая картина объемного образования уретры
Fig.3. Ultrasound of a urethral mass
Рис. 4. УЗИ объемного образования уретры в режиме ЦДК: в опухоли определяется активный кровоток
Fig.4. Ultrasound of a volumetric urethral formation in the color flow mapping mode: active blood flow is determined in the tumor
По данным обследования больной был установлен предварительный диагноз: «Объемное образование уретры. Хроническая задержка мочи».
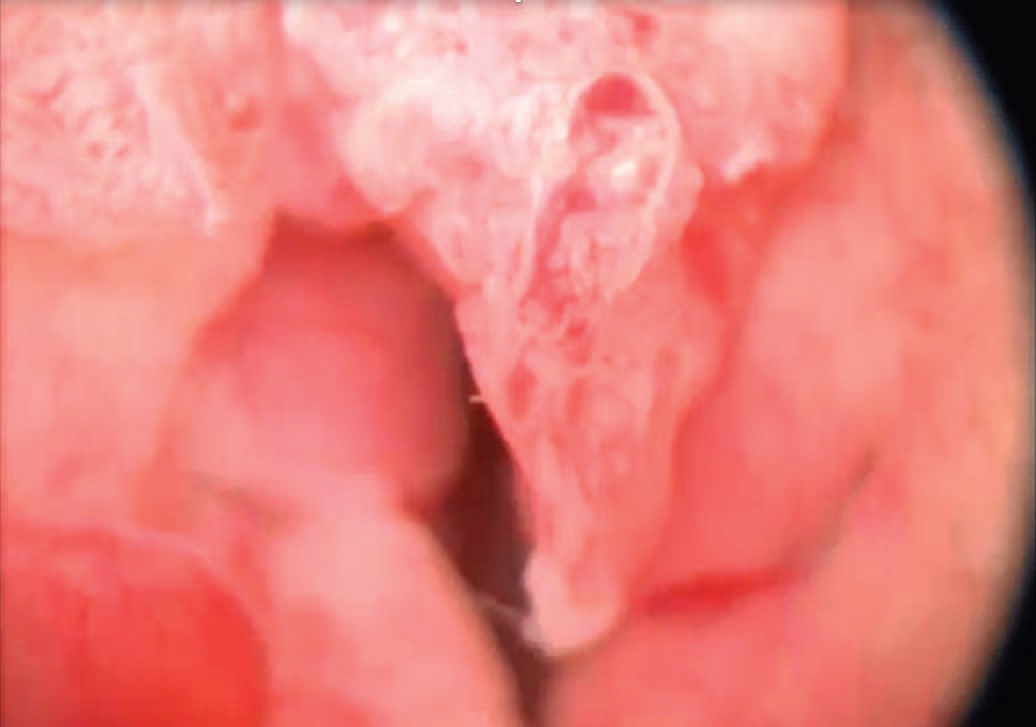
Пациентке выполнена уретроцистоскопия с оптикой 12 градусов. На расстоянии 1 см от наружного отверстия уретры выявлены циркулярные разрастания рыхлой ткани, пролабирующие в шейку мочевого пузыря. Слизистая оболочка мочевого пузыря не изменена (рис. 5). Заключение: рак уретры, гландулярный цистит?
Рис. 5. Уретроскопия. Объемное образование уретры
Fig.5. Urethroscopy. Tumor of the urethra
В процессе исследования произведена биопсия данного образования. При патоморфологическом исследовании биоптатов выявлена уротелиальная папиллярно-тубулярная карцинома (G3), очаговая метаплазия уротелия в многослойный плоский; мышечный слой в материале не обнаружен.
На основании данных проведенного обследования установлен клинический диагноз: «Уротелиальная папиллярно-тубулярная карцинома уретры T1N0M0G3. Хроническая задержка мочи». Тактика ведения пациентки обсуждена на онкологическом консилиуме. Принято решение выполнить больной трансуретральную резекцию уретры в пределах здоровых тканей.
Описание операции
Резектоскоп введен в уретру. На 1 см от наружного отверстия уретры определяется опухолевое образование по всем стенкам, распространяющееся до шейки мочевого пузыря. Произведена электрорезекция опухоли. Гемостаз удовлетворительный. Инструмент извлечен из мочевыводящих путей. Установлен катетер Фолея №22 Ch.
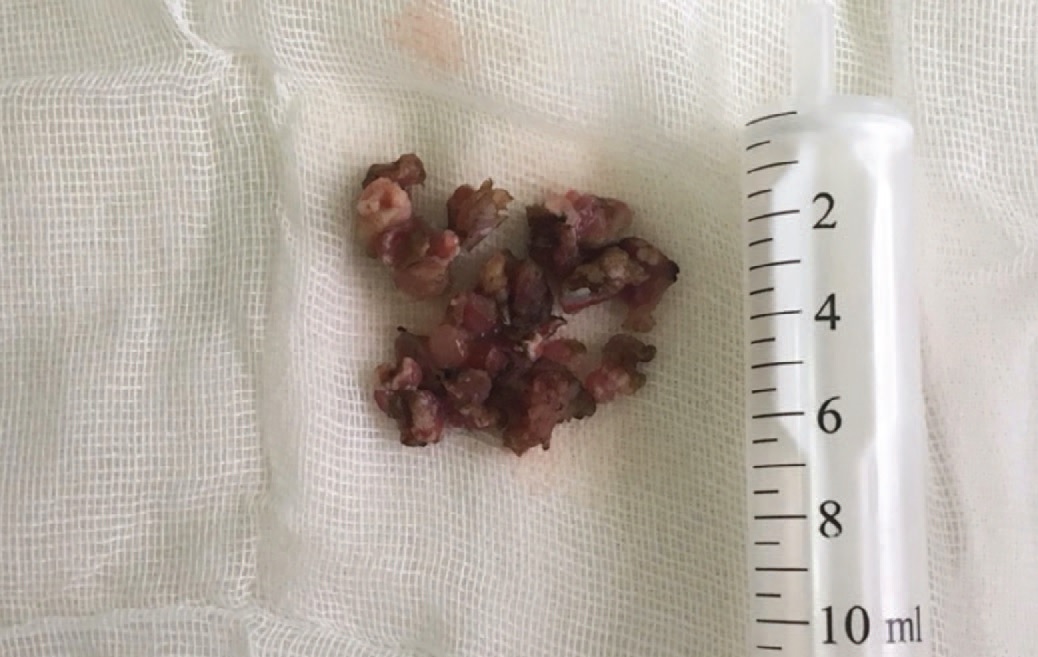
Макропрепарат представлен 35 фрагментами ткани розового и бурого цвета, размерами до 6х10 мм. В отдельных фрагментах макроскопически определяется ткань ворсинчатого вида (рис. 6).
Рис. 6. Резецированная опухоль уретры
Fig.6. Resected tumor of the urethra
Патогистологическое заключение: аденокарцинома слизистой уретры; опухоль в пределах слизистого и подслизистого слоя.
Заключительный основной диагноз: Рак уретры Т1N0M0G3. Состояние после ТУР уретры от 1.11.2018 г. Послеоперационного курса ДЛТ с 22.01 по 11.03.2019. РД 2 ГР. СОД 50 Гр. Сопутствующий диагноз: Стрессовое недержание мочи. ГБ 3-3-4. Ожирение 2 ст. Постлучевой цистит.
Послеоперационный период протекал гладко. Мочеиспускание восстановилось на 3 сутки. В послеоперационном периоде появилось умеренно выраженное стрессовое недержание мочи.
Через 2 месяца после операции больной был проведен курс дистанционной лучевой терапии суммарной очаговой дозы (СОД) 50 Гр в течение 45 дней.
Через 4 месяца после оперативного лечения по данным УЗИ (выполненно трансабдоминальным, трансвагинальным доступом и с использованием 3Dреконструкции) данных за рецидив не получено.
В июне 2019 (через 7 месяцев после операции) при контрольной уретроцистоскопии на расстоянии 1 см от наружного отверстия уретры выявлено сужение просвета ее до 3 мм. Последнее разбужировано тубусом цистоскопа. Дистальные отделы уретры деформированы, шейка смыкается. В просвете мочевого пузыря патологии не выявлено.
По данным мультиспиральной компьютерной томографии (МСКТ) (июнь 2019) мочевой пузырь достаточного наполнения, контур четкий, в просвете патологии не выявлено. Лимфатические лимфоузлы не увеличены.
При МРТ (июнь 2019) мочевой пузырь правильной овальной формы, наполнен до 100 мл, стенки его равномерной толщины. В полости мочевого пузыря конкрементов, патологических образований не выявлено. Шейка мочевого пузыря расширена. Достоверных признаков объемных образований в проекции уретры не выявлено. Лимфоузлы не увеличены. Свободной жидкости в полости малого таза не выявлено.
В июле 2019 повторно выполнено УЗИ мочевого пузыря (трансабдоминальным и трансвагинальным доступом) – форма мочевого пузыря правильная, контуры четкие, ровные. При использовании трансвагинального датчика хорошо визуализирована шейка мочевого пузыря. В ней дополнительных патологических образований не выявлено. Внутренний контур в проекции треугольника Льето ровный.
Экскреторная урография (июнь 2019) – полостные системы почек контрастированы удовлетворительно, чашечно-лоханочная система почек не изменена. Мочеточники прослеживаются на всем протяжении.
При УЗИ органов брюшной полости (июнь 2019) данных за отдаленные метастазы не получено.
Через 13 месяцев после операции, в декабре 2019 года, выполнена контрольная уретроцистоскопия – данных за рецидив опухоли не получено.
В марте 2020 (через 16 месяцев после операции) при УЗИ мочевого пузыря данных за рецидив также не выявлено.
При наблюдении за пациенткой в течение 2-х лет признаков местного рецидива опухоли и прогрессирования заболевания нет. Однако у пациентки сохраняется стрессовое недержание мочи. Продолжается динамическое наблюдение за пациенткой.
ОБСУЖДЕНИЕ
Первичный рак уретры это одно из самых редких онкоурологических заболеваний – около 1 % среди всех опухолей мочевыделительной системы [1]. Пик возникновения рака уретры отмечен в группе больных старше 75 лет [18].
Как правило, при появлении клинических симптомов у большинства (45-57%) пациентов с первичным раком уретры уже имеется местнораспространенный процесс (стадии T3-T4) [15].
В нашем клиническом наблюдении у пациентки с момента появления первых жалоб до установления диагноза прошло около 3 лет. При этом объемное образование в области шейки мочевого пузыря выявлялось при МРТ уже в 2017 году (за год до ТУР-биопсии и резекции уретры), но трактовалось как «гландулярный цистит». Однако, несмотря на долгий путь к постановке диагноза и лечению, у пациентки был выявлен рак уретры в стадии Т1.
Наиболее эффективным подходом к лечению локализованного рака уретры у женщин считается радикальная уретрэктомия с удалением периуретральной ткани от бульбокавернозных мышц с обеих сторон и дистально до лобкового симфиза и шейки мочевого пузыря со всеми прилегающими мягкими тканями [16].
Однако встречаются публикации о результатах лечения пациенток с раком передней уретры, в которых сравниваются результаты органосохраняющих операций или лучевой терапии с первичной уретрэктомией. Риск местного рецидива после резекции передней уретры при отдаленном наблюдении в течение 13- 14 лет составляет 22–60% [19, 20].
При лечении рака уретры стадии сТ1 размерами менее 1 см рекомендуются органосохраняющие методики – трансуретральная резекция или лучевая терапия [3]. Пациенткам с раком дистальной уретры размером от 1 до 4 см рекомендуется внутриполостная/внутритканевая лучевая терапия с последующим хирургическим удалением резидуальной опухоли [21, 22].
Применение хирургического лечения локализованного первичного рака уретры совместно с лучевой терапией увеличивает общую выживаемость и снижает частоту рецидива по сравнению с использованием только одной методики [23, 24].
Учитывая низкую распространенность рака уретры протоколы наблюдения не разработаны. Рекомендуется использовать схемы наблюдения с учетом факторов риска каждого больного [25].
Эффективных методов профилактики рака уретры не существует.
Основной целью наблюдения является максимально раннее выявление местных рецидивов и прогрессирования рака уретры, так как это обеспечивает возможность эффективного лечения [3].
С учетом высокой вероятности рецидива у пациенток после органосохраняющей хирургии при первичном раке уретры наблюдение должно быть интенсивным и регулярным. Рекомендуется проведение цитологического исследования мочи, уретроцистоскопии, а также использование методов медицинской визуализации, несмотря на отсутствие подтверждающих данных в литературе [26].
В соответствии с клиническими рекомендациями Минздрава России по раку уретры данное обследование рекомендуется проводить от 1 до 4 раз в год (в зависимости от клинической необходимости) на протяжении 5 лет, а затем – ежегодно [3].
ЗАКЛЮЧЕНИЕ
Представленный клинический случай демонстрирует сложность своевременной диагностики рака уретры. Необходимо помнить, что у пациенток с обструктивной симптоматикой особый акцент следует делать на обследование уретры, применяя уретроцистоскопию и магнитно-резонансную томографию.
ЛИТЕРАТУРА
1. Aleksic I, Rais-Bahrami S, Daugherty M, Agarwal PK, Vourganti S, Bratslavsky G. Primary urethral carcinoma: a surveillance, epidemiology, and end results data analysis identifying predictors of cancerspecific survival. Urol Ann 2018;10(2):170-4. https://doi.org/10.4103/ UA.UA_136_17.
2. Visser O, Adolfsson J, Rossi S, Verne J, Gatta G, Maffezzini M, et al. Incidence and survival of rare urogenital cancers in Europe. Eur J Cancer 2012;48(4):456–64. https://doi.org/10.1016/j.ejca.2011.10.031.
3. Рак уретры. Клинические рекомендации 2020 [Электронный ресурс]. URL: https://cr.minzdrav.gov.ru/schema/450 (Дата обращения 5 декабря 2021) [Cancer of the urethra. Clinical Guidelines [Electronic resource] 2020 [cited 2021 Dec 05] URL: https://cr.minzdrav.gov.ru/ schema/450 (In Russian)].
4. Libby B., Chao D., Schneider B.F. Non-surgical treatment of primary female urethral cancer Rare Tumors 2010;2(3):e55. https://doi.org/10.4081/ rt.2010.e55.
5. Cupp MR, Malek RS, Goellner JR, Espy MJ, Smith TF. Detection of human papillomavirus DNA in primary squamous cell carcinoma of the male urethra. Urology 1996;48(4):551–5. https://doi.org/10.1016/ S0090-4295(96)00246-4.
6. Wiener JS, Liu ET, Walther PJ. Oncogenic human papillomavirus type 16 is associated with squamous cell cancer of the male urethra. Cancer Res 1992;52(18):5018–23.
7. Thomas AA, Rackley RR, Lee U, Goldman HB, Vasavada SP, Hansel DE. Urethral diverticula in 90 female patients: a study with emphasis on neoplastic alterations. J Urol 2008;180(6):2463–7. https://doi.org/10.1016/ j.juro.2008.08.040.
8. Chung DE, Purohit RS, Girshman J, Blaivas JG. Urethral diverticula in women: discrepancies between magnetic resonance imaging and surgical findings. J Urol 2010;183(6):2265–9. https://doi.org/10.1016/ j.juro.2010.02.016.
9. Ahmed K, Dasgupta R, Vats A, Nagpal K, Ashrafian H, Kaj B, et al. Urethral diverticular carcinoma: an overview of current trends in diagnosis and management. Int Urol Nephrol 2010;42(2):331–41. https://doi.org/10.1007/ s11255-009-9618-x.
10. Altman D, Rogers RG, Yin L, Tamussino K, Ye W, Iglesia CB. Cancer risk after midurethral sling surgery using polypropylene mesh. Obstet Gynecol 2018;131(3):469–74. https://doi.org/10.1097/ AOG.0000000000002496.
11. TNM classification of malignant tumours. Eighth edition / ed. Brierley J, Gospodarowicz MK, Wittekind C. Publisher: Chichester, West Sussex, UK; Hoboken, NJ: John Wiley & Sons, Inc 2017; 241 p.
12. Gandhi JS, Khurana A, Tewari A, Mehta A. Clear cell adenocarcinoma of the male urethral tract. Indian J. Pathol Microbiol 2012;55(2):245–7. https://doi.ort/10.4103/0377-4929.97895.
13. Mehra R, Vats P, Kalyana-Sundaram S, Udager AM, Roh M, Alva A, et al. Primary urethral clear-cell adenocarcinoma: comprehensive analysis by surgical pathology, cytopathology, and next-generation sequencing. Am J Pathol 2014;184(3):584–91. https://doi.org/10.1016/ j.ajpath.2013.11.023.
14. Гойхберг М.И. Опухоли мочеиспускательного канала. В кн.: Клиническая онкоурология. Под ред. Е.Б. Маринбаха. Москва: Медицина, 1975;177-197. [Goikhberg M.I. Tumors of the urethra. In: Clinical oncourology / Ed. E.B. Marinbach. Moscow: Medicine publishing house, 1975;177-197. (In Russian)].
15. Gheiler EL, Tefilli MV, Tiguert R, de Oliveira JG, Pontes JE, Wood DP Jr. Management of primary urethral cancer. Urology 1998;52(3):487–93. https://doi.org/10.1016/s0090-4295(98)00199-x.
16. Karnes RJ, Breau RH, Lightner DJ. Surgery for urethral cancer. Urol Clin North Am 2010;37(3):445–57. https://doi.org/10.1016/j.ucl.2010.04.011.
17. Blaivas JG, Flisser AJ, Bleustein CB, Panagopoulos G. Periurethral masses: etiology and diagnosis in a large series of women. Obstet Gynecol 2004;103(5 Pt 1):842–7. https://doi.org/10.1097/01.AOG.0000124848.63750.e6.
18. Swartz MA, Porter MP, Lin DW, Weiss NS. Incidence of primary urethral carcinoma in the United States. Urology 2006;68(6):1164–8. https://doi.org/10.1016/j.urology.2006.08.1057.
19. Dimarco DS, Dimarco CS, Zincke H, Webb MJ, Bass SE, Slezak JM, et al. Surgical treatment for local control of female urethral carcinoma. Urol Oncol 2004;22(5):404–9. https://doi.org/10.1016/S1078-1439(03)00174-1.
20. DiMarco DS, DiMarco CS, Zincke H, Webb MJ, Keeney GL, Bass S, et al. Outcome of surgical treatment for primary malignant melanoma of the female urethra. J Urol 2004;171(2 Pt 1):765–7. https://10.1097/01.ju.0000104671.20863.47.
21. Gakis G, Morgan TM, Efstathiou JA, Keegan KA, Mischinger J, Todenhoefer T, et al. Prognostic factors and outcomes in primary urethral cancer: results from the international collaboration on primary urethral carcinoma. World J Urol 2016;34(1):97–103. https://doi.org/10.1007/ s00345-015-1583-7.
22. Primary urethral carcinoma: EAU guidelines. [Electronic resource] 2022 [cited 2022 Jan 29]. Available from: https://uroweb.org/guideline/primaryurethral-carcinoma/#7_4.
23. Dayyani F, Hoffman K, Eifel P, Guo C, Vikram R, Pagliaro LC, et al. Management of advanced primary urethral carcinomas. BJU Int 2014;114(1):25–31. https://doi.org/10.1111/bju.12630.
24. Janisch F, Abufaraj M, Fajkovic H, Kimura S, Iwata T, Nyirady P, et al. Current disease management of primary urethral carcinoma. Eur Urol Focus 2019;5(5):722–34. https://doi.org/10.1016/j.euf.2019.07.001.
25. Champ CE, Hegarty SE, Shen X, Mishra MV, Dicker AP, Trabulsi EJ, et al. Prognostic factors and outcomes after definitive treatment of female urethral cancer: a population-based analysis. Urology 2012;80(2):374–81. https://doi.org/10.1016/j.urology.2012.02.058.
26. Клинические рекомендации по первичному раку уретры [Электронный ресурс]. URL: https://lib.medvestnik.ru/articles/Klinicheskie-rekomendacii-po-pervichn… (Дата обращения 30 января 2022). [Clinical recommendations for primary urethral cancer [Electronic resource] 2022 [cited 2022 Jan 30]. Available from: https://lib.medvestnik.ru/articles/Klinicheskie-rekomendacii-po-pervichn…. (In Russian)].
Журнал
Содержание
- Почему именно МРТ лучше для обследования мочевого пузыря?
- Когда назначается диагностика?
- Какие патологии диагностируются?
- Контрастирование в диагностике мочевого пузыря
- Как подготовиться к обследованию?
- Проведение исследования
- Почему именно МРТ лучше для обследования мочевого пузыря?
- Когда назначается диагностика?
- Какие патологии диагностируются?
- Контрастирование в диагностике мочевого пузыря
- Как подготовиться к обследованию?
- Проведение исследования
- Видео по теме
Мочевой пузырь – один из важных органов выделительной системы и от качества его функции зависит слаженная работа всего организма. Поэтому при малейших подозрениях на отклонения в деятельности следует посетить уролога и получить консультацию. Как правило, наряду со сдачей анализов назначаются обследования, основанные на компьютерной диагностике.
В случаях, когда рентгенологический или метод компьютерной томографии не приносят достоверных результатов или не дают достаточно информации, чтобы сделать заключительный диагноз для уточнения назначается МРТ мочевого пузыря. С помощью его возможностей врачу несложно дифференцировать многие патологии и назначить соответствующую терапию.
Почему именно МРТ лучше для обследования мочевого пузыря?
Из-за расположения органов в малом тазу не всегда представляется возможным провести диагностику с помощью рентгеновского метода или компьютерно-томографического исследования. Не получается рассмотреть четкие границы нарушений или определить качество изменения в тканях. Зато магнитно-резонансная томография, благодаря особенностям, на которых основан метод, позволяет получить точные результаты состояния органа, необходимые для установления диагноза и выбора тактики лечения.
Поэтому во многих случаях для обследования мочевого пузыря приходится прибегать к МРТ. Метод обладает целым перечнем преимуществ – точностью, безболезненностью, неинвазивностью и абсолютной безвредностью и имеет всего лишь один недостаток – высокую стоимость. Это одно из немногих препятствий ограничивающее назначение процедуры в первую очередь вместо КТ, УЗИ или рентгена.
Когда назначается диагностика?
К обследованию мочеполовой системы и, в частности, мочевого пузыря методом магнитно-резонансной томографии прибегают при наличии определенной неспецифической симптоматики, настораживающей как пациента, так и врача.
Это могут быть следующие признаки:
- болевые ощущения при мочеиспускании;
- затрудненное мочеиспускание;
- недержание мочи (дневное или ночное);
- появление неприятного запаха, изменение цвета и объема мочи;
- наличие крови или кровяных прожилок в выделяемой жидкости;
- боли в паховой области при физических нагрузках или в состоянии покоя;
- увеличение лимфатических узлов в паховой области.
Такие симптомы могут быть следствием патологических процессов не только в мочевом пузыре, но и в близлежащих органах малого таза. Это могут быть болезни яичников, матки, прямой кишки, кровеносных сосудов или предстательной железы у представителей сильного пола. Подозрение на наличие опухолевых процессов в мочевом пузыре тоже причина для назначения данной процедуры.
Боли в паху и нарушение мочеиспускания – одни из первых признаков заболеваний мочевого пузыря
МРТ мочевого пузыря применяется для детальнейшего рассмотрения и оценивания врожденных патологий его строения и функционирования. Также процедура назначается для тщательного осмотра и анализа перед оперативным вмешательством по поводу удаления онкологических новообразований.
Какие патологии диагностируются?
Данный метод назначается весьма часто, потому что показывает МРТ мочевого пузыря множество патологий, имеющих различную симптоматику и стадийность, оказывающие влияние на нормальное функционирование органа. С помощью процедуры выявляются:
- доброкачественные и злокачественные процессы в мочевом пузыре;
- врожденные отклонения развития мочеполовой системы;
- различные тканевые патологии;
- заболевания лимфатической системы (при изучении паховых лимфоузлов);
- наличие конкрементов (камней), их локализация и размер;
- грыжи, дивертикулы, склероз шейки (заболевание Мориона).
В онкологии МРТ применяется для выбора тактики хирургического вмешательства или принятия решения по назначению лучевой или химиотерапии. Для пациентов, уже прошедших курс противораковой терапии периодически проводят магнитно-резонансное обследование для оценивания динамики опухоли или для предупреждения рецидива. Благодаря отсутствию при исследовании лучевой нагрузки МРТ стал оптимальным вариантом при диагностике онкологических больных.
Для определения новообразований в мочевом пузыре применяется контрастное усиление, способное выявить данную патологию на начальных стадиях развития.
Контрастирование в диагностике мочевого пузыря
Зачастую чтобы иметь возможность сделать заключительные выводы относительно постановки диагноза, особенно в случаях подозрений на онкологические процессы в мочевом пузыре, назначается МРТ с контрастом. Так как мочевой пузырь – полый орган, то применение контрастного вещества обеспечит максимальную степень получения достоверных результатов.
Безусловно, процесс диагностирования затянется по времени – уйдет приблизительно около часа, оплата тоже возрастет почти в два раза, но зато будут получены точнейшие данные. Для контраста применяются препараты, произведенные на основе солей гадолиния, позволяющие отследить разницу между пораженными и здоровыми тканями организма.
Так, например отличия между новообразованиями и здоровой тканью заключаются в наличии у первых более развитой сосудистой сетки, и, следовательно, при вводе внутривенно контраста окрашиваются быстрее и ярче. Это способствует оценить не только присутствие патологий, но и их размер, а также четкие границы. Для выявления онкологических заболеваний МРТ с контрастом – незаменимая диагностика.
Как подготовиться к обследованию?
Подготовка к исследованию мочевого пузыря не включает в себя сложно выполнимых или существенно изменяющих обычную жизнь пациента действий. Но определенные рекомендации учесть для получения максимально точных результатов необходимо. Первым с чего нужно начать, это за несколько дней до планируемого обследования следует придерживаться диеты, состоящей из продуктов не вызывающих газообразование.
К газообразующим продуктам относятся: бобовые, чернослив, сдобная выпечка, черный хлеб, орехи, баклажаны
Так как мочевой пузырь расположен близко от петель кишечника, то усиленная перистальтика может повлиять на ход процедуры. Поэтому для избегания при процедуре подобных неудач из-за активности кишечника, накануне перед обследованием, пациенту необходимо сделать очистительную клизму.
Если у больного в теле присутствуют несъемные металлические предметы (за исключением титановых), то об этом стоит предупредить лечащего врача и принести с собой документы с их характеристикой и принципом работы, чтобы он мог оценить возможность проведения МРТ в такой ситуации.
Исследование мочевого пузыря проводится при его наполненном состоянии, поэтому пациенту в течение 1–2 часов до начала процедуры следует выпить около 2 литров воды без газа и воздержаться от посещения туалета пока не пройдет обследование. При диагностировании органов малого таза, в которое входит и изучение состояния мочевого пузыря, последний должен быть наполнен наполовину. Для этого за 2 часа необходимо посетить туалет и не пить никакой жидкости, кроме уже выпитых 1,5 литров заранее.
Непосредственно перед самой диагностикой нужно снять с себя все съемные металлические предметы – украшения, часы, зубные протезы, очки или просто в этот день их не надевать, если это возможно. Также лучше позаботиться о том, чтобы одежда не содержала молний и металлических пуговиц, страз или не была выполнена из люрекса.
Если МРТ назначается с контрастным усилением, то накануне или за несколько часов до проведения обследования пациенту обязательно делают тестирование на появление возможных аллергических реакций от препарата, применяемого для контраста. Как правило, больные не реагируют на ввод препарата, но все равно бывают редкие исключения, поэтому лучше предусмотреть все возможные последствия.
Проведение исследования
Сама процедура длится не более 20-30 минут (с контрастированием до часа) и не выделяется из множества подобных компьютерных диагностик. Отличается лишь довольно громкими шумовыми эффектами и круглой формой аппарата, из-за которой некоторым пациентам сложно пройти обследование.
К таким относятся люди страдающие клаустрофобией или психическими расстройствами, но прием легкого успокоительного средства обычно помогает проведению процедуры без негативных сопровождающих моментов. Для боящихся замкнутых пространств можно выбрать медицинское учреждение предлагающее обследование в аппарате МРТ открытого типа.
Томограф открытого типа подходит пациентам с клаустрофобией
Чтобы пройти процедуру, пациент снимает с себя все металлические съемные предметы и если они содержатся на одежде, то раздевается. Медицинский работник поясняет ему принцип проведения обследования, укладывает на кушетку (аппаратный стол) и задвигает ее в аппарат.
При работе томограф издает шум, о котором пациента предупреждают заранее и дают своеобразную кнопку для связи с диагностом, чтобы в случае необходимости можно было позвать на помощь и прекратить процедуру. По окончании обследования и получения результатов пациент может заниматься своими делами – МРТ на его состояние никак не повлияет.
Содержание
- Показания к выполнению
- Противопоказания к проведению процедуры
- Преимущества метода
- Что показывает МРТ?
- Подготовка к исследованию
- Ход процедуры
- Возможные риски
- Альтернативы
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Метод широко используется для опровержения или подтверждения предварительного диагноза, с целью дифференциальной диагностики, а также для контроля эффективности лечения.
Суть данного исследования состоит в применении ядерного магнитного резонанса.
В ходе процедуры на ткани и органы пациента производится воздействие электромагнитными волнами, которые расположены в регулируемом постоянном магнитном поле высокой напряженности. В результате этого происходит возбуждение ядер атомов водорода. Именно это дает электромагнитный отклик, который регистрируется аппаратом.
Полученная таким образом информация обрабатывается компьютером, а затем выводится на экран монитора в виде трехмерного изображения исследуемого органа.
Показания к выполнению
К выполнению МРТ мочевого пузыря специалисты обычно прибегают при наличии у пациента симптомов, характерных для заболеваний этого органа.
К таким можно отнести следующие:
-
боль во время мочеиспускания (особенно если она сопровождается увеличением температуры тела);
- сложности с опорожнением мочевика;
- недержание мочи;
- изменение цвета, запаха, консистенции или объема выделяемой мочи;
- примесь крови в биологической жидкости;
- боль в нижней части брюшины во время отдыха и/или при выполнении физической работы;
- увеличение размера лимфоузлов в паху;
- инфекционные болезни в хронической стадии (в т. ч. и туберкулез).
Стоит отметить, что вышеуказанное симптомы могут присутствовать не только при патологиях мочевика, но и при наличии заболеваний других органов малого таза (например, матки, яичников, простаты).
МРТ обязательно выполняется при подозрении на наличие опухолей мочевика (как доброкачественных, так и раковых). Таким образом, можно определить размер новообразования, его разновидность и месторасположение.
В большинстве случаев процедуру назначают урологи, онкологи и инфекционисты. Несколько реже это делают врачи других категорий.
Противопоказания к проведению процедуры
Как и любая другая процедура, МРТ также имеет некоторые противопоказаниям.
К таким можно перечислить:
-
Ожирение. Большинство томографов не способны выдержать вес более 130-200 кг.
- Беременность в первом триместре. В этот период осуществляется закладка всех систем и органов у ребенка. В то же время влияние ядерного магнитного резонанса может негативно отразиться на ДНК и изменить цепочки. Это чревато аномалиями развития, а также различными мутациями. По этой причине медики обычно предпочитают не рисковать. После окончания первого триместра врачи вновь смогут назначать пациентке МРТ. В этом случае оно уже не навредит.
- Наличие кардиостимулятора, металлических предметов в теле или даже просто татуировок, выполненных красителями, в составе которых есть металл. Такие пациенты в ходе процедуры рискуют получить сильнейшие ожоги. Исключением в данном случае являются лишь протезы из титана. Они устойчивы к влиянию магнитного поля.
- Почечная недостаточность (при МРТ с контрастом). Контрастное вещество может находиться в организме определенное количество времени, после чего оно должно выводиться почками. При наличии почечной недостаточности этот процесс занимает слишком много времени, что чревато интоксикацией.
МРТ мочевика крайне редко назначают маленьким детям. Дело в том, что во время исследования пациент должен лежать неподвижно. Только так можно получить качественные и четкие снимки. Дети же редко когда могут оставаться длительное время в неподвижном состоянии, что значительно уменьшает информативность диагностики. По этой причине, прежде чем исследовать мочевик ребенка, врач может ввести его в медикаментозный сон.
МРТ с контрастированием не желательно делать женщинам на любом этапе беременности, так как контрастное вещество способно проникать через плаценту. Если пациентка кормит грудью, диагностику осуществить можно, однако на протяжении последующих 2-3 дней ребенка придется кормить специальными смесями. За это время контраст полностью выйдет из организма.
Кроме этого, МРТ с контрастом противопоказано пациентам, у которых имеется аллергия на контрастное вещество.
Если пациент страдает клаустрофобией – он обязательно должен предупредить об этом врача. Большинство аппаратов МРТ относится к закрытому типу и из-за этого у пациента в ходе исследования может начаться паника. Чтобы предотвратить это врач даст больному транквилизаторы или седативные лекарства.
Преимущества метода
Существует большое количество преимуществ, которыми обладает МРТ-диагностика. К основным из них можно перечислить такие:
- Безопасность. Во время исследования пациент не подвергается вредному ионизирующему излучению. По этой причине процедуру можно выполнять практически всем больным и столько раз, сколько это необходимо.
- Высокая точность и информативность. Таким образом, специалист сможет рассмотреть самые тонкие срезы мочевого пузыря. Это позволит обнаружить патологии на начальных этапах их развития, проконтролировать эффективность лечения.
- Неинвазивность, отсутствие боли или каких-либо неприятных ощущений в процессе диагностики. Единственное, что может вызвать дискомфорт в данном случае – введение контрастного вещества в вену. Однако это длится недолго.
- Использование контрастные вещества, в составе которых отсутствует йод. В результате этого риск развития аллергической реакции значительно снижается.
Что показывает МРТ?
Благодаря МРТ мочевого пузыря специалисты смогут вовремя диагностировать такие заболевания и патологические состояния:
-
доброкачественные опухоли (если их размер превышает 1 мм);
- болезнь Мориона;
- нарушение строения органа;
- камни в мочевом пузыре;
- грыжу;
- дивертикулез мочевого пузыря;
- цистит (как острый, так и хронический);
- лимфому;
- ЗППП в запущенной форме;
- рак.
Подготовка к исследованию
Мочевик располагается неподалеку от кишечника, поэтому метеоризм может сильно исказить результаты исследования. Чтобы предотвратить это, нужно соблюдать специальную диету, суть которой состоит в исключении газированных напитков и продуктов, которые способствуют повышенному газообразованию (капуста, бобы, яблоки и т. д.).
Перед походом в медицинское учреждение нужно провести очистительную клизму. Последний прием пищи должен произойти примерно за 6 часов до начала диагностики.
При исследовании мочевика очень важно, чтобы данный орган был наполнен. С этой целью перед процедурой нужно выпить около 1,5 л воды и не мочиться в течение двух часов.
В экстренных ситуациях МРТ может быть проведено и без предварительной подготовки, но в таком случае результаты будут менее точными.
Перед заходом в помещение, в котором будет проводиться исследование, пациент должен снять с себя все металлические предметы и убрать гаджеты. Если на одежде присутствуют металлические детали – ее также необходимо снять.
Идущий на процедуру пациент должен убедиться в том, что направление от врача у него имеется с сбой.
Ход процедуры
После того как пациент заходит в кабинет, он ложится на передвижной стол. Если МРТ будет выполняться с контрастом – в вену вводится контрастное вещество. Затем руки больного фиксируются, а стол задвигается в МРТ-аппарат.
После этого машина производит серию снимков.
Во время исследования человек может ощутить приятное тепло внизу живота. Пугаться этого не нужно – это абсолютно нормально. Если в процессе возникнет какой-либо дискомфорт – об этом обязательно нужно сообщить врачу, воспользовавшись для этого системой обратной связи.
В ходе процедуры пациент будет слышать шум, который всегда сопровождает работу аппарата. По этой причине ему еще перед процедурой выдадут специальные наушники.
Во время диагностики пациент находится в кабинете один, а специалист сидит в расположенном неподалеку кабинете – за компьютером. Однако если процедура выполняется ребенку – в кабинете вместе с ним могут присутствовать родители.
Длительность МРТ составляет 15-30 минут. Это зависит от необходимости вводить контраст, а также от тяжести проблемы.
После окончания всех мероприятий больной может отправляться домой, на работу или по другим делам. Диагностика никак не отразится на его самочувствии.
Возможные риски
Если следовать рекомендациям и не проводить МРТ пациентам, у которых имеются противопоказания – какие либо риски будут отсутствовать.
Аллергия на контрастное вещество развивается крайне редко. Протекать она может по-разному: начиная с легкого зуда, который исчезает в течение суток и заканчивая шоковым состоянием.
Альтернативы
Для обследования мочевика и почек возможно также проведение УЗИ и КТ. Это точные и информативные современные процедуры. Они относительно дешевые и поэтому назначаются довольно часто.
Однако такие методы диагностики не смогут показать четкую картину проблемы. Они могут лишь указать на само наличие заболевания, но не более того. Именно поэтому после КТ и УЗИ все равно может потребоваться проведение МРТ.
Чтобы обнаружить рак на самых ранних этапах, пациентам, которым противопоказано МРТ может быть выполнено МСКТ или ПЭТ-КТ. Однако, чтобы подтвердить результаты этих процедур, нужно выполнить ряд лабораторных исследований.












 боль во время мочеиспускания (особенно если она сопровождается увеличением температуры тела);
боль во время мочеиспускания (особенно если она сопровождается увеличением температуры тела); Ожирение. Большинство томографов не способны выдержать вес более 130-200 кг.
Ожирение. Большинство томографов не способны выдержать вес более 130-200 кг. доброкачественные опухоли (если их размер превышает 1 мм);
доброкачественные опухоли (если их размер превышает 1 мм);