Хотя количественные математические модели могут служить руководством при принятии клинических решений, клиницисты в своей ежедневной практике довольно редко могут использовать формальные вычисления, чтобы принять решение об оказании пациенту медицинской помощи. Скорее при клинической оценке они руководствуются интуитивным пониманием вероятностей в сочетании с познавательными процессами, называемыми эвристикой.
К эвристике часто относятся как к эмпирическим правилам, обоснованным предположениям или ментальным «быстрым клавишам». Эвристика обычно включает модели опознания и полагается на подсознательную интеграцию в некоторой степени случайно собранных данных о пациенте с предварительным опытом, а не на осознанную выработку строго дифференциального диагноза, который получил формальную оценку с использованием конкретных данных из литературы.
Подобные неформальные рассуждения ошибочны, потому что эвристика может вызвать несколько типов бессознательных ошибок (когнитивные ошибки). Исследования показывают, что большей степени медицинские ошибки включают когнитивную ошибку, чем отсутствие знаний или информации.
Существует много типов когнитивных (логических) ошибок, и хотя очевидно, важнее избегать ошибок, чем правильно их классифицировать после их совершения, знание распространенных когнитивных ошибок может помочь клиницистам распознавать и избегать их.
Грубо, когнитивные ошибки можно классифицировать как связанные:
-
С ошибочной оценкой отрицательного предсказательного значения (переоценка или недооценка вероятности болезни)
-
Неспособностью серьезно рассмотреть все соответствующие возможности
Здравый смысл и предостережения
-
Существует множество различных наименований типов когнитивных ошибок, но, как правило, все они делятся на 2 группы: ошибочная оценка предтестовой вероятности и неспособность серьезно учесть все соответствующие возможности.
Оба типа ошибок могут привести к неправильному тестированию (слишком много или слишком мало) и пропущенным диагнозам.
Когнитивная ошибка представляет собой явление, при котором лечащие врачи выбирают первое, что приходит им в голову. В этом случае фактическая претестовая вероятность заболевания часто недооценивается, поскольку недавний или хорошо запомнившийся опыт придает данному диагнозу более «доступный» статус, приходящий на ум.
Опыт часто приводит к переоценке вероятности, если в памяти есть информация о случае либо драматическом, либо касавшемся пациента с плохими результатами лечения, либо связанном с судебным иском. К примеру, врач, который недавно не поставил диагноз «тромбоэмболия легочной артерии» у здоровой молодой женщины, которая жаловалась на неопределенный дискомфорт в груди, но не было никаких других выявленных симптомов или очевидных факторов риска, может впоследствии переоценивать риски наличия тромбоэмболии легочной артении у подобных больных и быть более склонным к назначению КТ-ангиографии грудной клетки у подобных пациентов, несмотря на низкую вероятность заболевания.
Опыт также может привести к недооценке. Например, младший резидент, который наблюдал только несколько пациентов с болью в груди, у всех из которых, как оказалось, были доброкачественные причины, может провести весьма поверхностною оценку пациента на наличие сердечно-сосудистой или тромбоэмболической болезни даже среди тех групп пациентов, у которых распространенность заболевания довольно высокая.
Ошибка представления заключается в том, что лечащие врачи обращают внимание на наличие или отсутствие классических проявлений заболевания, не принимая во внимание распространенность заболевания. К примеру, хотя несколько часов смутного дискомфорта в груди у стройного, спортивного, здорового с виду 60-летнего мужчины, который не имеет никаких известных медицинских проблем и теперь выглядит и чувствует себя хорошо, не соответствует типичному профилю инфаркта миокарда, было бы неразумно исключать такую вероятность, потому что инфаркт миокарда распространен среди мужчин этого возраста и имеет крайне изменчивые проявления. С другой стороны, при внезапно возникших резких болях в груди и боли в спине у 20-летнего здорового человека может возникнуть подозрение на расслоение аневризмы грудной аорты, потому что эти клинические характеристики распространены при расслоении аорты. Когнитивная ошибка не принимает во внимание тот факт, что расслоения аорты возникают исключительно редко у 20-летних, во всем остальном здоровых пациентов без семейного анамнеза подобных событий; это заболевание можно исключить и следует рассматривать другие, более вероятные причины (например, пневмоторакс, плеврит). Ошибка представления также наблюдается, когда врачи не признают, что положительные результаты теста (для любого теста со специфичностью менее 100%) в популяции, где исследуемое заболевание встречается редко, является скорее всего ложноположительным, а не истинно положительным.
Преждевременное закрытие – это поспешные выводы. Это является одной из наиболее распространенных ошибок; лечащие врачи быстро ставят диагноз (часто на основании распознавания паттерна), не учитывают другие возможные диагнозы, а также преждевременно прекращают сбор данных. Предполагаемый диагноз часто даже не подтверждается необходимыми методами обследования. Ошибки преждевременного закрытия могут возникать в любом случае, но особенно часто, когда у пациентов наблюдается обострение известных расстройств—например, если женщина с длительно наблюдаемой мигренью поступает с сильной головной болью (а на самом деле имеет новое субарахноидальное кровоизлияние), головную боль можно ошибочно принять за новый приступ мигрени. Вариант преждевременного закрытия наблюдается, когда последующие врачи (например, консультанты по сложным случаям) беспрекословно принимают предыдущий рабочий диагноз без независимого сбора и анализа соответствующих данных. Электронные медицинские записи могут усугубить ошибки преждевременного закрытия, так как до момента их удаления неверные диагнозы уже могут распространиться.
«Якорные ошибки» — когда врачи упорно цепляются за первое впечатление, даже если накапливаются несовместимые и противоречивые данные. К примеру, рабочий диагноз острого панкреатита вполне допустим у 60-летнего мужчины, имеющего боль в эпигастрии и тошноту, который сидит, наклонившись вперед, схватившись за живот, и у кого в истории болезни зафиксировано несколько приступов алкогольного панкреатита, во время которых, по его утверждениям, он чувствовал себя подобно тому, как он чувствует себя в настоящее время. Однако, если пациент заявляет, что он не употреблял никакого алкоголя в течение многих лет и имеет нормальные уровни ферментов поджелудочной железы в крови, врачи, которые просто пропускают или оправдывают (например, пациент лжет, его поджелудочная железа дистрофически изменена, лаборатория допустила ошибку) эти противоречивые данные, совершают «якорную ошибку». Клиницисты должны рассматривать противоречивые данные в качестве доказательства необходимости продолжать искать истинный диагноз (острый инфаркт миокарда), вместо того чтобы не принимать во внимание аномалии. В некоторых случаях совершения «якорных ошибок» (т.е., в случае установления ошибочного диагноза), подтверждающие доказательства могут отсутствовать.
Склонность к подтверждению своей точки зрения представляет собой «снятие сливок», что означает то, что лечащие врачи избирательно принимают клинические данные, подтверждающие желаемую гипотезу, и игнорируют данные, которые этого не делают. Предвзятость подтверждения часто смыкается с «якорной ошибкой», когда клиницист использует подтверждающие данные в поддержку «якорной» гипотезы даже тогда, когда имеются явно противоречивые доказательства. К примеру, врач может упорно цепляться за фрагменты истории болезни пациента, предлагая острый коронарный синдром (ОКС) для подтверждения первоначального подозрения ОКС, даже когда серийный ЭКГ и сердечные ферменты в норме.
Ошибки атрибуции включают в себя принятие решений на основании негативными стереотипов, которые могут заставить лечащих врачей игнорировать или свести к минимуму возможность серьезного заболевания. К примеру, врачи могут предположить, что пациент в бессознательном состоянии с запахом алкоголя «просто еще один пьяница», и пропустить гипогликемию, кетоз или внутричерепные травмы, или они могли бы предположить, что явный наркоман с болями в спине просто ищет наркотики, и пропустить эпидуральный абсцесс. Психические больные, у которых развиваются физические расстройства, особенно часто подвергаются ошибкам аттрибуции, потому что они не только могут стать жертвой негативных стереотипов, но они часто описывают свои симптомы неясным, противоречивым или вводящим в заблуждение образом, что заставляет неосторожных клиницистов предположить, что их жалобы по своей природе функциональны.
Аффективная ошибка подразумевает, что личные чувства (положительные или отрицательные) в отношении пациента влияют на решения. Например, избегать неприятных, но необходимых тестов или обследований из-за привязанности или сочувствия к пациенту (например, избегать гинекологического осмотра и тестирования на ЗППП у религиозного пациента или высокопоставленного руководящего работника или избегать посева крови на тяжело больного пациента, который имеет плохие вены). Точно так же аффективная ошибка включает в себя неспособность провести стандартное обследование у маловероятного пациента (например, сведение к минимуму значимости одышки у пациента, который грубо выражается, или у человека с хронической обструктивной болезнью легких, который продолжает курить).
Внутренние и внешние факторы могут увеличивать риск когнитивной ошибки.
К внутренним факторам относятся
-
Медицинские знания, обучение и опыт
-
Утомительность/депривация сна
-
Баланс между принятием и неприятием рисков
К внешним факторам относятся
-
Нагрузка
-
Отвлечение внимания
-
Управление командными ресурсами и давление сверстников
Некоторые конкретные стратегии могут помочь минимизировать когнитивные ошибки. Как правило, после изучения истории болезни и проведения физического обследования клиницисты часто создают рабочий диагноз на основе эвристики. В этот момент можно относительно легко сделать формальную паузу для размышлений, задав несколько вопросов:
-
Если это нерабочий диагноз, что еще это может быть?
-
Какие из наиболее опасных вещей это могли быть?
-
Есть ли доказательства того, что идет вразрез с рабочим диагнозом?
Эти вопросы могут помочь расширить дифференциальную диагностику, чтобы включить вещи, которые, возможно, остались упущенными из-за когнитивных ошибок, и, таким образом, подтолкнуть врачей к поиску дополнительной необходимой информации.
Краткий перевод статьи Джастина Моргенстерна из блога First10EM выполнил анестезиолог-реаниматолог Игорь Попов (Красноярский край).
Экстренная медицина, несмотря на нашу любовь к активным действиям и манипуляциям, преимущественно интеллектуальная профессия. Мы видим пациентов с неясными, недифференцированными симптомами и должны на их основании составить точный план диагностики и лечения. К сожалению, несмотря на наши усилия, время от времени мы ошибаемся. Преимущественные причины наших ошибок, в большей степени, чем недостаток знаний,- когнитивные искажения. Когнитивные ошибки (когнитивные искажения, cognitive biases) — предсказуемые, систематические ошибки в познании.
Примеры когнитивных ошибок в медицине
- Тенденция убеждать себя, в том, что правдой является только то, что вы считаете правдой. Например, у друга с головной болью, вы с большей вероятностью выберете доброкачественный диагноз, чем подвергнете его люмбальной пункции, чтобы исключить субарахноидальное кровоизлияние. Точно так же, когда нам не нравится пациентка, мы можем списать ее одышку на беспокойство, а не рассматривать ТЭЛА. Контрперенос является вариантом аффективной ошибки.
- Вера в то, что собранных данных клинико-лабораторных методов исследования не достаточно для постановки окончательного диагноза. Как пример, это может способствовать нерациональному использованию КТ.
- У нас есть тенденция выбирать наиболее вероятные варианты (или ставить диагнозы). Например, у пациента лихорадка и артралгия после круиза по Карибскому морю. Вы предполагаете грипп, но также помните, что слышали о Чикунгунье (вирус Чикунгунья (англ. Chikungunya virus, CHIKV) — арбовирус рода Alphavirus семейства тогавирусов (Togaviridae), передающийся посредством укусов комаров рода кусаков. Получить заражение можно на Индийском субконтиненте, в Африке или Азии, в настоящее время комары-переносчики распространились также в Европе и Северной Америке. Первая европейская вспышка заболевания чикунгуньей была в Италии. С августа 2015 года заболевание активно распространяется в Мексике, Гватемале). Тем не менее, вы на самом деле не знаете, частоту встречаемости чикунгуньи, и у вас нет тестов, подтверждающих это, поэтому в конечном итоге отдаете предпочтение диагнозу гриппа.
- Преждевременное установление единственного диагноза, основанного на нескольких важных особенностях первоначального представления о каком-либо заболевании и неспособность перестроиться по мере появления новой информации.
- Импульс диагноза: после того, как диагностический ярлык был навешен пациенту другим врачом, очень трудно снять этот ярлык и интерпретировать симптомы свежим взглядом.
- Эффект предвзятости: ваше мышление сформировано предшествующими ожиданиями. Другими словами, вы видите то, что ожидаете увидеть. Например, бездомный пациент , в прошлом употребляющий наркотики, обнаружен без сознания, и предполагается передозировка, когда как на самом деле у него тяжелая гипогликемия.
- Тенденция судить о вероятности заболевания по легкости, с которой приходят на ум соответствующие примеры. Недавний опыт с определенным диагнозом увеличивает вероятность того, что тот же диагноз будет поставлен снова. Обратное также верно, так что диагноз, который не был замечен в течение длительного времени, с меньшей вероятностью будет поставлен. В целом, это приведет к недостаточной диагностике редких заболеваний и к чрезмерной диагностике распространенных диагнозов.
- Вместо самого распространенного диагноза, который приходит на ум, редкий диагноз, который был замечен недавно или который оказывает значительное влияние на вас (например, промах, повлекший судебный процесс), доминирует в дифференциальной диагностике. После выявления расслоения аорты у пациента с изолированной болью в ногах вы можете назначить больше КТ у лиц с повреждениями мягких тканей.
- Неспособность включить истинную распространенность заболевания в диагностическое обоснование. Например, мы часто переоцениваем вероятность тромбоэмболии легочной артерии до проведения обследования, подозревая ее практически у всех пациентов без риска.
- Тенденция принимать или отклонять данные, основанные на личных убеждениях. Личный пример. Мой коллега убежден, что гормоны при тяжелой ЧМТ увеличивают выживаемость.
- Мы часто не в состоянии распознать наши собственные слабости или когнитивные ошибки, в то время как намного легче распознать ошибки или слабости других. Связанное с этим предубеждение — эффект Даннинга — Крюгера, который описывает тенденцию неквалифицированных людей переоценивать свои способности, хотя высококвалифицированные люди склонны недооценивать свои способности. Как думаете, вы умнее ваших коллег?
- После того, как вы сформировали мнение, у вас появляется тенденция замечать только те доказательства, которые поддерживают вас, и игнорировать противоположные доказательства.
- На ваши решения влияет то, как вы формулируете вопрос. Например, при принятии решения о том, назначать ли КТ, важно, считаете ли вы 1/100 вероятности пропустить смертельное состояние или 99/100 вероятности, что с пациентом все в порядке.
- Точно так же на ваши решения влияет контекст, в котором виден пациент, и источник информации. У вас больше шансов пропустить какое-либо заболевание у пациента в амбулаторных условиях, чем в палате интенсивной терапии.
- Переоценка личности человека как причина его проблем, а не рассмотрение потенциальных внешних факторов. Другими словами, мы склонны обвинять пациентов в их болезнях. Например, мы склонны обвинять людей с ожирением, а не учитывать социальные и экономические факторы, способствующие ожирению.
- Например, мы подбрасываем монетку и нам 10 раз выпадает орел, есть тенденция полагать, что следующая нам выпадет решка. В отделении неотложной помощи можно диагностировать 3 пациентов подряд с ТЭЛА и, следовательно, полагать, что маловероятно, что у следующего пациента также будет ТЭЛА, несмотря на то, что пациенты явно никак не связаны.
- Мы фокусируемся на первом, что говорит пациент, и привязываемся к этой информации, независимо от того, какую другую информацию нам предоставляют.
- Тенденция слишком рано останавливаться в процессе диагностики, устанавливая диагноз, прежде чем собрана вся необходимая информация. По сути, любая когнитивная ошибка может привести к убеждению, что мы уже поставили правильный диагноз, и помешать дальнейшей диагностике. Идея заключается в том, что «когда диагноз поставлен, мышление прекращается».
- Тенденция судить о вероятности диагноза основана на типичном прототипе диагноза. Результатом является то, что атипичные проявления заболеваний с большей вероятностью будут пропущены. «Если это похоже на утку и крякает как утка, значит, это утка».
- Тенденция прекращать поиск, когда вы что-то нашли. Это причина того, что мы пропускаем второй перелом на рентгенограмме, как только идентифицируем первый.
- После того как вы приложили немало усилий для достижения результата, сложно от него отказаться, даже если эти первоначальные инвестиции сейчас не имеют значения. В медицине это может произойти, когда врач чувствует, что вложил определенный объем интеллектуального труда в постановку диагноза. Если появятся новые данные, будет трудно признать, что время и силы потрачены зря.
- Ошибочно уделять внимание только лишь очевидному, игнорируя другие варианты. Например, очевидным диагнозом для 10-го за день лихорадочного, сопливого, кашляющего ребенка во время сезона гриппа является грипп, но было бы ошибкой не учитывать другие возможные причины лихорадки.
- Отступление от редкого диагноза только потому, что оно редкое. Часто это происходит из-за того, что врач не хочет иметь репутацию врача, который бесполезном расходует диагностические ресурсы.
Также необходимо знать о факторах, которые увеличивают нашу вероятность совершения когнитивных ошибок.
- Когнитивная перегрузка
- Перерывы или отвлечения
- Лишение сна (когнитивные ошибки имеют тенденцию достигать своего пика в 3-4 часа утра. Некоторые исследования приравнивают когнитивные способности в это время к состоянию алкогольного опьянения.)
- Циркадная диссинхронность
- Усталость
- Эмоциональные нарушения (аффективное состояние)

и другие новости
экстренной медицины
на телеграм-канале «Девятый вызов»
Как избежать когнитивных ошибок
Процесс проверки вашего познания называется по-разному: метапознание, внимательность или саморефлексия. Идея заключается в том, что вы должны думать о своем мышлении, которое, мы надеемся, позволит вам выявить потенциальные когнитивные проблемы.
Когнитивные искажения хорошо описаны, тем не менее методы их преодоления нам недостаточно известны. В некоторых случаях они просто могут быть неизбежны. Стратегии метапознания и когнитивного воздействия не имеют доказательной базы в медицине. Нам всегда следует быть осторожными с теорией. Эти методы, вероятно, будут полезны, но они могут также нанести вред пациентам.
Представьте,что каждого пациента с классическим приступом бронхиальной астмы вы обследуете на другие заболевания с целью дифференциальной диагностики. В результате может понадобиться больше рентгеновских снимков, больше КТ, несмотря на то, что визуализация явно не требуется при астме.
Ниже приведены некоторые из многих описанных стратегий когнитивного воздействия, разработанных, чтобы помочь врачам избежать или распознать когнитивные искажения.
Изучение когнитивных предубеждений. Хорошо уже то, что просто прочитав о когнитивных ошибках, вы уже выполнили то, что большинство экспертов рекомендуют в качестве первого шага: развитие понимания когнитивных ошибок. Идея состоит в том, что если вы знаете когнитивные ловушки, вы с большей вероятностью узнаете, когда попадете в них.
Регулярно рассматривайте альтернативы. Задавайте себе вопрос: что еще это может быть? Этот вопрос помогает предотвратить преждевременную постановку единственного диагноза и диагностический импульс (снять диагностические ярлыки, навешанные предыдущим врачом)
Всегда пытайтесь опровергнуть. Опровержение является ядром научного метода. Регулярно задавайте себе вопрос: что не подходит? Это помогает вам избежать привязки и смещения подтверждения, заставляя вас активно искать доказательства, которые могут опровергнуть ваш диагноз.
Когнитивные разгрузки. Чем меньше тратите энергии на задачи извлечения из памяти, тем больше у вас будет возможностей для критического мышления. Мнемотехника, приложения, электронные ресурсы и карманные книги — все это отличные «внешние мозги», которые освободят ваш «внутренний» мозг для принятия важных решений. (Мнемотехника — система «внутреннего письма», основанная на непосредственной записи в мозг связей между зрительными образами, обозначающими значимые элементы запоминаемой информации. Мнемоническое запоминание состоит из четырёх этапов: кодирование в образы, запоминание (соединение двух образов), запоминание последовательности, закрепление в памяти.)
Обучение распространенным ошибкам и основам теории вероятностей может помочь предотвратить ошибки.
Записывайте дифференциальный диагноз. Мы все признаем, что ни один диагноз не является абсолютно точным. Процесс выписывания дифференциального диагноза заставляет вас рассмотреть альтернативы. Это также может напомнить вам о необходимости обсудить дифференциальный диагноз и неопределенность со своими пациентами, что уменьшит последствия ошибочного диагноза при его возникновении.
Пункты когнитивных остановок. Разработайте режим остановки в определенных моментах лечения пациента, чтобы подумать. Обычно я пытаюсь заставить себя дважды остановиться, чтобы обдумать дифференциальный диагноз для каждого пациента: непосредственно во время поступления и перед выпиской. Когнитивная пауза имеет также смысл и в других случаях: когда все идет не так, как вы ожидаете (второй вазопрессор без эффекта); непосредственно перед тем как вывезти пациента за пределы отделения реанимации (для диагностических исследований или перевода в другое учреждение) и всякий раз, когда вы участвуете в передаче лечения пациента.
Установить культуру ответственности. Вместо культуры стыда попытайтесь создать культуру, которая признает, что все люди совершают ошибки и пытаются решать проблемы.
Факторы, увеличивающие ошибки
Усталость. Каждый врач неотложной помощи должен иметь стратегию, например, надлежащим образом запланированные смены, достаточное время отдыха, найти возможность подремать и, конечно, кофеин. Некоторые отделения разработали «конус молчания», по сути, область, где врач может сидеть, когда ему нужно сконцентрироваться, и никто не может его прервать.
Минимизируйте временные нагрузки. Это может быть нелегко сделать, но адекватно завершить неотложную помощь крайне важно для оптимальной когнитивной обработки.
Старайтесь избегать принятия решений при внутреннем возбуждении. Признавайте, когда у вас могут возникать положительные или отрицательные чувства по отношению к пациенту. Подышите свежим воздухом, прежде чем принимать какие-либо важные решения.
Разработка конкретных сценариев обучения, которые допускают возникновение когнитивных ошибок, а затем конкретный анализ, сфокусированный на любых когнитивных отклонениях, которые могли иметь место, могут помочь предотвратить эти ошибки в будущем.
Один метод, который легко запомнить и который включает в себя многое из вышеперечисленного, состоит в том, чтобы задать 5 вопросов, применимые к каждому конкретному пациенту.
1.В какие ловушки я могу попасть?
2.Что еще это может быть?
3.Что-нибудь есть, что не подходит (опровержение)?
4.Возможно, это что-то более серьезное?
5.Это тот случай, когда мне не стоит торопиться?
Тем не менее в принятии решений врач должен использовать свое клиническое мышление . Но и не стоит пренебрегать описанными стратегиями для того, чтобы лучше понять почему вы приняли данное решение.
Просмотры:
17 731
Заведующая лабораторией медицинской экспертизы и реабилитации при психических и поведенческих расстройствах РНПЦ МЭиР, кандидат мед. наук, доцент Татьяна Емельянцева обратила внимание на ошибки при диагностике когнитивных расстройств врачами-психиатрами-наркологами, привела случаи из практики. Примеры были представлены в рамках республиканского научно-практического семинара с международным участием «Мультидисциплинарная медицинская помощь при психических и поведенческих расстройствах» на базе РНПЦ психического здоровья.
Нормативная База

Нарушения психических функций (в т. ч. когнитивных) могут быть незначительными (ограничения функционирования (ОФ) 0–4 %); легкими (5–24 % ОФ); умеренными (25–49 % ОФ); выраженными (50–75 % ОФ); резко выраженными (76–95 % ОФ). С учетом степени тяжести нарушений когнитивных функций выносится решение об инвалидности.
Татьяна Емельянцева:
Кроме медико-социальной экспертизы врач-эксперт сталкивается с вопросами независимой медицинской экспертизы, а это уже обжалование решений в судебном порядке. Поэтому установление степени тяжести нарушений когнитивных функций требует четкости и объективности.
Так, 4 февраля 2022 года вышел приказ Минздрава № 131 «Об утверждении метода оценки ограничений жизнедеятельности при последствиях заболеваний и травм, состояниях у лиц в возрасте старше 18 лет», где впервые представлены критерии оценки ограничений жизнедеятельности у лиц с когнитивными расстройствами.
Кроме того, имеется Инструкция по применению № 158 от 29 декабря 2020 года «Диагностика когнитивных расстройств», предназначенная прежде всего для ВОП, но также для других специалистов.
Согласно данной инструкции, когнитивные расстройства — это органические психические расстройства (F00–F09) со стойким снижением когнитивных функций вследствие дегенеративных, сосудистых, травматических, дисметаболических, смешанных заболеваний головного мозга.
При определении степени тяжести нарушений когнитивных расстройств сопоставляются жалобы пациента на снижение памяти с трудностями в выполнении общих задач и требований, в быту, самообслуживании, а также с данными анамнеза, медицинского осмотра (с оценкой нарушений ориентации в месте, времени, собственной личности), результатами нейропсихологического исследования с одновременным использованием краткой шкалы оценки психического статуса (The Mini-Mental State Examination, MMSE) и «батареи лобной дисфункции» (Frontal Assessment Battery, FAB).
Татьяна Емельянцева:
В отличие от клинического протокола оказания медицинской помощи пациентам с психическими и поведенческими расстройствами, утвержденного приказом Минздрава от 31 декабря 2010 г. № 1387, в инструкции для уточнения степени тяжести когнитивных расстройств дополнительно к тесту MMSE предложен тест FAB.
Это связано с тем, что на современном этапе при установлении инвалидности у пациента с когнитивными расстройствами часто выявляются нарушения, связанные с сосудистыми заболеваниями головного мозга.
Татьяна Емельянцева приводит критерии оценки когнитивных нарушений в соответствии с приказом Минздрава № 131.
Незначительные нарушения когнитивных функций (ОФ 0 (0–4 %))
Ограничения жизнедеятельности незначительные, как правило, соответствуют диагнозу «органическое эмоционально-лабильное (астеническое) расстройство» (F06.6).
Пациенты предъявляют субъективные жалобы на снижение памяти, могут забыть, где разместили знакомые предметы, не помнят имена, которые хорошо знали. Но такие нарушения не препятствуют усвоению и использованию информации.
Нет объективных свидетельств дефицита памяти во время клинического интервью. Может отмечаться эмоциональная лабильность — перепады настроения, тревожно-депрессивные симптомы. Возможно незначительное снижение производительности при выполнении сложных заданий в повседневной деятельности. Нарушения способности во всех основных (базовых) категориях оцениваются как функциональный класс (ФК) 0.
Татьяна Емельянцева:
Таким образом, диагноз «Органическое эмоционально-лабильное (астеническое) расстройство» не является инвалидизирующим. Тем не менее на практике видим совершенно другое.
Пациент А., 58 лет. Жалобы на нарушения внимания, субъективные нарушения памяти, проявления «душевной слабости», нарушения сна. ДЭП 1-й стадии. При медосмотре: «ориентирован верно». Не указаны трудности в повседневной жизни. В протоколе нейропсихологического исследования отмечены истощаемость, снижение устойчивости и активности внимания, результаты MMSE — 28 баллов, FAB — 17 баллов.
Диагноз врача-психиатра-нарколога при направлении на МСЭ: последствия органического поражения ЦНС с легким когнитивным снижением.
Диагноз врача-эксперта: органическое эмоционально-лабильное (астеническое) расстройство. Незначительные нарушения психических функций. Нарушения по всем основным (базовым) категориям жизнедеятельности оценены как ФК0.
Татьяна Емельянцева:
Когнитивные нарушения у пациента А. врачом-психиатром-наркологом были оценены неправильно, клинико-функциональный диагноз выставлен некорректно. Скорее всего, при постановке диагноза врач ориентировался на субъективные жалобы пациента и результаты обследования психологом без учета психического статуса и трудностей в повседневной жизни.
Легкие нарушения когнитивных функций (ОФ 1 (5–24 %))
Как правило, соответствуют диагнозу «органическое легкое когнитивное расстройство» (F06.7), в легкой степени присутствуют ограничения жизнедеятельности.
Отмечаются нарушения в ориентации в месте и времени в непривычных (новых) условиях. Присутствуют нарушения в целенаправленной деятельности (исполнительных функциях) или одно и более из следующих нарушений: эмоциональная лабильность и/или эйфория, неуместные шутки и/или раздражительность, неконтролируемые вспышки гнева и агрессии и/или апатия, и/или расторможенность влечений без учета последствий и социальных норм, и/или излишняя подозрительность. Отмечаются легкие трудности в семейных и базисных экономических отношениях (в использовании денег для покупок, оплате услуг, сбережениях).
Когнитивные нарушения подтверждаются результатами нейропсихологического исследования: MMSE — 24–27 баллов, FAB — 12–16 баллов.
Результаты тестов требуют оценки в динамике. Имеющиеся легкие нарушения психических функций (в т. ч. когнитивных) приводят к нарушениям способности контролировать свое поведение (ФК1), во всех основных (базовых) категориях жизнедеятельности — ФК0.
Пациент Б., 88 лет. Жалобы на головные боли, шум в голове, снижение памяти на текущие события, плохой сон. ДЭП 2-й стадии с умеренным вестибуло-атактическим синдромом. При медосмотре: «ориентирован в месте, времени и собственной личности». Трудности в повседневной жизни не отражены. Результаты нейропсихологического исследования: MMSE — 25 баллов, FAB — 14 баллов.
Заключение психолога по результатам нейропсихологического исследования: умеренное когнитивное снижение. Заключение ВКК при направлении на МСЭ: органическое астеническое расстройство с когнитивными нарушениями, не достигающими деменции, нарушения способности контролировать свое поведение (ФК2).
Консультативное заключение врача-эксперта при проведении независимой экспертизы: ДЭП 2-й стадии с умеренным вестибуло-атактическим синдромом. Органическое легкое когнитивное расстройство. Имеются легкие нарушения статодинамической функции, легкие нарушения психических функций, нарушения способности к передвижению ФК1, самообслуживанию ФК1, контролю своего поведения ФК1, ориентации ФК0, общению ФК0, что с учетом синдрома социальной компенсации позволяет установить пациенту Б. 2-ю группу инвалидности.
Татьяна Емельянцева:
В заключении при направлении на МСЭ отражена достаточно частая ошибка при формулировке клинико-функционального диагноза у лиц с когнитивными расстройствами. Критерии органического легкого когнитивного расстройства в МКБ-10 прописаны не очень четко.
Диагноз «органическое умеренное когнитивное расстройство» в МКБ-10 отсутствует, и, таким образом, к преддементным расстройствам относится только диагноз «органическое легкое когнитивное расстройство». Результаты нейропсихологического тестирования, оцененные как умеренные, не должны становиться приоритетными при установлении тяжести нарушений когнитивных функций.
Приоритетными должны быть имеющиеся ограничения жизнедеятельности, данные о трудностях в повседневной деятельности и данные психического статуса, которые обязательно следует отражать в медицинских документах в полной мере при направлении на МСЭ. С позиций МСЭ при наличии легкого когнитивного расстройства имеются легкие ограничения жизнедеятельности. Обратите внимание: нарушения способности контролировать свое поведение — ФК1, при этом нарушения способности к ориентации — ФК0. Имеющиеся нарушения в ориентации в незнакомой обстановке оцениваются как незначительные.
Еще одна тема, отмечает Татьяна Емельянцева, это использование диагноза «органическое легкое когнитивное расстройство» детскими врачами-психиатрами. Обычно такой диагноз устанавливается у лиц с пограничным уровнем интеллектуального развития как в возрасте до 18 лет, так и возрасте после 18 лет. В соответствии с приказом № 131 у лиц с легкой умственной отсталостью (более выраженным снижением интеллектуальных функций) при ОФ (5–24 %) ограничения жизнедеятельности оцениваются как легкие.
Татьяна Емельянцева:
Таким образом, когда при направлении на МСЭ мы видим диагноз «Органическое легкое когнитивное расстройство» у лиц с пограничным уровнем интеллектуального развития, это неправильно. В результате возникают прецеденты для жалоб, обжалований решений, независимой медицинской экспертизы.
Умеренные нарушения когнитивных функций (ОФ 2 (25–49 %))
Как правило, соответствуют диагнозу «деменция легкая».
Определяется частичная дезориентация во времени: пациенты путают дату, день недели, время года и т. п. Во время опроса путают свой адрес, не могут назвать номер телефона, имена внуков, соседей. Ошибаются в подсчете своего возраста. Сохранена большая часть знаний о себе и других, в т. ч. профессиональная память. Нарушения памяти наиболее заметны при усвоении новой информации. Отмечаются трудности в повседневной жизни относительно местонахождения бытовых предметов, а также относительно социальных договоренностей или информации, полученной от родственников.
Имеются трудности с выполнением финансовых задач. Повседневная деятельность затруднена, хотя возможно относительно независимое проживание при периодической помощи других лиц. Могут присутствовать нестойкие бредовые симптомы и агрессивное поведение, стойкие депрессивные симптомы.
Результаты нейропсихологического исследования: MMSE — 20–24 балла, FAB ниже 11 баллов, ошибки в тесте рисования часов.
Сопоставление результатов MMSE и FAB при диагностике лобной, лобно-подкорковой деменции может обнаруживать более низкий результат FAB (менее 11 баллов) при относительно сохраненных показателях MMSE. Результаты тестов требуют оценки в динамике.
Татьяна Емельянцева:
Диагноз «легкая деменция» при направлении на МСЭ выставляется крайне редко. На это есть свои объективные причины. Лица с легкой деменцией, как правило, не наблюдаются врачами-психиатрами-наркологами, так как просто не доходят до них.
Такие пациенты, их родственники не обращаются к специалисту, списывая нарушения памяти на возраст, они уверены: если человек помнит песни и стихи своей молодости, то это еще не деменция, — отмечает Татьяна Емельянцева.
При легкой деменции большая часть знаний о себе и других, профессиональная память еще сохранены, но человек не помнит, что ел на завтрак, какой сегодня месяц, год… Нужно работать с населением, мотивировать обращаться за помощью к специалистам.
Это позволит своевременно назначить патогенетическое лечение, достаточно эффективное на данной стадии заболевания: не излечивает, но позволяет значительно продлить сроки относительно самостоятельного проживания. Врачи-психиатры-наркологи в своем заключении при направлении пациента с умеренными когнитивными расстройствами могут указывать диагноз: последствия ОНМК, поздний восстановительный период с умеренными когнитивными нарушениями. При такой формулировке нарушения способности к контролю своего поведения — ФК2, ориентации — ФК1, самообслуживанию — ФК1, общению — ФК1.
Пациентка В., 80 лет. ДЭП 2-й стадии. Осматривалась врачом-психиатром-наркологом впервые по направлению поликлиники для МСЭ. Нарушения памяти на текущие события. Трудности в повседневной жизни относительно местонахождения бытовых предметов, социальных договоренностей или информации, полученной от родственников. Заявляет, что внучка забрала паспорт, не может его найти; допускает вербальную агрессию.
Определяется частичная дезориентация во времени: путает дату, день недели называет приблизительно. При опросе сообщает свой адрес, но не может назвать номер телефона, путает имена внуков. Ошибается в подсчете своего возраста. Испытывает трудности с выполнением финансовых задач. Проживает относительно независимо при периодической помощи родственников, которые оплачивают счета, покупают продукты.
Результаты нейропсихологического исследования: MMSE — 22 балла, FAB — 10 баллов, ошибки в тесте рисования часов. Диагноз: деменция легкая.
Татьяна Емельянцева:
Для МСЭ с учетом критерия в МКБ-10 «длительность нарушений более 6 месяцев» можно сформулировать диагноз: ДЭП 2-й стадии с умеренными когнитивными нарушениями (по результатам нейропсихологического тестирования (дата): MMSE — 22 балла, FAB — 10 баллов, что соответствует легкой деменции). Если у пациента установлена легкая деменция, важно рассказать об этом его родственникам, пояснить, что нужно делать, чтобы когнитивные нарушения не прогрессировали.
Выраженные нарушения когнитивных функций (ОФ 3а (50–75 %))
Как правило, соответствуют диагнозу «деменция умеренная».
Отмечается полная или частичная дезориентация в месте и времени. Пациенты путаются в именах близких, но помнят свое имя. Способны отличить знакомых людей от незнакомых. Практически не удерживают в памяти последние события, сохраняют некоторые отрывочные сведения о прошлой жизни. Часто нарушены суточные биоритмы. Интересы ограничены и поддерживаются плохо. Не могут удерживать целенаправленность в деятельности. Могут отмечаться абулия, стереотипные простые действия, нарушения речи, бредовые, депрессивные симптомы, симптомы расстройства восприятия, агрессивное поведение.
Возможно нарушение контроля мочеиспускания. Невозможно функционирование в повседневной жизни без помощи других лиц.
Результаты нейропсихологического исследования: MMSE — 10–19 баллов, FAB ниже 11 баллов, несостоятельность в тесте рисования часов.
Имеющиеся выраженные нарушения когнитивных функций приводят к нарушениям способности к контролю своего поведения — ФК3, ориентации — ФК2(3), самообслуживанию — ФК2(3), общению — ФК2(3).
Пациент Г., 77 лет. Жалобы на снижение памяти на текущие события, трудности в повседневной жизни: не готовит, не способен разогреть еду, может принимать пищу самостоятельно. В туалет ходит мимо унитаза. На улице ориентируется только возле дома, в котором проживает, может заблудиться. При осмотре не называет дату, путает время года, не сразу вспомнил имя дочери. Способен отличить знакомых от незнакомых, но путается в их именах. Имеются оптико-пространственные нарушения: не способен видеть предметы на рисунке, несостоятелен в тесте рисования часов. Называет предназначение предметов. Отмечается булимия. Бредовой симптоматики, агрессивного поведения не отмечено.
Диагноз: деменция умеренная, связанная с болезнью Альцгеймера. Выраженные когнитивные нарушения приводят к нарушениям способности к контролю своего поведения — ФК3, ориентации — ФК3, самообслуживанию — ФК2, общению — ФК2.
Резко выраженные нарушения психических функций (ОФ 3б (76–95 %))
Как правило, соответствуют диагнозу «деменция выраженная».
Отмечается глобальное снижение всех психических функций. Полная неспособность к усвоению информации, пациент не в состоянии узнать даже близких родственников. Полная дезориентация. Могут отмечаться периодические нарушения сознания. Утрачены все речевые функции, базовые психомоторные навыки.
Не способны контролировать физиологические отправления. Требуется помощь при приеме пищи. Как правило, присутствует очаговая неврологическая симптоматика.
Нейропсихологическое исследование: низкие результаты тестов MMSE (<10 баллов) или вовсе неспособность выполнить тесты. Имеющиеся резко выраженные нарушения психических функций приводят к нарушениям способности к контролю своего поведения — ФК4, самообслуживанию — ФК4, ориентации — ФК4, общению — ФК4.
Отдельно Татьяна Емельянцева обращает внимание на недостаточную диагностику болезни Альцгеймера, приводит данные анализа причин первичной инвалидности вследствие деменции у лиц в возрасте 18 лет и старше в Беларуси за 2021 год.
Лидирует сосудистая деменция — 1 087 случаев инвалидности при первичном освидетельствовании в сравнении с 129 случаями болезни Альцгеймера. Что с этим делать? Наверное, улучшать диагностику. Идут дискуссии о том, что пока будет существовать диагноз «Дисциркуляторная энцефалопатия», не будет устанавливаться диагноз «болезнь Альцгеймера».
Необходимо проводить междисциплинарные мероприятия и договариваться о том, что мы можем сделать для того, чтобы диагноз «болезнь Альцгеймера» устанавливался так, как это происходит во всем мире.
Cognitive errors in diagnosis: instantiation, classification, and consequences
J P Kassirer et al.
Am J Med.
1989 Apr.
Abstract
To identify diagnostic errors caused by faulty clinical cognition, we analyzed 40 consecutive transcripts of problem-solving exercises published in a pedagogic series of clinical reasoning. The analysis disclosed multiple errors in cognition and produced a provisional classification of these errors based on a framework derived from cognitive science. Faults in cognition were identified in all steps of the diagnostic process, including triggering, context formulation, information gathering and processing, and verification. We instantiated each type of error by providing detailed specific examples, and identified the consequences of each error. We conclude that cognitive errors can be identified and classified, that they can produce serious morbidity, and that a classification of cognitive errors is a step toward a deeper understanding of the epidemiology, causes, and prevention of diagnostic errors.
Similar articles
-
Diagnostic decision-making and strategies to improve diagnosis.
Thammasitboon S, Cutrer WB.
Thammasitboon S, et al.
Curr Probl Pediatr Adolesc Health Care. 2013 Oct;43(9):232-41. doi: 10.1016/j.cppeds.2013.07.003.
Curr Probl Pediatr Adolesc Health Care. 2013.PMID: 24070580
Review.
-
A mixed-methods exploration of cognitive dispositions to respond and clinical reasoning errors with multiple choice questions.
Surry LT, Torre D, Trowbridge RL, Durning SJ.
Surry LT, et al.
BMC Med Educ. 2018 Nov 23;18(1):277. doi: 10.1186/s12909-018-1372-2.
BMC Med Educ. 2018.PMID: 30470223
Free PMC article. -
Diagnostic errors and flaws in clinical reasoning: mechanisms and prevention in practice.
Nendaz M, Perrier A.
Nendaz M, et al.
Swiss Med Wkly. 2012 Oct 23;142:w13706. doi: 10.4414/smw.2012.13706. eCollection 2012.
Swiss Med Wkly. 2012.PMID: 23135902
-
Exploring the sources and mechanisms of cognitive errors in medical diagnosis with associative memory models.
Pomi A.
Pomi A.
Diagnosis (Berl). 2017 Nov 27;4(4):251-259. doi: 10.1515/dx-2017-0024.
Diagnosis (Berl). 2017.PMID: 29536941
-
Cognitive interventions to reduce diagnostic error: a narrative review.
Graber ML, Kissam S, Payne VL, Meyer AN, Sorensen A, Lenfestey N, Tant E, Henriksen K, Labresh K, Singh H.
Graber ML, et al.
BMJ Qual Saf. 2012 Jul;21(7):535-57. doi: 10.1136/bmjqs-2011-000149. Epub 2012 Apr 27.
BMJ Qual Saf. 2012.PMID: 22543420
Review.
Cited by
-
Types of diagnostic errors reported by paediatric emergency providers in a global paediatric emergency care research network.
Mahajan P, Grubenhoff JA, Cranford J, Bhatt M, Chamberlain JM, Chang T, Lyttle M, Oostenbrink R, Roland D, Rudy RM, Shaw KN, Zuniga RV, Belle A, Kuppermann N, Singh H.
Mahajan P, et al.
BMJ Open Qual. 2023 Mar;12(1):e002062. doi: 10.1136/bmjoq-2022-002062.
BMJ Open Qual. 2023.PMID: 36990648
Free PMC article. -
Urinary tract infections in children: building a causal model-based decision support tool for diagnosis with domain knowledge and prospective data.
Ramsay JA, Mascaro S, Campbell AJ, Foley DA, Mace AO, Ingram P, Borland ML, Blyth CC, Larkins NG, Robertson T, Williams PCM, Snelling TL, Wu Y.
Ramsay JA, et al.
BMC Med Res Methodol. 2022 Aug 8;22(1):218. doi: 10.1186/s12874-022-01695-6.
BMC Med Res Methodol. 2022.PMID: 35941543
Free PMC article. -
Improving clinical decision-making in psychiatry: implementation of digital phenotyping could mitigate the influence of patient’s and practitioner’s individual cognitive biases.
Mouchabac S, Conejero I, Lakhlifi C, Msellek I, Malandain L, Adrien V, Ferreri F, Millet B, Bonnot O, Bourla A, Maatoug R.
Mouchabac S, et al.
Dialogues Clin Neurosci. 2022 Jun 1;23(1):52-61. doi: 10.1080/19585969.2022.2042165. eCollection 2021.
Dialogues Clin Neurosci. 2022.PMID: 35860175
Free PMC article.Review.
-
Frequency and Duration of, and Risk Factors for, Diagnostic Delays Associated with Histoplasmosis.
Miller AC, Arakkal AT, Koeneman SH, Cavanaugh JE, Thompson GR, Baddley JW, Polgreen PM.
Miller AC, et al.
J Fungi (Basel). 2022 Apr 23;8(5):438. doi: 10.3390/jof8050438.
J Fungi (Basel). 2022.PMID: 35628693
Free PMC article. -
Diagnostic delays in infectious diseases.
Suneja M, Beekmann SE, Dhaliwal G, Miller AC, Polgreen PM.
Suneja M, et al.
Diagnosis (Berl). 2022 Jan 20;9(3):332-339. doi: 10.1515/dx-2021-0092. eCollection 2022 Aug 1.
Diagnosis (Berl). 2022.PMID: 35073468
Free PMC article.
Publication types
MeSH terms
Разработка принципов индивидуализации психотерапии тесно связана с выявлением и конкретизацией релевантных психотерапевтических «мишеней» [1–3]. Особый интерес в этом отношении представляет патологическая тревога, которая является центральным компонентом многих психопатологических состояний. Большинство специалистов сходятся во мнении, что генез тревоги при психических расстройствах различен. В самых общих чертах ее возникновение связывают с тремя основными источниками [4]: с реальной внешней угрозой и психической травмой (реалистическая и стрессовая тревога), с дисбалансом между ситуационными факторами, самооценкой и самоконтролем (ситуационная и невротическая тревога) и, наконец, с несогласованностью психофизиологических стилей реагирования между собой и неконгруэнтностью требованиям социального контроля (личностная, моральная и обсессивная тревога).
В русле когнитивной теории все указанные варианты тревоги могут быть сведены к представлениям о когнитивном диссонансе, возникающем в результате неполного осознания и использования индивидуумом дезадаптивных когнитивных стратегий. Это, в свою очередь, проявляется в так называемых ошибках суждений, или когнитивных искажениях, которые сопряжены с неправильной интерпретацией индивидуумом смысловых контекстов. Устойчивость таких искажений характерна для целого ряда психопатологических состояний, а их коррекция через более или менее полное осознание во многом определяет суть психотерапии как метода лечения. Именно поэтому большинство психотерапевтических подходов адресуется к когнитивно-смысловым процессам [5].
Между тем психологические механизмы возникновения когнитивных искажений, характерных для разных видов тревоги, неодинаковы. Это необходимо учитывать при индивидуализированном подходе к лечению тревожных расстройств, и, соответственно, объективация тревожных переживаний и их когнитивно-смысловых «источников» может оказаться весьма полезной в практическом отношении. Для их выявления нередко используют опросники, нацеленные на обнаружение когнитивных искажений [6, 7]. В литературе описано несколько таких инструментов: Dysfunctional Attitude Scale, DAS, (A. N. Weissman, A. T. Beck, 1978); Automatic Thoughts Questionnaire, ATQ (S. D. Hollon, P. C. Kendall, 1980); Cognitive Errors Questionnaire, CEQ (M. F. Lefebvre, 1981); Cognitive Mistakes Questionnaire, CMQ (A. Freeman, R. DeWolf, 1992); Cognitive Distortion Scale, CDS (J. Briere, 2000); Inventory of Cognitive Distortions, ICD (C. L. Yurica, 2002). Из них только CMQ (Опросник когнитивных ошибок, ОКО) переведен на русский язык [8]. Однако русскоязычная версия указанного теста не валидизирована и ее психометрические характеристики остаются неизученными.
Цель настоящего исследования состояла в апробации и клиническом изучении русскоязычной версии ОКО [8]. Выбор теста для клинического применения был обусловлен его доказанной практической ценностью, а также стабильностью форм патологической тревоги, депрессии и поведенческих расстройств, выделяемых с его помощью в различных культурно-языковых средах [9].
МАТЕРИАЛЫ И МЕТОДЫ
С применением ОКО были обследованы 204 пациента с тревожно-депрессивными расстройствами, обратившихся за амбулаторной психотерапевтической помощью в Московский НИИ психиатрии. Среди этих пациентов, представлявших основную группу, было 125 женщин и 79 мужчин. Возраст испытуемых составлял от 18 до 62 лет (в среднем — 35,5 ± 11,8 года), 78 человек имели среднее и 126 — высшее образование.
В клиническом отношении состояние обследованных больных определяли следующие ведущие диагнозы: депрессивный эпизод легкой степени (n = 32), паническое расстройство (n = 37), агорафобия с паническим расстройством и без него (n = 24), генерализованное тревожное расстройство (n = 39), обсессивно-компульсивное расстройство (n = 22), соматоформное расстройство (n = 12), расстройство адаптации (n = 26), специфические расстройства личности (неустойчивого и тревожно-зависимого вариантов; n = 12).
В исследование включались пациенты с наличием клинически выраженных проявлений патологической психической тревоги в форме панических приступов, фобий, тревожных опасений, стрессовой тревоги, а также тревоги ожидания.
Критериями исключения являлись расстройства шизофренического спектра, депрессивные эпизоды тяжелой степени, алкогольная или наркотическая зависимость, соматические заболевания в стадии декомпенсации.
Обследование с помощью ОКО прошли также 96 психически здоровых испытуемых контрольной группы: 62 женщины и 34 мужчины в возрасте от 18 до 59 лет (в среднем — 32,1 ± 8,8 года).
Все обследованные дали добровольное информированное согласие на участие в исследовании.
Опросник когнитивных ошибок. Оригинальная версия ОКО включает 50 пунктов; каждый из них имеет четыре градации, в соответствии с которыми испытуемый оценивает свойственность ему того или иного утверждения. Пункты образуют 10 субшкал (по 5 пунктов в каждой), характеризующих выделенные с помощью факторного анализа когнитивные «источники» тревоги: «Преувеличение опасности», «Катастрофизация», «Долженствование», «Чтение мыслей», «Персонализация», «Категоричность», «Максимализм», «Доверие критику», «Сравнение с другими», «Самоуверенность» [8]. При проведении настоящего исследования из данного опросника были исключены пункты, составляющие субшкалу «Самоуверенность», которые отражают завышенную самооценку, идеи собственной исключительности и непогрешимости. Таким образом, в апробируемый тест вошли 45 пунктов, а максимальное количество баллов, которое мог набрать испытуемый, равнялось 180.
1. Ретестовую надежность опросника оценивали посредством определения достоверности различий и силы корреляционной связи между пунктами, субшкалами и суммарными баллами по тесту в двух замерах на одной и той же выборке испытуемых (применяли W-критерий Вилкоксона для связанных выборок и коэффициент ранговых корреляций Спирмена). В тестировании участвовали 25 представителей контрольной группы: 17 женщин и 8 мужчин в возрасте 23–39 лет (в среднем — 26,0 ± 3,3 года) с высшим и неоконченным высшим образованием. Период между первичным и повторным опросами составлял от 1 до 2 месяцев.
2. Согласованность пунктов, или гомогенность, ОКО определяли с помощью вычисления коэффициента альфа Кронбаха на смешанной выборке из 300 человек.
3. Диагностическую чувствительность, специфичность и эффективность теста оценивали путем ROC-анализа суммарного балла ОКО у испытуемых основной (n = 204) и контрольной (n = 96) групп. Метод ROC-анализа представляет собой аналог бинарной классификации с применением ROC-кривой (англ. receiver operating characteristic — рабочая характеристика приемника). Отрезная точка была выбрана таким образом, чтобы соблюдался баланс между чувствительностью и специфичностью (определяли минимальную разность между максимальной долей истинно положительных результатов и максимальной долей истинно отрицательных результатов).
4. Изучение внутренней структуры и выделение субшкал ОКО осуществляли на основе факторного анализа с варимакс-вращением, проводившегося по результатам тестирования 204 пациентов с патологической тревогой.
5. Интеркорреляционную (внешнюю) валидность теста изучали посредством анализа корреляций между суммарным баллом, субшкалами ОКО и шкалами теста ММИЛ («Методика многостороннего исследования личности» [10]) на выборке из 115 пациентов основной группы.
РЕЗУЛЬТАТЫ
Ретестовая надежность и внутренняя согласованность
Из 45 пунктов теста по 43 пунктам результаты первичного и повторного тестирования не показали достоверных различий; неустойчивыми оказались два утверждения: «Во мне силен дух соревнования» (пункт 27) и «Я расстраиваюсь, когда слышу об успехах других людей» (пункт 28). Высокая корреляционная связь обнаружена между суммарными баллами первого и второго срезов: коэффициент ранговой корреляции Спирмена равен 0,7635. Таким образом, полученные данные подтвердили ретестовую надежность ОКО.
Коэффициент альфа Кронбаха составил 0,895, что является показателем высокой согласованности утверждений, свидетельствующим в пользу валидности ОКО.
Диагностическая эффективность теста
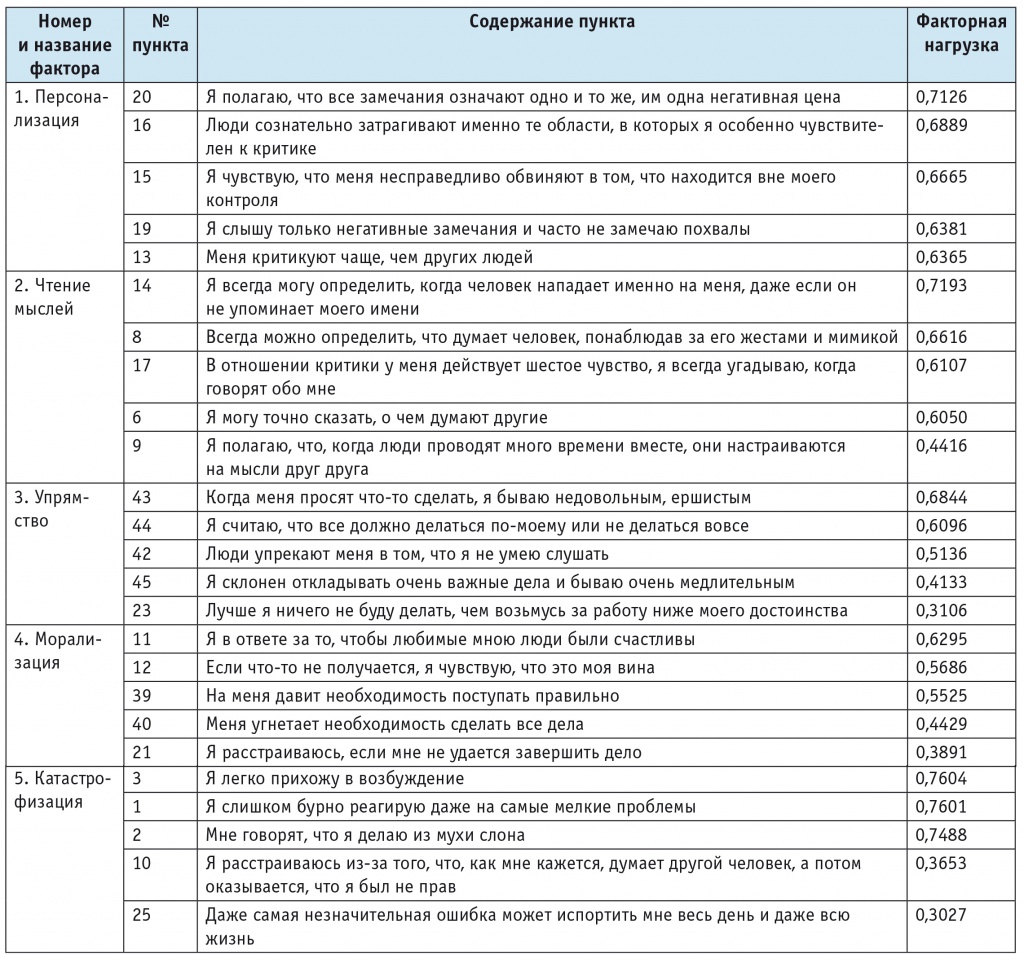
Результаты ROC-анализа представлены на диаграмме (рис.). Площадь под ROC-кривой (англ. area under curve, AUC) составила 0,886, что указывает на очень хорошее диагностическое качество модели. В основной группе 77,7% пациентов имели истинно положительные результаты (чувствительность теста). В группе контроля у 89,8% здоровых лиц были получены истинно отрицательные результаты (специфичность теста) [11, 12]. Значение отрезной точки по суммарному баллу ОКО составило 93.
Рис. ROC-кривая суммарного балла Опросника когнитивных ошибок у пациентов с тревожно-депрессивными расстройствами (n = 204) и в группе контроля (n = 96)
Результаты факторного анализа и интерпретация выделенных факторов
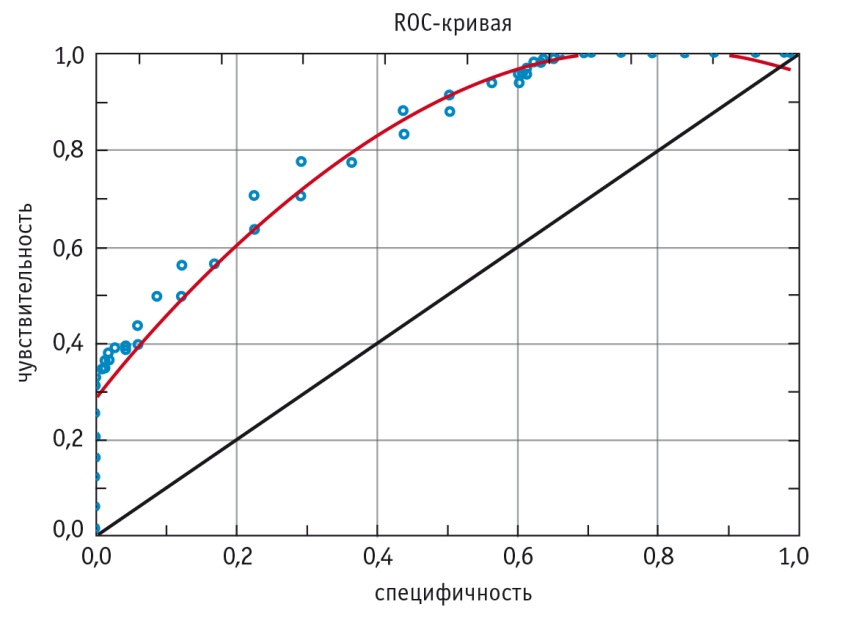
Для изучения когнитивных «источников» тревоги по алгоритмам факторного анализа с варимакс-вращением были обработаны данные тестирования 204 пациентов с расстройствами тревожно-депрессивного спектра. В результате выделены девять факторов, не идентичных субшкалам разработчиков теста по набору утверждений и содержанию (табл. 1).
Таблица 1
Факторная структура Опросника когнитивных ошибок
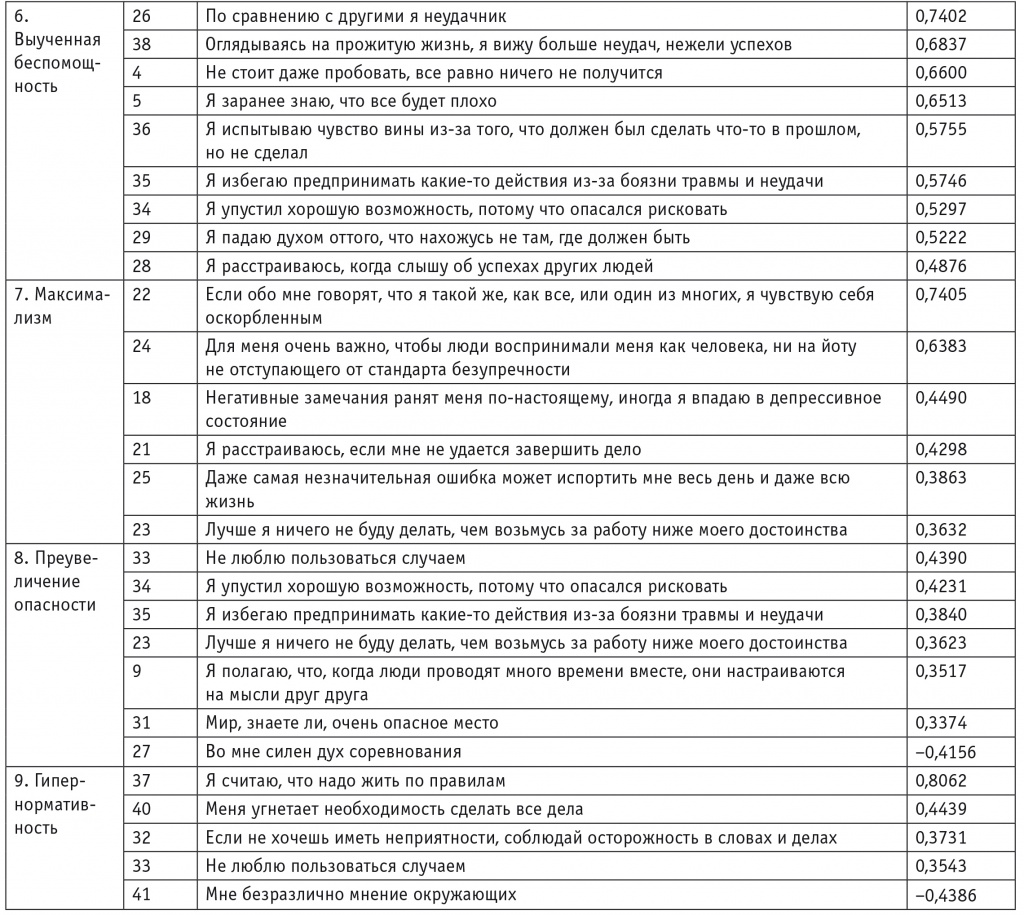
1. Персонализация. Ожидание враждебного и неодобрительного отношения к себе; любое несогласие или замечание воспринимаются как отвержение, подавление или унижение. Пункты: 20, 16, 15, 19, 13. Проявления: фиксация на критических замечаниях и несогласии с другими, обидчивость, недоверие и настороженность, ожидание негативно пристрастного отношения к себе, упреков, обмана, отвержения и унижения со стороны других.
2. Чтение мыслей. Склонность приходить к недостаточно логически обоснованным выводам; тенденция «додумывать» за других людей, опираясь на субъективные ожидания, интуитивные оценки и проекции. Пункты: 14, 8, 17, 6, 9. Проявления: односторонние, как правило, негативные суждения о намерениях, поступках и оценках других людей; неумение логически и с различных сторон рассмотреть причины и обстоятельства поведения окружающих.
3. Упрямство. Настойчивое стремление отстаивать свою самооценку, связанное со страхом ошибиться, эгоцентрическая иерархизация и сужение проблемного поля. Пункты: 43, 44, 42, 45, 23. Проявления: негибкость суждений, преобладание эгоцентрических защитных суждений и бездействия, склонность явно или скрыто оспаривать мнение и предложения других людей «из принципа», отождествляя себя с предметом спора.
4. Морализация. Декларирование повышенной моральной ответственности, стремление к обеспечению безопасности за счет морального контроля над окружающими. Пункты: 11, 12, 39, 40, 21. Проявления: преобладание моральных суждений и оценок в восприятии явлений и людей, представляющих потенциальное неудобство или опасность.
5. Катастрофизация. Склонность преувеличивать значимость проблем и бурно на них реагировать, как правило, вследствие прямого столкновения идеализированных представлений о себе и окружающих с реальностью. Пункты: 3, 1, 2, 10, 25. Проявления: обостренное, негативно преувеличенное реагирование на проблемы, выражающееся в нереалистичном ожидании угрозы жизни, здоровью, благосостоянию, общественному статусу, в потере доверия и в уверенности в обмане со стороны других; склонность к аффективно-шоковым и диссоциативным реакциям.
6. Выученная беспомощность. Обесценивание собственного «я», принижение своих возможностей и способностей, сопряженное со стремлением снять с себя ответственность за жизненные неудачи, и декларирование пессимистической установки. Пункты: 26, 38, 4, 5, 36, 35, 34, 29, 28. Проявления: повторяющееся очевидное обесценивание своих возможностей, положения и достижений, стремление к поиску защиты и покровительства, декларирование своей слабости и беспомощности как оправдание неудач и нежелания активно преодолевать имеющиеся затруднения.
7. Максимализм. Амбициозность и крайность в оценках, потребность в восхищении, выражающаяся через нарциссическую безупречность. Пункты: 22, 24, 18, 21, 25, 23. Проявления: крайность в суждениях, тенденция преувеличивать свои достижения и упрекать окружающих в их недооценке, комплекс Золушки (фрустрация ожиданий восхищения как награды за трудолюбие и безупречность), обесценивание других за лень и необязательность.
8. Преувеличение опасности. Уклонение от непредвиденных обстоятельств, избегание рисков, ответственности и соперничества вследствие преувеличения опасностей. Пункты: 33, 34, 35, 23, 9, 31 и 27 (с отрицательным значением). Проявления: самоограничения и повышенный самоконтроль со ссылками на многочисленные или преувеличенные опасности, неблагоприятные обстоятельства и/или недоброжелательное отношение; избегающая осторожность и пассивность.
9. Гипернормативность. Отождествление себя с социальными нормами, перфекционизм, стремление обезопасить себя за счет тщательного следования нормам и социальным предписаниям. Пункты: 37, 40, 32, 33 и 41 (с отрицательным значением). Проявления: безусловная и не всегда критичная приверженность правилам, нормам поведения и этикету, исполнительность и тщательность, избыточная вежливость и аккуратность во взаимоотношениях, тенденция к вынесению оценок исходя из принятых в данной группе социальных нормативов.
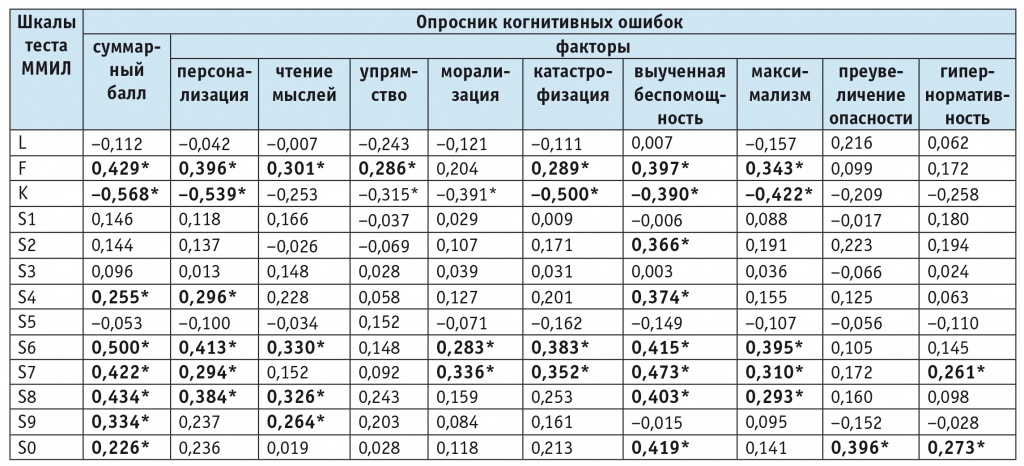
Из таблицы 2 видно, что суммарный балл ОКО коррелировал на среднем уровне с оценочными шкалами F («Достоверность») и K («Конформность»), а также с 6-й («Паранойяльность»), 7-й («Психастения»), 8-й («Аутизация») и в меньшей степени с другими клиническими шкалами ММИЛ. Практически все субшкалы ОКО статистически значимо коррелировали с клиническими шкалами ММИЛ, при этом наиболее выраженную взаимосвязь со шкалами ММИЛ имел показатель «Выученная беспомощность» ОКО. Важно отметить хороший уровень корреляции субшкалы «Персонализация» ОКО со шкалами F, K и 6-й шкалой ММИЛ, субшкалы «Катастрофизация» — со шкалами F, K, 6 и 7, а субшкалы «Максимализм» — со шкалами F, K и 6, 7, 8.
Таблица 2
Корреляция между шкалами теста «Методика многостороннего исследования личности» (ММИЛ) и факторами Опросника когнитивных ошибок на выборке пациентов с расстройствами тревожно-депрессивного спектра (n = 115)
* Уровень значимости коэффициента корреляции р < 0,05 (ранговая корреляция Спирмена).
Примечание. L — шкала лжи; F — «Достоверность»; K — «Конформность»; S1 — «Соматизация»; S2 — «Депрессия»; S3 — «Демонстративность»; S4 — «Протест/Импульсивность»; S5 — «Полоролевые интересы»; S6 — «Паранойяльность»; S7 — «Психастения»; S8 — «Аутизация»; S9 — «Гипомания»; S0 — «Социальная включенность».
Меньший, но статистически значимый уровень корреляций отмечался между субшкалой «Чтение мыслей» ОКО и шкалами F, 6, 8 и 9 («Гипомания») ММИЛ, а также между субшкалой «Упрямство» и шкалами F и К. Следует также обратить внимание на наличие значимой отрицательной корреляции субшкалы «Морализация» ОКО со шкалой К ММИЛ. Что касается субшкал «Преувеличение опасности» и «Гипернормативность», то указанные субшкалы ОКО статистически значимо коррелировали с 0-й («Социальная включенность») шкалой ММИЛ. Субшкала «Гипернормативность» была также связана с 7-й шкалой ММИЛ.
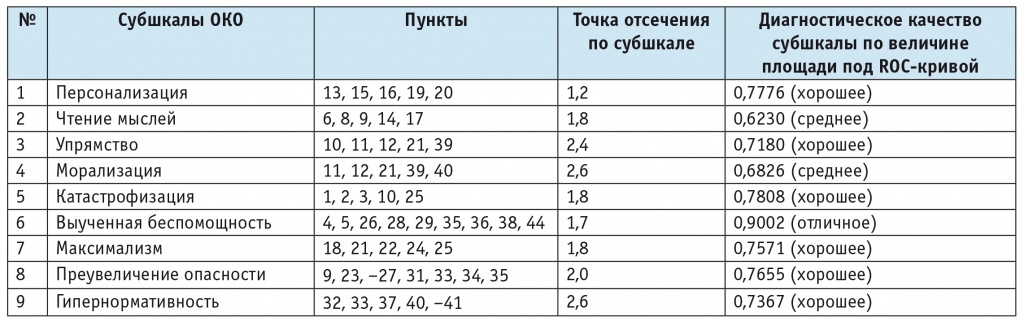
В результате факторного анализа ОКО состав утверждений вновь выделенных факторов-субшкал был изменен. С целью изучения диагностических характеристик каждой из этих субшкал был проведен ROC-анализ на смешанной выборке с определением отрезной точки, разделяющей показатели пациентов с аффективными и поведенческими расстройствами и испытуемых контрольной группы (табл. 3). Общий балл по каждой субшкале вычисляли путем суммирования баллов, присвоенных испытуемым каждому утверждению, вошедшему в шкалу (по алгоритму: никогда — 1 балл; иногда — 2 балла; часто — 3 балла; всегда — 4 балла). Для двух утверждений (27 и 41) применяли обратный алгоритм подсчета (всегда — 1 балл; часто — 2 балла; иногда — 3 балла; никогда — 4 балла), так как они вошли в факторы-субшкалы с отрицательным знаком. Из таблицы 3 видно, что все субшкалы обладают удовлетворительными предсказательными качествами: от средних до отличных.
Таблица 3
Результаты ROC-анализа субшкал Опросника когнитивных ошибок (ОКО) в смешанной выборке из пациентов с аффективными и поведенческими расстройствами (n = 204) и испытуемых группы контроля (n = 96)
ОБСУЖДЕНИЕ
В ходе исследования установлены ретестовая надежность ОКО (коэффициент ранговой корреляции Спирмена между суммарными баллами первого и второго срезов составил 0,7635), а также внутренняя согласованность этого теста (коэффициент альфа Кронбаха равен 0,895). При сопоставлении ОКО с ММИЛ подтверждена его валидность.
Следует особо остановиться на факторной структуре русскоязычной версии ОКО и содержательной интерпретации входящих в него субшкал. В результате анализа выделены девять факторов-субшкал. Семь из них: «Катастрофизация», «Преувеличение опасности», «Максимализм», «Персонализация», «Чтение мыслей», «Морализация» («Долженствование» в оригинальной версии), «Упрямство» (близкий по набору утверждений к субшкале «Категоричность» в оригинальной версии) — по содержанию и, частично, по набору утверждений были аналогичны субшкалам первоначальной версии теста [8]. Два фактора («Выученная беспомощность» и «Гипернормативность») оказались характерны только для русскоязычной выборки, а два фактора из англоязычной версии («Доверие критику» и «Сравнение с другими») в полученную факторную структуру не вошли. Два пункта не вошли ни в один из факторов: 7 («Мои близкие должны знать, чего я хочу») и 30 («Мне кажется, что если хочешь добиться успеха, то надо постоянно сравнивать себя с другими»).
Хорошая корреляция субшкалы «Выученная беспомощность» с целым рядом шкал теста ММИЛ указывает на то, что данная субшкала отражает типичную для невротических состояний несбалансированность самовосприятия и самооценки. Это сопровождается ограничительным поведением (корреляция с 7-й шкалой ММИЛ), социальной изоляцией (корреляция с 0-й шкалой), настороженностью и параноидными проекциями (корреляция с 6-й шкалой), отчужденностью и деперсонализацией (корреляция с 8-й шкалой). Кроме того, при увеличении общего балла по данной субшкале ОКО отмечаются протест (корреляция с 4-й шкалой ММИЛ), блокада побуждений (корреляция со 2-й шкалой), а также поиск помощи и тенденция преувеличивать тяжесть своего состояния (положительная корреляция со шкалой F и отрицательная — со шкалой K).
Положительная корреляция субшкалы «Персонализация» с 6-й шкалой ММИЛ и ее негативная корреляция со шкалой K свидетельствуют о полном соответствии этой субшкалы содержанию (недоверчивость, настороженность, скептицизм и склонность преувеличивать выраженность межличностных конфликтов). Аналогичная ситуация прослеживается и с субшкалой «Катастрофизация», которая положительно коррелирует с 6-й и 7-й шкалами ММИЛ, а также со шкалой F и негативно — со шкалой K (страх, тревога, повышенная осторожность, поиск помощи и склонность преувеличивать межличностные затруднения). Близкий характер соотношений наблюдается также между субшкалой «Максимализм» и шкалами ММИЛ. Однако эта субшкала, в отличие от субшкалы «Катастрофизация», коррелирует также с 8-й шкалой ММИЛ, что указывает на своеобразие оценок и восприятие реальности, присущее лицам, склонным выносить крайние суждения.
Положительные корреляции субшкалы «Чтение мыслей» с 6-й, 8-й и 9-й шкалами, а также со шкалой F ММИЛ представляются естественными, поскольку эта субшкала отражает тенденцию делать недостаточно обоснованные выводы, опираясь на субъективные ожидания и проекции. То же можно сказать и о субшкале «Преувеличение опасности», которая коррелирует с 0-й шкалой ММИЛ, что свидетельствует о тенденции к социальному избеганию.
Субшкалы ОКО «Морализация» и «Гипернормативность» коррелируют с 7-й шкалой ММИЛ. При этом «Морализация» одновременно дает положительную корреляцию с 6-й шкалой и отрицательную — со шкалой K, что указывает на связанную с ней аффективную ригидность и отрицание конформного поведения, тогда как «Гипернормативность» положительно коррелирует с 0-й шкалой ММИЛ, что свидетельствует об ассоциированных с ней затруднениях в социальных контактах.
Субшкала «Упрямство» — единственный параметр ОКО, который коррелирует только с оценочными шкалами F и K. Это является подтверждением того, что данная субшкала отражает оценочную установку, определяемую как склонность отстаивать правильность своего поведения, игнорируя социальные стереотипы и усугубляя межличностное противостояние.
Выводы
1. Установлены высокая надежность, валидность и гомогенность русскоязычной версии ОКО. В результате ROC-анализа определен оптимальный диагностически значимый уровень суммарного балла (отрезная точка теста).
2. Изучена внутренняя факторная структура этого теста, на основании чего выделены девять субшкал ОКО. Продемонстрированы их хорошая чувствительность и специфичность, определены критерии диагностической значимости для каждой из субшкал.
3. Обнаружены статистически значимые корреляционные связи между выделенными субшкалами ОКО и шкалами теста ММИЛ, что подтверждает внешнюю валидность ОКО и его субшкал.
4. Наиболее сильную связь со шкалами ММИЛ обнаружили субшкалы ОКО, характеризующие когнитивные искажения по типу выученной беспомощности, персонализации, чтения мыслей, катастрофизации и максимализма.
ЗАКЛЮЧЕНИЕ
Опросник когнитивных ошибок (ОКО) апробирован на смешанной русскоязычной выборке испытуемых и показал высокие надежность, валидность и внутреннюю согласованность. Субшкалы и суммарный балл ОКО обнаружили хорошие диагностические качества, эффективность при разграничении между пациентами с патологической тревогой и здоровыми лицами. ОКО может быть рекомендован к дальнейшим исследованиям на клинических выборках, а также как инструмент для изучения динамики состояния в ходе психотерапии и повышения метакогнитивных способностей пациентов.