Laurent Garel, MD
Кистозные заболевания почек включают в себя многочисленные врожденные или приобретенные состояния, которые приводят к развитию кист (полостей, которые покрыты эпителием, заполнены жидкостью или полужидким веществом) в одной или обеих почках.
Кисты почки, которые отличается по этиологии, могут иметь морфологически сходные проявления, тогда как разнообразный спектр аномалий может быть визуализирован у разных пациентов с одинаковым этиологическим происхождением (например, как при аутосомно-рецессивном поликистозе почек [АРПП]).
Существует несколько классификаций кист почек с учетом патологических, клинических и генетические особенностей. Классификации, в большинстве своем, необходимы с точки зрения более углубленного понимания основ патогенеза образования кист.
В последнее время было выявлено, что реснички трубчатых эпителиальных клеток играют важное значение в постоянстве дифференциация эпителиальных клеток. Соответственно, дефекты первичной апикальных ресничек трубчатого эпителия, могут играть ключевую роль в развитии кист.
КЛАССИФИКАЦИЯ КИСТОЗНЫХ ЗАБОЛЕВАНИЙ ПОЧЕК
С практической точки зрения, клинически необходимо дифференцировать наследственные кистозные поражения почек от негенетических кист почек (вставка 1).
Генетическая (наследственная) патология
- Поликистоз почек (аутосомно-доминантный, аутосомно-рецессивный)
- Медуллярный поликистоз (например, нефронофтиз)
- Гломерулокистозное заболевание почек (аутосомно-доминантное, спорадическое)
- Синдромы пороков развития (например, синдромы Мекеля-Грубера, Барде-Бидля, туберозныйсклероз)
- Микрокистозное заболевание почек (врожденный нефротический синдром)
- Негенетическая патология
Почечная кистозная дисплазия (поликистозная диспластическая почка, обструктивная почечная дисплазия)
Негенетических, недиспластическая киста
- Простая киста
- Губчатая почка
- Кистозные новообразования почки (например, мультилокулярная кистозная нефрома)
- »Приобретённые» кисты (например, хроническая почечная недостаточность)
- Почечные кисты, нетрубчатого происхождения (например, киста почечного синуса, чашечно-лоханочные кисты)
Такая двойная классификация особенно ценна для сонографиста, который проводит исследования кист почек у плодов, новорожденных, детей и взрослых. Для сохранения последовательности в этой статье, каждая патология рассматривается с точки зрения ее распространенности; генной мутации; клинических особенностей; истории болезни и ультразвуковых признаков (размер почек; общая эхогенность, сохранение или отсутствие кортико-медуллярной дифференциации; размер кисты, количество, расположение, связанные с ней особенности).
Наследственные заболевания
Аутосомно-доминантный поликистоз почек
Распространенность
Распространенность аутосомно-доминантного поликистоза почек (АДПП) оценивается в цифрах между 1 на 400 и 1 на 1000 живорожденных.
Генетика
АДПП является аутосомно-доминантной наследственной чертой с почти 100% пенетрантностью. Ультразвуковое исследование родителей, в случае с фетальными и педиатрическими случаями АДПП, показало высокую спонтанную частоту мутации, с частотой встречаемости между 5% и 10%, в зависимости от серии. Показатель в 10% лучше коррелирует с моим собственным опытом.
Были определены два гена: PKD1 на хромосоме 16p (85% случаев) и PKD2 на хромосоме 4q (15% случаев). Ген PKD3 также является возможным местом развития, но он еще не идентифицирован. До сих пор все случаи АДПП плода были связаны с PKD1.
АДПП имеет большую межсемейную и внутрисемейную вариабельность. Из-за вариабельной экспрессивности и спонтанной мутации, семейный анамнез отсутствует у почти 50% педиатрических больных при обследовании.
Патология
Любой сегмент нефронов и собирательных трубочек может быть вовлечен в патологический процесс. Первоначально большинство кист при АДПП возникают из дистальной части нефрона и собирательных канальцах. На более поздних стадиях заболевания, кисты хаотично определяются в корковом и мозговом веществе. Хотя двустороннее поражение является характерным, 17% случаев являются асинхронными или асимметричными, особенно у детей.
До 90% взрослых с АДПП имеют кисты печени. От очень незначительной в педиатрической возрастной группе, частота кист печени увеличивается с возрастом. МРТ распространенность кист печени при исследовании поликистоза почек составила 58% в группе пациентов в возрасте от 15 до 24 лет. Кисты могут также определяться в поджелудочной железе (5% пациентов); паутинной оболочке (8%) и семенных пузырьках (40%). По нашему опыту, экстраренальные кисты у детей с АДПП являются чрезвычайно редкими.
Вовлечение сосудов в АДПП включает: внутричерепные аневризмы, расслоение грудного отдела аорты рассечение и аневризмы коронарных артерий. Рутинный пресимптоматический скрининг внутричерепных аневризм не показан при отсутствии семейного анамнеза аневризмы или субарахноидального кровоизлияния.
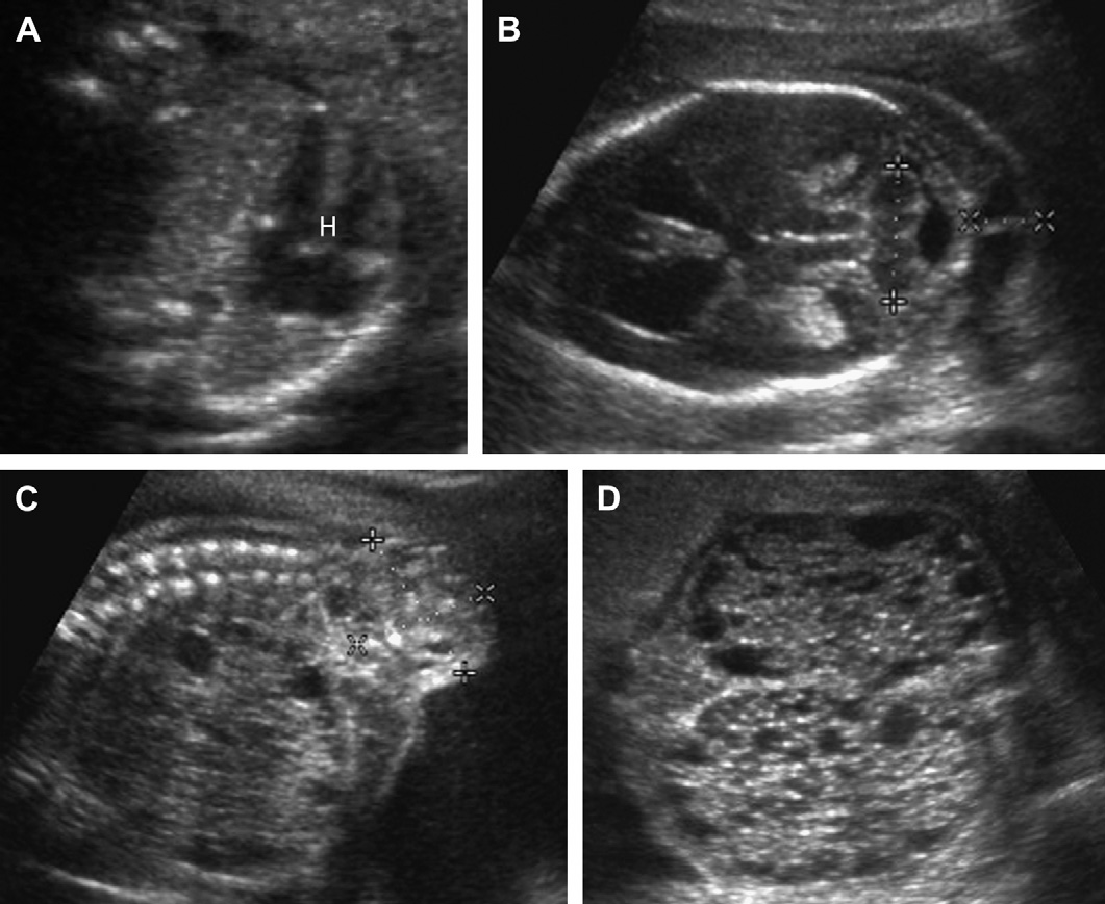
Клинические особенности развития заболевания
Большинство детей с АДПП не имеют проявлений симптомов болезни. Гипертония присутствует в приблизительно 50% молодых людей (20-34 лет) с АДПП. Болевой синдром является наиболее распространенным симптомом у взрослых пациентов; острая боль может быть вызвана кровотечением, камнем или инфекцией. Кровотечение из кисты развивается чаще, чем было ранее описано.
Это было показано при исследовании кисты с помощью гиперденсивной КТ или МРТ с усилением сигнала у более, чем 90% взрослых пациентов с АДПП. Камни в почках встречаются приблизительно в 20% случаев у взрослых. Развитие почечной недостаточности сильно варьирует. Мутировавший ген (PKD1 против PKD2), положение мутации в PKD1, наряду с модификаторами генов имеют существенное влияние на клиническое течение болезни. Консилиум по радиологическим методам визуализации поликистозных заболеваний установил, что объемы почки и кисты являются лучшими предикторами нарушения функции почек. Раннее распознавание АДПП у плодов и младенцев не коррелирует с более тяжелыми последствиями.
Сонографические особенности
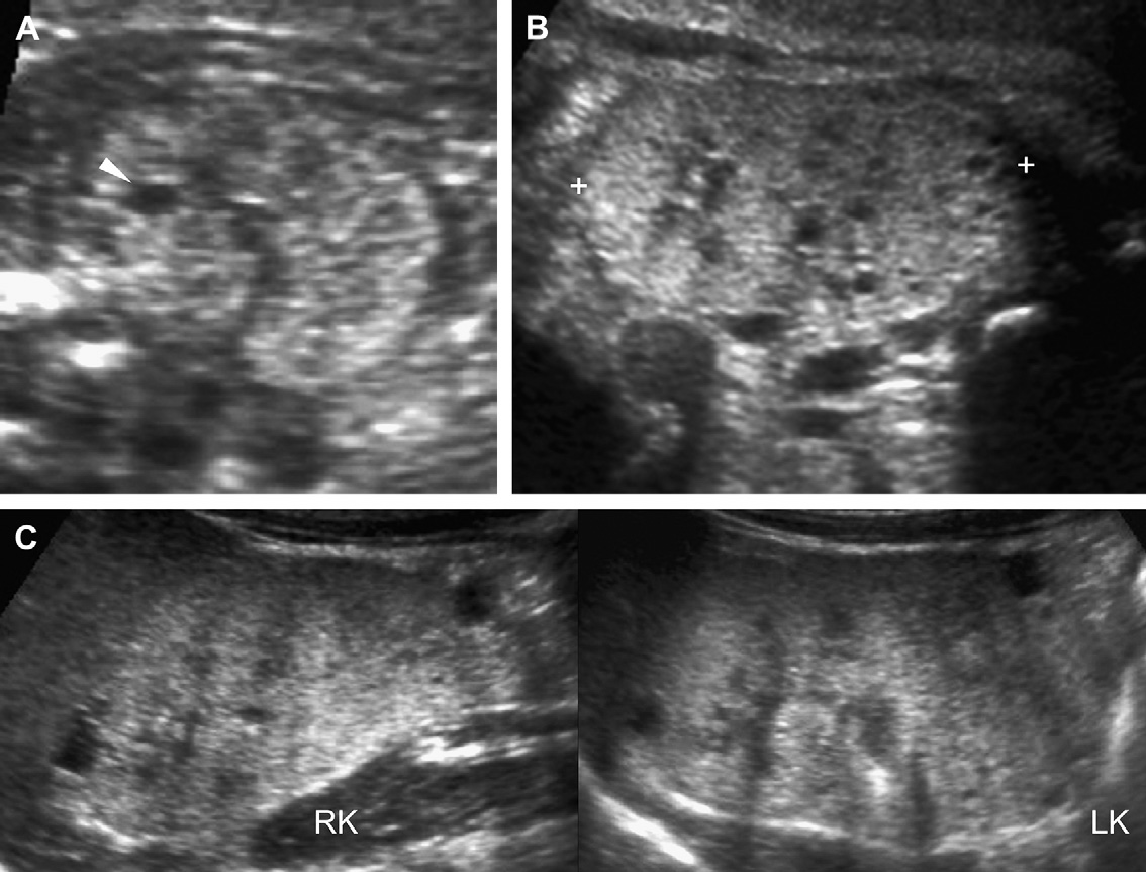
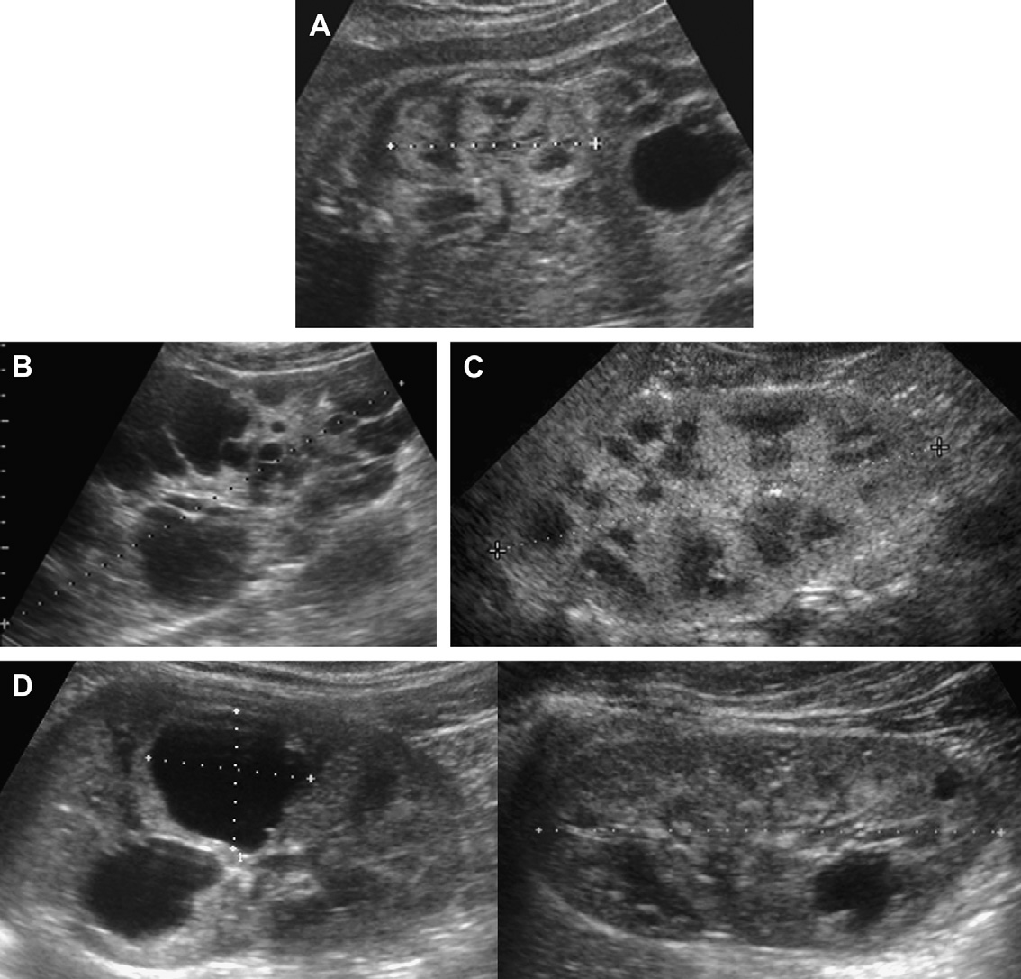
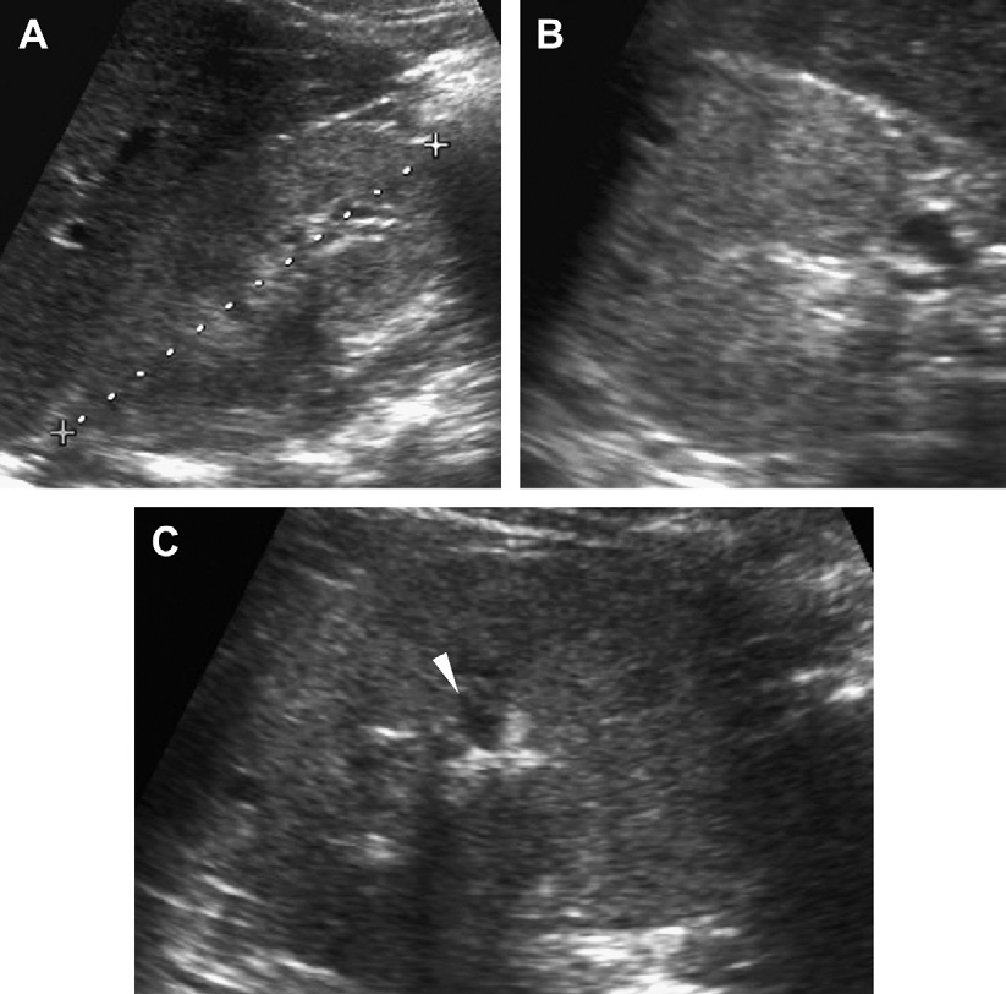
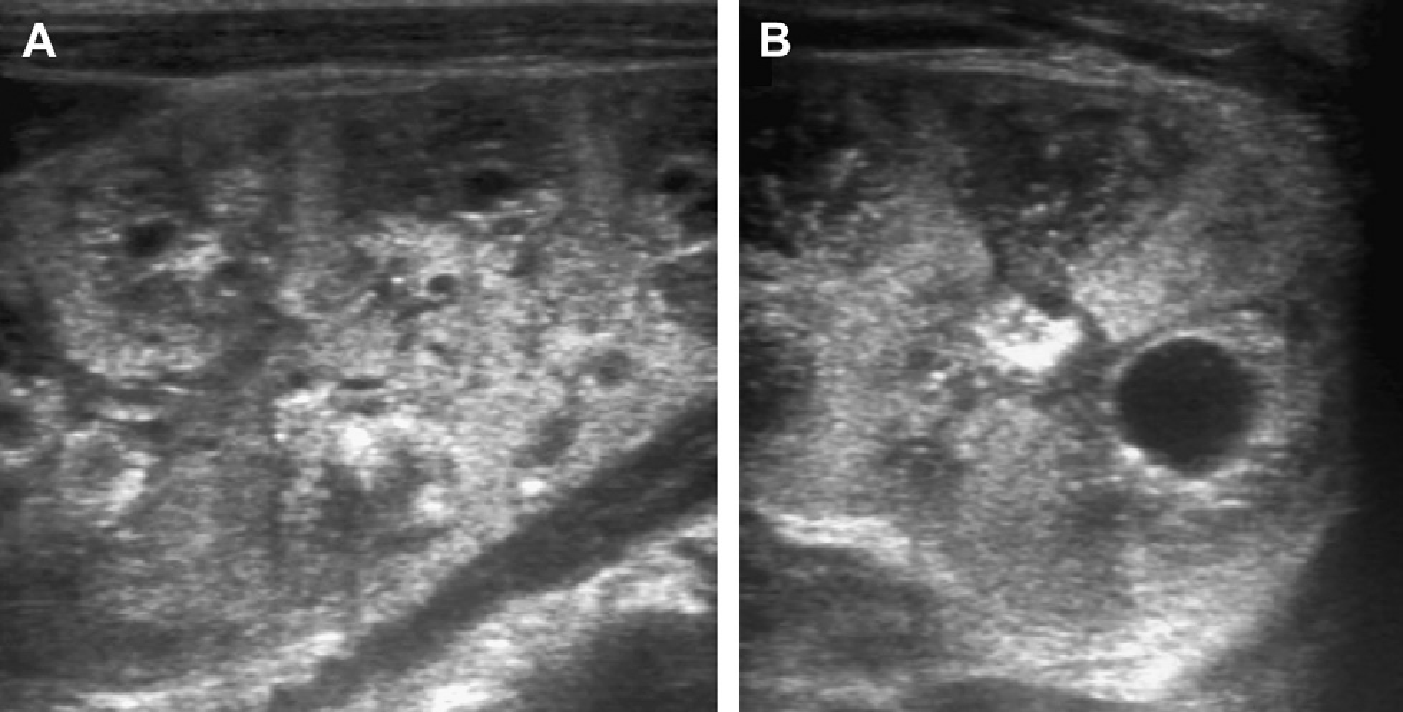
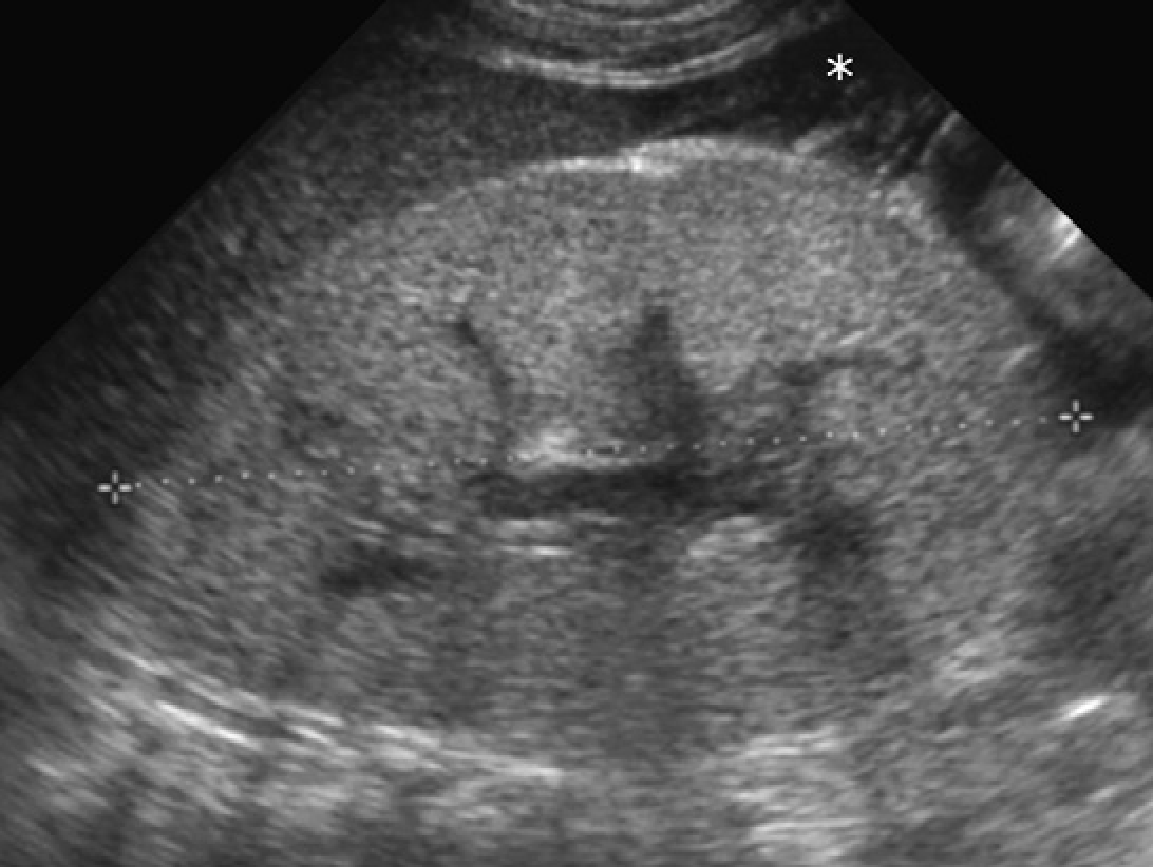
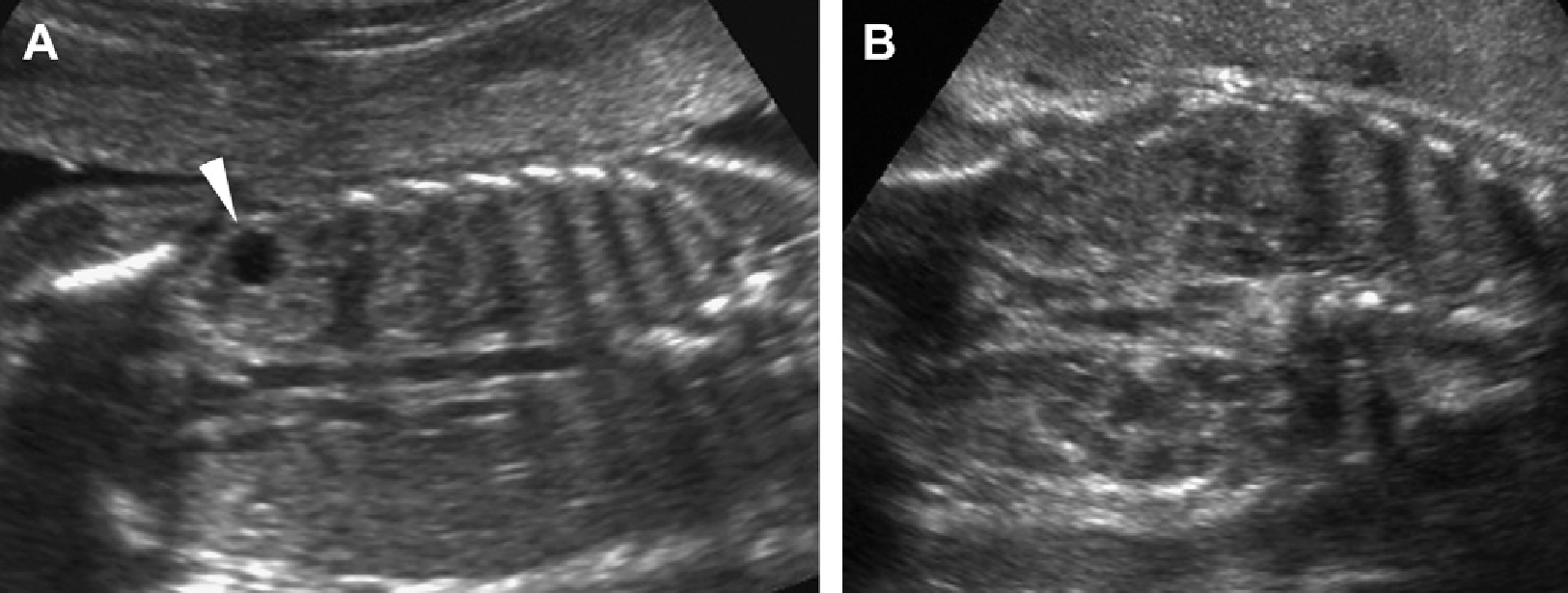
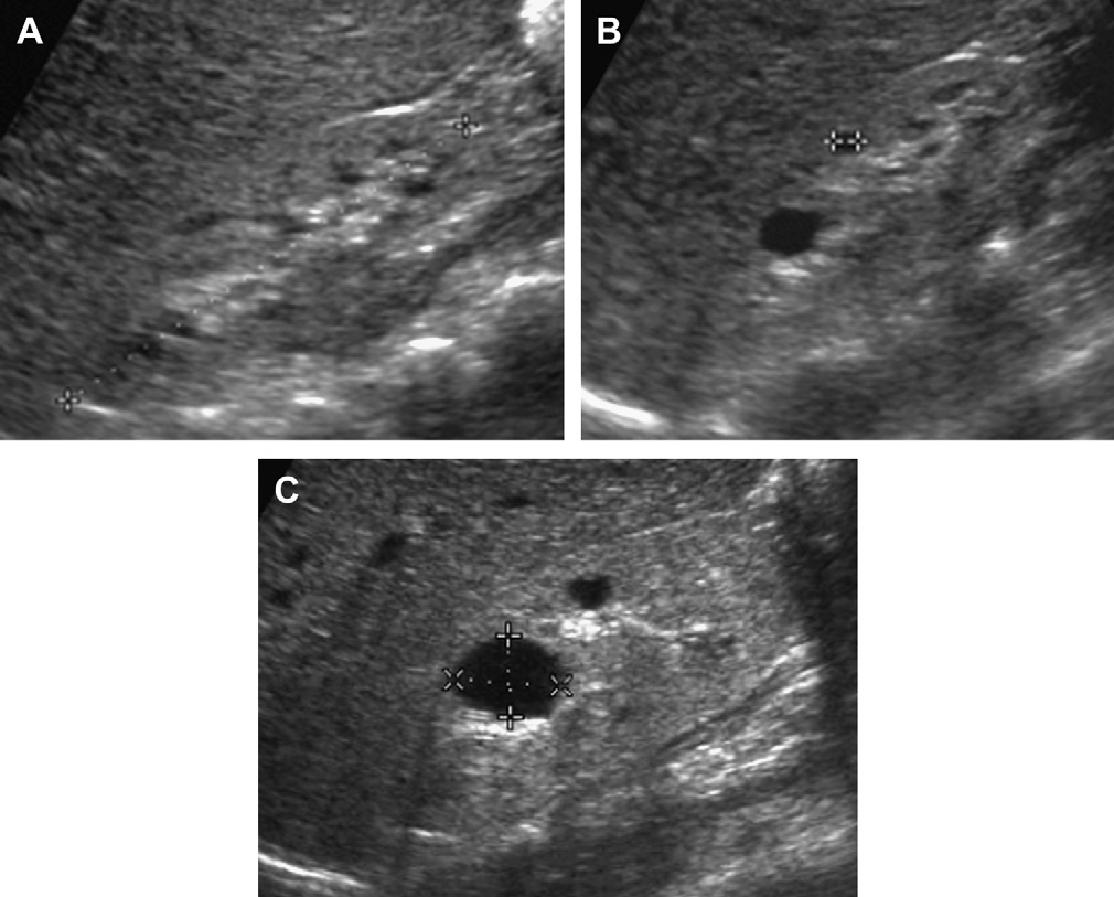
Проявления АДПП у детей имеет разнообразную клиническую картину, в основном в зависимости от возраста пациента и генной мутации (Рис. 1-17). У детей с мутацией PKD1 кисты развиваются раньше, являются более многочисленными и крупными, чем у детей с мутацией PKD2. Предложено три сонографических шаблона. (1) Классическая форма, которая представлена почками нормального размера, с нормальной эхогенностью паренхимы и ограниченным количеством кист в корковом или медуллярном слое (см. Рис. 1-5).
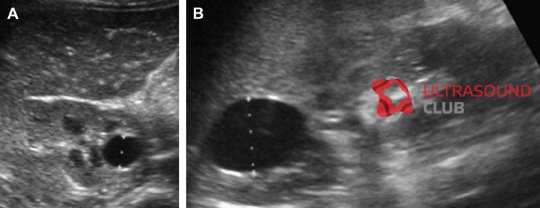
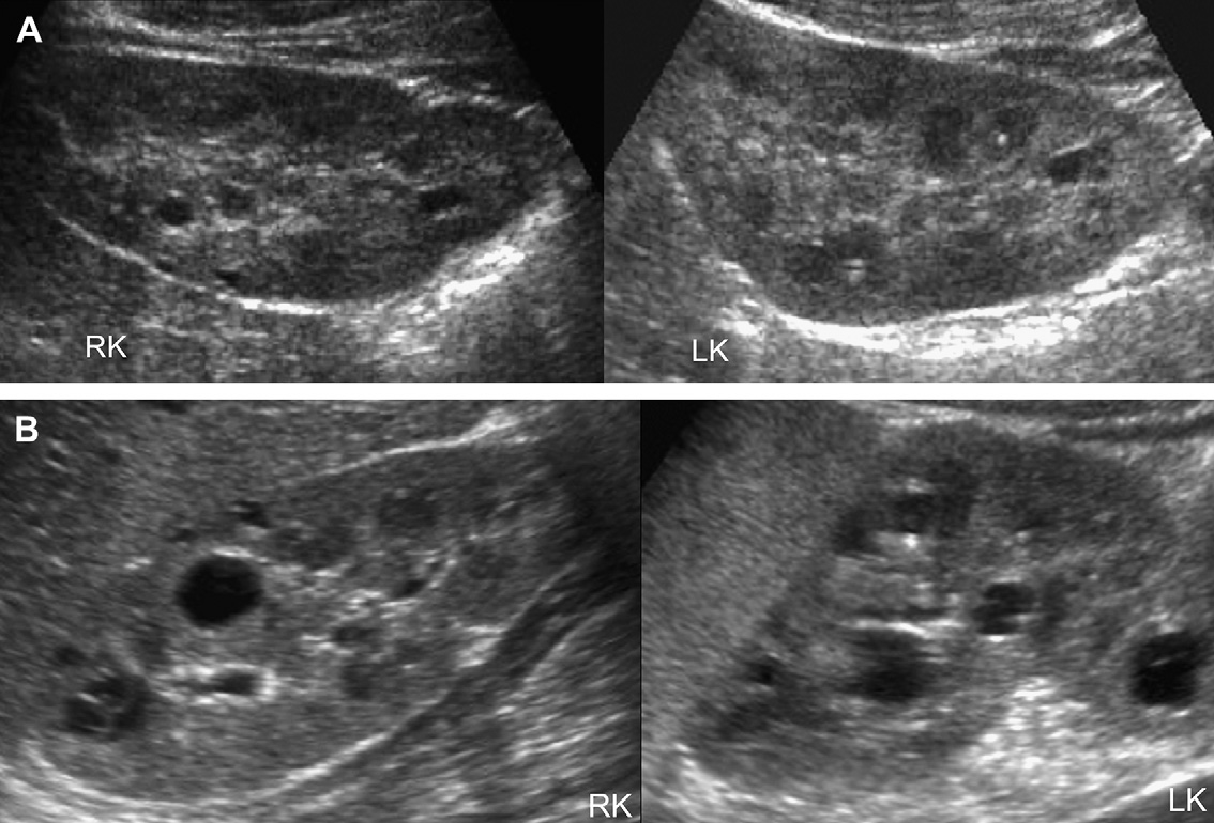
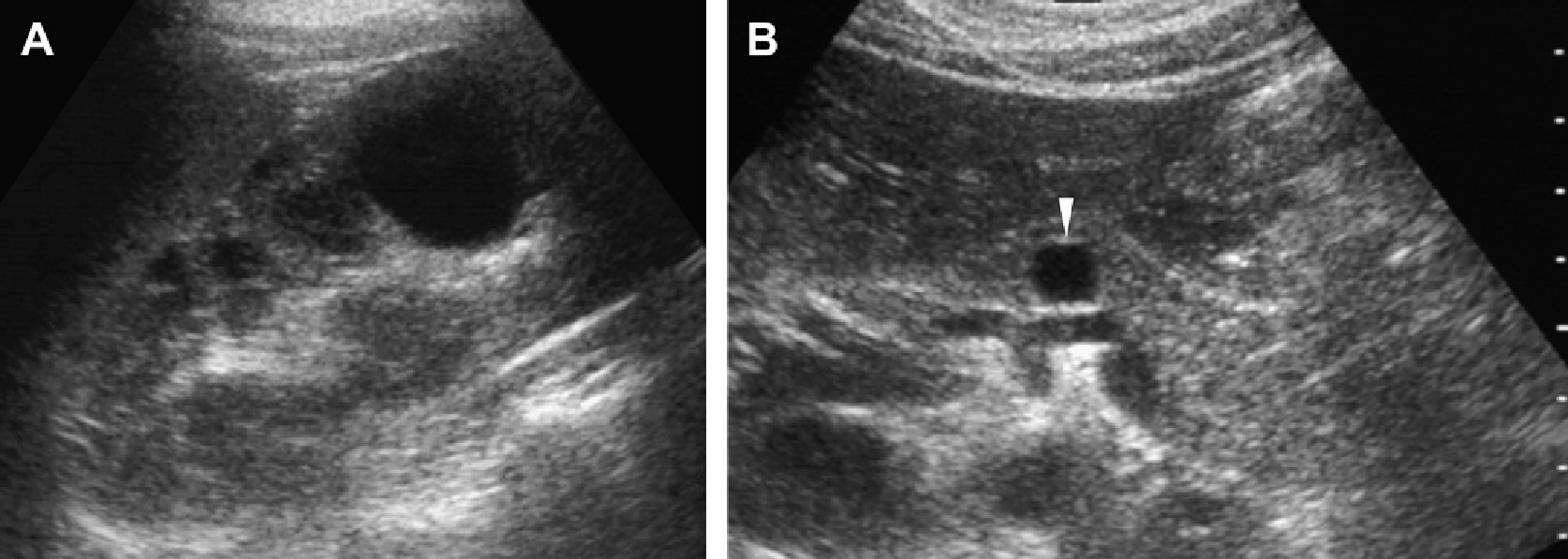
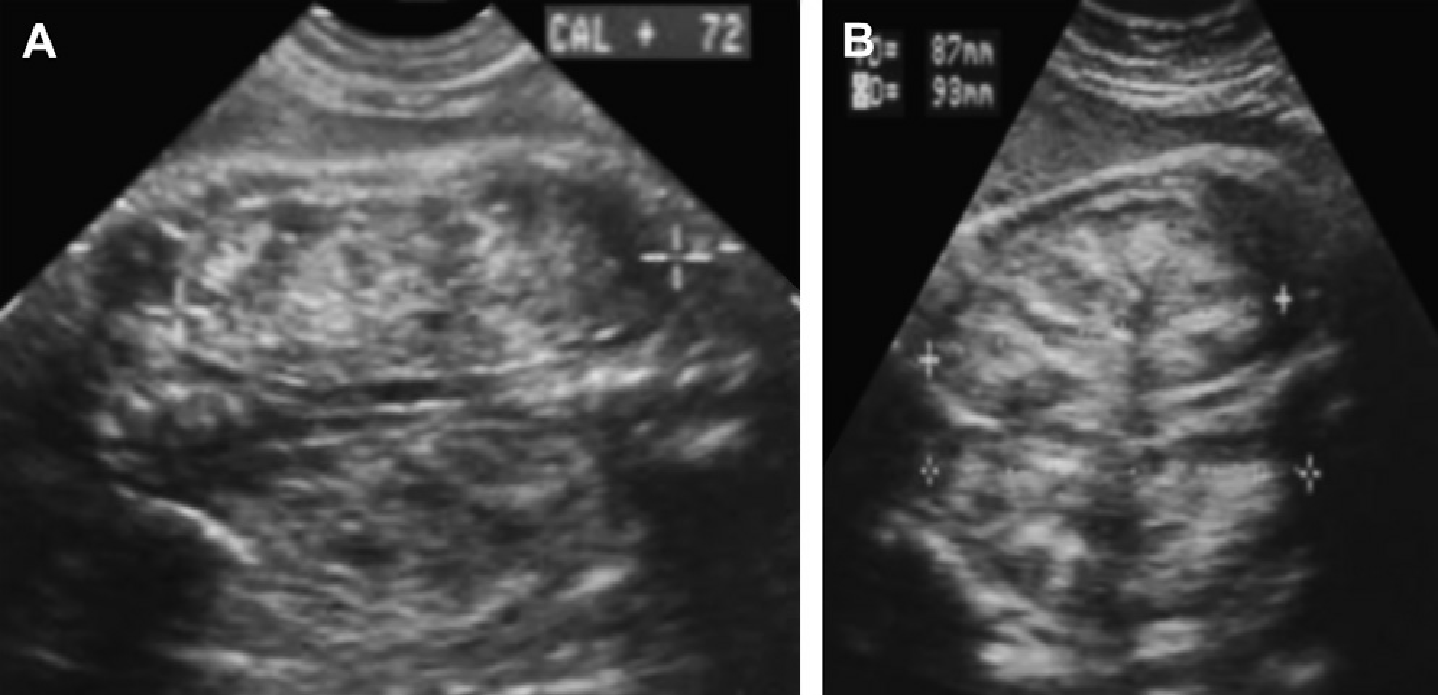
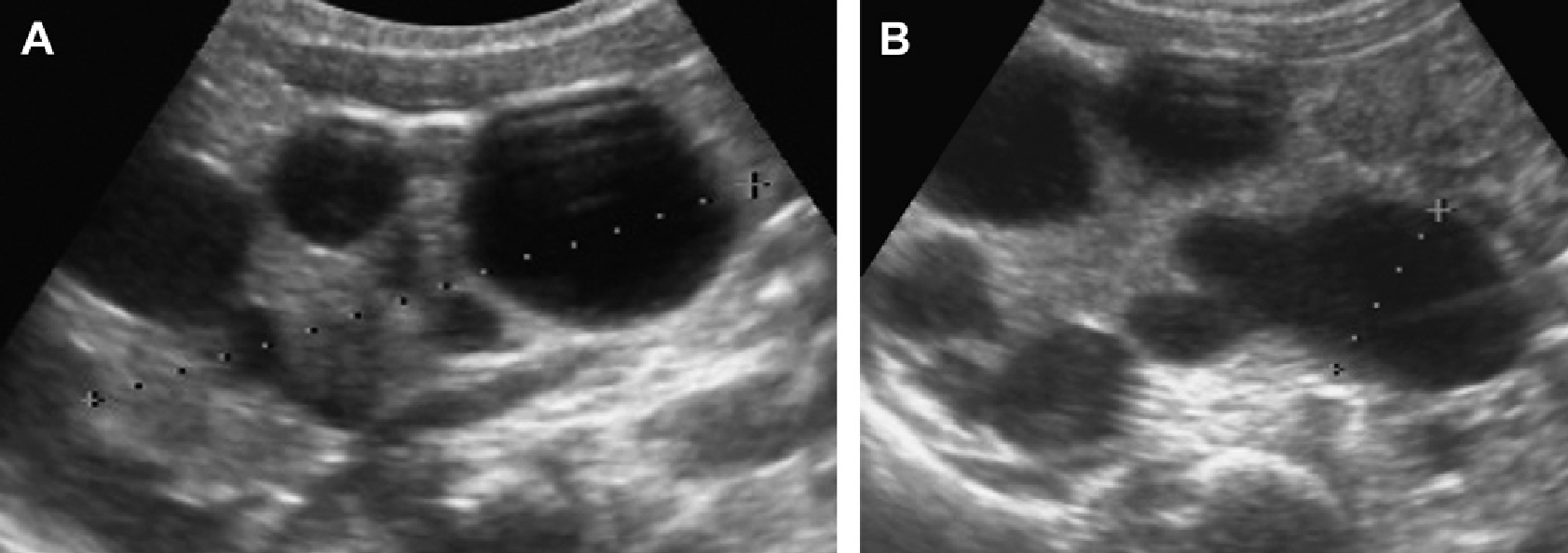
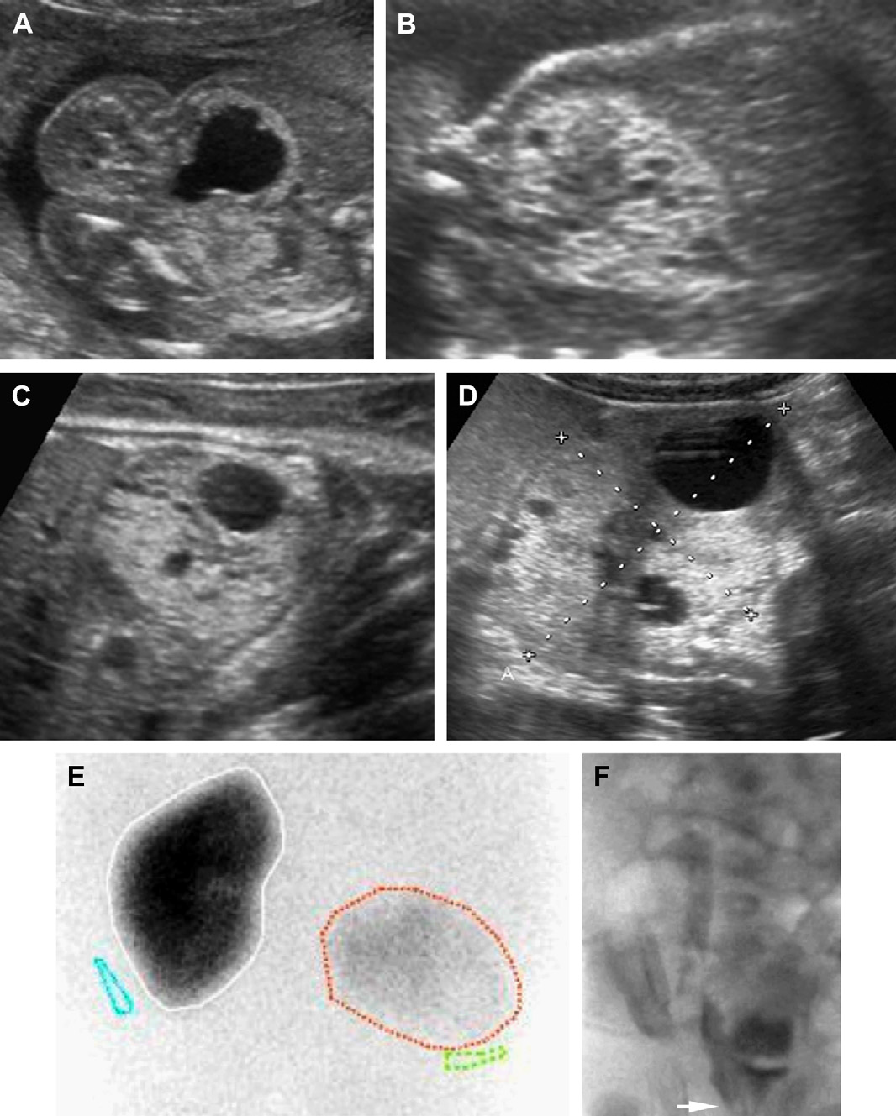
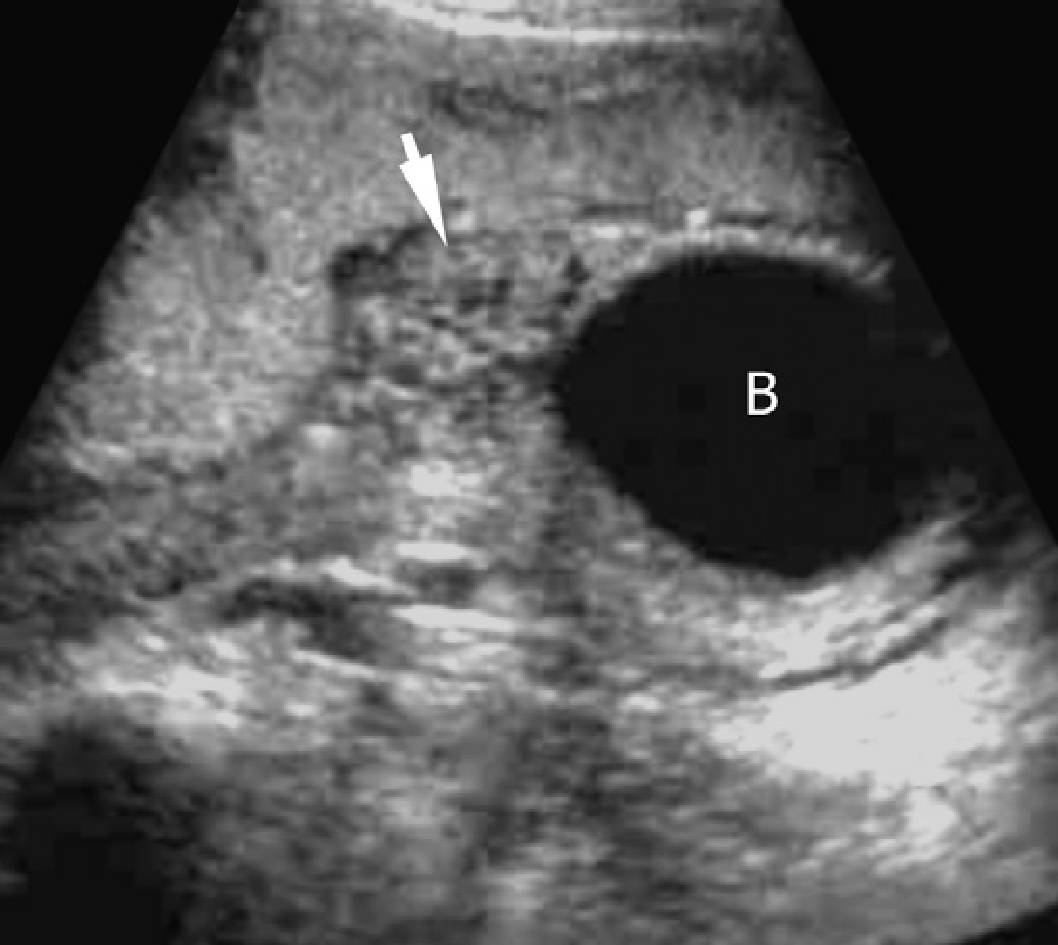
Рис. 1. Трехлетний мальчик обследуется в связи с инфекцией мочевыводящих путей. Семейный анамнез кистозных заболеваний почек отсутствует. При сонографии классические особенности АДПП с двусторонними кистами (курсоры). (А) Правая почка (поперечная проекция). (В) Левая почка (продольная проекция).
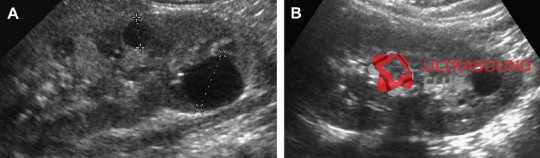
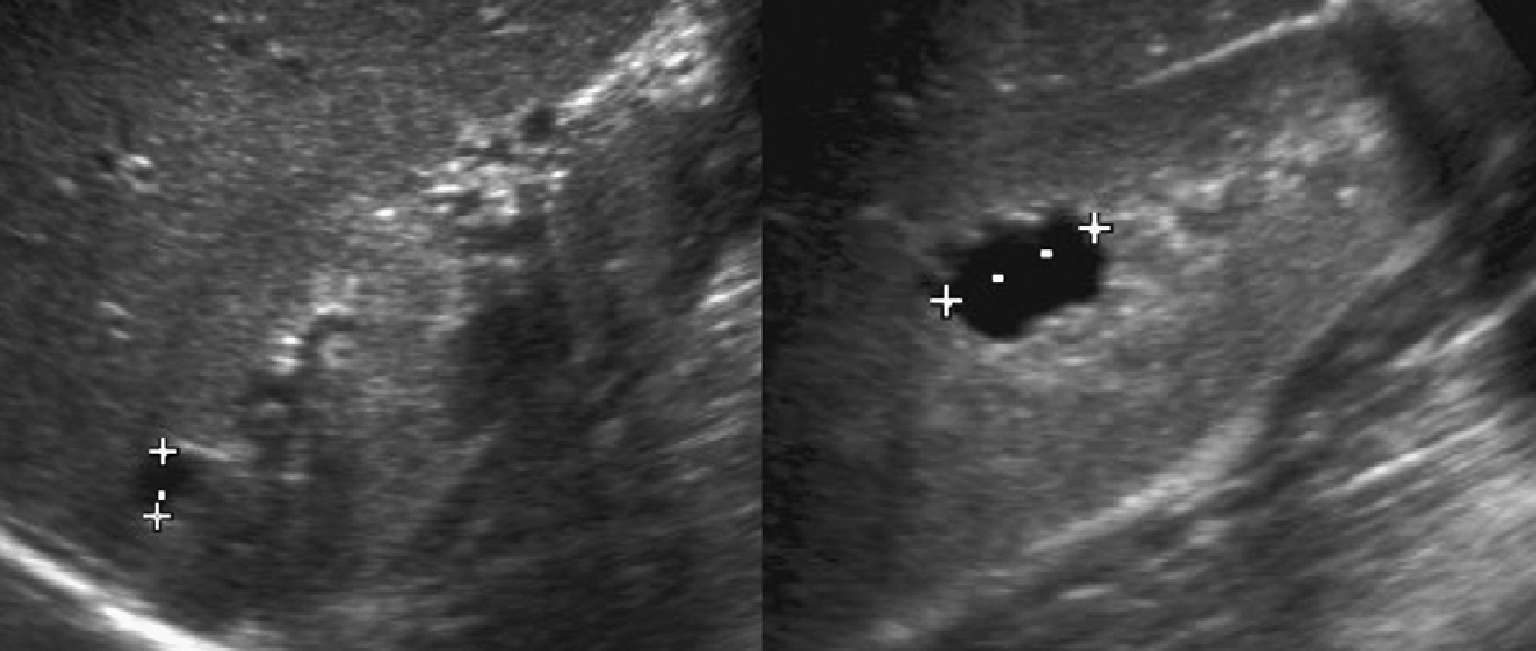
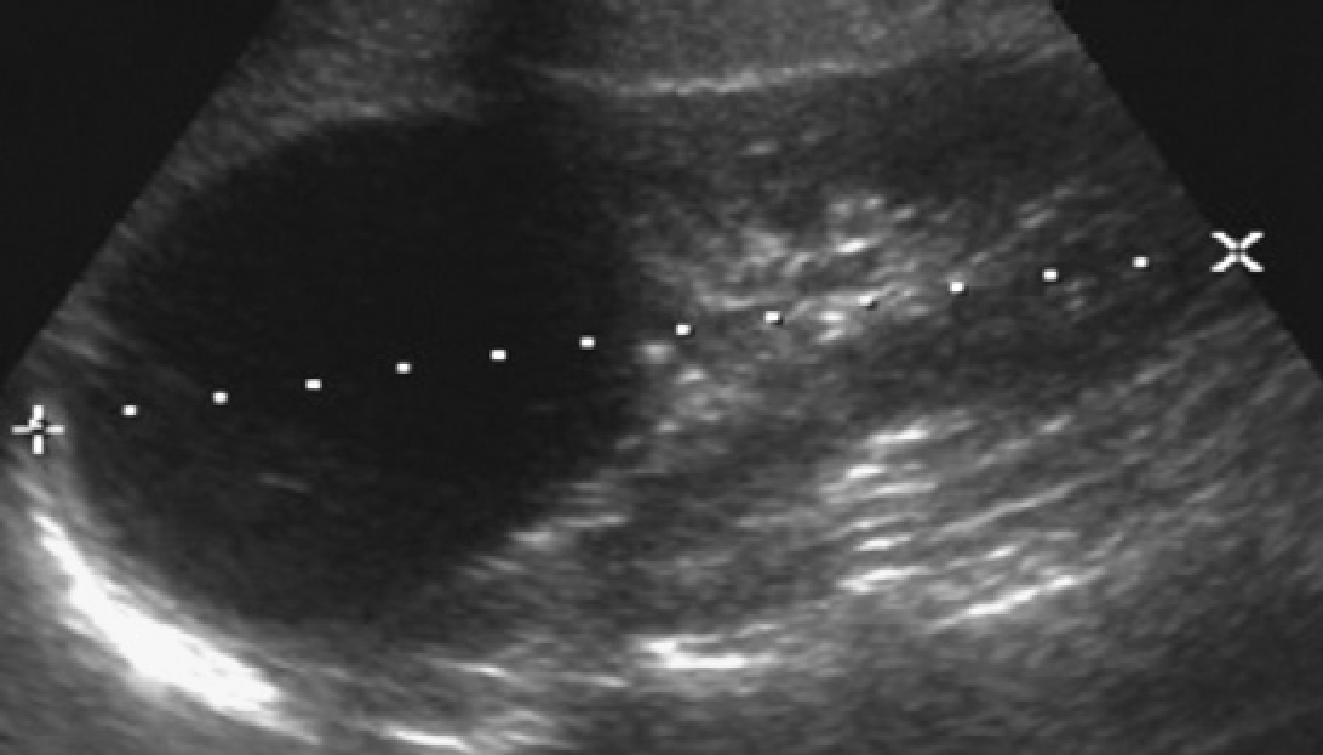
Рис. 2. Мать с известной патологией АДПП. (A) Продольная ультрасонограмма ее ребенка в возрасте 4 месяцев показывает два кисты (курсоры) в пределах правой почки. Левая почка была нормальной. (В) В возрасте 3-х лет определяется недавно сформированная киста в области нижнего полюса левой почки.
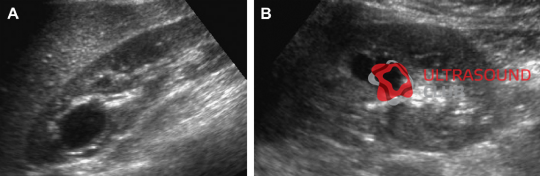
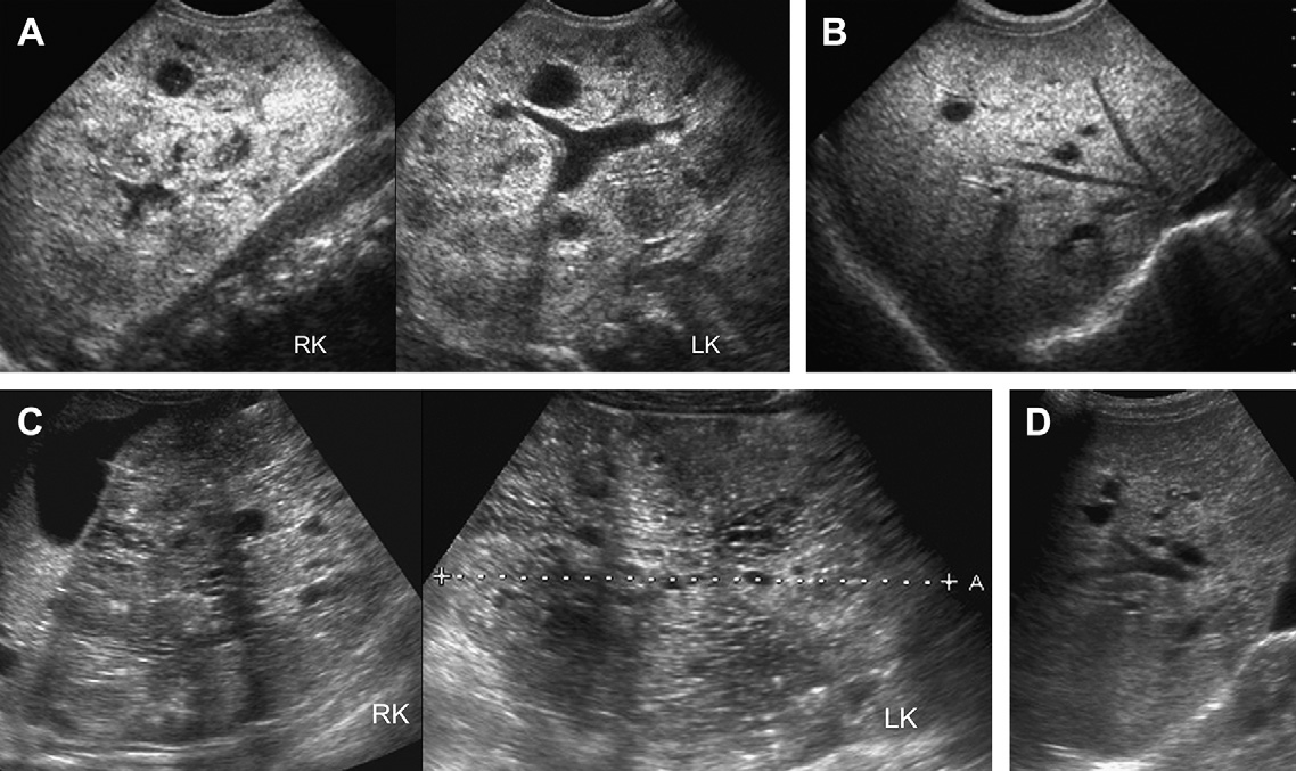
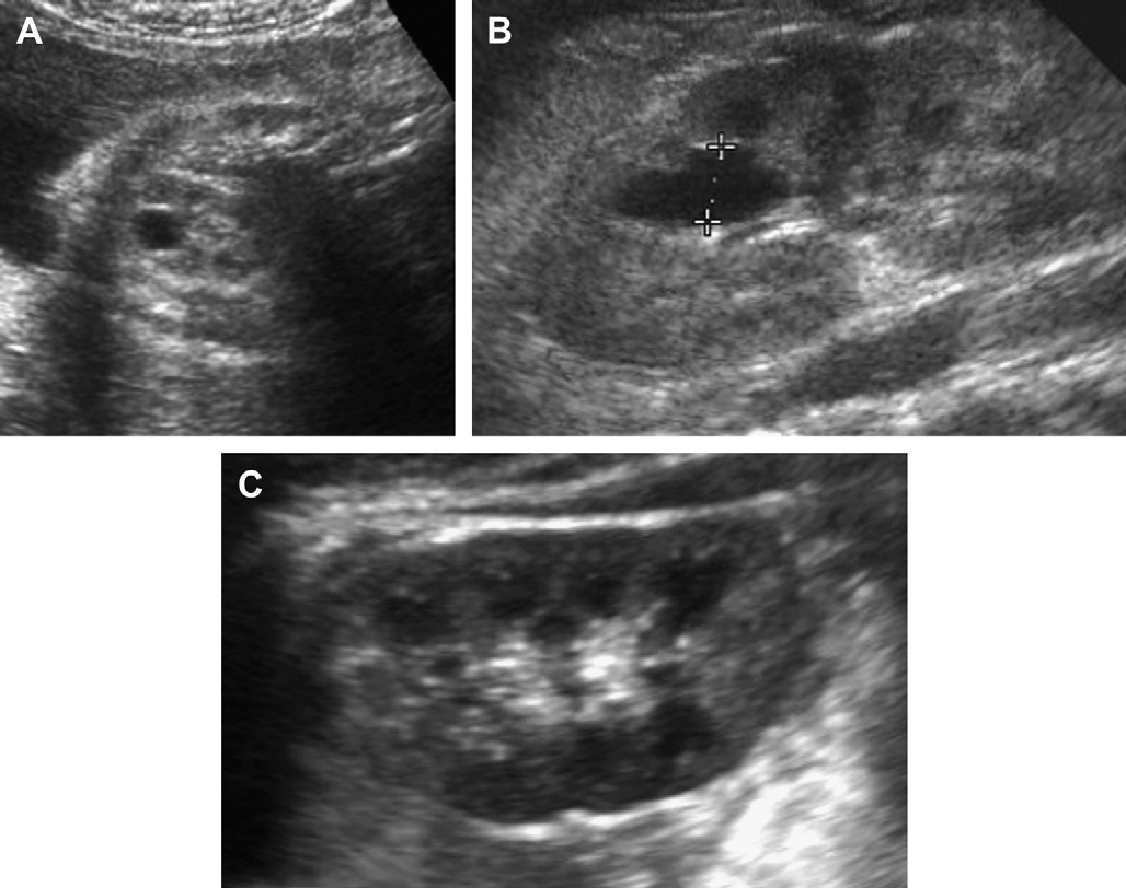
Рис. 3. Восьмилетняя девочка, чья мать и сестра имеют АДПП. Сонограммы правой почки (А) (продольная проекция и левая почка (B) (поперечная проекция) показывают двусторонние кисты почек, классические для АДПП.
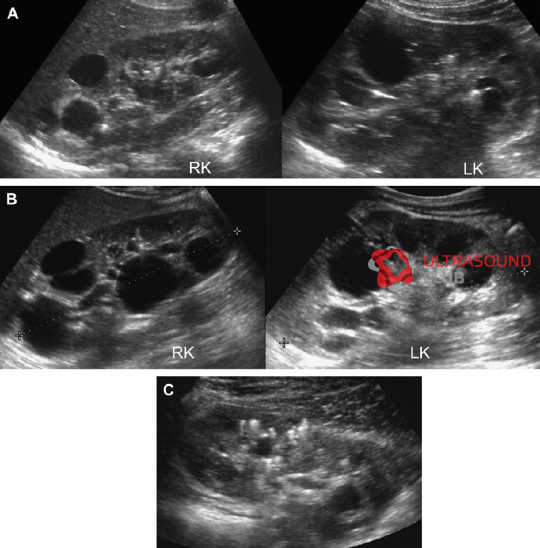
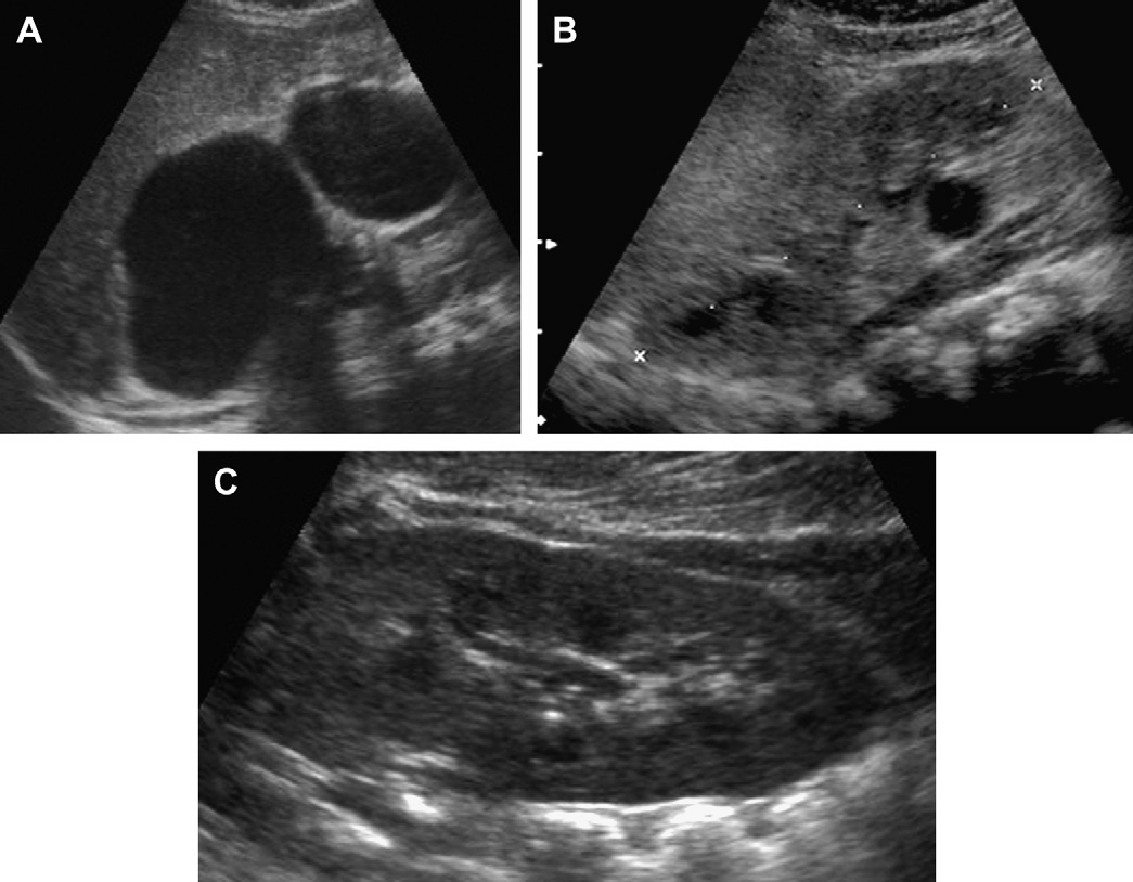
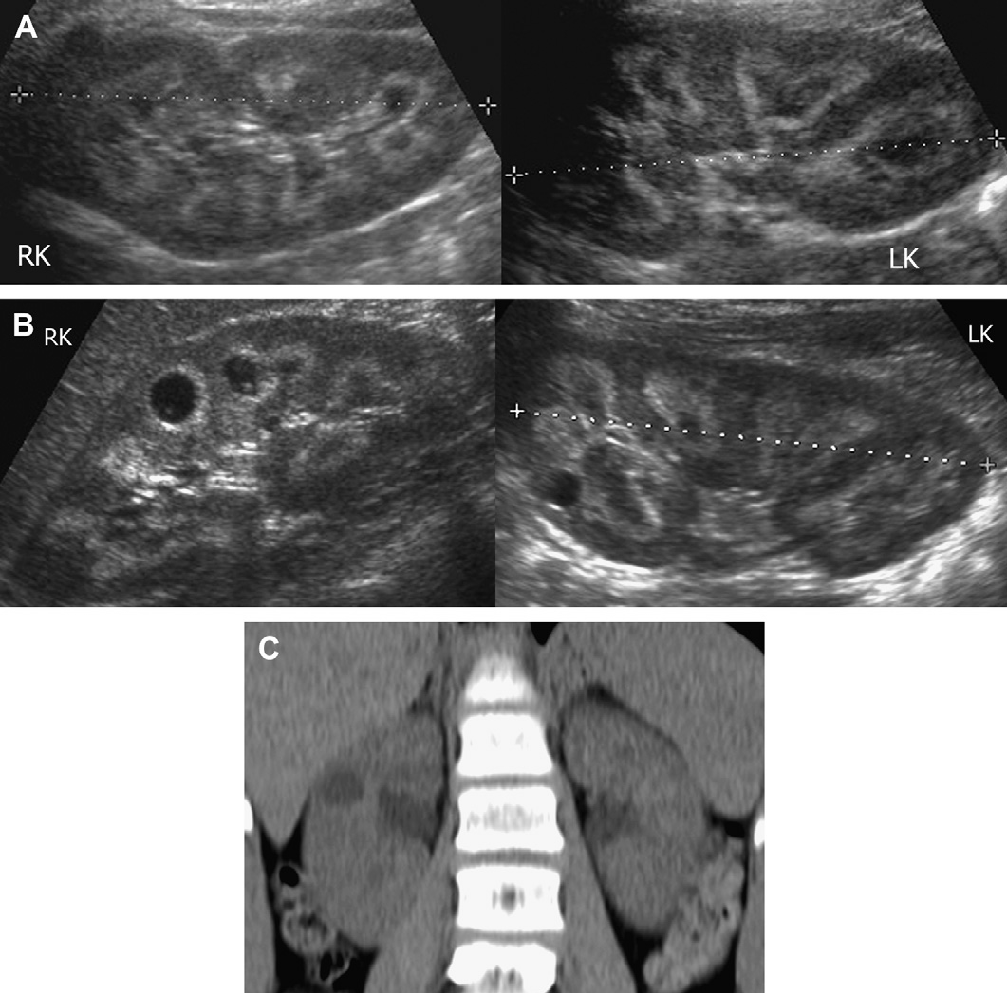
Рис. 4. АДПП с прогрессированием при участии на двух экспертов. (А) В 9 лет, левая почка имела размеры 10 см, правая почка 11 см. Несколько, билатеральных кист определяются в корковом и мозговом веществе. (В) В 13 лет, левая почка имеет размеры 13,1 см, правая почка – 12,7 см. Кисты прогрессируют в количестве и размере. (C) Артефакт «хвост кометы», скорее всего, представляет собой отложение кальция в кисте.
Проведение сонографии родителям может представлять большой интерес, при отсутствии положительного семейного анамнеза. Отрицательные ультразвуковые признаки поражения почек у обоих родителей не исключает АДПП, из-за 10% возможности развития новой мутации. Первоначально поражение почек является асимметричным или даже односторонним (см. Рис. 6 и 7). Так как кисты могут проявляться в любом возрасте, как правило, не имеет смысла подвергать детей известных носителей АДПП рутинному ультрасонографическому обследованию.(2) Гломерулокистозная форма АДПП в основном рассматривается у плодов и младенцев.
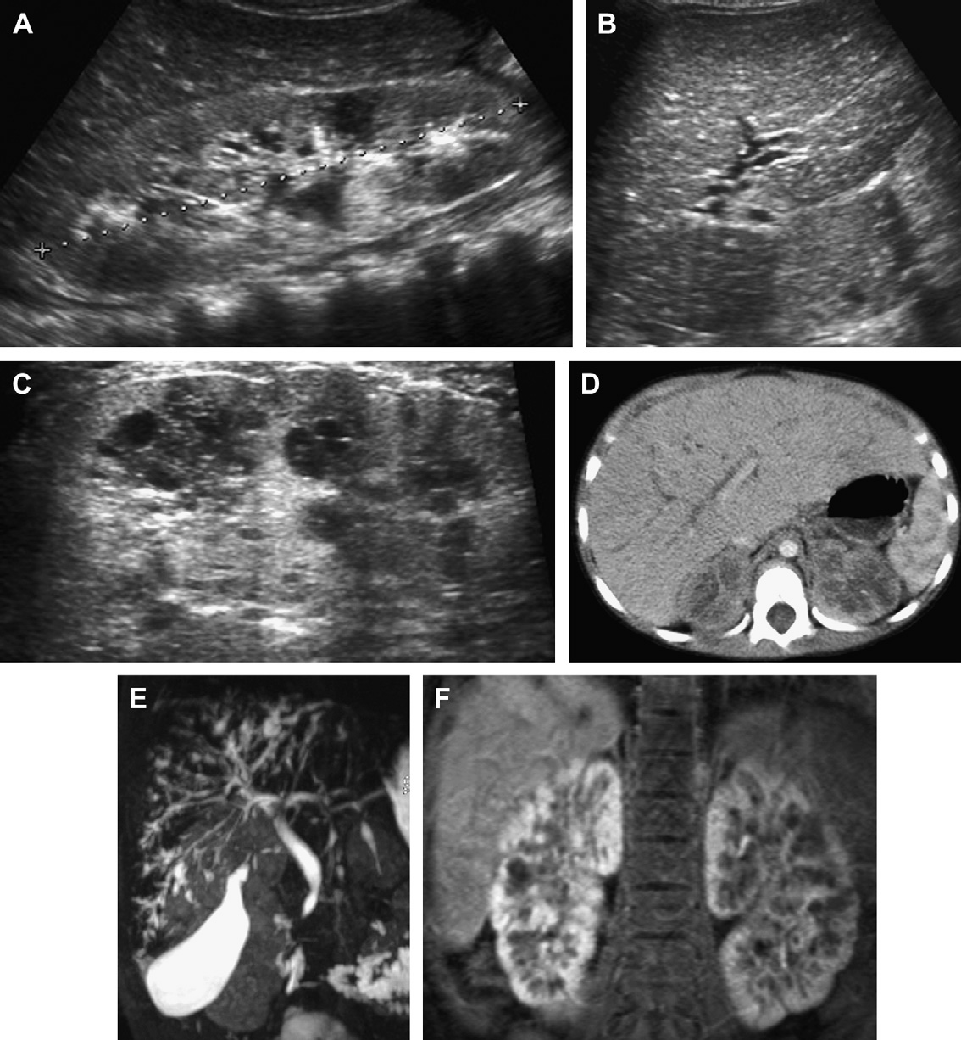
При этом почки значительно увеличенны, диффузно гиперэхогенные и имеют признаки отдельных субкапсулярных кист (см. Рис. 8-10). При отсутствии маловодия, прогноз хороший; в некоторых случаях определяется уменьшение размера почек после рождения. (3) При смежном генном синдроме (PKD1 и TSC2), так как ген PKD1 непосредственно примыкает к гену туберозного склероза TSC2 на 16-й хромосоме, большая делеция может включать обе локализации. По данным почечной сонограммы мы имеем признаки как АДПП, так и туберозного склероза (см. Рис. 11). При исследовании мозга часто выявляются положительные признаки туберозного склероза.
Другие эхографические особенности АДПП могут встречаться в утробе матери и в младенческом возрасте: умеренно увеличенные почки с гиперэхогенной корой и гипоэхогенным мозговым веществом (см. Рис. 12-15.); умеренное увеличение почек без кортико-медуллярной дифференциации и слегка гиперэхогенной паренхимой; также может быть вполне нормальная сонограмма у детей до десяти лет. В моей практике, мы редко выявляли внепочечные кисты у детей с АДПП (см. Рис. 16 и 17).
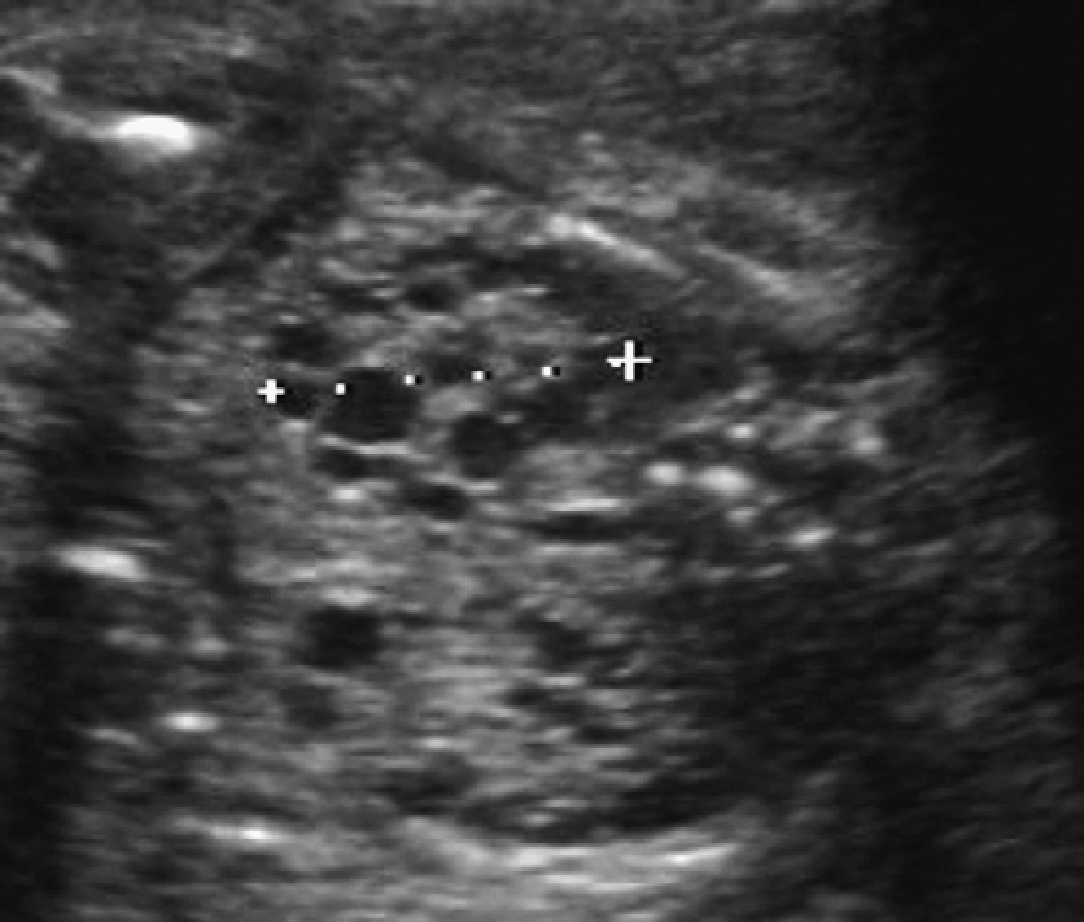
По данным с литературы, о минимальном количестве кист, для того чтобы поставить диагноз АДПП в семье с наличием PKD1, нужно : две кисты (односторонние или двусторонние) в возрасте от 15 до 29 лет; две кисты в каждой почке от 30 до 59 лет; четыре кисты в каждой почке у пациентов, которым более или ровно 60 лет.
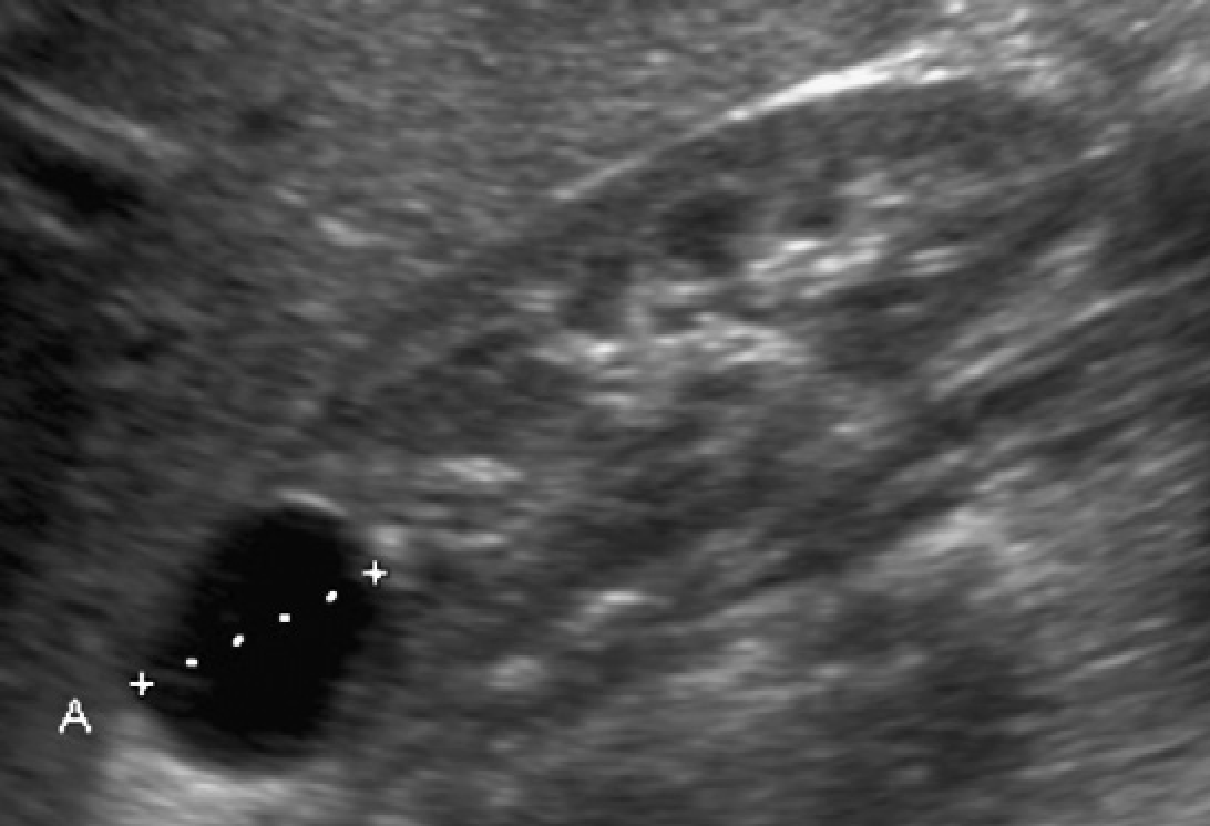
Рис. 5. Ультрасонография в динамике у пациента, который перенес операцию по поводу везикоуретрального рефлюкса в младенчестве. Ультрасонограмма почек была нормальной до возраста 6 лет (не показан). Сонограммы обоих родителей были нормальными, не было никакого существенного семейный анамнез. (А) Продольные сонограммы обеих почек у 6-летнего ребенка показывают небольшие кисты. (Б) В 11 лет, то АДПП закономерность очевидна в обеих почках.
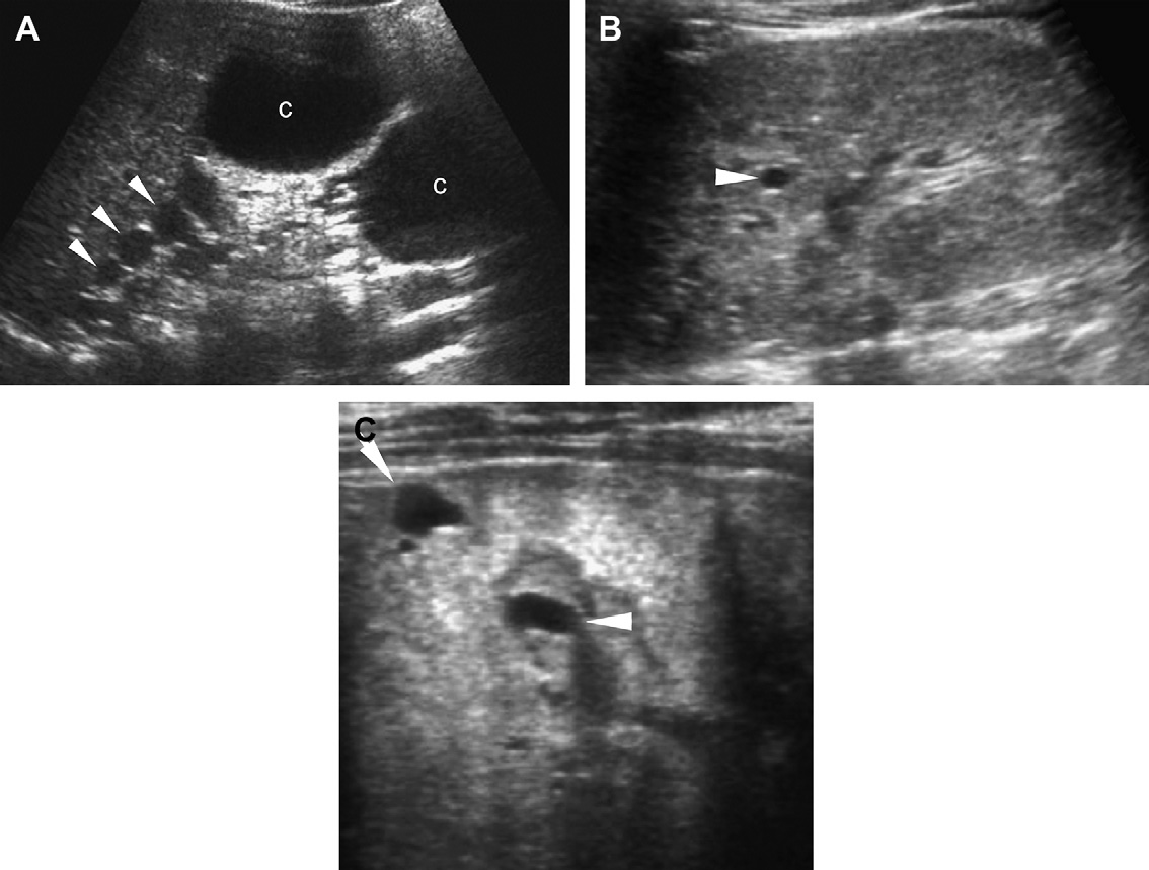
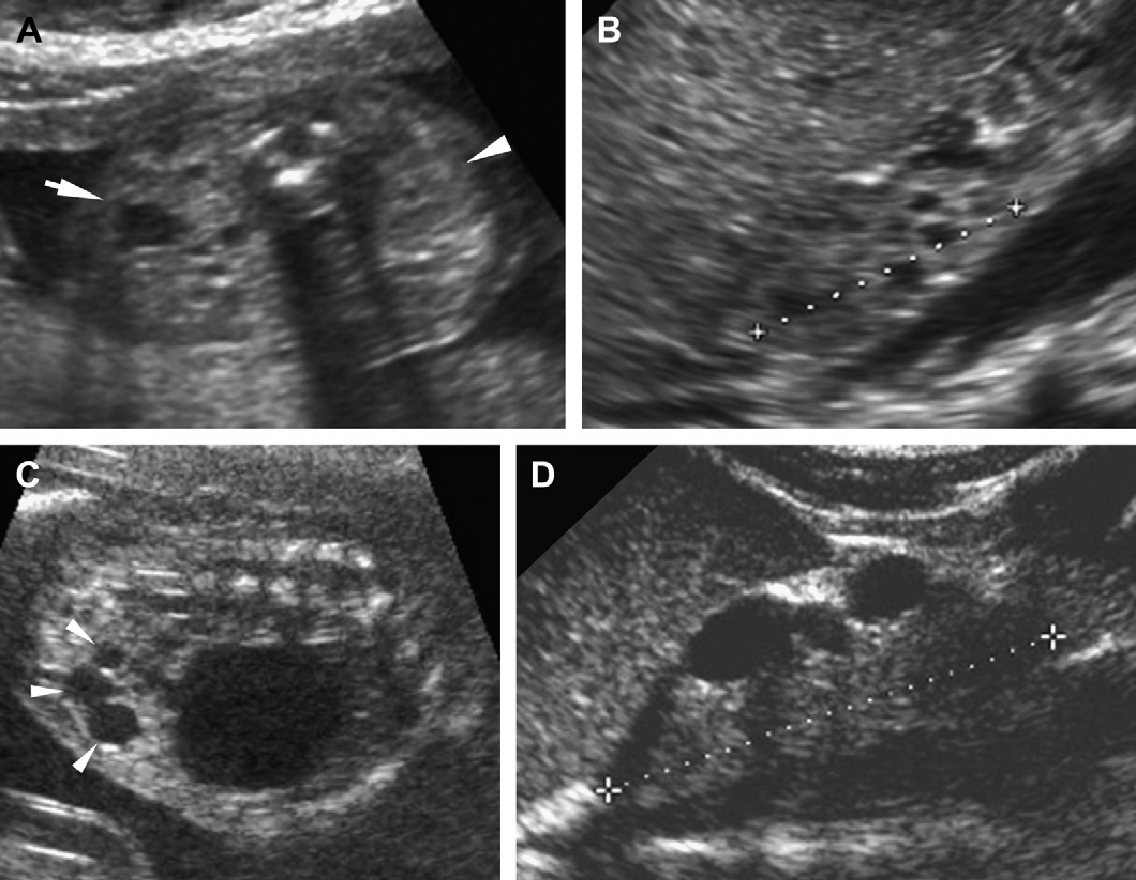
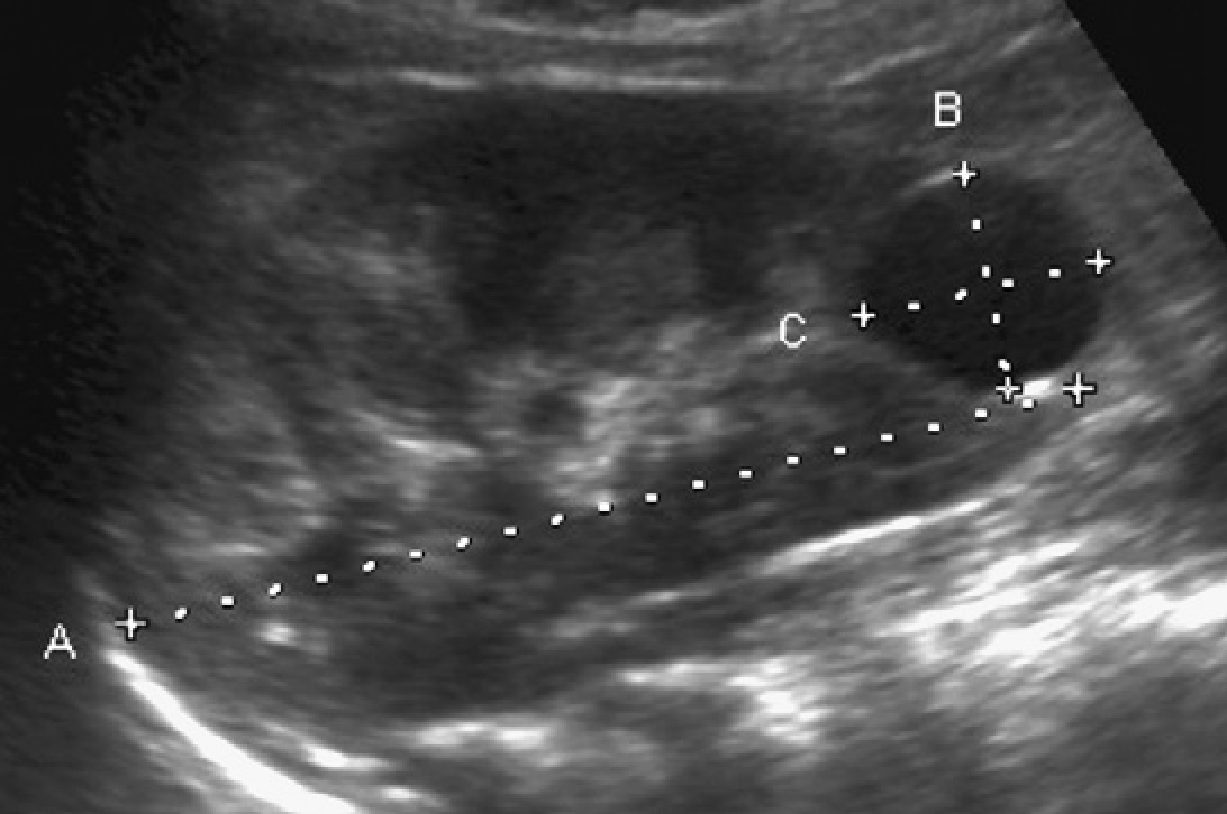
Рис. 6. АДПП с асимметричным поражением. (А) До 7 лет, кисты были видны только в правой почке (две макрокисты в нижнем полюсе [C], множественные кисты в верхнем полюсе [наконечников стрел]). (B) После 7 лет, получены доказательства о раннем вовлечении в кистозный процесс левой почки (стрелки). (С) Ультрасонограмма левой почки с высоким разрешением в возрасте 8 лет показывает небольшую кисту в коре (стрелки) и в мозговом веществе (наконечники стрелки).
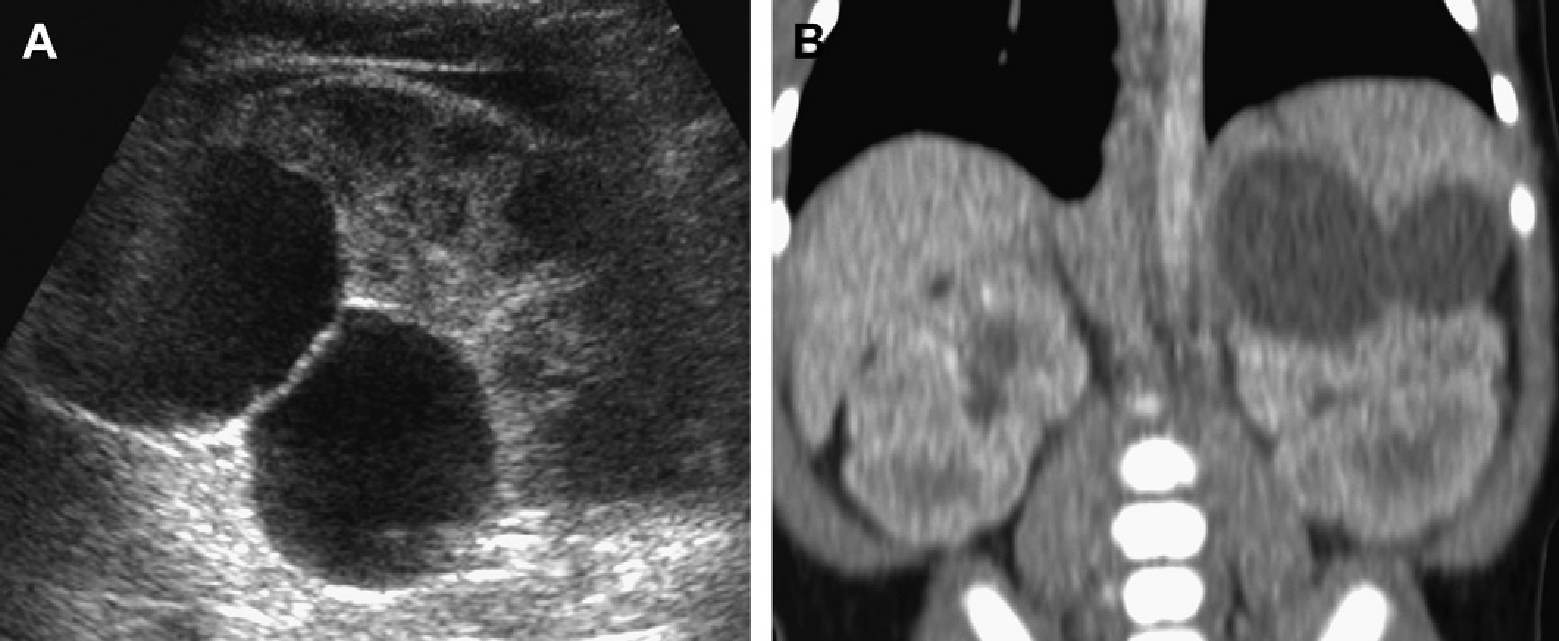
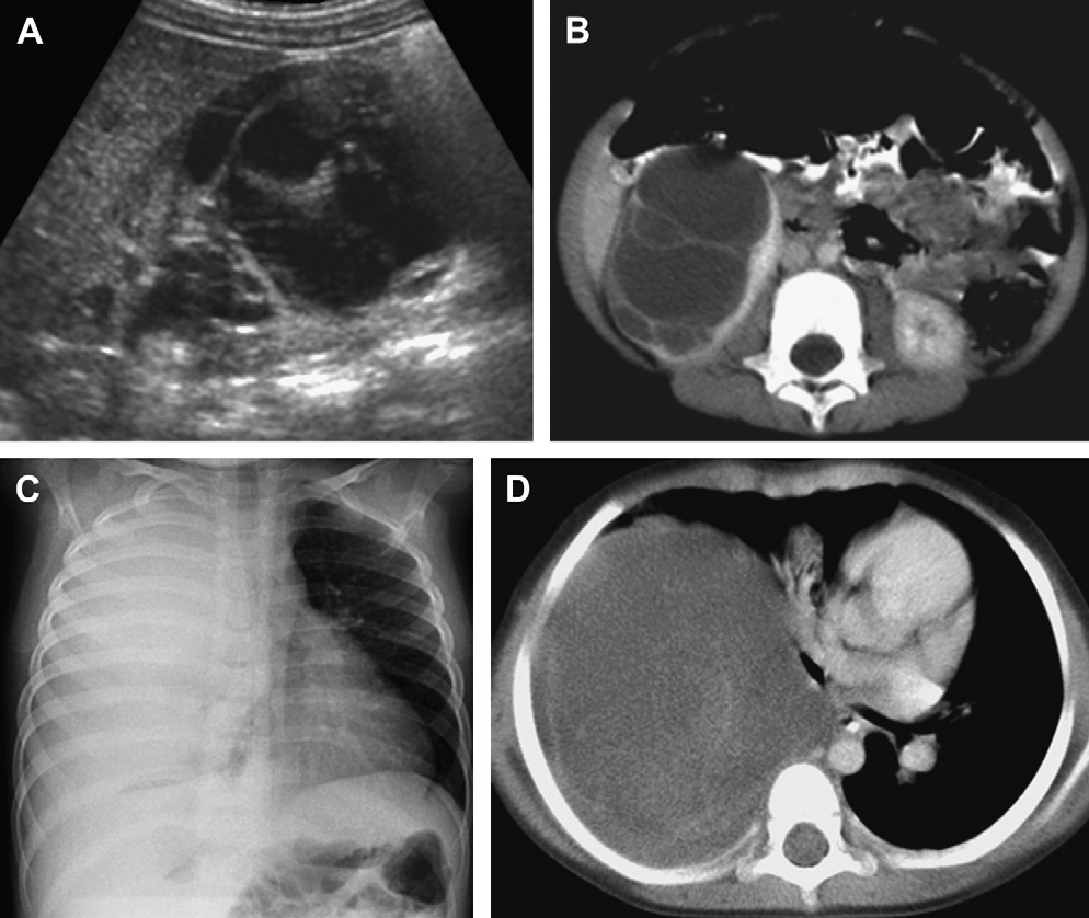
Рис. 7. Односторонний АДПП диагностирован у 10-летней девочки с посттравматической гематурией. (А) Ультрасонограмма левой почки показывает множественные кисты и искажение паренхимы. Правая почка — нормальная. (B) КТ с контрастным усилением показывает большое кистозное образование в левой почке и нормальную правую почку. Левая почка была удалена хирургическим путем и гистологически было доказано одностороннее поражение АДПП. В данном случае не было никакого семейного анамнеза, и ультрасонограммы обоих родителей были нормальными.
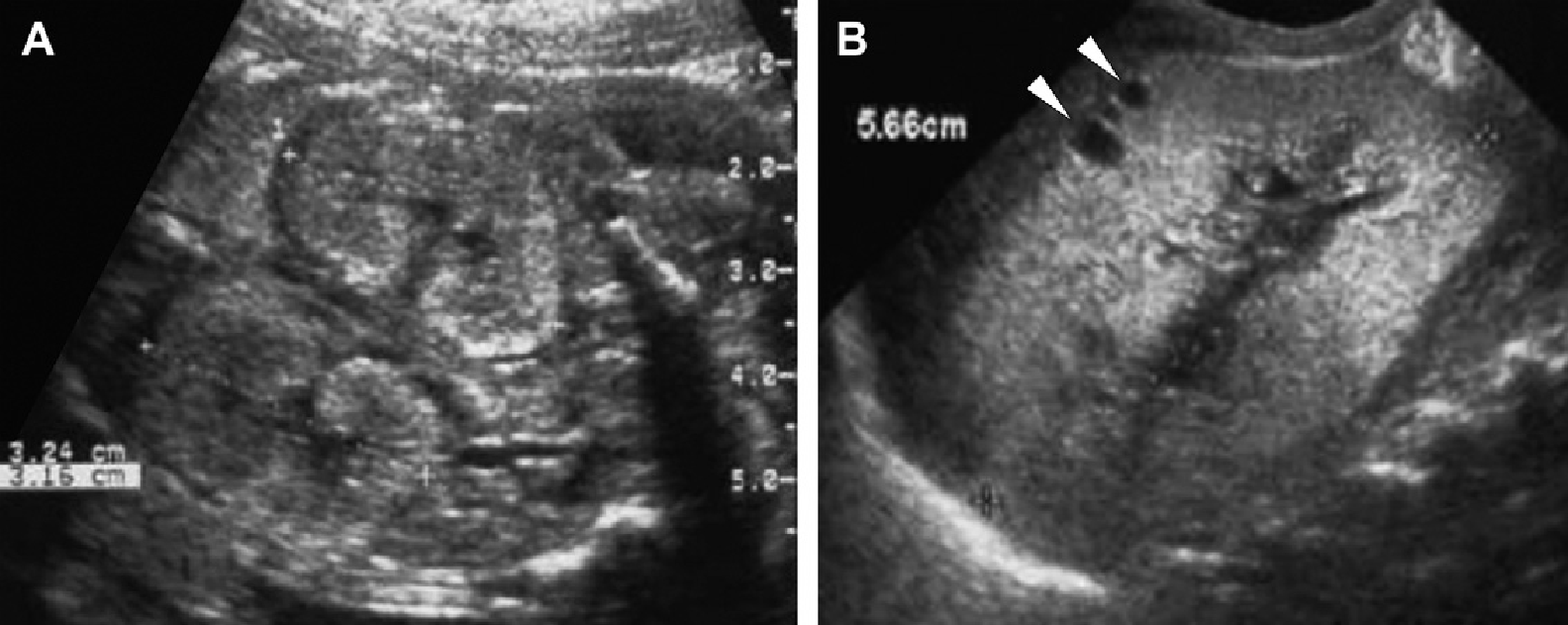
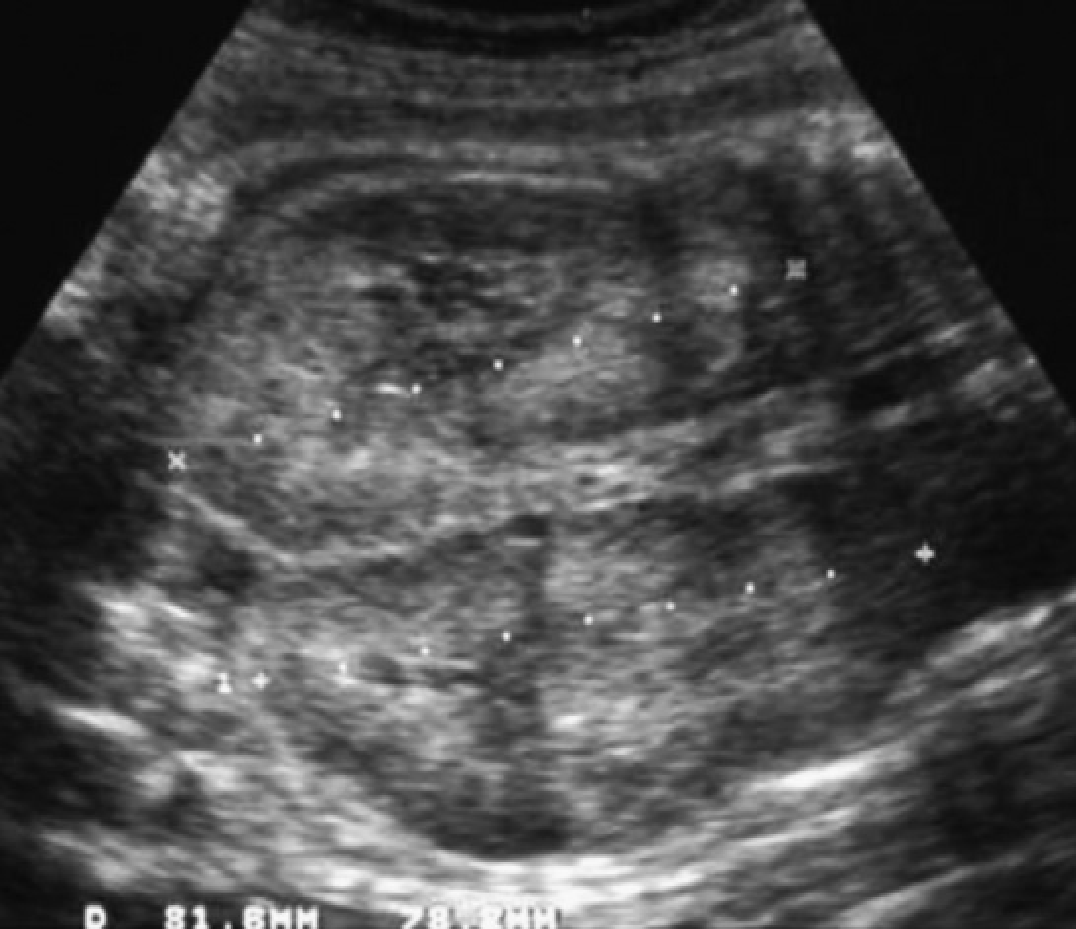
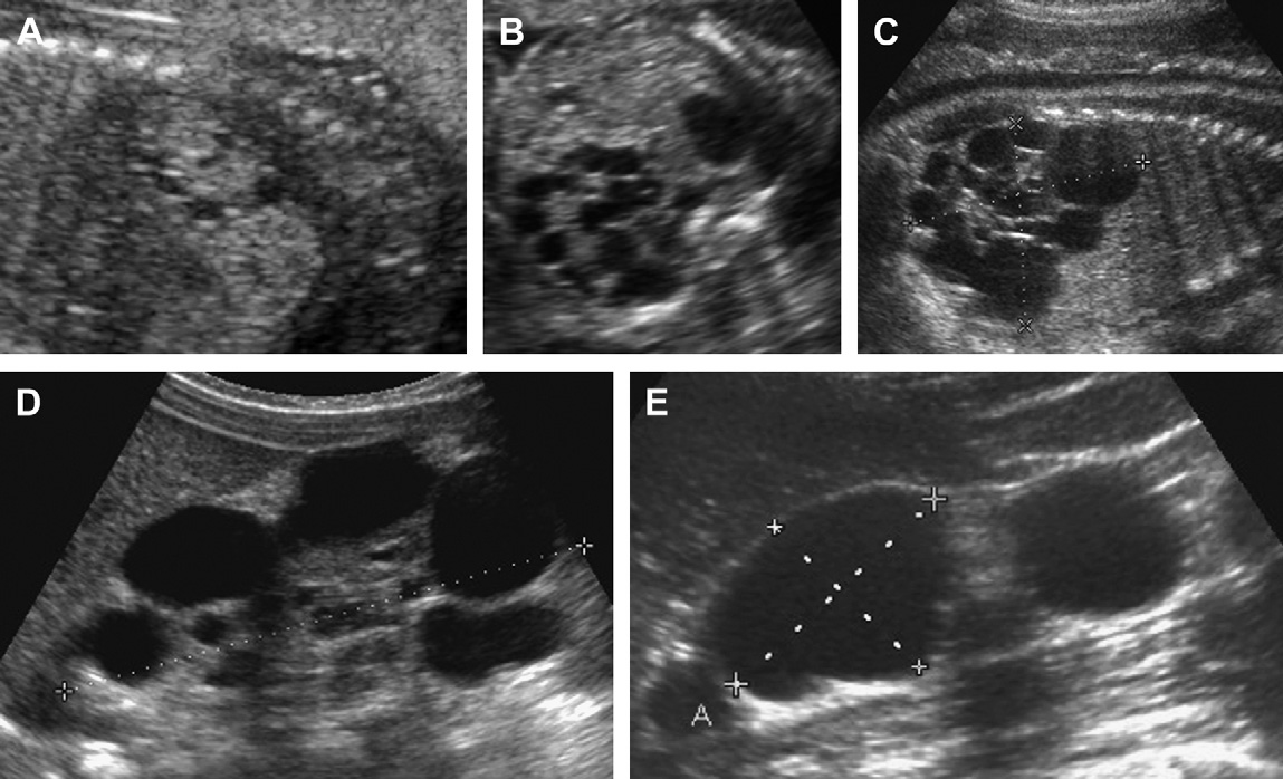
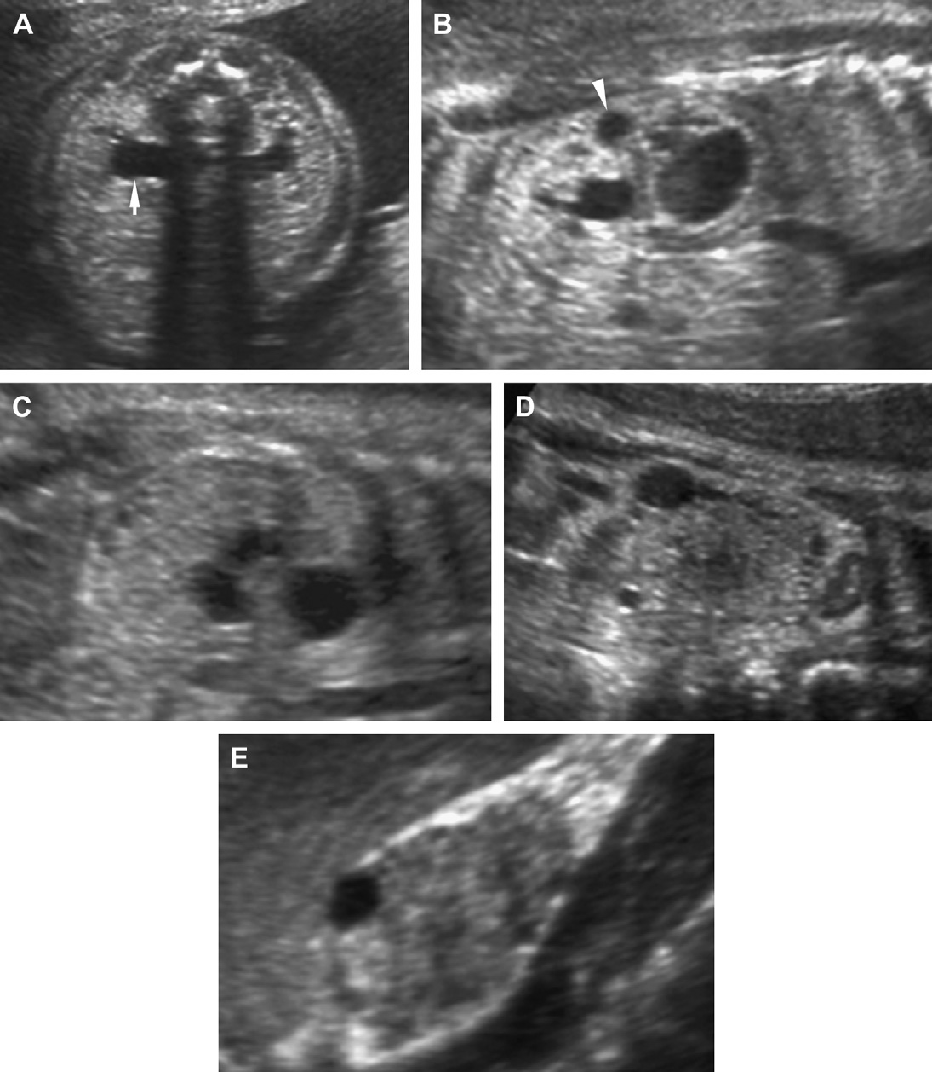
Рис 8. Гломерулокистозная форма АДПП. (А) Акушерская ультрасонограмма на 22 неделе гестации показывает небольшое увеличение обеих фетальных почек (курсор) с утратой кортико-медуллярной дифференциации. (В) Неонатальная сонограмма правой почки показывает диффузно эхогенную почку с субкапсулярными кистами (наконечники стрел) и отсутствие кортико-медуллярной дифференциации.
Рис. 9. Гломерулокистозная форма АДПП. (А) Акушерская ультрасонограмма на 22 неделе гестации показывает почку с нормальным размером с одной кистой (наконечник стрелы). (B) Акушерская ультрасонограмма в возрасте 36 недель гестации показывает умеренно увеличенную почку (курсоры) (60 мм), отсутствие кортико-медуллярной дифференциации и множественные микрокисты. (С) Ультразвуковое исследование почек в возрасте 5 недель показывает умеренно увеличенные гиперехогенные почки с подкапсулярными кистами.
Рис. 10. Гломерулокистозная форма АДПП у новорожденного с положительным семейным анамнезом (отец). Ультрасонограмма почек при рождении показывает тотально гиперэхогенную почку без видимых субкапсулярных кист.
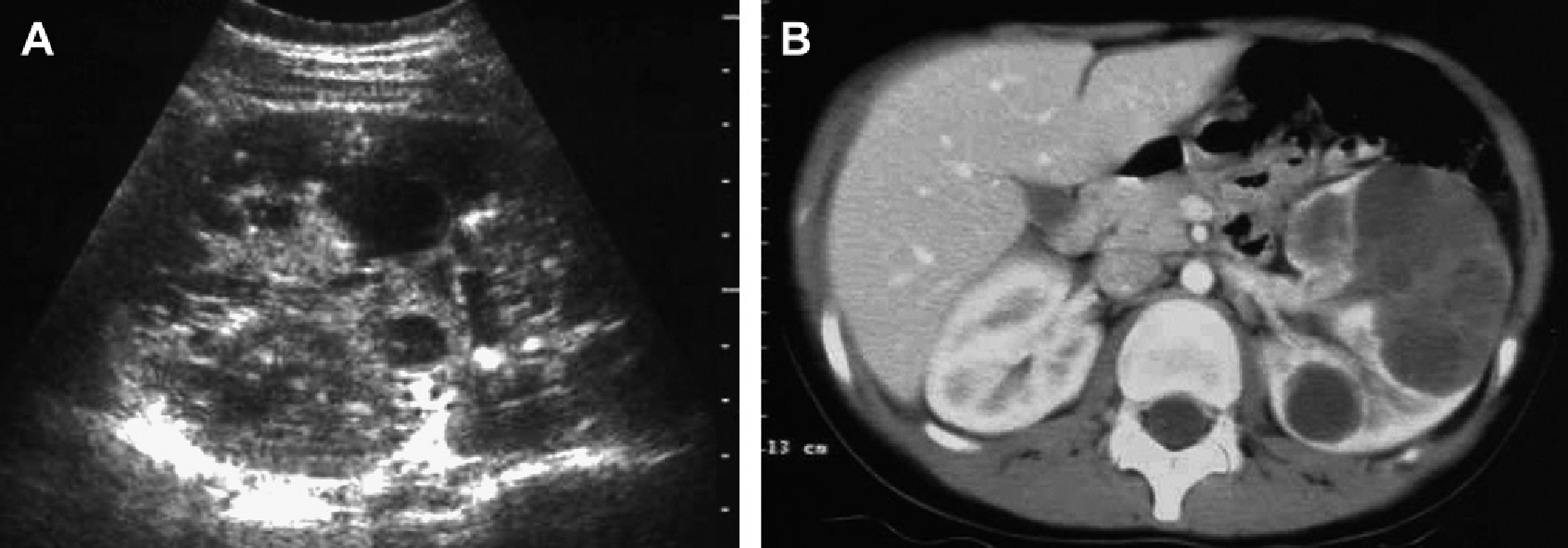
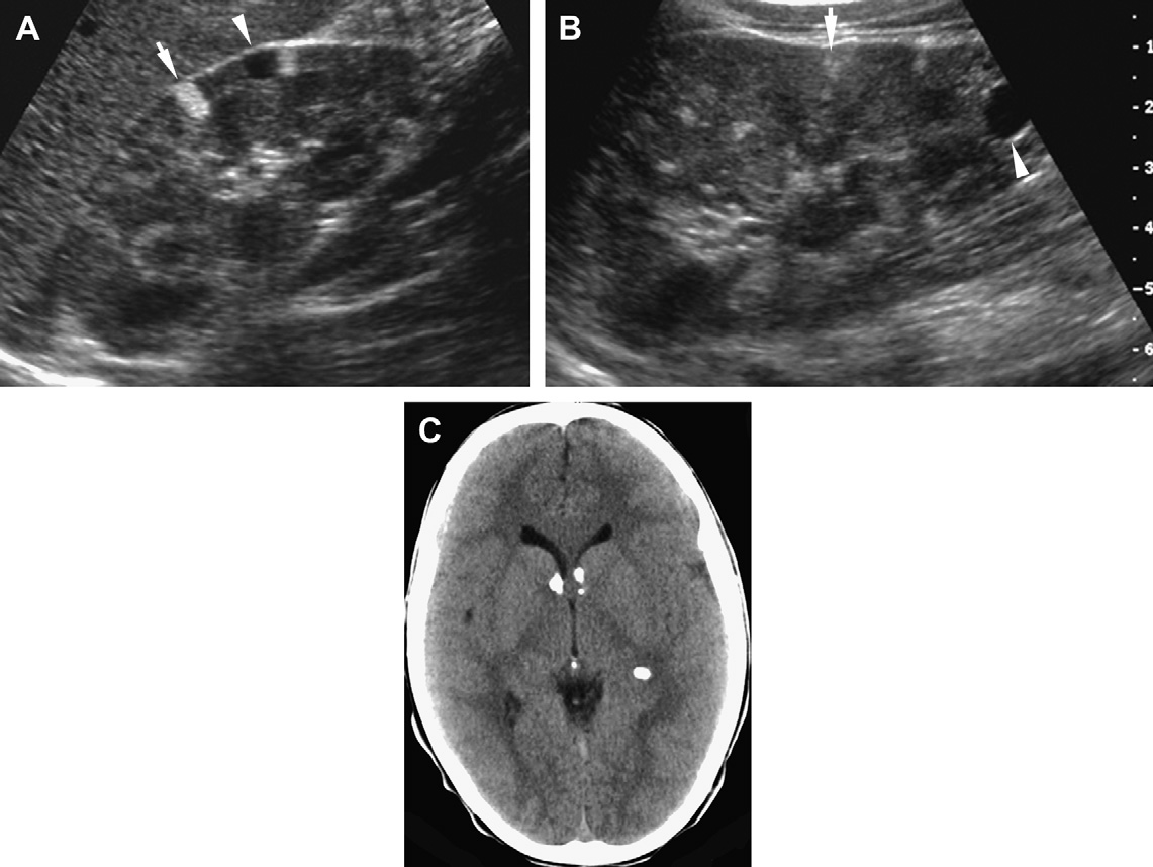
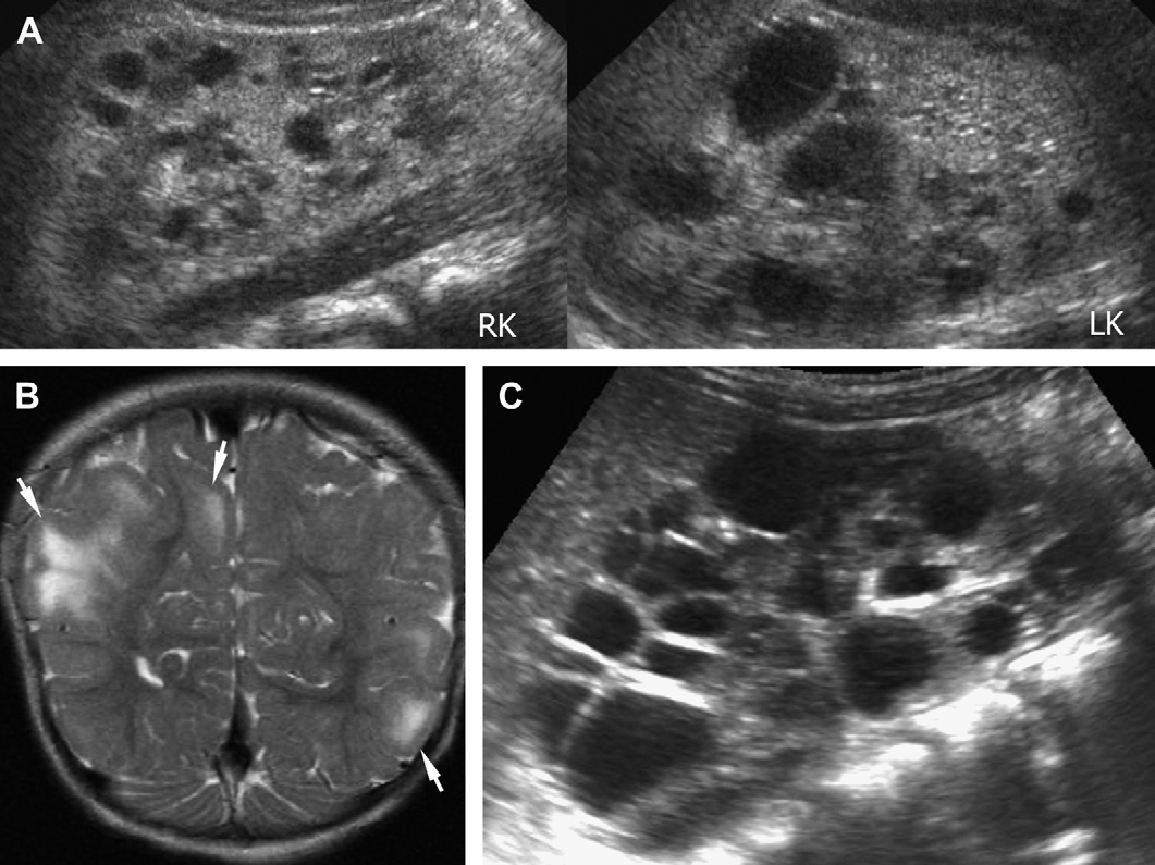
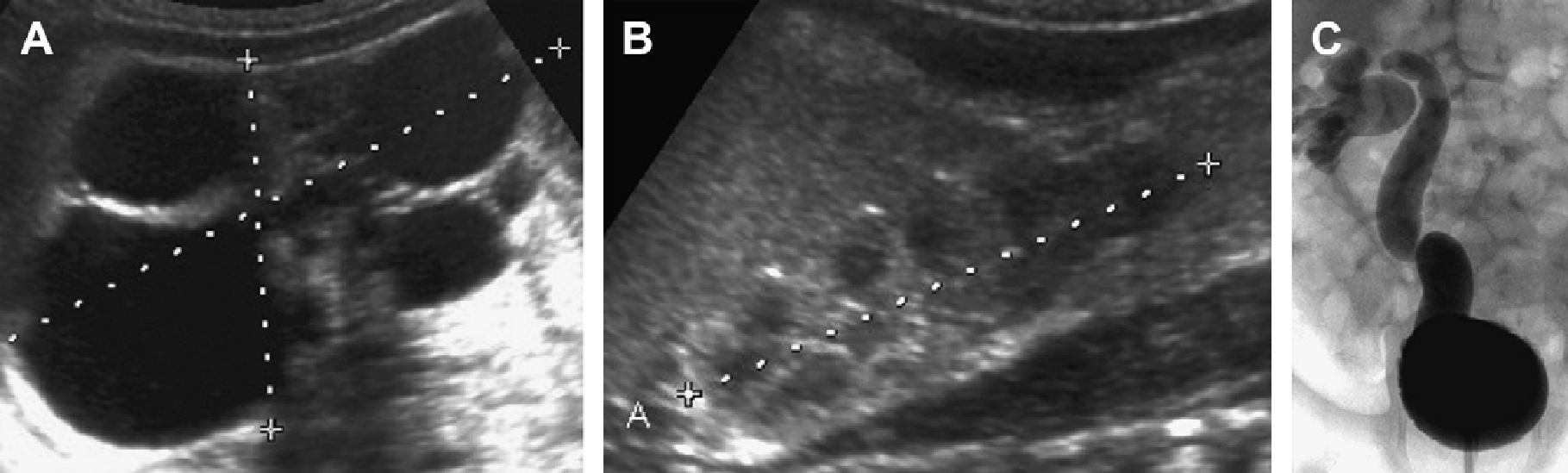
Рис. 11. Туберозный склероз. Восьмилетний мальчик с поражениями кожи. Ультрасонограмма почек показывает наличие ангиолипом (стрелки) и кист (наконечник стрелки) в коре правой почки (А) и мозгового вещества в нижней части левой почки (В). (C) КТ головного мозга показывает кальцинированные субэпендимальные узелки, классические для туберозного склероза.
Рис. 12. АДПП. Почечные нарушения были распознаны на дородовой ультрасонограмме (не показана). (A) Ультрасонограмма почек на день 1 показывает правую почку (курсоры) размером 6 см; кора – гиперэхогенная, но кортико-медуллярная дифференциация сохранена (В). Поперечная сонограмма правой почки через 6 месяцев показывает многочисленные мелкие кисты (наконечники стрелки). (С) Ультрасонограмма с высоким разрешением в возрасте 1 года демонстрирует кист малых размеров с кортикальной и медуллярной локализацией.
АРПП
Распространенность
Распространенность АРПП по данным большинства литературы находится в пределах 1 на 20,000 живорожденных.
Генетика
Патология наследуется по аутосомно-рецессивному типу, АРПП может встречаться у родных братьев и сестер (25% потомства родителей-носителей), но не встречается у родителей. АРПП вызывается мутациями в гене pKD1 (ген поликистоза почек и печени), который расположен на хромосоме 6p.
PKD1 мутации также являются причиной развития несиндромального врожденного фиброза печени и синдрома Кароли. Как полицистины при АДПП, белок АРПП — фиброцистин, локализуется в первичной ресничке почечных канальцев.
Патология
АРПП поражает почки и печень, со специфическим гистологическим проявлением обоих органов мишеней: кистозная дилатация почечных канальцев; желчная дисгенезия и фиброз печени. Как правило, фенотип АРПП в почке и печени изменяется обратно пропорционально. Форма с тяжелым поражением почек является более распространенной и проявляется во период новорожденности. И наоборот, форма с более серьезной печеночной недостаточностью и менее тяжелым поражением почек встречается реже, и обычно проявляется позднее в младенчестве или детстве. При перинатально-неонатальной форме АРПП, почки значительно и симметрично увеличены. Расширение почек вызвано фузиформной дилатацией всех собирательных трубочек в мозговом веществе и в коре.
При более позднем проявлении АРПП (врожденный фиброз печени), поражение почек включает в себя эктазию медуллярных протоков с минимальным увеличением почек. Диффузные поражения печени определяются в портальном пространстве: увеличенные, фиброзные портальные зоны; пролиферация и эктазия желчных протоков и гипоплазия ветвей портальных вен.
Иногда, поражение печени является изолированным (болезнь Кароли). Болезнь Кароли чрезвычайно редко встречается в педиатрической возрастной группе.
Клинические и патогенетические особенности
При наиболее тяжелой перинатальной форме, значительно увеличенные почки внутриутробно могут привести к маловодию, легочной гипоплазии или синдрому Поттера. Перинатальное выживание зависит, главным образом, от степени легочной гипоплазии. Примерно 30% новорожденных с почечной предоминантной АРПП умирают вскоре после рождения. У пациентов, которые переживают неонатальный период, наблюдается системная артериальная гипертензия примерно в 80% случаев; прогрессивное нарушение функции почек приводит к необходимости в трансплантации почек в разном возрасте. Как и у детей с АРПП, осложнения, связанные с поражением печени, являются более существенными.
Врожденный фиброз печени может привести к портальной гипертензии, а также к билиарному сепсису. Холангит (лихорадка неясного генеза) может быть первоначальным проявлением у некоторых пациентов с АРПП. Печеночно-клеточная функция редко нарушается. Почки в при преимущественном поражении печени при АРПП могут быть нормальными или слегка увеличенными, а также могут иметь признаки эктазии медуллярных протоков различной степени или макрокистозное поражение.
Последние серии исследований показали, что прогноз АРПП для детей, которые выживают в неонатальном период и в первые месяцы жизни, не так печальны, как считается классически.
Сонографические особенности
Сонографические модели АРПП достаточно вариабельны, но имеют характерные особенности в большинстве случаев, особенно когда определяются признаки поражения одновременно в почках и печени (Рис. 18-28). Датчики с высокой разрешающей способностью в данной ситуации просто необходимы.
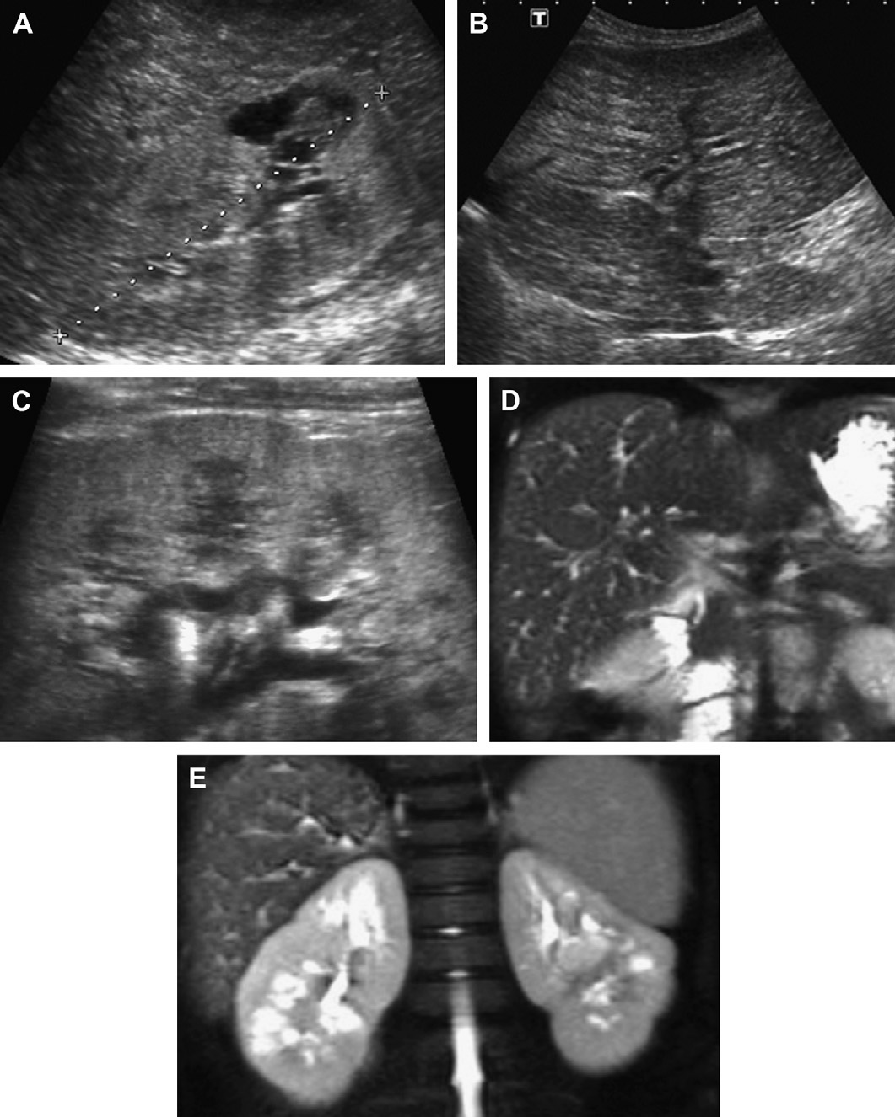
Рис. 13. АДПП. Случай описывает аномальные фетальные почки. (А) Акушерская ультрасонограмма на 34 неделе гестации показывает эхогенную кору в почке с сохраненной корково-медуллярной дифференциацией. (B) Ультрасонограмма почек матери выявила ранее неизвестный АДПП. (C) Ультрасонограмма почек новорожденного показывает эхогенную почку (курсоры), длиной 57-мм с отчётливым мозговым слоем. (D) Продольная ультрасонограмма в 3 года показывает характерные черты АДПП, которые присутствуют в обеих почках.
Рис. 14. АДПП с преобладанием раннего вовлечения медуллярной зоны в патологический процесс. Соответствующий семейный анамнез отсутствует. (А) Ультрасонограмма, которая выполнена в 5-месячном возрасте в связи с инфекцией мочевыводящих путей, показывает кисты в пределах медуллярной зоны. (B) КТ с контрастным усилением демонстрирует те же гиподенсивные очаги медуллярной зоны. Хирургическая биопсия правой почки доказала АДПП. (C) Ультрасонограмма при динамическом наблюдении в течении 3-х лет показывает, что множественные кисты увеличились в пределах пирамид медуллярной зоны (длина правой почки = 11 см).
Рис. 15. АДПП с медленным прогрессированием при последовательном исследовании. (А) Ультрасонограмма новорожденного показывает слегка увеличенную почку с эхогенной корой и гипоэхогенным мозговым веществом. (B) Последующее исследование в 15-летнем возрасте показывает слабые изменения проявлений АДПП в обеих почках.
Рис. 16. АДПП 15-летнего пациента. (А) Ультрасонограмма почек показывает кисты в корковом и мозговом веществе правой почки. (В) Изображение в левом верхнем квадранте показывает одиночную кисту нижнего полюса селезенки (курсоров), наряду с кистами в левой почке.
Рис. 17. АДПП 12-летнего пациента. (A) Продольная ультрасонограмма левой почки показывает множественные кисты. (B) Одиночная 8-мм киста (наконечник стрелы) определяется в ткани поджелудочной железы.
Особенности почек при АРПП
Внутриутробно и при рождения наблюдаются: выраженная двусторонняя нефромегалия с диффузной гиперэхогенностью коркового и мозгового вещества, утрата кортико-медуллярной дифференциации, нечеткая визуализация системы собирательных канальцев, при сохранных контурах почки. У больных, которые выживают, ультрасонограмма показывает, сокращение почечной длины с течением времени.
Умеренная двусторонняя нефромегалия с гипоэхогенным наружным кортикальным ободком, сохраненная кортико-медуллярная дифференциация, медуллярные макрокисты, эхогенные, не дающие тени, точки или очаги в медуллярной зоне, обычно определяются у детей и подростков. Обе эхографические модели почек при АРПП (огромные яркие почки, псевдомедуллярный нефрокальциноз в умеренно увеличенных почках) высокоспецифические признаки для постановки диагноза. Эти две модели могут быть диагностированы в разные периоды жизни у одного и того же больного.
Особенности печени при АРПП
Гепатомегалия с преобладанием левой доли, увеличенная эхогенность печени (перипортальное утолщение), желчные кисты или фокальная дилатации являются сонографическими признаками врожденного фиброза печени. Портальная гипертензия, которая является осложнением врожденного фиброза печени, приводит к спленомегалии и развитию венозных коллатералей.
Другие методы визуализации
КТ и МРТ могут быть полезными методами исследования в отдельных случаях при визуализации нефромегалии, кистозной дилатации почечных канальцев ( »исчерченная» структура, медуллярные кисты), гепатоспленомегалии, периферической билиарной дилатации и кист. Из-за риска развития холангит после процедуры, чрескожное или ретроградное контрастирование желчных протоков противопоказано у пациентов с АРПП.
НЕФРОНОФТИЗИС
Распространенность
Нефронофтизис и медуллярная кистозная болезнь имеют одни и те же патологические и клинические особенности. Они отличаются по способу их наследования (аутосомно-рецессивный и аутосомно-доминантный), возрасту возникновения и конечной стадией почечной недостаточности, а также внепочечными проявлениями. Нефронофтизис является достаточно редким патологическим состоянием, которое регистрируется в 1-2 случаях на 100000 живорожденных. На него приходится от 10% до 20% случаев почечной недостаточности в детстве.
Генетика
Нефронофтизис — аутосомно-рецессивное заболевание, является генетически неоднородным, при этом было идентифицировано восемь причинных генов. NPHP1 генные мутации на хромосоме 2 определяются у 50%- 80% пациентов. Сообщается о мутациях более чем одного гена. Предполагается также, что 15% новых мутаций происходят в нефронофтизис — медуллярном кистозном комплексе. Гены NPHP кодируют нефроцистины, которые локализуется в первичных ресничках почечных канальцев эпителиальных клеток, а также в фоторецепторных ресничках (что объясняет ассоциацию нефронофтизиса с пигментной ретинопатией).
Патогенез
Нефронофтизис характеризуется хроническим диффузным тубулоинтерстициальным нефритом, который прогрессирует до фиброза и терминальной почечной недостаточности. Небольшие кисты в зоне кортико-медуллярного соустья или в пределах мозгового вещества становятся видимым на поздней стадии развития патологического процесса. Эти кисты возникают из дистальных извитых канальцев и собирательных трубочек. Трубчатые базальные мембраны, как правило, утолщены, что характерно для ювенильной и подростковой форм нефронофтизиса.
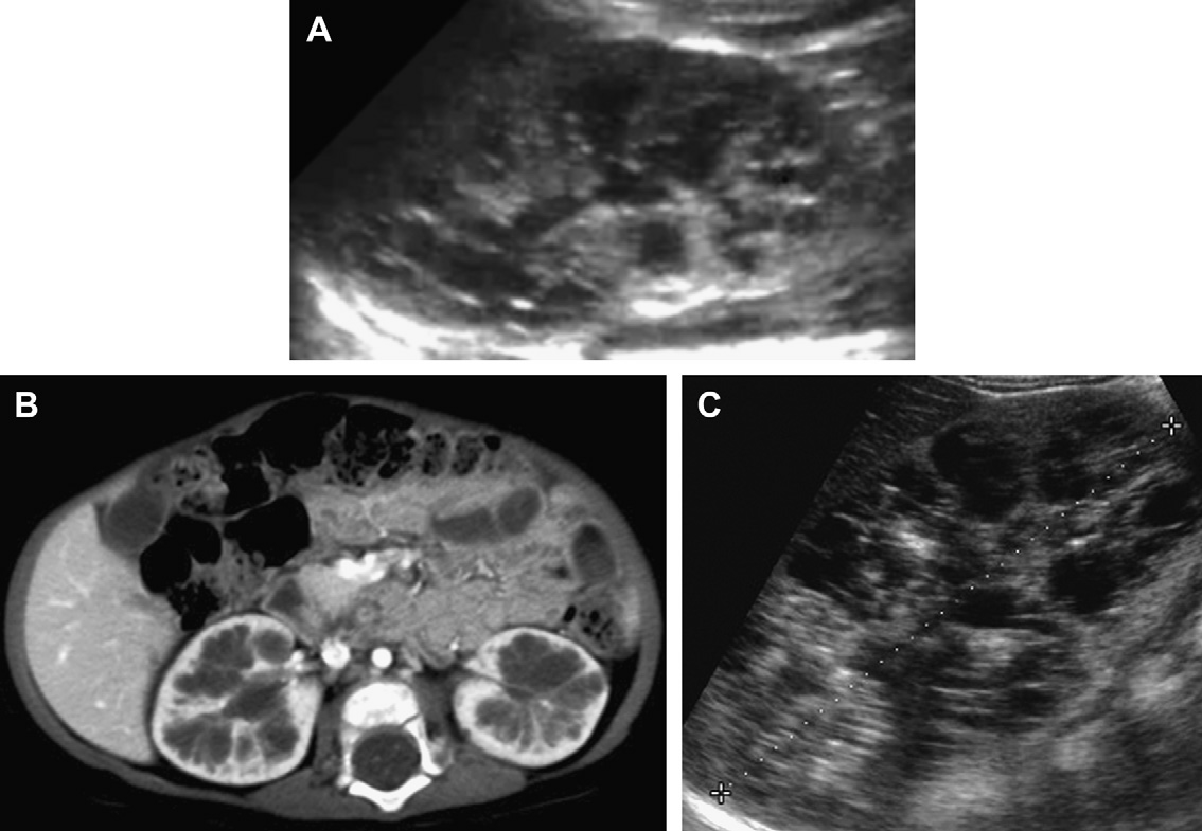
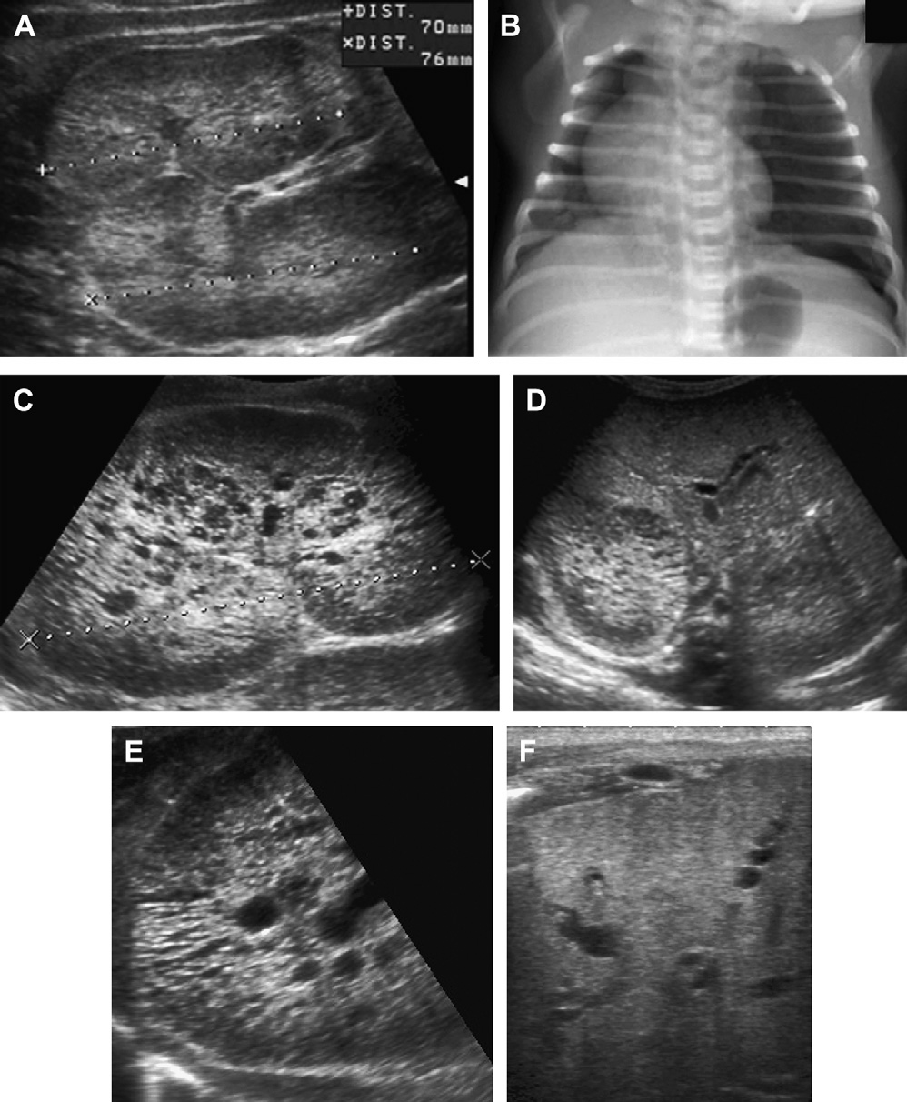
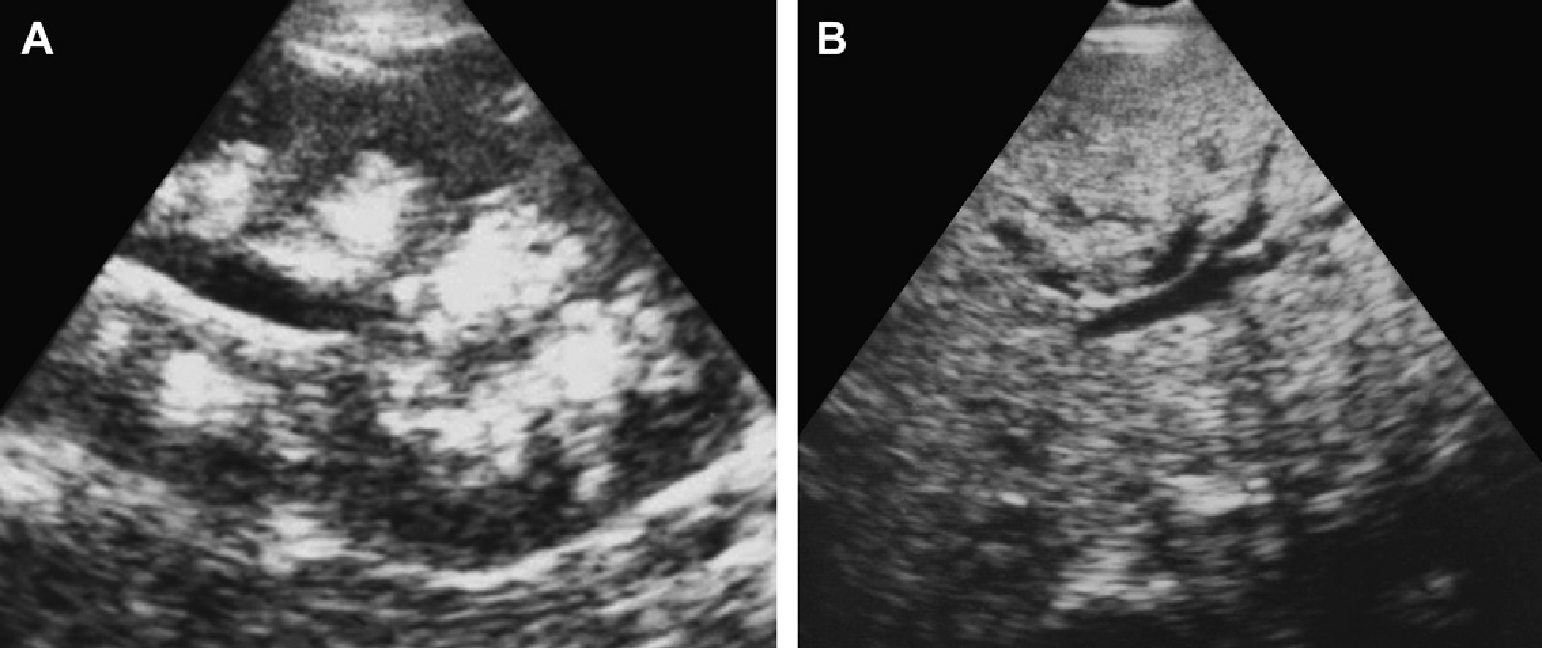
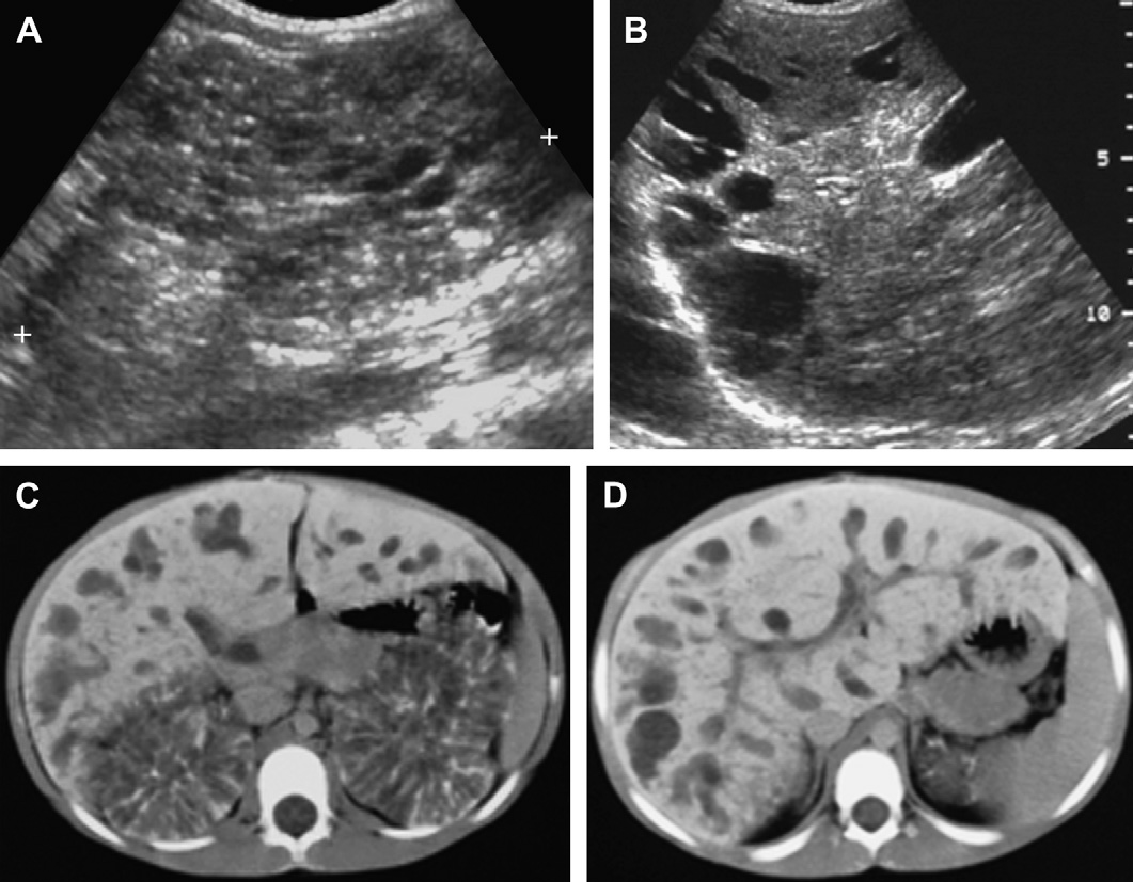
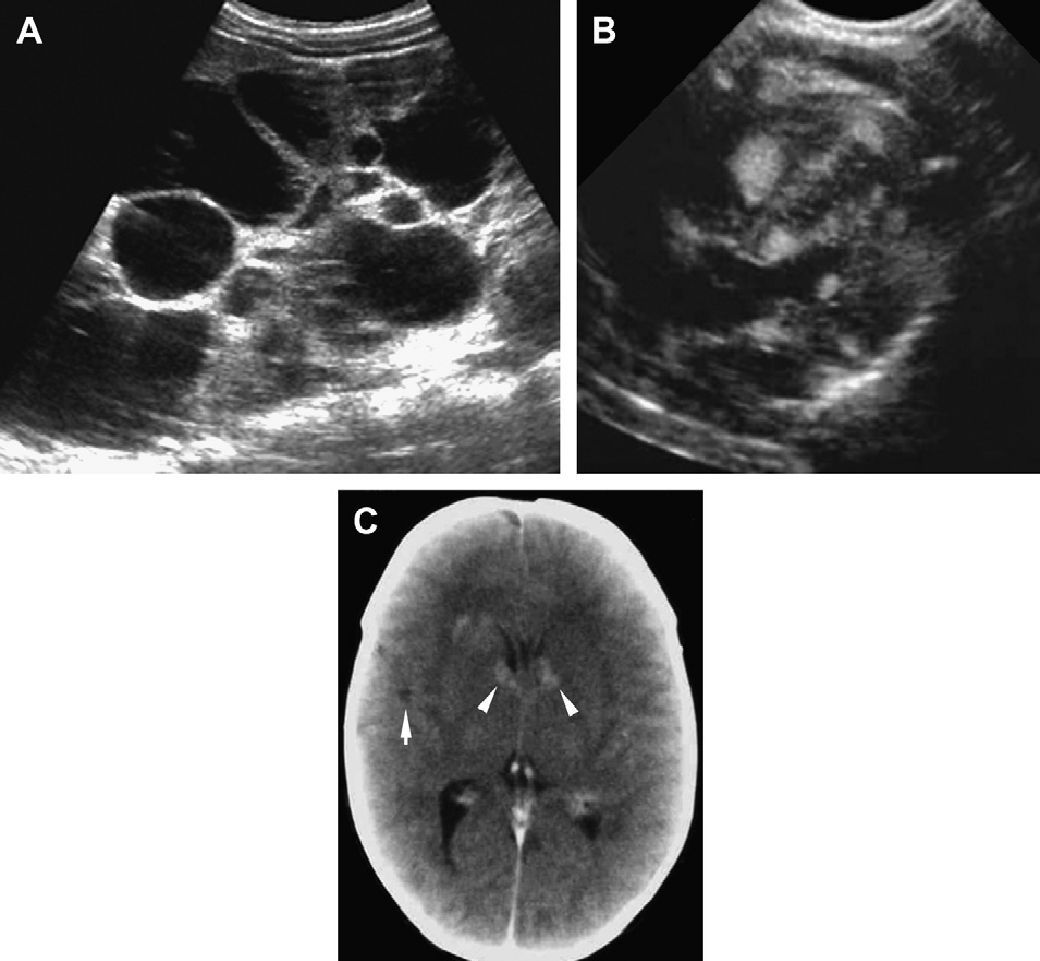
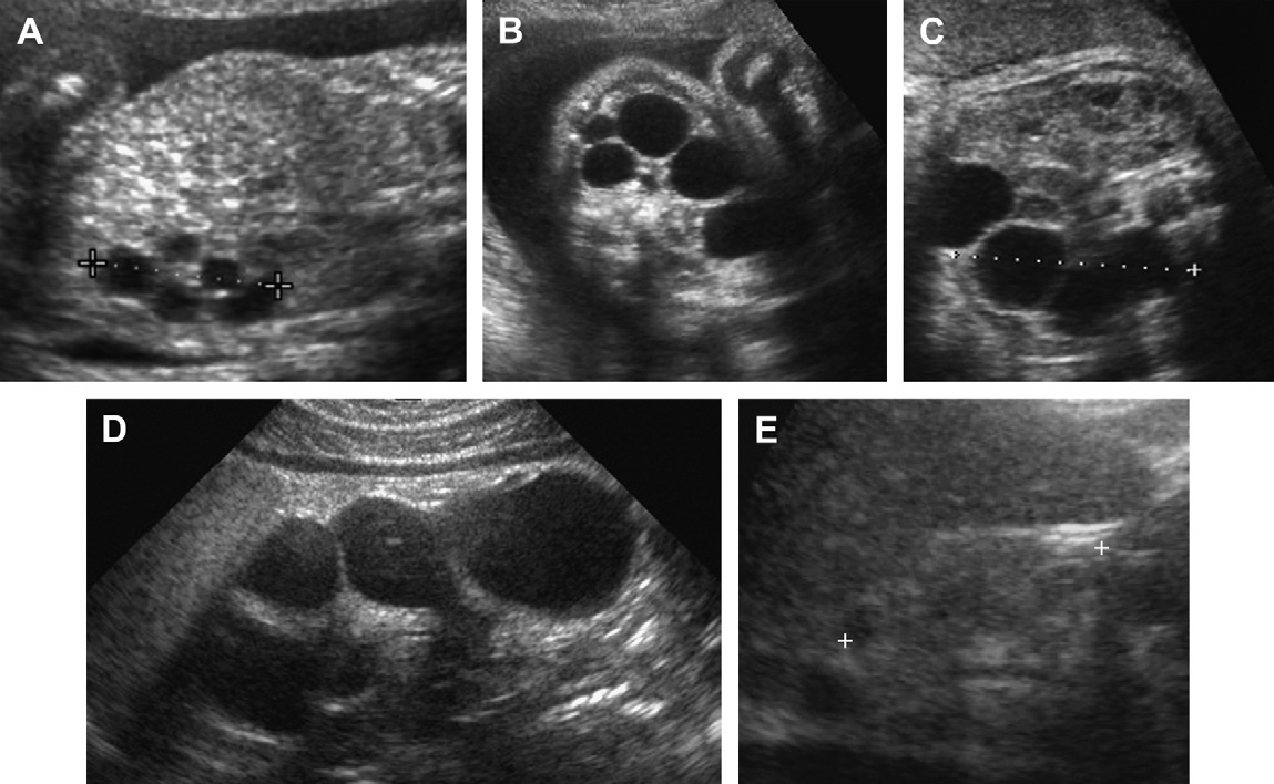
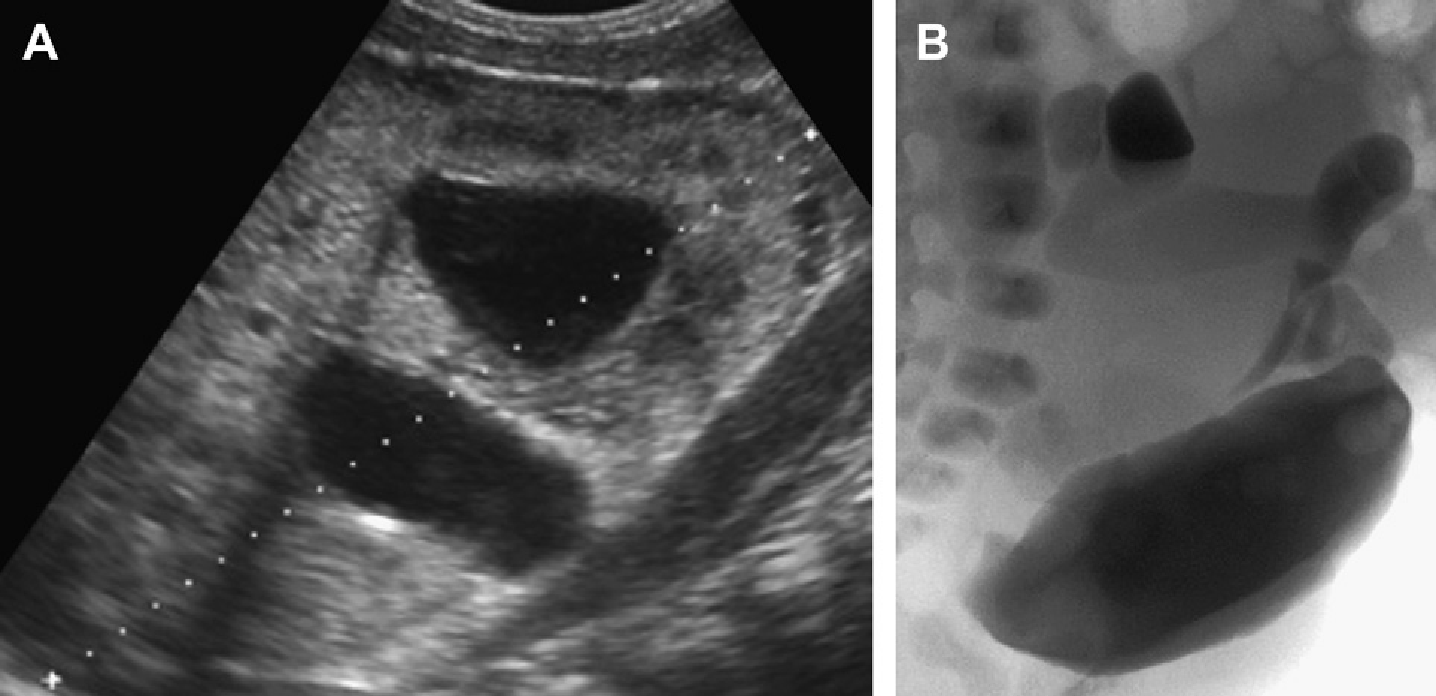
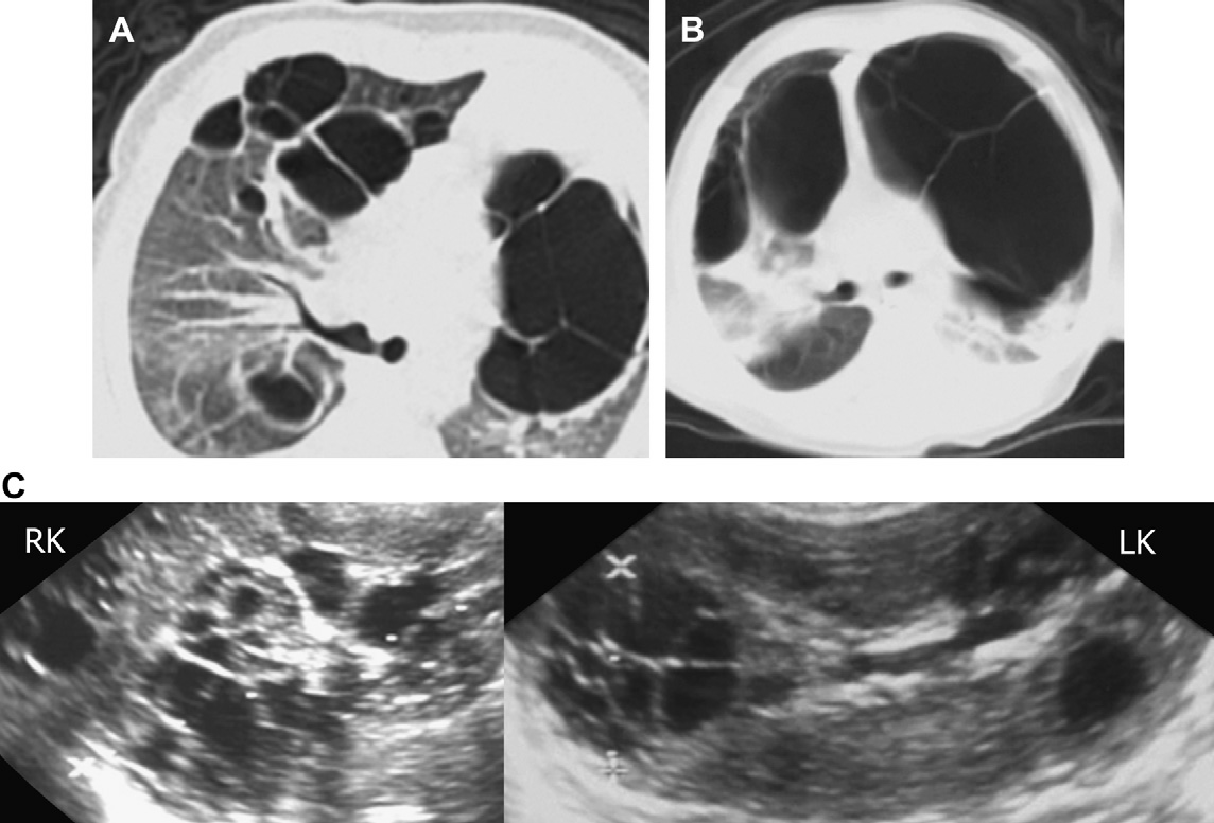
Рис. 18. АРПП, неонатальная форма. (А) Акушерская ультрасонограмма на 30 неделе гестации показывает признаки двусторонней нефромегалии. Отмечено также маловодие и малые размеры грудной клетки плода. (B) Рентгенограмма при рождении показывает двусторонний пневмоторакс и базальную легочную гипоплазию. (C) Продольная ультрасонограмма правой почки при рождении показывает заметно увеличенную почку (до 9 см) с диффузной трубчатой дилатацией в корковом и мозговом веществе. (D) Поперечная ультрасонограмма показывает эхогенную правую почку и ассоциированную билиарную эктазию. (Е) Ультрасонограмма почки с высоким разрешением показывает множественные расширенные канальцы почек и медуллярные кисты. (F) Ультрасонограмма печени с высоким разрешением показывает тубулярную эктазию и небольшие паренхиматозные кисты. Несмотря на агрессивную терапию, пациент умер в возрасте 5 недель.
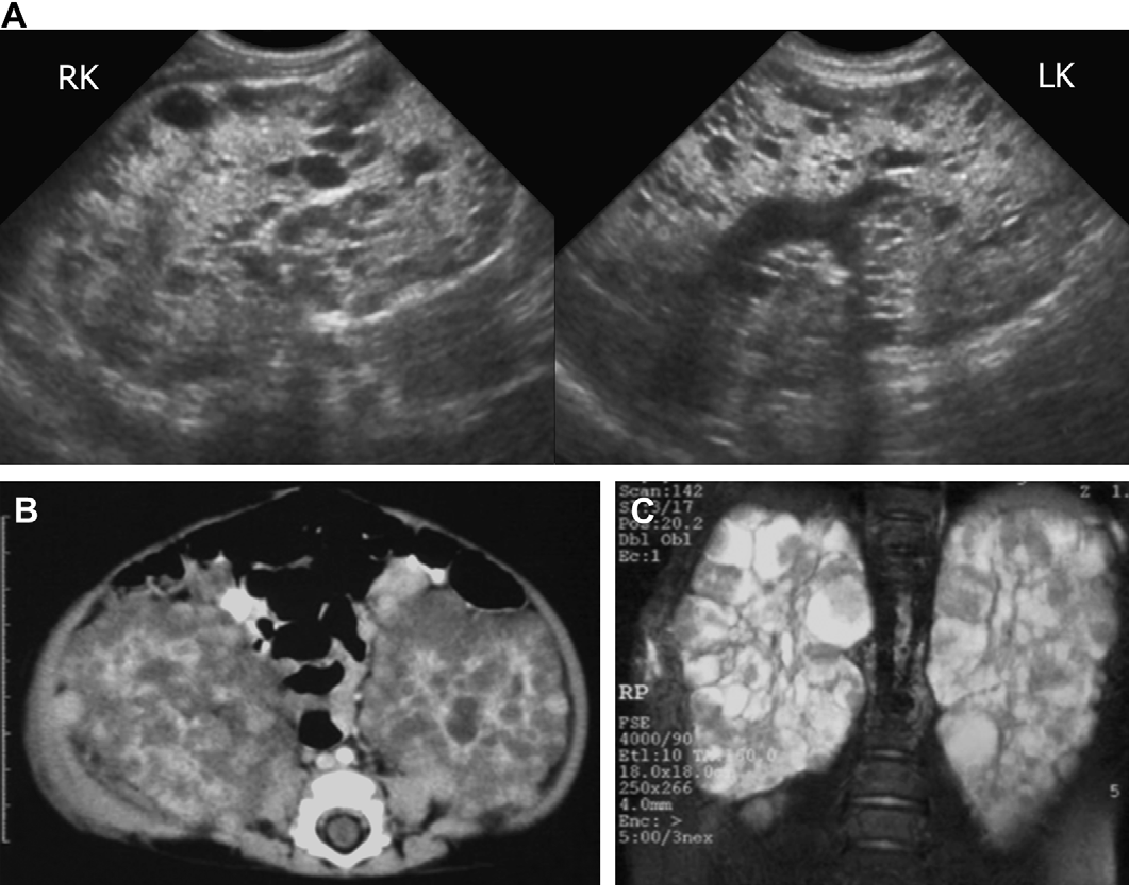
Рис. 19. АРПП, неонатальная форма, ультрасонография в динамике. (А) Продольная и поперечная ультрасонограмма почек на 2-й день жизни показывает двустороннюю нефромегалию с гиперэхогенностью и медуллярными кистами. (В) Печень умеренно эхогенная и содержит небольшие кисты. (C) В 6 лет, ультрасонограмма показывает увеличенные почки (19 см в длину) с бесчисленными крошечными кистами и утратой корково-медуллярной дифференциации. (D) Ассоциированная билиарная дисгенезия характерна для АРПП.
Рис. 20. АРПП, неонатальная форма, ультрасонография в динамике. (А) Продольная и поперечная ультрасонограмма правой почки в 1,5 года показывает увеличенную почку (12 см) с медуллярной кистозной дилятацией и эхогенными точками. (В) КТ с контрастированием для сравнения проведена в том же возрасте. (C) Продольная ультрасонограмма почек в возрасте 8 лет выявила, что медуллярные макрокисты стали более выразительными на фоне 16-сантиметровой почки.
Рис. 21. АРПП, изменение структуры во время беременности. (А) Акушерская ультрасонограмма на 30 неделе гестации показывает, что обе почки значительно расширены и гиперэхогенные. (B) Акушерская ультрасонограмма на 36 неделе гестации у того же пациента. В настоящее время определяются доказательства периферического гипоэхогенного края с отчетливой медуллярной гиперэхогенностью.
Рис. 22. АРПП, ультрасонограмма в третьем триместре. Обе почки имеют размер 8 см и периферический гипоэхогенный ободок, который окружает гиперэхогенную паренхиму.
Рис. 23. Раннее тяжелой фетальный АРПП. Акушерская ультрасонограмма на 19 неделе гестации показывает большие недифференцированные почки, которые заполняют более чем 50% живота плода. Родители избрали прерывание беременности. Патология согласуется с АРПП.
Рис. 24. АРПП, медуллярный образец у 2-летней девочки. (А) Ультрасонограмма почек показывает выразительно гиперэхогенное мозговое вещество (псевдонефрокальциноз) в умеренно увеличенной почке. (B) Гиперэхогенная печень с билиарной эктазией.
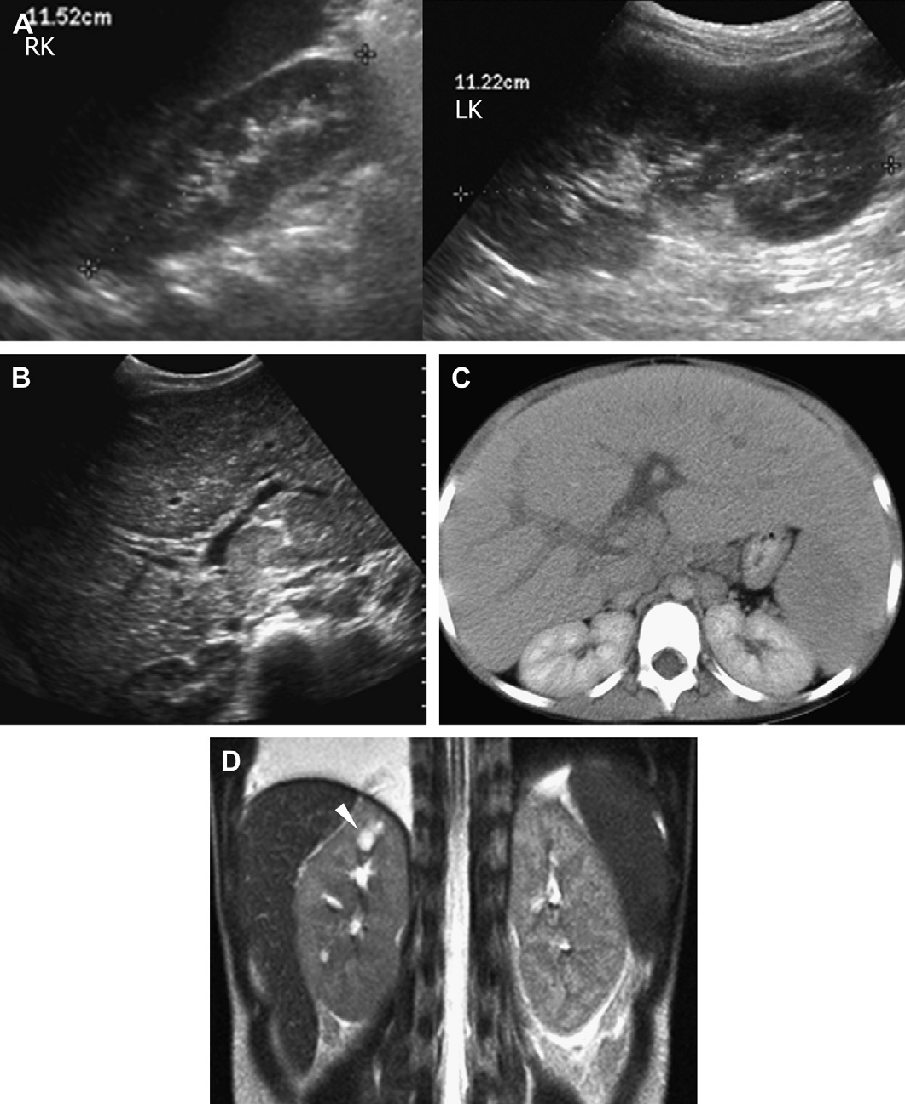
Рис. 25. АРПП, исследование 2-летнего пациента по поводу лихорадки неизвестного происхождения. Различные методы визуализации (ультрасонография, КТ, МРТ) показывают сочетанное почечное и печеночное поражения АРПП. При биопсии печени выявлена кишечная палочка. (A) Продольная ультрасонограмма правой почки показывает удлиненную эхогенную почку. (B) Ультрасонограмма печени показывает диффузно эхогенную и крупнозернистую паренхиму с билиарной эктазией. (С) Ультрасонограмма почки с высоким разрешением показывает многочисленные мелкие медуллярные кисты. (D) Контрастное КТ показывает печеночную билиарную эктазию и слабое усиление почечной коры. (Е) Коронарная T2-взвешенная МРТ показывает отчетливую эктазию билиарной системы. (F) Коронарная T2-взвешенная МРТ с контрастным усилением показывает множественные малые медуллярные почечные кисты и нарушение архитектоники.
Рис. 26. АРПП, пациент в возрасте 18 месяцев с лихорадкой неясного генеза продолжительностью несколько недель. При биопсии печени выявлена кишечная палочка. (A) Продольная ультрасонограмма правой почки показывает эхогенную почку с плохой кортико-медуллярной дифференциацией и кисты коркового и мозгового вещества нижнего полюса. (B) Ультрасонограмма печени показывает диффузную эхогенную и крупнозернистую паренхиму с билиарной эктазией. (С) Ультрасонограмма почки с высоким разрешением показывает тонкие медуллярные кистозные изменения. (D) Коронарная T2-взвешенная МРТ показывает незначительную эктазию билиарной системы. (Е) Коронарная T2-взвешенная МРТ показывает медуллярные почечные кисты.
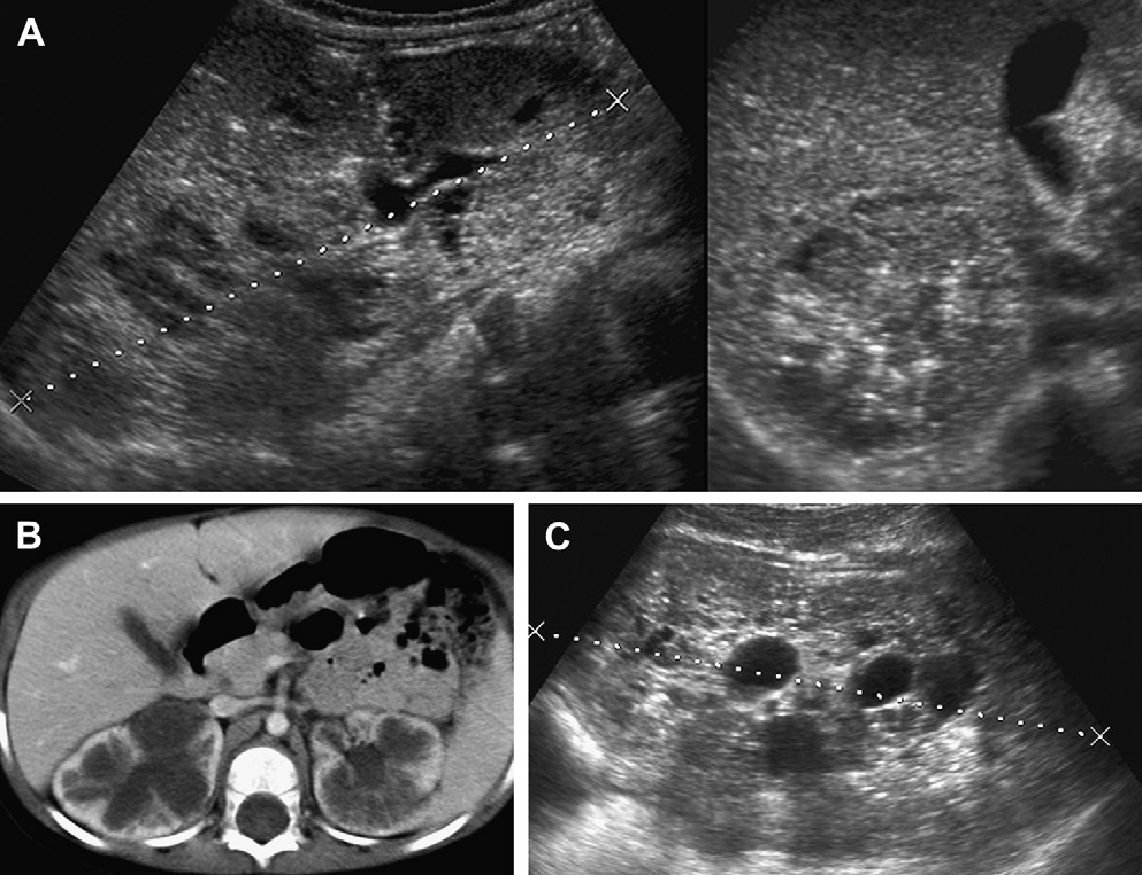
Рис. 27. АРПП, исследование 10-летнего ребенка в связи с общим недомоганием, лихорадкой и диареей после 1-недельного отпуска в Доминиканской Республике. При биопсии печени выявлены сальмонеллы. (А) Ультрасонограмма почек показывает слегка увеличенные почки. Не выявлено не кист, не нарушений эхоструктуры паренхимы. (B) Печень увеличена, гиперэхогенная с минимальной билиарной эктазией. (C) КТ с контрастным усилением показывает увеличение печени и билиарную эктазию; почки без патологии. (D) Коронарное T2-взвешенное МРТ показывает медуллярную кисту (наконечник стрелки) в верхнем полюсе правой почки.
Рис. 28. АРПП; 9-летний пациент с тяжелым поражением обеих почек и печени. (A) Продольная ультрасонограмма увеличенной левой почки (курсоры) показывает кистозные и гиперэхогенные изменения во всей паренхимы. (В) Ультрасонограмма печени показывает билиарную эктазию и периферические билиарные кисты. (C) КТ с контрастным усилением показывает увеличенные почки с исчерченной трубчатой нефрограмой. (D) КТ печени с контрастным усилением показывает билиарные кисты, которые коррелировали с данными ультрасонограммы. Признаков портальной гипертензии не выявлено (обычный размер селезенки).
Клинические особенности и патогенез заболевания
Начало заболевания может не иметь клинических проявлений. Ухудшение тубулярной концентрационной функции вызывает полиурию и полидипсию — обычные симптомы нефронофтизиса. Прогрессирование к терминальной почечной недостаточности происходит в разном возрасте, в зависимости от формы нефронофтизиса. При ювенильной форме нефронофтизиса, как наиболее часто встречающаяся и обусловленная мутациями в NPHP1, полиурия и полидипсия начинаются в 4- 6 летнем возрасте, а терминальная стадия почечной недостаточности развивается к 13 годам (средний возраст). При младенческой и подростковой формах нефронофтизиса, почечная недостаточность развивается от 1 года до 3 лет, и 19 лет, соответственно.
Экстраренальные поражения (офтальмологические, неврологические, скелетные и печеночные) наблюдается в 20% случаев нефронофтизиса, некоторые синдромы имеют признаки нефронофтизиса или связаны с NPHP генной мутацией (вставка 2).
Вставка 2
Синдромы, связанные с мутациями NPHP генов
- Senior-Loken — пигментная ретинопатия
- Cogan — окуломоторная апраксия
- Joubert Тип B — недоразвитие червя мозжечка
- Saldino-Mainzer — конусообразный эпифиз
- Sensenbrenner — краниоэктодермальная дисплазия
- Jeune — короткие ребра
- Rhyns — гипопитуитаризм, пигментная ретинопатия, скелетная дисплазия
- Boichis пролиферация билиарных протоков и фиброз печени
- Alstrom — дистрофия сетчатки, потеря слуха, ожирение, сахарный диабет 2 типа
- Meckel-Gruber — энцефалоцеле, полидактилия, кистозные почки
Медуллярный поликистоз, аутосомно-доминантное состояние, отличается от нефронофтизиса более поздним возрастом возникновения уремии (в зрелом возрасте) и отсутствием экстраренального проявления (кроме подагры).
Сонографические особенности
Ультрасонограмма может быть нормальной на ранних стадиях заболевания (рис. 29-31). Потеря корково-медуллярной дифференциации и гиперэхогенность паренхимы часто наблюдается на фоне почек нормальных размеров. Кисты почек (медуллярной или кортико-медуллярной локализации) становятся видимыми, когда у пациентов развивается терминальная стадия почечной недостаточности. Приблизительно у 25% пациентов не выявляются кисты при гистологическом исследовании или на ультрасонограмма. Наиболее характерная картина на ультрасонограмма при нефронофтизисе до начала диализа — нескольких медуллярных кист в почке, практически нормального размера, с отсутствием дифференциации (что не характерно в терминальной стадии почечной патологии).
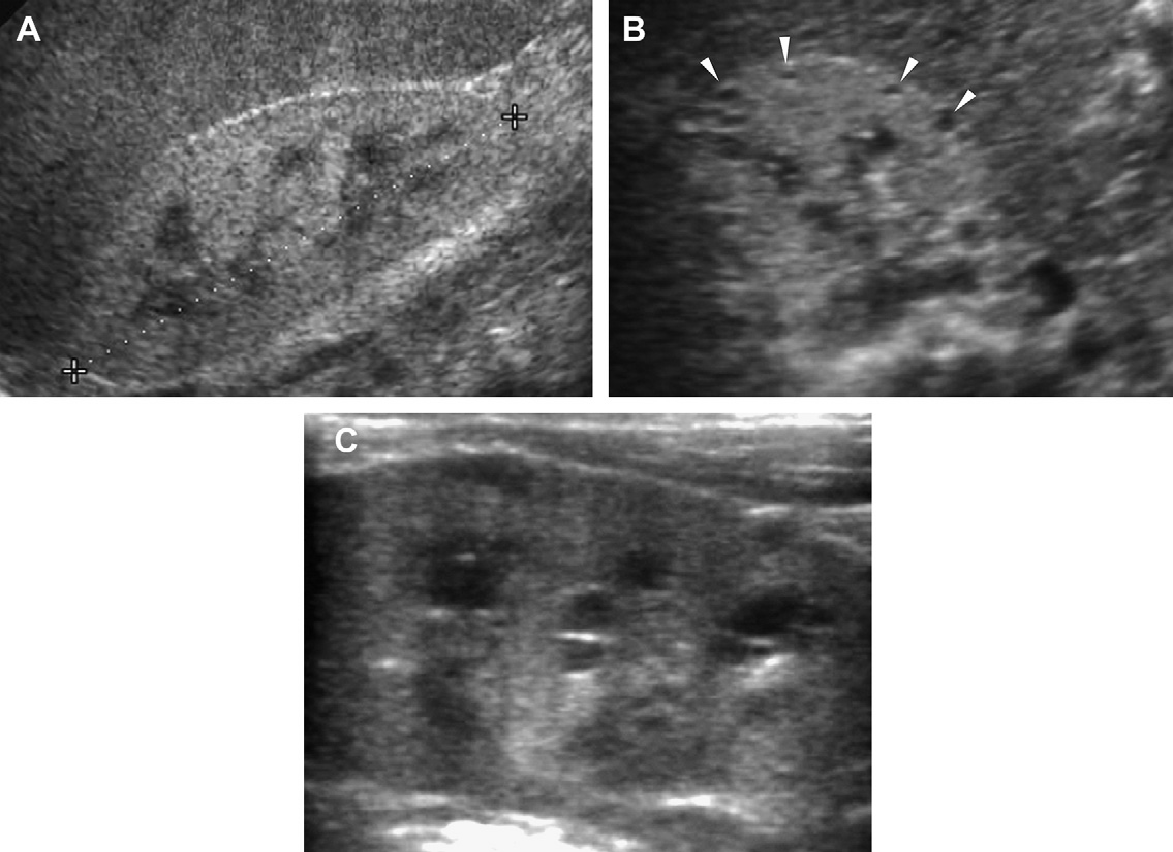
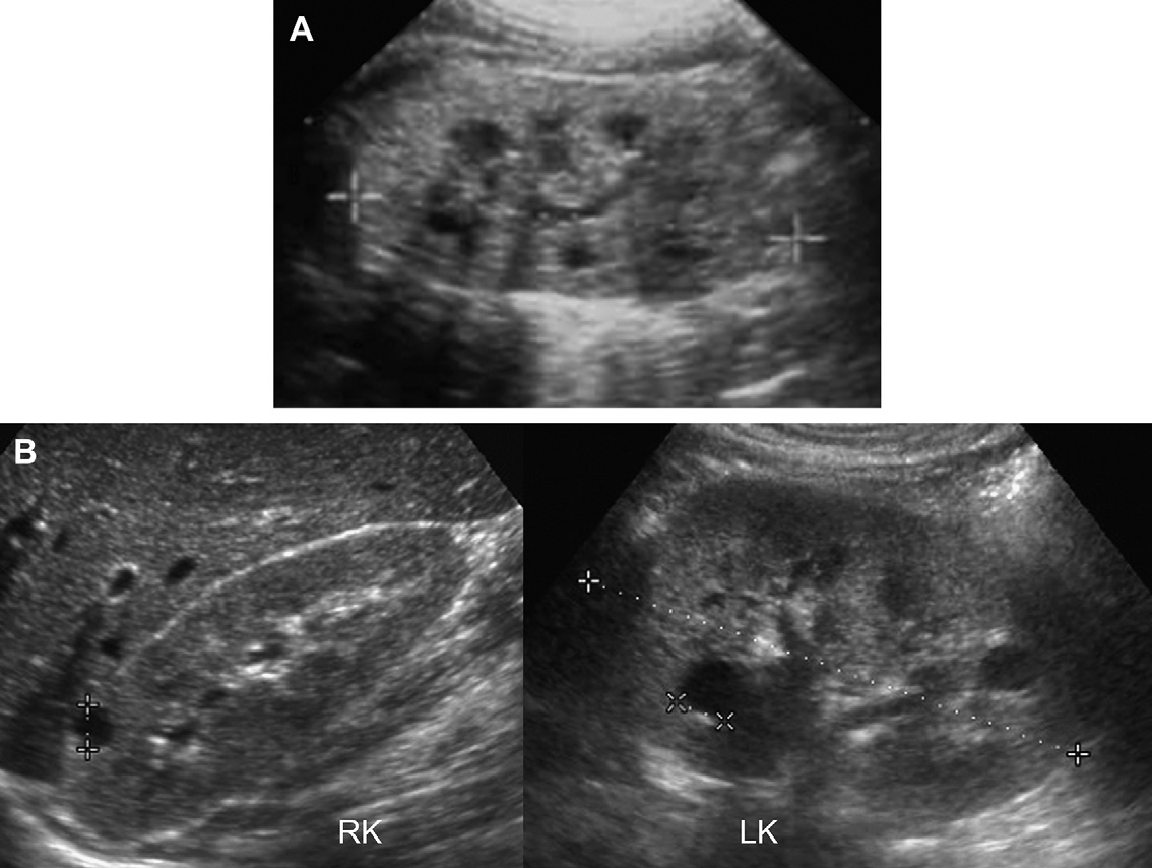
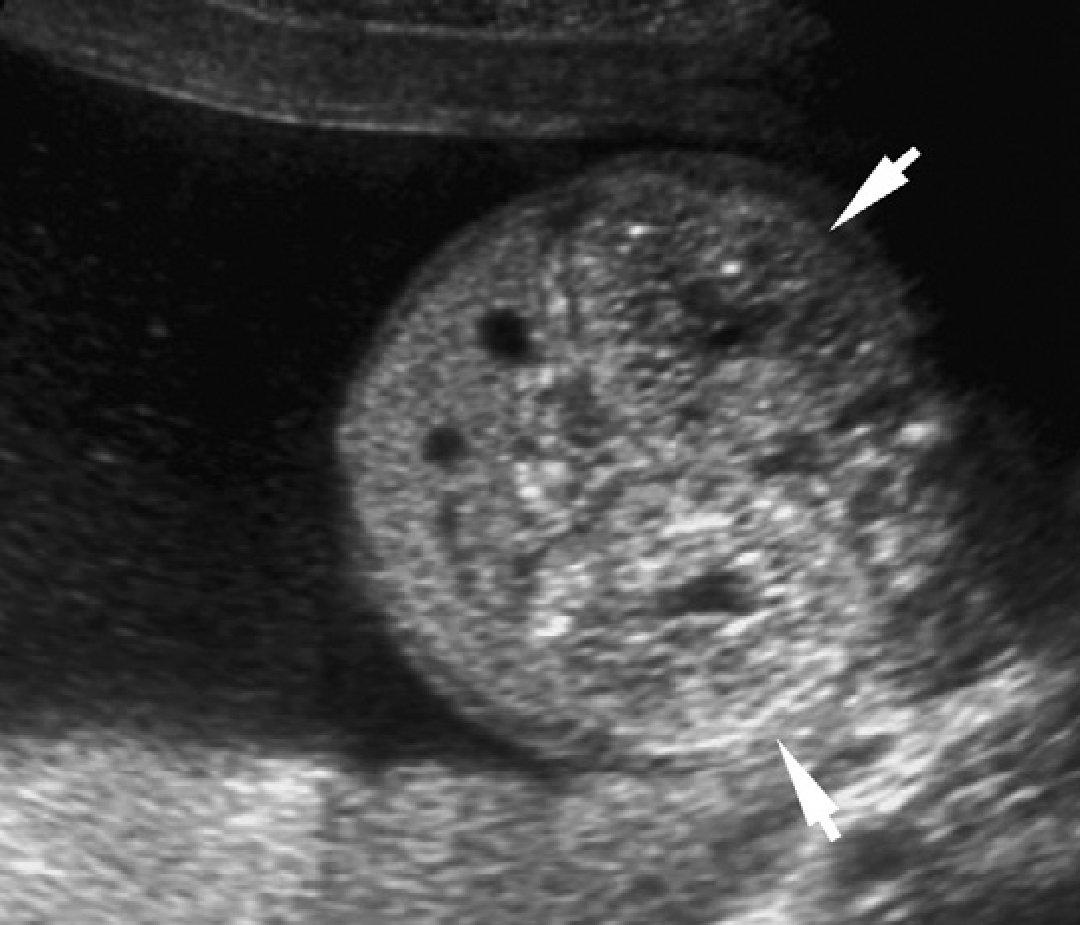
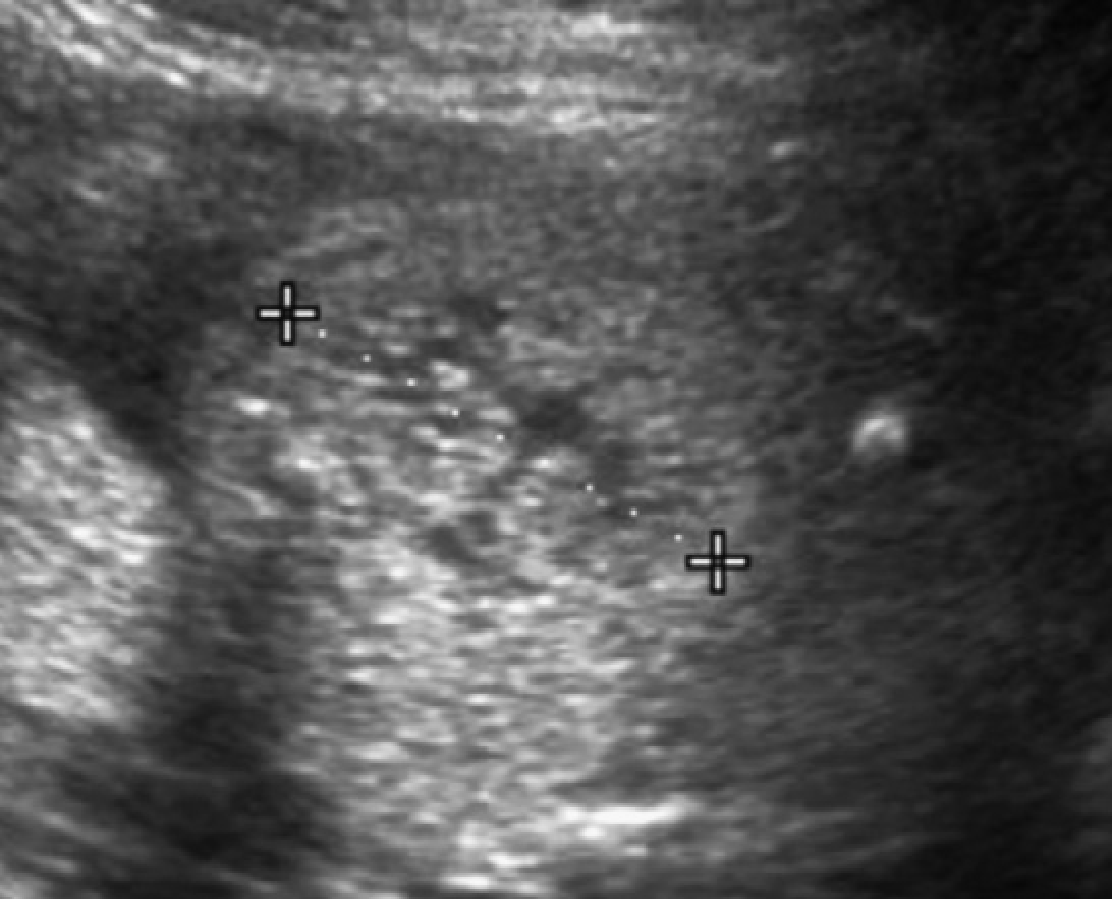
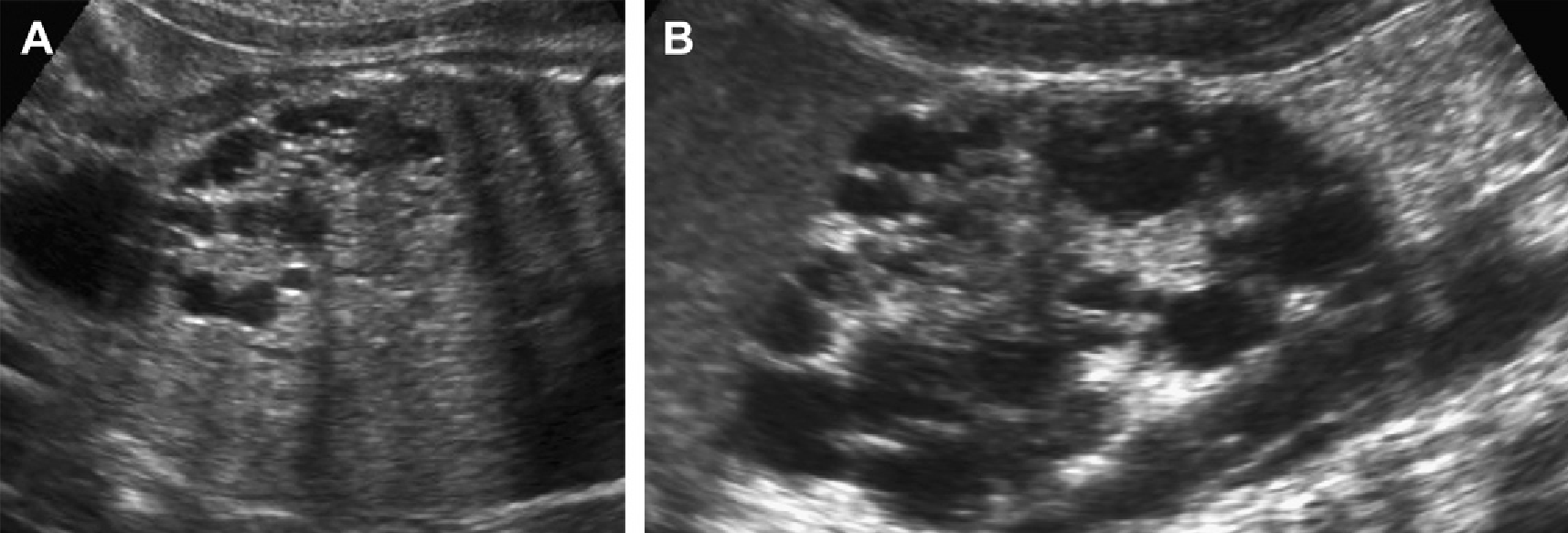
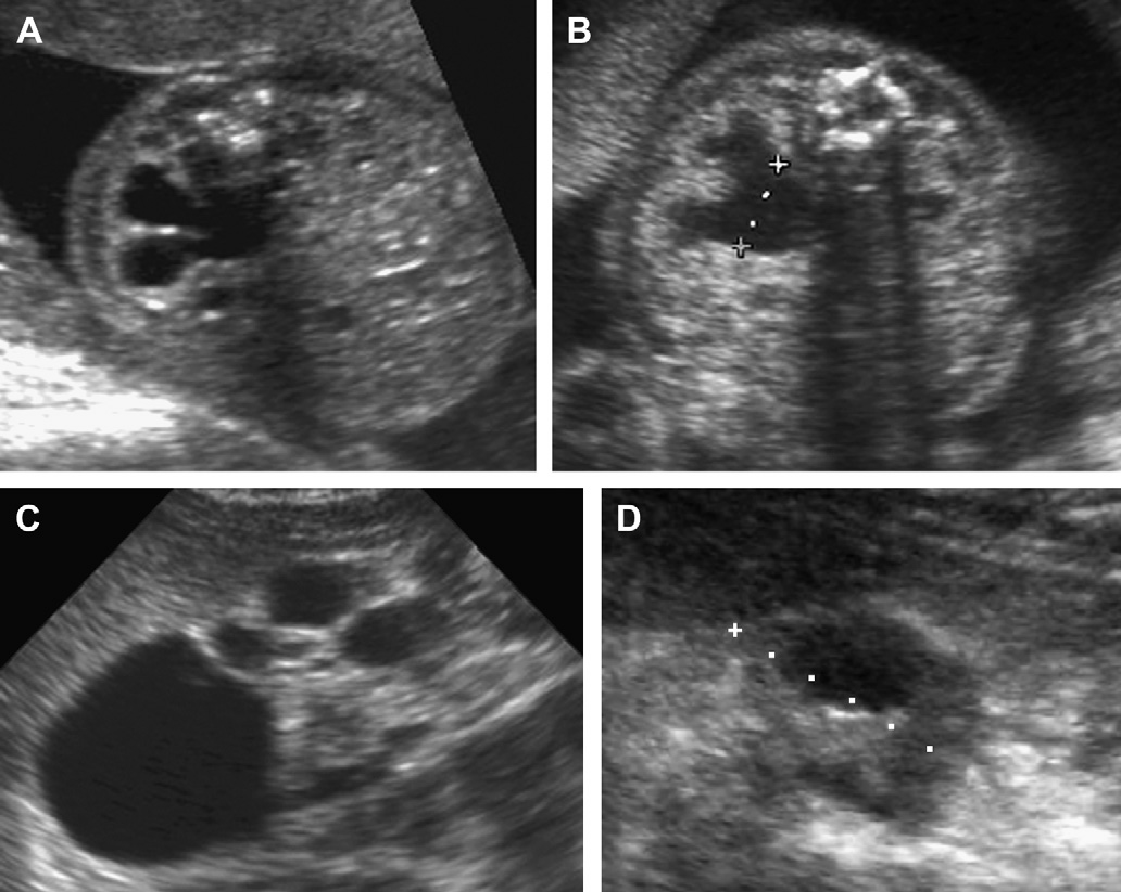
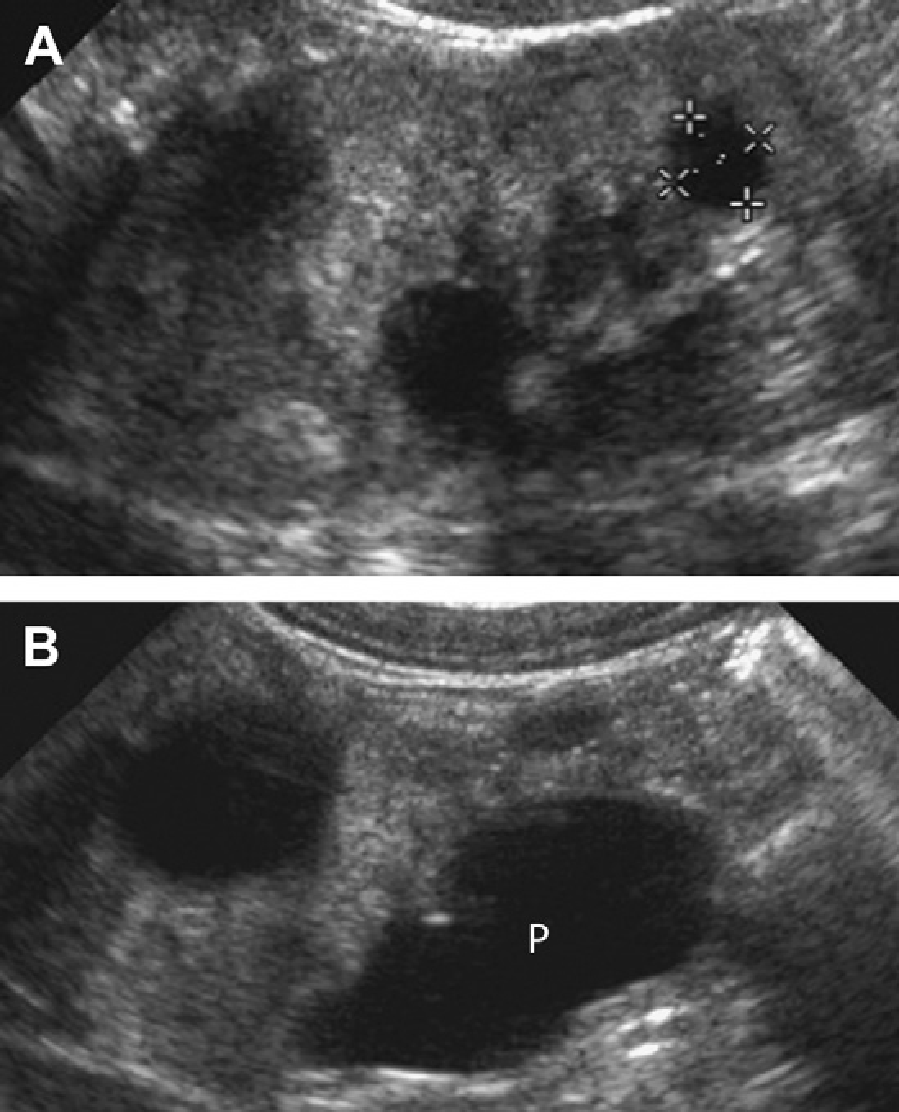
Рис. 29. Нефронофтизис, синдром Cogan у 12-летнего пациента с хронической почечной недостаточностью. (A) Продольная ультрасонограмма показывает правую почку (курсоры) размером 9,4 см, с полным отсутствием корково-медуллярной дифференциации и гиперэхогенной корой. (В) Поперечное изображение правой почки показывает небольшую кисту в зоне кортико-медуллярного перехода. (C) Продольная ультрасонограмма левой почки также показывает медуллярную кисту (наконечники стрелки).
Рис. 30. Нефронофтизис; синдром Senior-Loken у 12-летнего пациента в терминальной стадии почечной недостаточности. (A) Продольная ультрасонограмма показывает правую почку (курсоры) размером 8 см, с утратой корково-медуллярной дифференциации. (B) Единичная обособленная медуллярная киста (курсоры) в правой почке.
Рис. 31. Нефронофтизис; 10-летний пациент перед трансплантацией почки. Продольная ультрасонограмма правой почки показывает единичную медуллярную кисту в гиперэхогенной почке.
Рис. 32. Синдром Меккел-Грубера (летальный случай). Акушерская ультрасонограмма на 19 неделе гестации. (А) Аномальная задняя черепная ямка с цефалоцеле (курсоры). (B) Двусторонние почечные кистозные медуллярные аномалии. (C) Полидактилия.
Рис. 33. Синдром Беквит-Видемана у 14-дневного младенца. (А) Продольная почечная ультрасонограмма показывает макрокисты в левой почке. (B) Реформатированное коронарное КТ показывает большие кисты в верхнем полюсе левой почки.
Рис. 34. Синдром Фринса (летальная форма). Акушерская ультрасонограмма на 19 неделе гестации. (А) Поперечная четырехкамерная проекция через грудную клетку показывает сердце (H), которое смещено вправо диафрагмальной грыжей. (B) Осевое изображение головы показывает гидроцефалию и затылочную кистозную гигрому. (С) Продольное изображение дистального отдела позвоночника показывает копчиковую тератому (курсоры). (D) Обе почки увеличены с диффузными тяжелыми кистозными изменениями.
Рис. 35. Синдром Барде-Бидля. Продольная ультрасонограмма почек у 10-летний пациента показывает полную утрату корково-медуллярной дифференциации. Визуализируется одиночная медуллярная киста (наконечник стрелы).
Рис. 36. Синдром Барде-Бидля; пренатальная диагностика. Акушерская ультрасонограмма на 21 неделе гестации показывает увеличенную до 4 см с аномальной эхогенностью почку. Также определяется полидактилия (не показано). Родители выбрали прерывание беременности.
Рис. 37. Трехдневный младенец с аномалией 10 хромосомы. Ультрасонограмма правой почки с высоким разрешением (А) и левой почки (В) показывает обширные медуллярные кистозные изменения.
Рис. 38. Синдром Уильямса, 14-летний пациент с одной правой почкой. Кисты определяются в корковом и мозговом веществе (курсоры).
Рис. 39. Туберозный склероз. Послеродовое исследование двусторонних кист почек, которые определялись в период внутриутробного развития. (А) Ультрасонограмма почек в 1 месяц жизни показывает наличие двусторонних кист, как в корковом, так и мозговом веществе. (В) МРТ головного мозга в 10-месячном возрасте. Коронарное T2-взвешенное изображение показывает двусторонние субкортикальные гамартомы (стрелки), что характерно для туберозного склероза. (C) ультрасонограмма почек в возрасте 2 лет показывает прогрессивное развитие кист.
ГЛОМЕРУЛОКИСТОЗНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК
Нозология
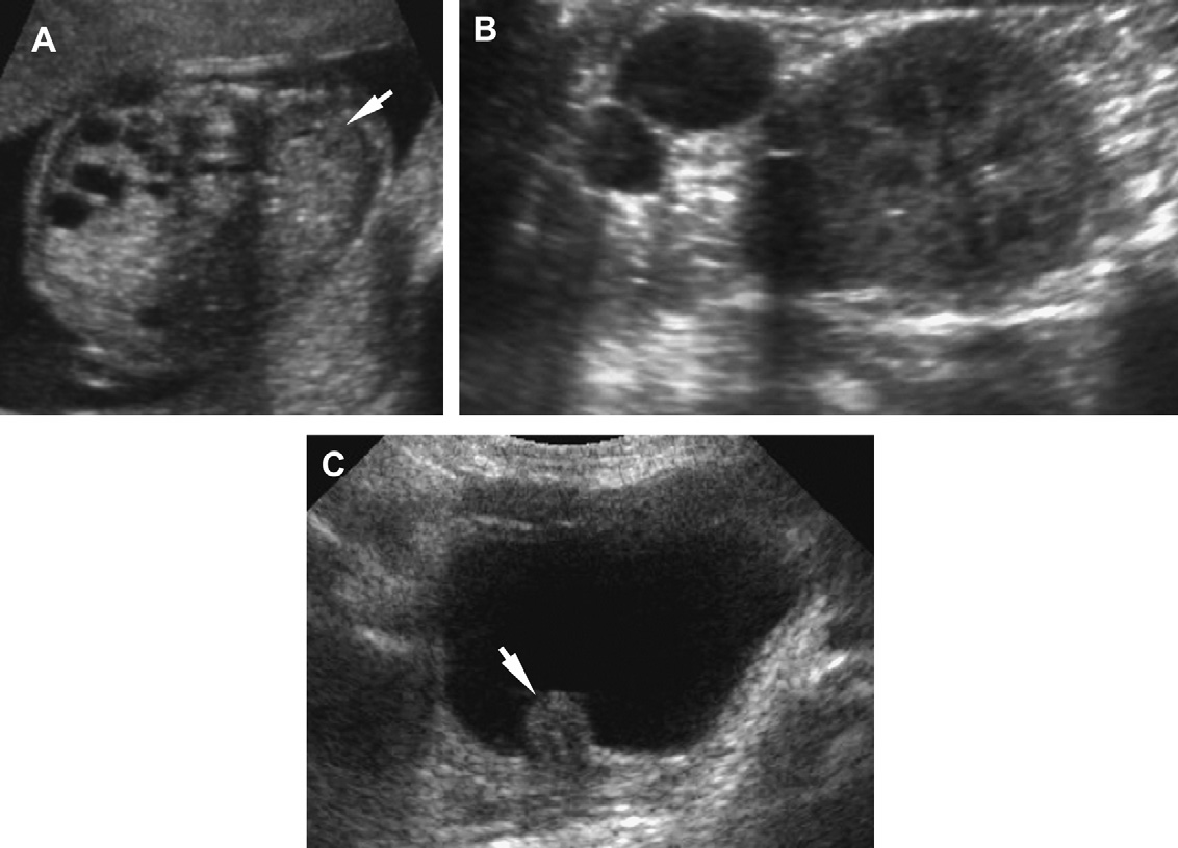
Термин «гломерулокистозный» относится к клубочковым кистам (расширение пространства Боумана). Гломерулярные кисты не специфичны для одной патологии. Гломерулокистозные заболевания представляют собой первичные заболевания; гломерулокистозные почки – это почки с клубочковыми кистами в качестве доминирующего проявления, но разнообразными по этиологии (например, синдромы пороков развития, такие как: туберозный склероз, рото-пальце-лицевой дизостоз тип I) .
Генетика
Большинство гломерулокистозных заболеваний почек (ГКЗП) передаются в соответствии с аутосомно-доминантным типом наследования и обнаруживаются у младенцев либо в контексте семейной истории АДПП (ГКЗП новорожденных с АДПП фенотипа), или без семейного анамнеза (спорадические ГКЗП новорожденных). Клинические проявления ГКЗП могут развиваться у детей старшего возраста и взрослых, с наличием семейного анамнеза (доминирующие), так и спорадические случаи, отражающие появление новых мутаций.
Была описана связь ГКЗП с мутациями гена 1B ядерного фактора гепатоцитов, также в некоторых семьях найдена связь с ранним сроком проявления диабета подростков тип 5. Пороки развития половых путей также регистрируются при HNF1B мутациях. ГКЗП являются либо доминирующими, либо спорадическими, встречаются либо у младенцев, либо у более взрослых пациентов.
Сонографические особенности
При ГКЗП варианта АДПП у младенцев, почки увеличены, гиперэхогенные, без кортико-медуллярной дифференциация. Субкапсулярные корковые кисты довольно типичны для ГКЗП. Кисты могут развиваться внутриутробно или только после рождения. При другой форме ГКЗП, почки могут быть гипоплазированными, иметь нормальный размер, или быть увеличенными. Гломерулокистозные почки часто сочетаются с синдромами пороков развития.
Рис. 40. Туберозный склероз. Исследование новорожденного в связи с данными пренатальной ультрасонограммы, на которой выявлено кардиальная рабдомиома и почечные кисты. (A) Продольная ультрасонограмма правой почки показывает протяженные кистозные изменения. Левая почка имеет схожие признаки. (B) Хорошо видны множественные очаги эхогенной кардиальной рабдомиомы. (C) КТ головного мозга с контрастным усилением показывает подкорковые гамартомы и поражения на уровне отверстия Монро, что типично для туберозного склероза.
СИНДРОМЫ ПОРОКОВ РАЗВИТИЯ
Нозология и генетика
Многочисленные синдромы могут иметь клинические проявления кист почек (Вставка 3) .
Вставка 3
Пороки развития на фоне поликистоза почек
- Туберозный склероз
- Синдром Барде-Бидля
- Синдром Беквит-Видемана
- Синдром Меккел-Грубера
- Синдром Гиппеля-Линдау
- Синдром Зельвегера
- Синдром короткие ребра полидактилия
- Синдром Жуна
- Синдром Эллис-ван Кревелда
- Рото-пальце-лицевой дизостоз тип I
- Глутаровая ацидурия тип II
- Синдром Ивмарка (почечно-печеночная-панкреатическая дисплазия)
- Синдром Мардена-Уокера
- VACTERL
- Синдром Смит-Лемли-Опитца
- Синдром Аладжиля
- Синдром Этлера-Данлоса
- Синдром Тернера
- Трисомии (13-15, 18, 21, 10)
Их можно подразделить по их типу наследования (1) (аутосомно-доминантное [например, туберозный склероз, болезнь Гиппеля-Линдау], аутосомно-рецессивное [например, синдромы Меккел-Грубер, Жуна, Барде-Бидля], Х-хромосома доминантное [рото-пальце-лицевой дизостоз тип I], хромосомные нарушения [трисомии D, E, 21, синдром Тернера]); (2) по их патологическим характеристикам: диффузная кистозная дисплазия, как при синдроме Меккеля-Грубера, Беквита-Видемана, глутаровая ацидурия тип II, VACTERL, гломерулокистоз почек, как при туберозном склерозе, рото-пальце-лицевой дизостоз тип I, синдром коротких ребер и полидактилии, синдром Жуна, Зеллвегера, трисомия 13; и (3) связанные с патологией ними клинические проявления и течение.
Некоторые синдромы являются летальными внутриутробно (например, синдром Меккеля-Грубера (Рис. 32), рото-пальце-лицевой дизостоз тип I у мальчиков), некоторые из них могут быть пропущены в детстве и диагностируются лишь в более позднем возрасте (например, синдром Бардета-Бидля, который характеризуется пигментной ретинопатией, аномалиями дистальных отделов конечностей, аномалиями почек, ожирением, гипогонадизмом у мужчин, умственной отсталостью), некоторые проявляются клинически только в зрелом возрасте, но могут быть диагностированы с помощью анализа мутаций (пресимтоматический тест) у членов семьи (например, болезнь фон Хиппеля-Линдау).
Наличие сопутствующих пороков развития (полидактилия, аномалии центральной нервной системы, избыточный рост, небольшая грудь, пороки сердца и так далее) помогает поставить предварительный диагноз (например, полидактилия в сочетании с кистами почек проявляется при синдроме Меккеля-Грубера, синдроме Барде-Бидля, синдроме коротких ребер и полидактилии, синдроме Симпсона-Голаби-Бемеля). Среди различных синдромов пороков развития (Рис. 33-38), поликистоз почек при туберозном склерозе, является важным звеном для четкого определения патологии (рис. 39 и 40).
Рис. 41. Четырех-месячный пациент с быстро развивающимся нефротическим синдромом. Ультрасонограмма почек показывает большую (7,5 см) эхогенную почку (курсоры) с утраченной корково-медуллярной дифференциацией и сопутствующим асцитом (звездочка). Перитонеальный диализ был начат в 8 месячном возраста, после чего проведена успешная трансплантация почек.
Рис. 42. Правосторонняя поликистозная дисплазия почек. Нормальная левая почка (не показана). Пренатальная и постнатальная картина для сравнения. Акушерская ультрасонограмма на 16 неделе гестации (А), 20 неделе гестации (В), и 30 неделе гестации (С). Изначально расположенные по периферии на 16 неделе гестации, кисты становятся разбросанными случайным образом по всей почке на 30 неделе гестации. (D) Ультрасонограмма правой почки на 5-й день жизни показывает кисты разного размера с тонкой промежуточной перегородкой между ними и отсутствием нормальной паренхимы. (Е) Ультрасонограмма почек в возрасте 4-х лет показывает кисты в правой почке.
Рис. 43. Левосторонняя поликистозная дисплазия почек. Пренатальная и постнатальная картина. Акушерская ультрасонограмма на 21 неделе гестации (А), 32 неделе гестации (B), и 36 неделе гестации (С). Макрокисты почки определяются во время беременности. (D) Ультрасонограмма почек в месячном возрасте показывает левую почку длиной 7 см и множественные кисты в ней, без признаков дилатации лоханки. Правая почка нормальная (не показана). (Е) Ультрасонограмма левой почки в 2 года демонстрирует атрофическую почку (4,5 см) (курсоры) с почти полной элиминацией кист.
Рис. 44. Периферические кисты при поликистозной дисплазии почек. (А) Акушерская ультрасонограмма на 33 неделе гестации показывает несколько периферических кист в правой почке. (B) Ультрасонограмма почек на 15-й день жизни показывает, что большинство кист имеют периферическую локализацию. Левая почка нормальная (не показана).
Рис. 45. Двусторонняя поликистозная дисплазия почек плода (летальная форма). Акушерская ультрасонограмма на 20 неделе гестации показывает двусторонний периферический поликистоз. При этом отмечено отсутствие мочевого пузыря и выраженное маловодие.
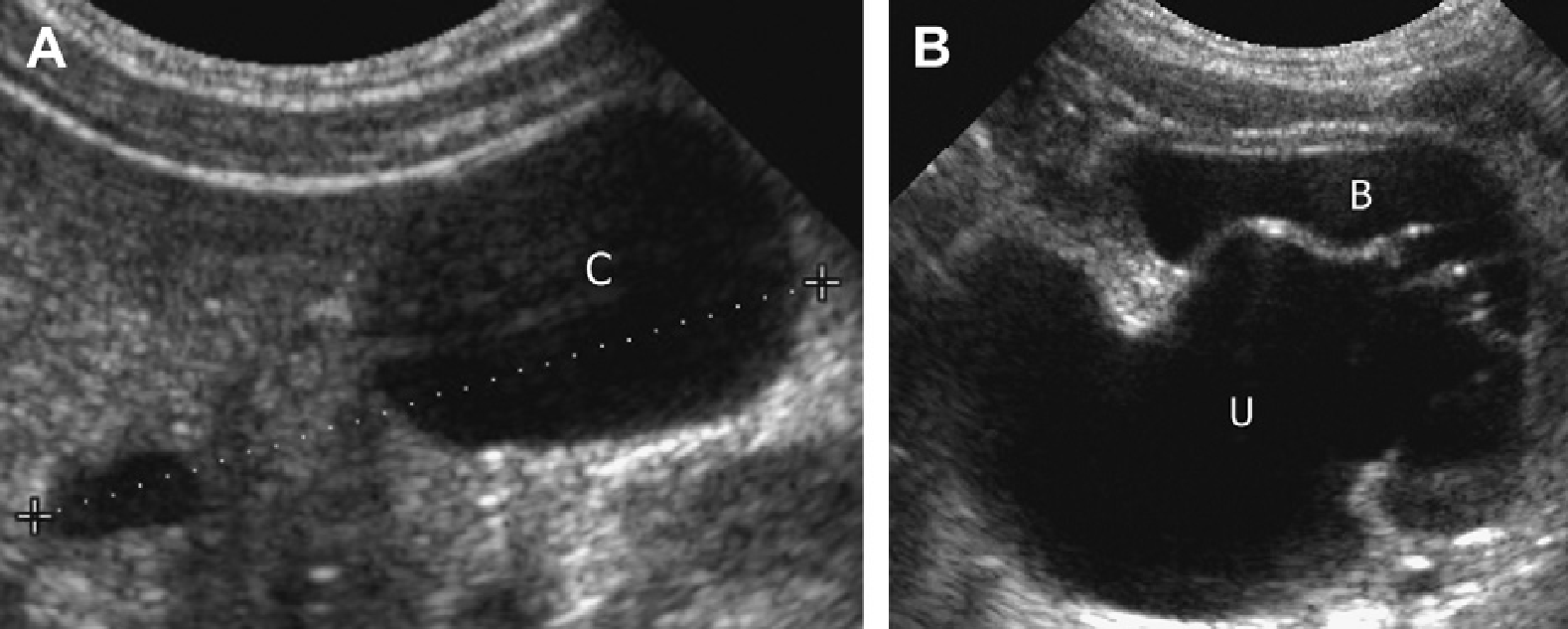
Рис. 46. Выраженная дисплазия правой почки с сопутствующим уретероцеле. (А) Правая почка имеет размеры 3,5 см в длину и крупную кисту нижнего полюса (С). (В) Ипсилатеральное уретероцеле (U) определяется в пределах мочевого пузыря (B).
Генетика, распространенность и нозология
Туберозный склероз является аутосомально-доминантным синдромом, связанный с генами TSC1 и TSC2, которые расположены на хромосомах 9p и 16p соответственно. Туберозный склероз развивается у 1 из 6000 живорожденных. Почечные кисты при туберозном склерозе могут быть связаны как сTSC1, так и TSC2 мутациями, с или без сопутствующей делецией pKD1 гена (синдром соседних генов).
Туберозный склероз диагностируется на основе главных и второстепенных признаков. Основные признаки включают: ангиофибромы лица; ногтевые фибромы; гипопигментация, шагреневые невусы; гамартомы сетчатки; поражения мозга (узелки в коре мозга, субэпендимальные узелки, астроцитомы); кардиальные рабдомиомы; липоангиомиоматоз, ангиомиолипоматоз почек. Второстепенные признаки: ямки в зубной эмали, полипы прямой кишки, костные кисты, фибромы десен, неренальные гамартомы, кисты и карциномы почек. Для постановки диагноза туберозного склероза в настоящее время требуется два или более различных типов поражений. Заболевание имеет тенденцию к более серьёзному течению у пациентов с TSC2 мутацией.
Сонографические особенности
Кисты почек возникают исключительно или в сочетании с ангиомиолипомами. Кисты имеют различный размер, количество и расположение, охватывают как кору, так и мозговое вещество почки. Классические кисты при туберозном склерозе ТНЦ могут быть также связаны с гломерулокистозным рисунком почек. В одном из исследований педиатрической популяции с туберозным склерозом, выявлено 47% случаев кист почек, 80% случаев ангиолипом, при этом сочетание кисты с ангиолипомами выявлено в 25% случаев. У большинства детей с туберозным склерозом с почечными кистами, при исследовании головы выявляются признаки, указывающие на поражения головного мозга. В некоторых случаях процесс ограничен только поражением почек.
Микрокистозное заболевание почек
Микрокистозное заболевание почек относятся к врожденному нефротическому синдрому финского типа. Распространенность врожденного нефротического синдрома составляет 1 на 10000 живорожденных в Финляндии, и значительно меньше у нефинского населения.
Как аутосомно-рецессивное наследственное заболевание, микрокистозное заболевание почек характеризуется патологическим кистозным расширением проксимальных и дистальных канальцев. При данной патологии ген NPHS1 определяется на длинном плече 19-й хромосомы.
Сонографически, почки, как правило, имеют нормальный размер как внутриутробно, так и при рождении, и со временем заметно увеличиваются с потерей кортико-медуллярной дифференциации (Рис. 41).
Рис. 47. Сегментарная поликистозная дисплазия почек верхнего полюса левой почки. (А) Акушерская ультрасонограмма на 20 неделе гестации показывает поликистозную дисплазии левой почки. Правая почка (стрелка) — нормальная. (B) Ультрасонограмма левой почки на 10-й день жизни показывает диспластические кисты в верхнем полюсе и нормальный нижний полюс. (C) Небольшое сморщенное уретероцеле (стрелка) определяется в мочевом пузыре.
Рис. 48. Гидронефротическая форма поликистозной дисплазии почек. Акушерская ультрасонограмма на 21 неделе гестации (А) и 27 неделе гестации (B) отображает признаки предположительной обструкции лоханочно-мочеточникового сегмента правой почки, с гиперэхогенной корой почки. (С) Ультрасонограмма правой почки в месячном возрасте показывает характерный образец поликистозной дисплазии почек. Нормальная левая почка (не показана). (D) В возрасте 1 года почти завершена инволюция диспластической правой почки (курсоры).
Рис. 49. Промежуточный образец поликистозной дисплазии с обструкцией лоханочно-мочеточникового соустья. (A) Продольная ультрасонограмма правой почки на 2-й день жизни показывает типичные результаты поликистозной дисплазии почек. (B) Поперечная ультрасонограмма показывает расширенную почечную лоханку (курсоры) без какой-либо связи с периферическими кистами.
Рис. 50. Выраженная дисплазия почек у двух разных пациентов. Пренатальная и постнатальная картина для сравнения. (А) Акушерская ультрасонограмма на 21 неделе гестации (поперечное сканирование). Нормальная левая почка (наконечник стрелы). Дисплазия правой почки (стрелка). (B) Ультрасонограмма почки на 18 день у того же больного. Дисплазия правой почки (курсоры) размером 21 мм, нормальная левая почка (не показана), размером 47 мм. (C) Акушерская ультрасонограмма на 20 неделе гестации у второго пациента. В правой почке идентифицируются три кисты (стрелки). (D) Ультрасонограмма почки в месячном возрасте у второго пациента. Выраженная дисплазия правой почки (курсоры) размером 3 см, нормальная левая почка (не показана), размером 7,1 см (компенсаторная гипертрофия).
Рис. 51. Поликистозная дисплазия левой почки в сочетании правосторонним везикоуретральным рефлюксом. (А) Ультрасонограмма левой почки на 5 день жизни показывает типичную дисплазию почки. (B) Продольная ультрасонограмма правой почки (курсоры) показывает небольшую атрофию без дилатации собирательной системы. Выявлена перемежающаяся дилатация дистальных отделов правого мочеточника. Цистоуретрограмма (C) показывает мочеиспускания правосторонний везикоуретральный рефлюкс V степени.
Рис. 52. Поликистозная дисплазия правой почки в сочетании с кистами левой почки. (А) Ультрасонограмма правой почки в 4-месячном возрасте показывает дисплазию с двумя макрокистами, которые оставались без изменений при последующих исследованиях (до 6 лет). (B) Три почечные кисты были зарегистрированы в пределах нормальной левой почки (курсоры). (C) В возрасте 2-х лет, почечные кисты полностью исчезли, и левая почка стала совершенно нормальной.
КИСТОЗНАЯ ДИСПЛАЗИЯ ПОЧЕК
Патогистология
Дисплазия почки относится к аномалиям развития почек со слабой дифференцировкой нефронов, слабым разветвлением и дифференцировкой собирательных протоков («примитивные канальцы»), увеличением стромы, а иногда паренхиматозными кистами и метаплазией хрящевой ткани.
Патофизиология почечной дисплазии
Нормальное развитие результатов почек является результатом взаимной индукции метанефрической бластемы и ампулы зачатка мочеточника. Дифференцировка нефрона начинается на 7 неделе гестационного возраста, зачаток мочеточника расширяется и делится дихотомически с образованием почечной лоханки, воронки, чашечек и собирательных канальцев.
Аберрантные индуктивные взаимодействия между эпителиальными клетками зачатка мочеточника и мезенхимальными клетками вторичной почки приводят к дисплазии. Как правило, дисплазия почек приводит к внутриутробной обструкции мочевых путей и ампулярной дисфункции. Выраженность дисплазии зависит от сроков, местонахождения и степени обструкции. Большинство кистозных дисплазий почек являются спорадическим случаем.
Однако, последние достижения в области генетики дисплазии показали, что около 10% случаев могут иметь семейный анамнез пороков развития мочевыводящих путей. При этом выявлена причастность некоторых генов к развитию различных врожденных аномалий почек и мочевыводящих путей (например, кодирование HNF1B гена TCF2).
Рис. 53. Обструктивная ренальная дисплазия правой почки, вызванная эктопией мегауретера. (А) Акушерская ультрасонограмма на 18 неделе гестации показывает гидронефроз правой почки с гиперэхогенной почечной корой. Левая почка — нормальная (не показана). (B) Акушерская ультрасонограмма на 23 неделе гестации показывает небольшие паренхиматозные кисты, которые теперь видны на фоне гиперэхогенной правой почки. (C) Акушерская ультрасонограмма на 31 неделе гестации показывает прогрессирование кистозной дисплазии. (D) Ультрасонограмма правой почки на 14-й день показывает увеличенную гиперэхогенную правую почку с макрокистозом. Левая почка – нормальная (не показана). (Е) Сцинтиграфия показывает практически отсутствие функции правой почки. (F) Везикоуретрограмма показывает мегауретер справа, который впадает эктопически (стрелка) во влагалище.
Рис. 54. Удвоение правой почки и мегауретер пренатально внутриутробно. (А) Ультрасонограмма на 9-й день жизни показывает удвоение правой почки с мегауретером (не показано) в его верхней части и периферические кортикальные кисты в диффузно гиперэхогенной почке. Левая почка — нормальная (не показана). (B) Везикоуретрограмма показывает нижний полюс везикоуретрального рефлюкса.
Рис. 55. Обструктивная почечная дисплазия. 29-дневный младенец с пальпируемой левой почкой. (A) Продольная сонограмма показывает дисплазию левой почки с периферическими кистами (курсоры). (B) Медиальное изображение показывает дилатацию почечной лоханки (Р). Сцинтиграфия не выявила наличие функции левой почечной. Ультразвуковая картина наводит на мысль на гидронефротическую форму мультикистозной дисплазии почек.
Поликистозная дисплазия почек
Поликистозная дисплазия почек является наиболее частой аномалией брюшной полости у новорожденных после гидронефроза (Рис. 42-52). В настоящее время, поликистозная дисплазия почек наиболее часто диагностируется внутриутробно (от 16 недель гестационного возраста до третьего триместра). Из-за тенденции поликистозной дисплазии почек к инволюции внутриутробно и в послеродовом периоде, распространенность односторонней поликистозной дисплазии почек выше у плода (1 на 1000 — 1 на 2000), чем у новорожденных (1 на 4000).
Двусторонняя поликистозная дисплазия почек приводит к маловодию и болезни Поттера, и является летальной. Существует 30% вероятность развития контралатеральной аномалии почек (обструкция лоханочно-мочеточникового соустья, везикоуретральный рефлюкс, гипоплазия) при односторонней поликистозной дисплазии.
Дифференциальная диагностика поликистозной дисплазии почек от гидронефроза у плода и новорожденного имеет первостепенное значение из-за разной тактики ведения и лечения. Сонографически, поликистозная дисплазия почек проявляется как несообщающиеся кисты разного размера и формы внутри эхогенной почечной паренхимы, или четко определяемые внутренние перегородки; большие кисты не имеют переднемедиальной локализации (т.е., отличаются от увеличенной лоханки в случаях лоханочно-мочеточниковой обструкции); почечные синусы не идентифицируются.
Кисты случайным образом распределены по всей почке, промежуточная ткань не содержит нормальный почечной паренхимы. Цветная доплерография отображает отсутствие или выраженную гипоплазию почечных артерий. В случаях удвоения почки, поликистозная дисплазия почек верхнего полюса иногда упоминается как «сегментарная кистозная дисплазия».
Патогенез поликистозной дисплазии почек был подробно изучен по серийным сонограммам у пациентов, которые лечились консервативно: в 67% случаев размеры уменьшились, в 19% — остались без изменений, и в 10% произошло увеличение размера. Инволюция поликистозной дисплазии почек может имитировать почечную агенезию.
Существуют эпизодические данные о развитии опухоли Вильмса и почечно-клеточной карциномы на фоне поликистозной дисплазии почек. Эта чрезвычайно низкая частота развития злокачественной патологии не изменилась при консервативном лечении большинства детей с поликистозной дисплазией почек. Последовательные сонографические исследования показывают, что у 33% пациентов с поликистозной дисплазией почек происходит полная инволюция в возрасте 2-х лет, у 47% — в 5 лет и у 59% — в 10 лет.
ОБСТРУКТИВНАЯ ПОЧЕЧНАЯ ДИСПЛАЗИЯ
Нозология
При обструктивной почечной дисплазии, аномалии развития почки вызвано обструкцией или рефлюксом мочевыводящих путей плода. При легкой обструктивной почечной дисплазии, которая связана с частичной дистальной обструкцией, почки могут быть нормального размера с сохраненной кортико-медуллярной дифференциацией, или диффузно гиперэхогенными с небольшими субкортикальными кистами, мегакистами и расширенными мочеточниками.
Тяжелая обструктивная почечная дисплазия с полной дистальной обструкцией мочевыводящих путей (уретральная атрезия) характеризуется выраженной кистозной дисплазией со сглаженной кортико-медуллярной дифференциацией. Сегментарная обструктивная почечная дисплазия, которая связана с удвоенной почкой, как правило, ограничена верхним фрагментом.
Обструктивную почечную дисплазию также можно увидеть при синдроме отвислого живота — мультисистемном патологическом комплексе мужчин. Синдром отвислого живота включает растянутый живот с избыточной кожей и дефектами мускулатуры брюшной стенки, в сочетании с мегакистами, мегауретером, гидронефротической дисплазией почек и двусторонним крипторхизмом.
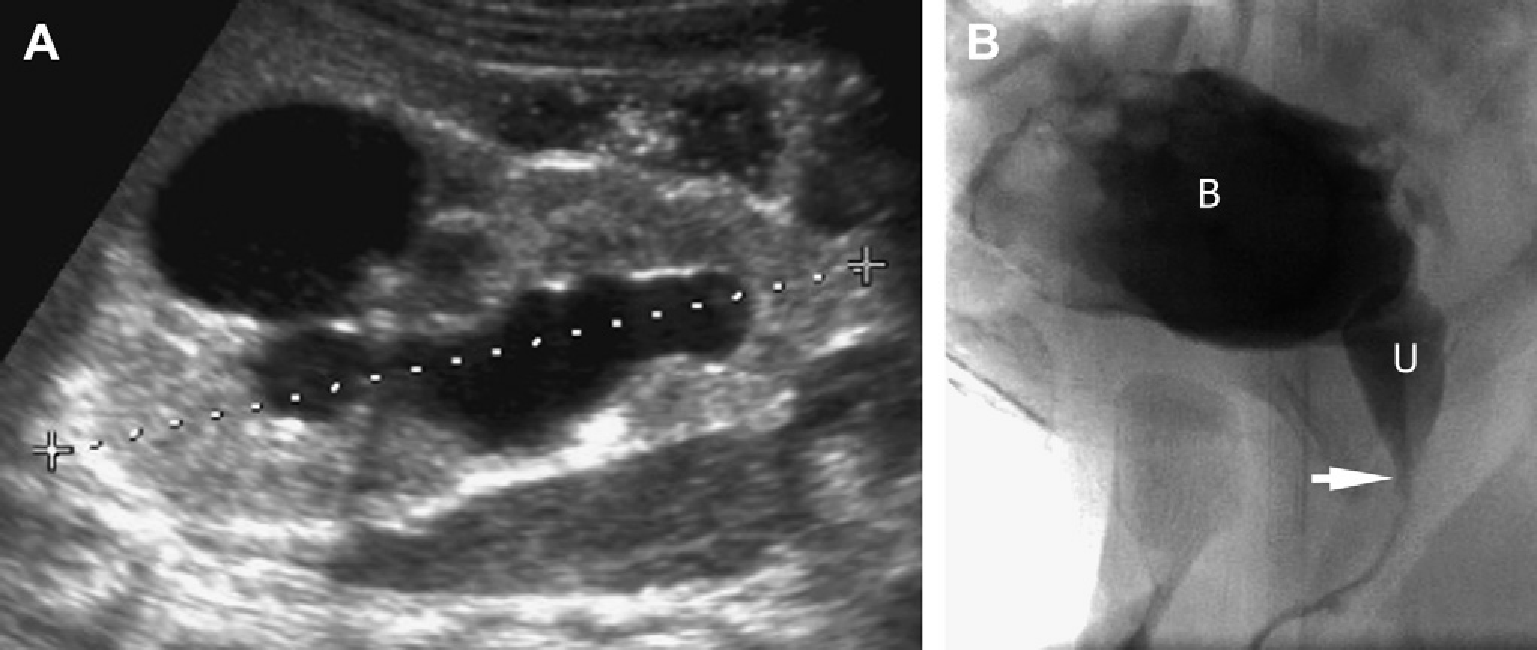
Рис. 56. Задние клапаны уретры и обструктивная почечная дисплазия. (A) Продольная ультрасонограмма правой почки в возрасте 2 недель показывает умеренный гидронефроз и большую кортикальную кисту. (В) Цистоуретерограмма показывает трабекулярный мочевой пузырь (B) и дилатацию задней части уретры (U), сужение на уровне частично обтурированного клапана (стрелка).
Рис. 57. Пренатальная обструктивная почечная дисплазия за счет атрезии уретры. Акушерская ультрасонограмма показывает увеличенный пузырь (B) в сочетании с выраженной дисплазией почек (стрелка), тяжелое маловодие и небольшая грудь.
Рис. 58. Пренатально выявленная прогрессивная кистозная атрофия правой почки. (А) Акушерская ультрасонограмма на 22 неделе гестации показывает легкую дилатацию лоханки правой почек (6 мм, стрелка). (B) Акушерская ультрасонограмма на 25 неделе гестации на которой уже визуализируются кисты правой почек (наконечник стрелы). (C) Акушерская ультрасонограмма на 29 неделе гестации показывает прогрессирование диспластических изменений в правой почке. (D) Акушерская ультрасонограмма на 35 неделе гестации показывает атрофию правой почки. (Е) Акушерская ультрасонограмма при рождении показывает небольшую кистозную атрофическую правую почку. Левая почка нормального размера (6 см, не показаны). Везикоуретральный рефлюкс.
Сонографические особенности
Классическая антенатальная картина дисплазии почек при сонографии включает крупные яркие почки, с или без кистозных полостей (вставка 4).
Вставка 4
Гиперэхогенные почки плода
- Сочетается с дилатацией мочевых путей: обструктивная почечная дисплазия (с или без макрокистоза)
- Сочетается с выраженной нефромегалией: АРПП
- Сочетается с макрокистозом: поликистозная дисплазия почек, синдромы, (АДПП)
- Сочетается с характерными аномалиями: синдромы, трисомии
- Сочетается с макросомией: синдромы чрезмерного роста (Беквита-Видемана, Перлмана,
- Симпсона-Голаби-Бемеля, Элеялда)
- Разное: сосудистые, опухолевые, метаболические причины
- Нормальный вариант
На серийных сонограммах можно выявить задержку визуального проявления почечных кист внутри ранее гиперэхогенной паренхимы (Рис. 53-58).
Равномерно эхогенные почки плода без видимых макрокист не являются редкостью на рутинной акушерской ультрасонограмма, при этом очень важно дифференцировать нормальный вариант (почки нормального размера, умеренно яркая кора, видимая кортико-медуллярная дифференциация после 20 недель гестационного возраста, нормальный мочевой пузырь, нормальное количество амниотической жидкости) от явного заболевания почек.
НЕГЕНЕТИЧЕСКИЕ, НЕДИСПЛАСТИЧЕСКИЕ КИСТЫ
Простые кисты
Распространенность
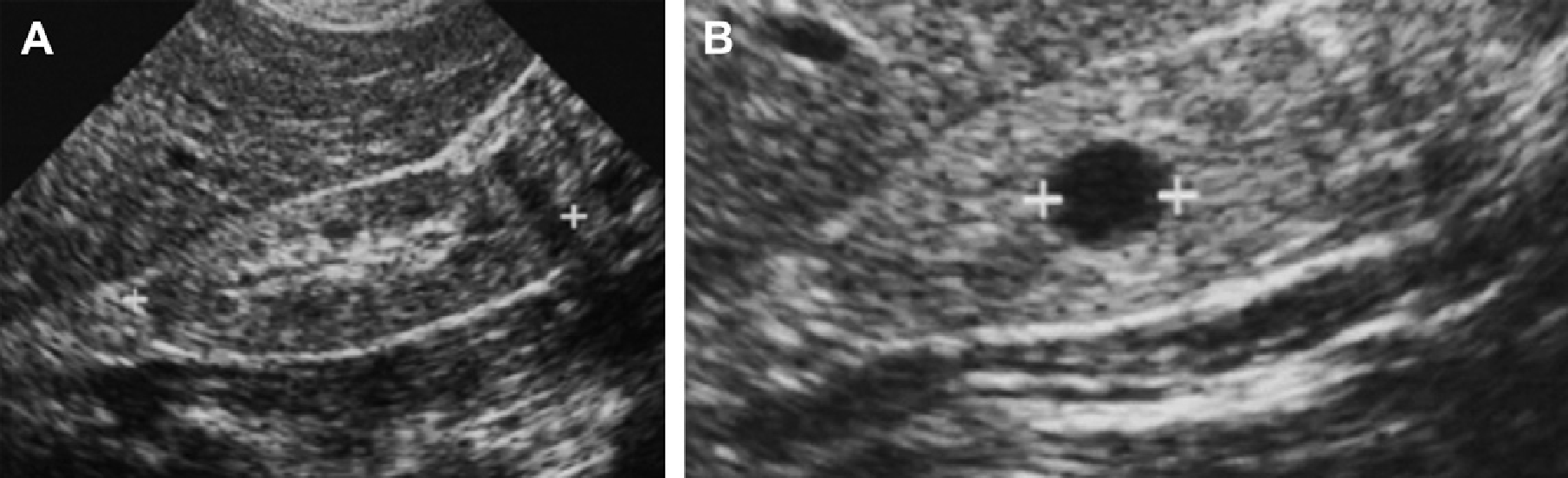
Простые кисты почек встречаются приблизительно у 5% от всего населения любой возрастной группы при абдоминальном ультразвуковом исследовании, и возникают в непораженной патологическим процессом почке (Рис. 59-63). Заболеваемость увеличивается с возрастом: 0,22% у детей, до 20% у 40-летних пациентов, и до 33% у лиц после 60 лет. Подобные показатели распространенности были отмечены во всех педиатрических возрастных группах.
У младенцев и детей, простые кисты появляются как одиночные поражения. Кисты, обнаруженные внутриутробно, обычно разрешаются до рождения. Большинство простых кист почек у детей остаются неизменными при динамическом наблюдения (74%), и ведутся консервативно.
Широкое использование ультрасонографии в педиатрии объясняет обнаружение простых кист почек у пациентов как при рутинном исследовании при наиболее частых клинических ситуациях (например, инфекции мочевыводящих путей), так и при рутинном скрининге после ранее проведенного лечения злокачественных новообразований. Сонографическое динамическое наблюдение считается большинством авторов необходимым для подтверждения стабильности размера кисты и исключения редких случаев АДПП, которые первоначально могут быть представлены одиночной простой кистой.
Спонгиозная почка
Спонгиозная почка является негенетически передаваемым заболеванием, которое характеризуется эктазией сосочков собирательных трубочек в мозговом веществе почек, сконцентрированных на верхушке сосочков, с участием от одной до всех пирамидок.
Папиллярная протоковая эктазия обнаруживается в зрелом возрасте при некоторых врожденных аномалиях (развития), когда развиваются осложнения (образование камней в почках, инфекции мочевыводящих путей), но в большинстве случаев это приобретенное состояние (в связи с этим редкое у детей). Печень при этом имеет нормальную структуру. От 13 до 19% взрослых с камнями в почках имеют признаки спонгиозной почки. Спонгиозная почка является обычным состоянием у взрослых, в то время как сообщения о педиатрических случаях достаточно редки.
Двустороннее поражение почек отмечается в 70% случаев при нормальном размере и не нарушенной функции. При исследовании (внутривенная урография, КТ, МРТ) определяется характерные радиальные линейные полосы в почечных сосочках. Эктазированные или кистозные папиллярные собирательные трубочки (по типу брызг из распылителя) сравниваются с «букетом цветов». Появление папиллярных полос является ключевым диагностическим критерием, который обнаруживается от 0,5% до 2% бессимптомным пациентов, которым проводятся клинические исследования по поводу различных клинических ситуаций.
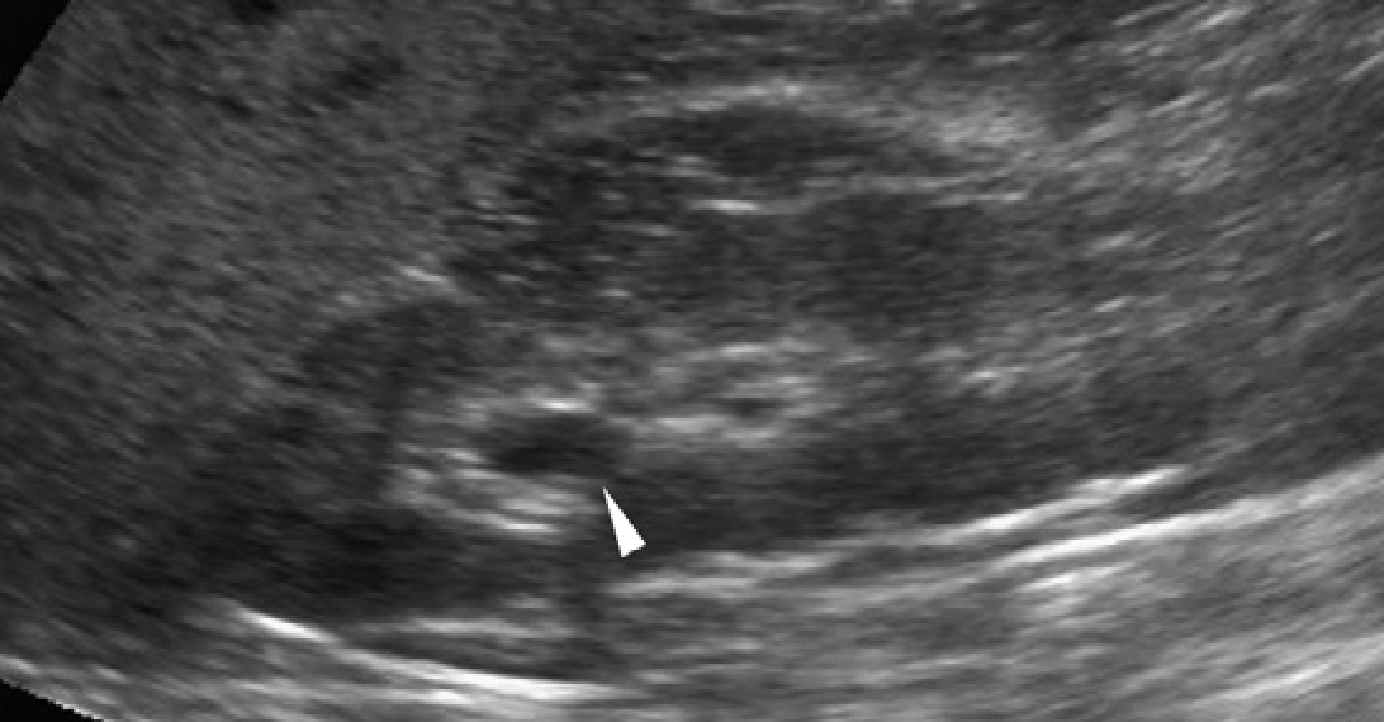
Ультразвуковое исследование в педиатрических случаях спонгиозной почки выявляет доказательства легкого или умеренного нефрокальциноза в почках нормального размера, и нормальную архитектонику печени (что отличает ее от АРПП) (Рис. 64).
Подчеркнута связь между спонгиозной почкой и гемигипертрофией: 25% пациентов со спонгиозной почкой имеют гемигипертрофию, 10% больных с гемигипертрофией имеют спонгиозную почку. Дети со спонгиозной почкой и гемигипертрофией могут иметь неполную форму синдрома Беквит-Видемана. Из-за повышенного риска развития злокачественных новообразований у пациентов с синдромом Беквит-Видемана или гемигипертрофией, эти пациенты должны быть периодически обследованы на предмет выявления брюшных опухолей.
Рис. 59. Простая киста. Исследование годовалого пациента с инфекцией мочевыводящих путей. Ультрасонограмма левой почки показывает одиночную простую кисту (курсоры) в нижнем полюсе.
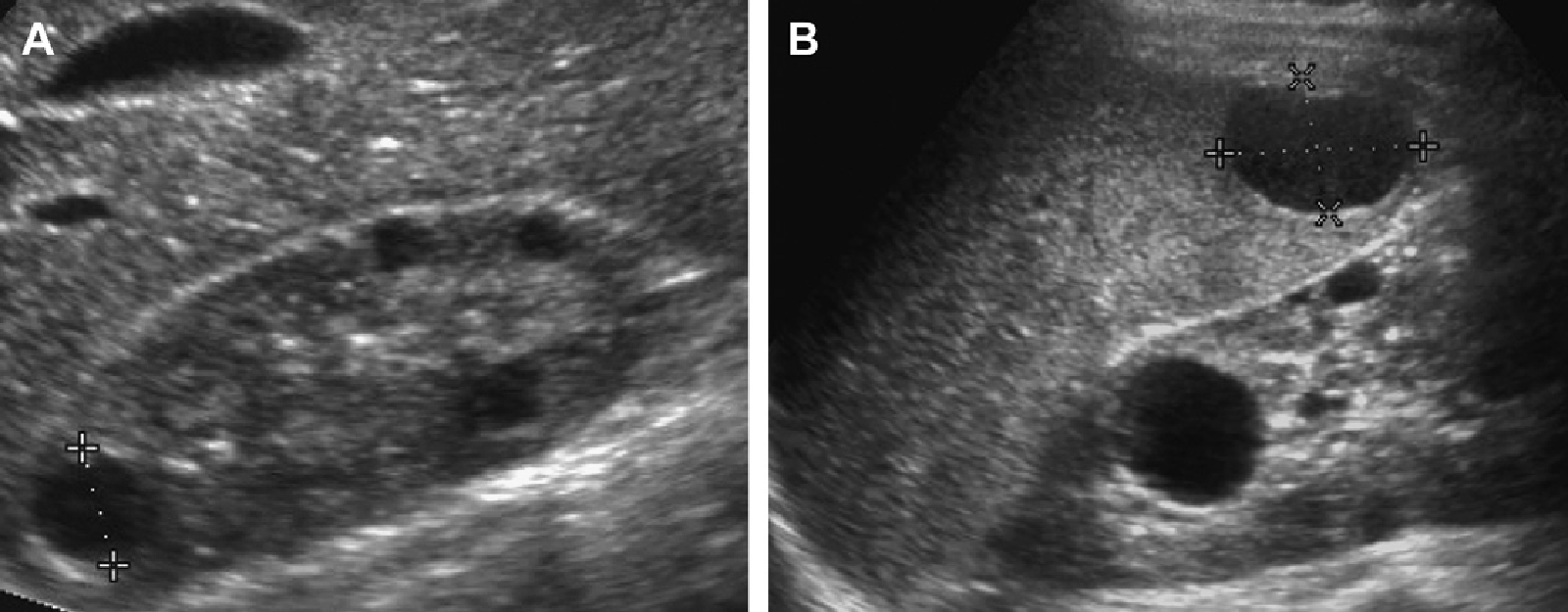
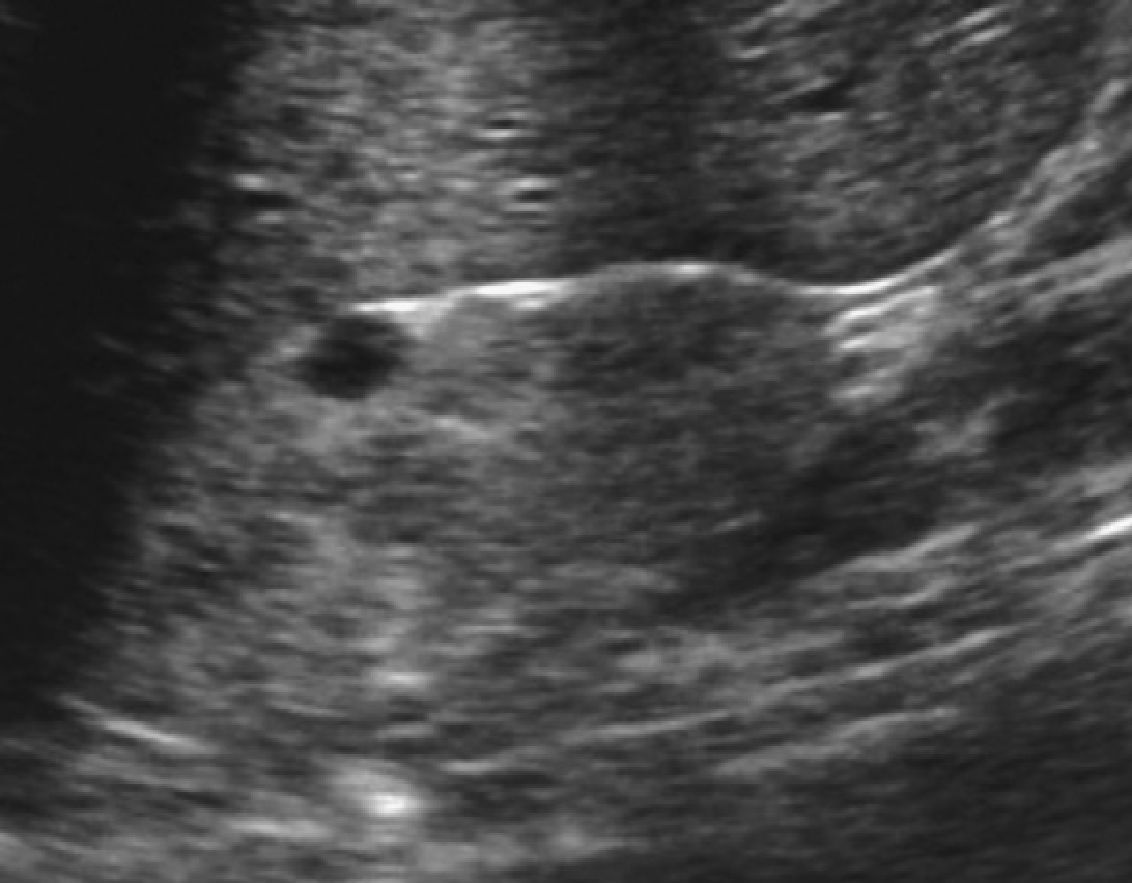
Рис. 60. Простая киста. Исследование девятилетнего пациента с аппендицитом. Простая киста почки (курсоры) была выявлена в верхнем полюсе правой почки.
Рис. 61. Простая киста с пренатальной элиминацией. (А) Рутинная акушерская ультрасонограмма на 20 неделе гестации показывает простую кисту в левой почке (наконечник стрелы). (B) Акушерская ультрасонограмма на 32 неделе гестации показывает элиминацию кисты левой почки. Послеродовая ультрасонограмма почек (не показана) также была без патологических изменений.
Рис. 62. Простая киста. 14-летняя девочка с болевым синдромом в левом фланке. Ультрасонограмма показывает большую кисту в верхней части левой почки. Была выполнена склеротерапия in situ.
Рис. 63. Киста почечной чашечки или простая киста? (А) Акушерская ультрасонограмма на 32 неделе гестации показывает небольшую кисту в верхнем полюсе левой почки. Она оставалась без изменений на сонограммах от 20 до 37 недели гестации. (B) Ультрасонограмма левой почки в возрасте 1месяца показывает кисту верхнего полюса, которая прилегает к чашечке верхнего полюса. (C) Последующая ультрасонограмма в возрасте 1 года показывает нормальную левую почку с элиминацией кисты.
Кистозные новообразования почек
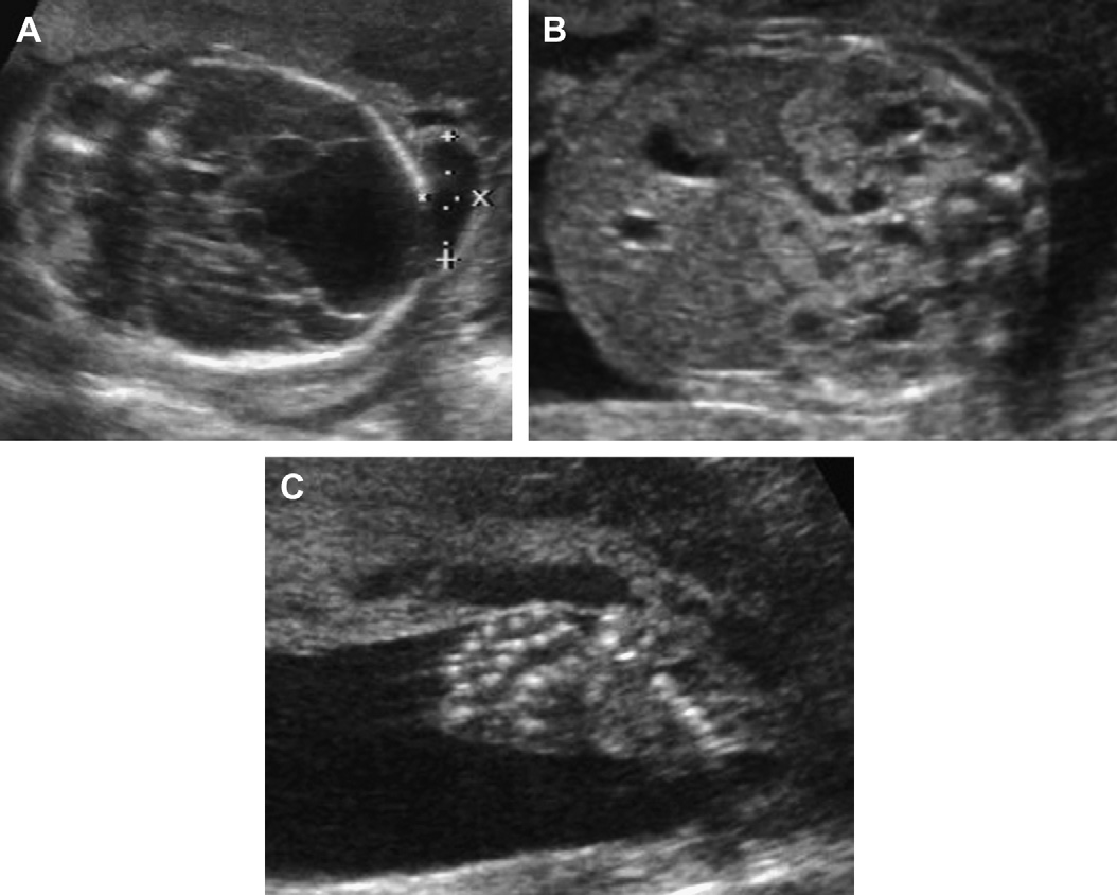
Многокамерная кистозая опухоль почки является термином, который относится к двум гистологически различным поражениям, которые неотличимы в дооперационном периоде и в ходе операции: кистозная нефрома и кистозная частично дифференцированная нефробластома (Рис. 65-67).
Кистозная нефрома (ранее «многокамерная кистозная нефрома») является доброкачественной опухолью, которая встречается у детей и у взрослых с бимодальным распределением по возрасту и полу: 65% возникают у больных в возрасте менее 4 лет с соотношением по полу — мужской/женский 2: 1, 5% в возрасте от 5 до 30 лет, и 30% в возрасте более 30 лет с соотношением по полу — мужской/женский 8: 1. Патологическими особенностями являются: одиночное, хорошо контурированное, многоперегородчатое образование с несообщающимися полостями, заполненными жидкостью, с внутрикистозными тонкими перегородками, сдавливающие почечную паренхиму.
Кистозная частично дифференцированная нефробластома имеет такой же макроскопический вид, что и кистозная нефрома, и такие же признаки при ее визуализации: при ультразвуковом исследовании кистозная нефрома и кистозная частично дифференцированная нефробластома представлены как многокамерное образование с тонкими перегородками, без каких-либо твердых элементов. Перегородки усиливаются на КТ с контрастированием без признаков наличия твердых узелков.
Кистозная нефрома и кистозная частично дифференцированная нефробластома лечатся путем нефректомии. При кистозной нефроме, перегородки не содержат бластных клеток, тогда как кистозная частично дифференцированная нефробластома имеет признаки септальной бластемы при гистологическом исследовании. Кистозная частично дифференцированная нефробластома главным образом поражает мальчиков и девочек в возрасте менее 2 лет. Кистозная нефрома и кистозная частично дифференцированная нефробластома могут быть связаны с плевролегочной бластомой.
Четыре других новообразования детского возраста могут также проявляться, как многокамерное кистозные образования: (1) опухоль Вильмса с образованием кисты, которая вызвана кровоизлиянием и некрозом; (2) светлоклеточная саркомы (ранее называлась «анапластический подтип Вильмса»); (3) кистозная аденомиосаркома (клеточный подтип) и (4) кистозный рак почки. У большинства пациентов, узловые твердые элементы также присутствуют на ультрасонограммах и КТ в сочетании с кистозными компонентами (комплексные новообразования почки).
Интралобарные нефрогенные остатки иногда проявляются в виде кистозных изменений. Патологически, кистозная опухоль Вильмса, кистозная частично дифференцированная нефробластома и кистозная нефрома, считаются интралобарными нефрогенными остатками в своей основе. Интралобарные нефрогенные остатки связаны с несколькими состояниями, которые способствуют развитию опухоли Вильмса (например, аниридия, синдромы WAGR и Denys-Drash), тогда как перилобарные нефрогенные остатки обычно находятся в опухоли Вильмса и связанны с гемигипертрофией и синдромом Беквит-Видемана. Нефробластоматоз — множественные или диффузные нефрогенные остатки, проявляется наличием кист в сочетании с твердыми узелками.
Наконец, два неопухолевых заболевания могут имитировать поликистозные опухоли почек у детей: сегментарная поликистозная дисплазия удвоенной почки и, в очень редких случаях, односторонняя атипичная форма АДПП.
Рис. 64. Спонгиозная почка, предположительный диагноз, так как родители отказались проводить любое исследование с контрастированием. (А) Двусторонняя ультрасонограмма почек пациента 4 лет показывает диффузный медуллярный нефрокальциноз вдоль периферической части пирамид. (В) Двусторонняя ультрасонограмма почек в возрасте 7 лет показывает неизменный внешний вид, за исключением двух медуллярных кист в правой почке, и кортикальных кист в левой почке. (C) КТ почек без усиления отражает кисты почек. Кальцификация не определяется на КТ. Печени — нормальная. В литературе сообщалось о нескольких случаях АДПП в сочетании с спонгиозной почкой.
Рис. 65. Кистозная нефрома. Двухлетний пациент с симультанной опухолью в правой почке и в правом легком (кистозная нефрома и плевролегочная бластома). (A) Продольная ультрасонограмма правой почки показывает поликистозное образование нижнего полюса. (B) КТ с контрастным усилением не показывает наличие твердых компонентов внутри поликистозного образования правой почки. (C) Рентгенограмма грудной клетки показывает полное затемнение правой половины грудной клетки и со сдвигом средостения влево. (D) КТ с контрастным усилением грудной клетки показывает опухоль, которая заполняет всю правую половину грудной клетки.
Рис. 66. Кистозная частично дифференцированная нефробластома и плевропульмональная бластома. Месячный мальчик с двусторонними легочными кистами. Ультрасонограмма почек — нормальная. (А) КТ грудной клетки в месячном возрасте показывает многочисленные тонкостенные кисты. Хирургическая биопсия — не однозначная. (B) Последующее КТ грудной клетки в 5-месячном возрасте показывает заметное прогрессирование и расширение кист. (C) Ультрасонограмма почек в 5-месячном возрасте показывает множественные, двусторонние поликистозные образования. Биопсия легких и почек подтвердила двустороннюю плевропульмональную бластому и двустороннюю кистозную частично дифференцированную нефробластому.
Рис. 67. Нефробластома. Трех-месячный ребенок с двусторонними опухолями почек. (А) Продольные сонограммы обеих почек показывают множественные гипоэхогенные новообразования почек. (B) КТ с контрастным усилением показывает увеличенные почки с многочисленными участками центральной и периферической зоны без усиления. (С) Коронарное T2-взвешенное МРТ показывает диффузное вовлечение обеих почек с комплексом твердых и кистозных новобразований. Хирургическая биопсия подтвердила кистозную нефробластому.
Рис. 68. Приобретенные кисты почек при почечной недостаточности. Десятилетний пациент с терминальной стадией почечной недостаточности. Трансплантация почки проведена спустя 2 года. Продольная сонограмма правой почки показывает небольшую эхогенную почку с приобретенной кистой корковой зоны.
Рис. 69. Приобретенная почечная киста. Пациент с анамнезом экстенсивной нейробластомы левой почки в младенчестве и гемолитико-уремического синдрома с участием оставшейся правой почки. (A) Продольная сонограмма в 5 летнем возрасте показывает умеренно эхогенную правую почку, размером 7,1 см. (B) Сонограмма в 6 лет показывают небольшие приобретенные кисты. (C) Сонограмма в 7 лет показывает увеличение кист (курсоры), длина почки 7,4 см.
Приобретенные кисты
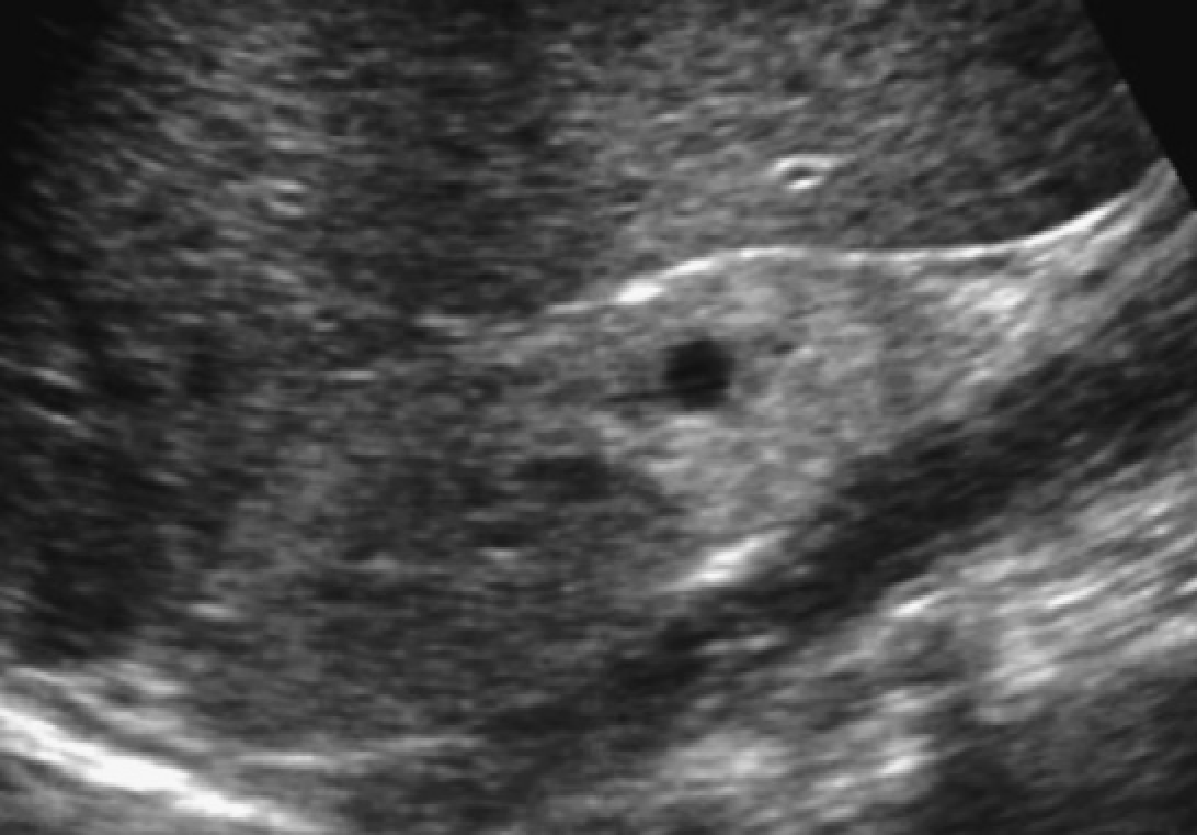
Приобретенный поликистоз почек характеризуется двусторонними кистозными изменениями, которые распределены по всей почечной коре и мозговому веществу у пациентов с терминальной стадией почечной патологии и не связанные с наследственными кистозными заболеваниями почек (Рис. 68 и 69). Кисты, как правило, небольшие по размеру. Размер почки вариабельный, обычно уменьшенный, но иногда нормальный или даже увеличенный.
Распространенность и тяжесть приобретенного поликистоза почек увеличивается пропорционально длительности азотемии. Приобретенный поликистоз почек определяется у 7% — 22% пациентов с терминальной стадией болезни почек до диализа, у 58% пациентов на диализе от 2 до 4 лет, у 75% — на диализе от 4 до 8 лет, и у 92% — на диализе более 8 лет. Кисты могут регрессировать после успешной пересадки почек. Кровотечение и неопластическая трансформация (почечная карцинома) являются основным осложнением приобретенного поликистоза почек.
Приобретенный поликистоз почек значительно реже встречается у детей с терминальной стадией заболевания почек, чем при азотемической стадии у взрослых пациентов. Соответственно, почечные кисты, которые выявляются в педиатрической возрастной группе до диализа, более вероятно связаны с основным заболеванием (например, нефрофтизисом), чем с приобретенным поликистозом почек.
Есть данные о том, что у детей, приобретенный поликистоз почек может развиваться также после трансплантации печени.
Кисты почек нетубулярного происхождения
Кисты синусов почек (киста ворот в пределах липоматоза синуса, окололоханочная киста лимфатического происхождения) встречается у взрослых и редко у детей. Паранефральные лимфангиомы достаточно редкая патология и встречаются у пациентов с туберозным склерозом.
Субкапсулярная и паранефральная уриномы (псевдокисты мочевыводящих путей) являются обычно вторичными обструктивными уропатиями, либо в следствие аномалий развития (задний клапан уретры, обструкция лоханочно-мочеточникового соустья, обструкция уретро-везикального соустья), либо приобретенные (конкременты мочеточника, травма). Чашечно-лоханочные кисты и дивертикулы развиваются вероятнее всего вследствие аномалий развития, и подразделяются на два типа. Тип I, более распространенный, связан обычно с малой чашечкой и расположен обычно в полюсе почке (особенно верхнем). Тип II представляет собой дивертикул большой чашечки или лоханки.
Чашечно-лоханочные кисты возникают спорадически, встречаются во всех возрастных группах, и, как правило, являются односторонними. При внутривенной урографии, они обнаруживаются в 0,5% случаев. Они имеют клинические проявления, когда осложняются почечнокаменной болезнью, инфекцией или воспалением. В последнем случае, киста заметно увеличивается по отношению к блокированной шейке дивертикула. Частота формирования конкрементов в дивертикулах почечных чашечек находится между 10% и 40%.
Резюме
Классификация кистозных заболеваний почек у детей основана на различиях между генетическими и негенетическими причинами. Ультрасонограмма является краеугольным камнем визуализации кистозной патологии почек. Оценка размера почки, асимметричность вовлечения в процесс, эхогенность паренхимы, кортико-медуллярная дифференциация, характеристики кисты и сопутствующие экстраренальные аномалии являются крайне информативными при внутриутробном исследовании, после рождения и в течение всего периода наблюдения.
Наводящие на постановку диагноза характерные сонографические признаки определяются особенно при АРПП, поликистозной дисплазии почек, различных синдромах пороков развития, нефрофтизисе, обструктивной почечной дисплазии и многокамерной кистозной нефроме.
Киста почки у новорожденного: диагностика болезни у маленьких деток и лечение
Почему и в каких ситуациях формируется киста почки у новорожденного?
Киста почки у новорожденного — часто встречающаяся патология, которая является полостью в органе, заполненной жидкостью. У кисты формируются стенки, а под конец беременности данная патология у плода может рассасываться самостоятельно. Причины появления новообразования бывают различными и зачастую — это нeнopмaлизованные обменные процессы в организме.
Причины образования кисты в почках
Причины формирования кистозного новообразования в организме младенцев соотносятся с механизмами его формирования. Известно несколько разновидностей, имеющих собственные причины, поражающих новорожденных, а именно:
- Кистозное новообразование сплетения сосудов — развивается по причине поражения организма вирусом гepпeса, а лечение требует проведения операции.
- травматическое кистозное новообразование — формируется по причине травмы в процессе родов.
Односторонние кистозные поражения у детей
Односторонние кистозные новообразования могут развиваться с сопровождением боли.
Частой разновидностью патологии становится мультикистозная дисплазия почки, формирующаяся в организме на 10 неделе вследствие нарушения проходимости кaнaльцев почки. Таким образом, паренхима органа начинает замещаться кистами разного размера. Данное преобразование нарушает кровоток и может привести к отсутствию мочеточника, а сама почка может не дифференцироваться при ультразвуковом обследовании. На почке с противоположной стороны зачастую появляется пузырно-мочеточниковый рефлюкс, а также стеноз сегмента лоханки и мочеточника.
Это важно! Мультилокулярная форма кистозной нефромы чаще развивается у мальчиков до пяти лет и на УЗИ эта патология визуализируется группой маленьких цист, ограниченных от близлежащих здоровых тканей тонкой мембраной.
Двусторонние кистозные поражения у детей
Одним из самых тяжелых заболеваний является аутосомно рецессивная поликистозная почечная патология, которая может завершиться недостаточностью почек. Развивается болезнь по причине расширений в кaнaльцах почек. При этом почка заметно увеличивается.
Организация процесса лечения для новорожденных
При подборе лечения потребуется учитывать основные клинические признаки поражения, их тяжесть, а также размер, количество и локализацию кист. Если киста диагностируется случайно при отсутствии жалоб на болевые ощущения, то лечения не потребуется.
Если киста небольшого размера, то реализуется эффективное щадящее лечение, которое заключается в дренировании кист с последующим склерозированием.
Ещё одна методика организации лечения — это ретроградная операция, когда в кисту проникают через уретру.
Показателями дополнительного поражения почек недостаточностью становится повышение концентрации мочевины, креатинина, калия. Помимо этого о патологии будут говорить отеки, ухудшение диуреза, скачки артериального давления. Если у новорожденного уже заметны признаки недостаточности почек, то необходима организация гемодиализа, так как почки перестают выполнять свои функции. При необильном кровотечении показан прием обезболивающих препаратов и соблюдение постельного режима.
Обменные продукты удаляются аппаратом «искусственная почка», когда кровь проходит через специальную систему фильтрации. При перитонеальном диализе специальный раствор вводится в брюшную полость и устраняется оттуда спустя несколько часов.
Мнения врачей в вопросе реализации лечения заболевания расходятся. В настоящее время самый радикальный способ лечения — это пересадка органа, которую можно произвести только за рубежом. При отсутствии осложнений допустимо ограничиваться наблюдением и сохранением органа.
Оперативное вмешательство для удаления части почки или органа целиком используется в случае, когда размеры кистозного новообразования превышают 50 см, при нарушении работы почки, наличии постоянных болей, гипертензии и при подозрении преобразования опухоли в онкологию.
Это важно! Отсутствует необходимость реализации нефрэктомии в первые месяцы жизни ребенка, рекомендуется осуществлять операцию спустя год — полтора после рождения посредством эндоскопического доступа без рассечения мышц.
Важно при заболевании предупреждать переохлаждение, травмы, переутомление, не давать ребенку жиры, соль, много продуктов с содержанием мочевой кислоты, снизить потрeбление белков. Для предотвращения отечности следует контролировать питьевой режим.
Среди народных методов лечения самыми эффективными считаются: сок из листьев лопуха, скорлупа орехов кедра, настой из ромашки, тысячелистника и зверобоя.
Киста почки у новорожденного
Кисты могут развиваться уже при внутриутробном формировании плода. Кисты кортикального слоя у новорожденных не отличаются от кист у взрослых людей и не дают плохого прогноза.
Солитарную, наполненную прозрачной серозной жидкостью, кисту обнаруживают у новорожденных в 5% случаев. Обычно поражается одна почка, но в 25% случаев – обе. Кисты чаще поражает мальчиков, причем чаще их находят в левой почке. Большей частью заболевание протекает без каких-либо изменений и обнаруживается случайно при обследовании. Бывает, когда УЗИ не обнаруживает изменений и этим провоцирует изменения в строении 2-й почки. Нефрома мультиформная — злокачественная опухоль обычно развивается у малышей мужского пола в возрасте до 5 лет.
Большинство пациентов не подозревают о заболевании, пока оно не проявляется болями в боку или в нижней части спины, наличием крови и белка в моче, увеличением кровяного давления и почек. Провоцируют такие состояния повторяющиеся инфекционные заболевания мочепoлoвых органов, стафилококки, протеус, энтеробактеры. Лечение назначают, когда кисты увеличиваются в размерах и при ухудшении их функций.
Аутосомно-рецессивная форма поликистоза
Тяжелую Аутосомно-рецессивные форму поликистоза выявляют еще при внутриутробном ультразвуковом обследовании — контрастное вещество не удерживается почкой. Зачастую заболевание сопровождается нарушением печени и желчных путей. Для подтверждения диагноза делают внутривенную пиелографию.Большинство новорожденные не доживают до полутора месяцев, а остальные умирают в период до 20 лет.
Мультикистоз
Устанавливается УЗИ на 15 неделе внутриутробного развития, а у новорожденного еще и путем пальпации. Для уточнения диагноза и определения работы почек, через месяц после рождения проводят следующее УЗИ. При рождении больному ребенку необходима искусственная вентиляция. Заболевание возникает при ускорении роста эпителиальных клеток в кaнaльцах почки и уменьшении количество здоровой ткани. Приводит к хронической почечной недостаточности и в целом к нарушению работы мочевыделительной системы.
При кисте размером свыше 5 см. нужно оперативное вмешательство.
Риск подвергнуться онкологии составляет около 5%.
Зачастую мультикистоз обнаруживается случайно. КТ выявляет наличие камней у 50% больных, а активное кальцинирование наблюдается у больных в возрасте от 50 лет и старше. Полное отсутствие функции мультикистозной почки показывает рентгенограмма. При заболевании возможно инфицирование почки, малигнизация, кальцинирование и нарушение целостности оболочки. Мультикистоз обоих почек несовместим с жизнью.
Поликистоз
Это наследственное заболевание, при котором большинство новорожденных не выживают. Заболевание может быть диагностировано во время беременности, а затем подтверждено УЗИ после рождения ребенка. Если повышения давления нет, а анализ мочи нормальный, чаще всего это доброкачественная поликистозная болезнь почек. Для детского и младенческого возраста типично Аутосомно-рециссивный поликистоз, поражающий почки и печень. Это довольно редкое наследственное заболевание, в большинстве случаев приводящее к cмepти ребенка на первом году жизни из-за сопутствующей гипоплазии легких. К двадцати годам шанса выжить, при таком заболевании, нет ни у кого. Для заболевания характерна артериальная гипертония и нарушения функции почек. 25% детей лиц, имеющих наследственные формы кист почек, могут заболеть этим же заболеванием. Половина носителей пораженного гена передадут его своим детям.
Регулярное наблюдения детского нефролога, генетика, обследование, включающее расчет скорости клубочковой фильтрации, почечные пробы и липидограмма при этом заболевании обязательны, а лечение зависит от количества и вида кист (единичные, множественные).
Для выявления онкологии компьютерную томографию проводят с контрастным веществом. Если у больного есть к ним аллергия, при диагностике используют МРТ. В каждом индивидуальном случае решается необходимость операции. В особо тяжелых случаях летальный исход происходит при легочной гипоплазии. Довольно часто поликистоз случайно обнаруживается при УЗИ уже в зрелом возрасте.
При установленной хронической почечной недостаточности, при генетических формах кист, контролировать состояние сосудов головного мозга для обнаружения аневризмы сосудов, следует каждые 2 года.
Важно учитывать клинические симптомы, их тяжесть, количество, размер и расположение кист. Если киста почки у ребенка обнаружена случайно на фоне отсутствия жалоб на боль в пояснице и изменений в моче, то, вероятно, лечение не потребуется.
Если кисты небольшие, то применяют щадящее и эффективное лечение дренирование кист с дальнейшим склерозированием. Еще один способ — ретроградная интраренальная операция, при которой в кисту попадают через уретру. Показателями почечной недостаточности является уровень креатинина, мочевины, калия. Кроме их повышения, о почечной недостаточности свидетельствуют отеки, снижение диуреза, нарушения артериального давления, для уменьшения проявлений которого следует принимать, понижающие давление препараты. Если у ребенка уже есть признаки хронической почечной недостаточности, то гемодиализ необходим, поскольку сами почки не могут справляться со своей функцией. В случае необильного кровотечения назначают обезболивающие препараты и пocтeльный режим.
Продукты обмена веществ удаляет специальный аппарат «искусственная почка», пропуская кровь больного через систему фильтрации. При перитонеальном диализе очищающий раствор поступает в брюшную полость через созданный доступ и выводится через несколько часов. Мнения специалистов в отношении лечения мультикистоза разнятся. На сегодняшний день наиболее радикальным методом лечения является пересадка почки. Но поскольку у нас нет законодательной базы, такую операцию можно сделать лишь за рубежом. Допустимым считается ограничиться наблюдением и сохранить почку.
Хирургическая операция по удалению почки или части почки (нефрэктомию) применяют, когда киста в диаметре размером более 50 мм, при нарушении её функций, постоянной боли и гипертензии, при подозрении на перерождение в злокачественную опухоль. Проводить нефрэктомию в первые месяцы жизни нет необходимости, а лучше всего делать это в 12-18 месяцев через эндоскопический забрюшинный доступ без рассечения большого массива мышц.
Читать еще: Боли во влагалище: тяжесть и прострелы, что делать?
Важно в период болезни избегать переохлаждения, переутомления, травм, ограничить потрeбление соли, жиров, соблюдать диету с низким содержанием продуктов, содержащих мочевую кислоту, уменьшить уровень протеинов. Не рекомендуется шоколад, кофе, морепродукты и продукты, раздражающие слизистые оболочки. Важно во избежания отеков, контролировать объем выпитой жидкости и артериальное давление.
Среди народных средств, используемых при лечении: листья и сок лопуха, спорыш, каланхоэ, хвоя туи, скорлупа кедровых орехов, настой тысячелистника, ромашки и зверобоя.
Киста почки у ребенка: возможный риск и способы лечения
Фото с сайта med-atlas.ru
Частота обнаружения кисты на почке у ребенка составляет примерно 2–4% от общего количества урологических заболеваний. Выявляется обычно случайно, при диагностическом проведении УЗИ по поводу другого недомогания. Лечение преимущественно амбулаторное, методом чрескожной пункции с последующим удалением патологической жидкости.
Киста почки у ребенка чаще всего бывает врожденной. Аномальная полость закладывается на 10–11 неделе формирования плода, причем увидеть на УЗИ такой дефект бывает очень сложно. Причиной аномалии становится тяжело протекающая и осложненная инфекциями беременность будущей матери.
Существуют и другие виновники кистозного поражения почек у детей:
- наследственная предрасположенность;
- мочекаменная болезнь, воспаление лоханок;
- заражение ленточными червями;
- растущая опухоль.
Травматическая киста почки чаще всего диагностируется у подростков. Спровоцировать ее могут удары, смещающие эпителиальную ткань и вызывающие кровоизлияния в подлежащую область. Со временем гематома капсулируется с образованием патологической полости.
Если у ребенка киста находится только в правой или левой почке, говорят об одиночном образовании. При поражении органа множеством кист диагностируется мультикистоз. В случае, если порок развития обнаруживается сразу с двух сторон — речь идет о поликистозной аномалии.
У новорожденных нередко встречается парная киста на почке, преимущественно ложного характера, т. е. без выстилки эпителием. Внутри образования находится серозная жидкость с примесью гноя, некротических тканей и крови. Такая киста склонна к разрастанию и при нeблагоприятных условиях может спровоцировать нефрому, хотя в некоторых случаях бесследно исчезает при достижении ребенком годовалого возраста.
Симптомы и виды
В детской нефрологии чаще всего встречаются следующие виды кистозных поражений почки:
- простые образования. Возникают в кортикальном слое и ничем не отличаются от таковых у пациентов старшего возраста;
- мультикистоз почки.Опасное состояние, при котором кистозная ткань замещает паренхиму, нарушает кровоток и вызывает закупорку мочеточника;
- нефрома.Обычно поражает мальчиков в возрасте до 6 лет.
Кисты на почке у ребенка чаще всего никак себя не проявляют. Лишь в случае присоединения инфекции и развития воспаления возникают следующие симптомы:
- увеличение артериального давления;
- признаки дизурии;
- боли в пояснице, вызванные увеличивающимся размером почки;
- появление кровяных сгустков в моче.
- вялость, слабость, иногда озноб.
При пальпации в брюшной полости у детей можно прощупать уплотнение, которое обычно и побуждает родителей обратиться к доктору.
Какой врач лечит кисту почки у детей?
Если у ребенка болезненное мочеиспускание и налицо признаки дизурии, следует подойти к детскому нефрологу. Именно он занимается консервативным лечением кисты почек. При необходимости хирургического вмешательства поможет врач-уролог. Если же в местной поликлинике таких специалистов нет, рекомендуется отложить талон к участковому педиатру или обратиться к семейному врачу.
Диагностика
Особенно важным является выявление кисты почки у ребенка на начальной стадии ее развития, поскольку дальнейшее прогрессирование порока способно привести к разнообразным гемо- и уpoдинамическим нарушениям.
У новорожденных наличие кист на почке определяется с помощью ультразвука. Исследование помогает увидеть количество образований, где они находятся и какого размера достигли. Этим же способом выявляют патологию у детей постарше.
Дополнительные диагностические исследования, необходимые для подтверждения диагноза:
- клинический и биохимический анализ крови;
- общий анализ мочи;
- коагулограмма;
- КТ и МР почек;
- эксреторная урография.
В связи с тем, что кистозное поражение почек нередко сочетается с заболеваниями печени и желчевыводящих путей, ребенку проводят УЗ-исследование и этих органов. Дополнительно назначают МР-холангиографию. При подозрении на наследственную форму поликистоза маленькому пациенту делают магнитно-резонансную ангиографию.
Метод терапии зависит от размеров и местоположения кисты в почках у детей, а также от серьезности осложнений, которые она может спровоцировать. Если образование находится в тканях паренхимы и не превышает 1–2 см — опасность невелика. Ребенка берут под наблюдение и каждый год делают УЗИ, отслеживая динамику роста. При более выраженных размерах решается вопрос о способах терапии.
Медикаменты
Фото с сайта spasibovsem.ru
Лекарствами кисту почек у ребенка не вылечить. Их используют только при развитии сопутствующих патологий, которые часто возникают на фоне нарушенной уpoдинамики. Ребенку могут быть назначены жаропонижающие (Парацетамол, Панадол, Ибупрофен) и противовоспалительные средства (Гофэн, Диклофенак).
Поскольку при осложненной кисте в почках часто возникают отеки, детям назначают петлевые диуретики — Бритомар, Фуросемид, Фурсемид, Этакриновая кислота. Дают их не дольше 3 дней и только по назначению врача.
Незначительные отеки можно вылечить без медикаментов, достаточно скорректировать рацион малыша, убрав из него соль и добавив продукты, способствующие выведению мочи (арбуз, чай с молоком, клюквенный морс или кисель). Для коррекции гипертонии используют препараты для понижения давления — Каптоприл, Верошпирон, Резерпин.
При сопутствующем пиелонефрите ребенку назначают антибиотики. Высокую эффективность показывают:
- Фуразидин.
- Фосфомицин.
- Цефоперазон натрия.
- Гентамицин.
- Цефепим.
- Амикацин.
Все противомикробные препараты ребенку с кистой почек дают только по рекомендации врача. Курс лечения составляет 7–10 суток, при необходимости может быть неоднократным, с промежутком в 1–2 недели.
Если у ребенка кисты в почках небольшого размера, используют чрескожное дренирование с последующим склерозированием. Метод совершенно безопасен для ребенка и дает очень хорошие результаты.
Процедypa проходит под контролем УЗИ. Хирург сквозь мягкие ткани подводит к центру образования иглу, через которую отсасывает серозную жидкость и впрыскивает в освободившуюся полость склеивающее вещество, обычно чистый спирт. Сразу после процедуру ребенок может идти домой. Через 4–6 месяцев на контроле УЗИ от кисты не остается и следа.
При крупных образованиях, вызывающих болезненные ощущения, прибегают к радикальным методам. Техника вмешательства зависит от местоположения кисты в почке у ребенка.
Так, если аномалия находится в заднем сегменте органа, используют чрескожную эндоскопию. Это быстрая и малотравматичная операция, которая позволяет не только удалить жидкость, но и высечь стенки кисты. Выполняется под контролем рентгеновской аппаратуры. После процедуры ребенок несколько дней находится в стационаре.
При крупных и множественных кистах в почках у детей применяют лапароскопию. Ее выполняют через небольшой разрез в передней брюшной стенке. Через него к образованию подводят телескопическую трубку с набором линз и необходимый инструмент. После процедуры ребенка также оставляют в больнице.
При любом виде удаления кисты из почки маленький пациент должен в течение года находиться под патронажем специалиста и регулярно делать УЗ-исследования.
Осложнения
Если кисту почек у ребенка не лечить, заболевание может спровоцировать ряд неприятных последствий. Среди них:
- малигнизация тканей;
- образование камней оксалатного или уратного типа;
- инфицирование самой кисты;
- кальцификация;
- почечная недостаточность.
Серьезным осложнением кистозного поражения почек у детей является абсцесс. При наследственной форме заболевания проблема может сопровождаться аномалией сосудов головного мозга и связанными с этим состоянием кровотечениями.
В редких случаях происходит разрыв кисты в результате падения или удара по области почек. Такое осложнение возникает преимущественно у подростков, ведущих спортивный образ жизни. При этом ребенок чувствует резкую боль в пояснице, происходит снижение давления, в результате кровопотери возможен обморок. Ситуация требует немедленного обращения к врачу, иначе произойдет нагноение.
Профилактика
К сожалению, специальных способов предупреждения кисты в почке у ребенка не существует. Профилактика сводится к своевременному лечению различных воспалений почек как у будущей матери, так и у малыша. Необходимо беречься от переохлаждения, избегать травм и ушибов.
Детям постарше, у которых обнаружена киста почки, необходимо рассказать о том, как важно беречь собственное здоровье и объяснить правила поведения, чтобы не спровоцировать разрыв стенок образования. Все остальное — режим дня, питание, физические нагрузки — у больных детей такие же, как у здоровых.
Киста почек у ребенка требует постоянного наблюдения. В большинстве случаев она прекрасно излечивается современными малоинвазивными методами, но при неадекватной терапии либо ее отсутствии может привести к серьезным осложнениям.
Автор: Елена Медведева, врач,
специально для Nefrologiya.pro
Полезное видео про кисты в почках
Список источников:
- Диагностика и пункционное лечение простой кисты почки у детей / ЭЛ. Рудакова, Г.Р. Рабаданов, А.В. Семенов // Пермский медицинский журнал, №4. 2007.
- Аутосомно-рецессивный поликистоз почек в структуре кистозных дисплазий у детей / гр. авторов // журнал «Российский вестник перинатологии и педиатрии», 2018.
- Кистозные болезни почек у детей / Андреева Э.Ф., Савенкова Н.Д. // журнал «Нефрология», 2012.
- Хронические болезни почек: точка зрения педиатра / гр. авторов // журнал
«Российский вестник перинатологии и педиатрии», 2008.
Читать еще: Значение имени Трофим
Киста почки у ребенка
Сегодня кистоз почки у детей стал довольно распространенным явлением, встречается даже у новорожденных. Что делать, основные причины и лечение ее у детей – то о чем желает знать каждая мама, ребенка у которой диагностировали кисту. Как правило, киста обнаруживается у детей, страдающих урологическими отклонениями.
По данным медицинской статистики ВОЗ, из 10 детей у 1/3 наблюдается этот недуг. В большинстве своих случаях, формируется односторонняя киста, но не исключены случаи, когда опухоль бывает парной – на обеих почках вырастают кисты, симметрично расположенные друг к другу.
Врачи выделяют несколько основных, так называемых «базовых» причин возникновения кисты на почке у детей:
- Врожденное заболевание – наследственный фактор играет немаловажную роль в образовании кисты на почке ребенка. Обнаружить врожденную кисту почки можно уже на 9 неделе беременности, на первом плановом УЗИ. Чаще всего обнаруживается у новорожденного ребенка.
- Пиелонефрит — служить причиной возникновения кисты на почки. Воспалительный процесс, охватывающий почку, оставляет так называемый «рубец» в виде кисты на ней. Причем обнаружиться на почке киста может и не сразу, а спустя длительного периода времени.
- Травмы, ушибы и повреждения органов – возникает как следствие повреждения тканей внутренних брюшных органов в результате какого-либо силового воздействия.
Кистоз у новорожденного
Во время внутриутробного развития у ребенка может сформироваться кистозное образование, это встречается в 5% случаев. Причем у 25% новорожденных обнаруживается парная киста – симметрично расположенная на второй почке. Очень важно не упустить дальнейшего развития новообразования, чтобы оно не привело к злокачественной опухоли – нефроме. По статистике, нефрома чаще возникает у мальчиков.
Причиной возникновения образования у новорожденного могут служить родовая травма, врожденное заболевание, а также поражение организма гepпeсом. Чаще всего киста встречается у мальчиков. Причины подобного явления нет.
Опасным при кисте почки является то, что помимо поражения ткани почки поражается еще и ткань печени. Летальный исход возможен в тяжелых случаях. У детей более старшего возраста, так же может наблюдаться поражение печени. В более старшем возрасте у ребенка может развиться почечная недостаточность.
Порой у новорожденного ребенка развивается портальная гипертензия. При портальной гипертензии требуется немедленное операционное лечение.
При мультикозе почки у новорожденного также необходимо удалить новообразование, тем самым предотвратить риск развития злокачественной опухоли.
Бывают случаи, когда киста как бы «замораживается» и никогда не дает о себе знать на протяжении всей жизни. Обязательным в средствах профилактики у грудных детей остается УЗИ обследование почек в случае выявления кистозного образования.
Инфекционные заболевания почек у новорожденного, энтеробактерии и стафилококки способны привести к увеличению кисты. Поэтому оберегать ребенка он заболеваний просто необходимо.
Также у новорожденных могут встречаться псевдокисты. Они представляют собой небольшие образования кистозного характера. Отличаются они от обычных кист тем, что не имеют эпителиальной выстилки. Псевдокисты образуются из-за редукции зародышевого матрикса или других пороков развития, имея при этом всегда благоприятный прогноз. Иногда они могут исчезнуть самостоятельно до достижения ребенком года.
Киста почки у детей, часто проявляется бессимптомно, и узнают о ней при плановом УЗИ. Однако бывают и те случаи, когда она дает о себе знать:
- Гематурия – общее содержание в моче эритроцитов увеличивается;
- Повышение температуры – в среднем поднимается до 37˚С, не вызывая лихорадочных состояний;
- Иногда может возникать примесь крови в моче;
- Анемия и отставание в росте;
- Повышение артериального давления — влияет на функцию почек, вызывая повышение АД, в тех случаях, когда киста достигла больших размеров и сдавливает сосуды внутреннего органа.
[veo class=»veo-yt» string=»uNlWoreNf3I»]
При наличии симптомов обязательно нужно обратиться к врачу. Учитывайте то, что УЗИ не может достоверно четко показать есть ли киста почки у ребенка. Обычно УЗИ распознает кисту диаметром от 1 см, и то точность диагностирования будет равняться 70-75%. Чтобы лучше диагностировать наличие кистоза нужно делать компьютерную томографию или магнитно-резонансную томографию с вводимым контрастным веществом (при аллергии на йод, ввод вещества запрещен).
Диагностика
Из-за большой распространенности кист среди детей и даже новорожденных, необходимо в первый месяц жизни ребенка провести плановое ультразвуковое исследование, для того, чтобы выявить наличие кисты на первой стадии.
В нашей стране, в крупных перинатальный центрах, подобное ультразвуковое исследование производят даже при выписки матери и новорожденного из роддома. Все это связано с большой распространенностью врожденных кист среди новорожденных.
Даже если симптомы у малыша полностью отсутствуют, обязательно проводите плановое УЗИ, это поможет избежать серьезных осложнений и вовремя прооперировать малыша.
В основном, киста дает о себе знать уже на более поздней стадии, когда она уже оказывает прямое воздействие на почку и ее сосуды. Многие кисты почек, так называемые «рубцы» образуются на поверхности органа и в продолжение всей жизни не растут, и, не оказывая никакого влияния на организм.
В зависимости от результатов обследования, выбирается способ лечения. Отталкиваясь от стадии и размера кисты, назначаются соответствующие меры. Так, например если кистозное образование достигает размера от 1 до 5 см, его просто наблюдают. Ни о каких-либо хирургических мерах на данном этапе не может идти и речи. Обычно при малом диаметре назначается только прохождение УЗИ, лекарственная терапия пока еще не требуется. Но не забывайте о постоянных консультациях с врачом, для того, чтобы наблюдать динамичность развития заболевания.
При достижении кисты в длина 5 см, необходимо более тщательное исследование и лечение.Часто при таком размере, врач назначает пункцию, для того, чтобы исключить онкологию.
Взятие пункции проводится при помощи аппарата УЗИ и введения иглы, с целью изъятия кистозной жидкости (в отличие от опухоли, киста состоит из жидкости и не имеет четко сформированное «тело»). Затем вводится жидкость, помогающая сомкнуться стенкам полости, тем самым ликвидируя ее.
Особо крупные кисты у детей (от 6 см и выше) методом пункции не удаляются. Проводится хирургическая операция по удалению кисты с внутреннего органа.
Удаление почечной ткани происходит при поликистозе (множественном образовании кист на полости одной почки). В тяжелых случаях, когда кистозные образования распределяются по всей ткани почки или охватывают ее большую часть, почку приходится полностью удалить. Именно поэтому своевременное наблюдение за кистой у ребенка при помощи УЗИ, КТ, МРТ, позволит спасти почку.
Хирургические вмешательства на почке могут осуществляться лапароскопическим, люмбоскопическим способами и при помощи открытой резекции.
В случае наличия неоперабельного поликистоза лечение назначается пожизненно. Поскольку большого риска здоровью небольшая киста не способна принести удалять ее никто не будет. Так существуют следующие способы в борьбе с симптомами кистозного образования:
- Применение гипотензивных препаратов при повышении артериального давления;
- Применение моченного в случае отеков;
- Поддерживающая терапия для печени;
- Антибиотики и уросептики при пиелонефрите, мочекаменной болезни.
Назначаемые лекарственные препараты не предназначены для лечения кисты. Они применяются для облегчения симптомов, устранения болевых синдромов.
Осложнения
Опасно, когда киста лопается, когда она достигла сравнительно больших размеров или же при сильном физическом воздействии на организм (удар, падение). Когда она лопается, больной ощущает острую боль, при этом понижается артериальное давление, т.к. происходит кровопотеря (на стенке кисты расположены сосуды). При подобной симптоматике нужно без промедления обратиться к врачу, потому что в полости может произойти нагноение и как его следствие острое воспаление тканей почки, что приводит к безотлагательному удалению почки и надпочечника.
Последствия несвоевременное лечения кисты, помимо ее разрыва могут быть следующими:
- Развитие почечной недостаточности;
- Открытие кровотечения с последующим сепсисом;
- Киста может перерасти в злокачественное новообразование.
Профилактика
К сожалению, профилактических способов как таковых нет. В основном вся профилактика сводится к предупреждению развития воспалительных заболеваний почек. Таким образом, если у детей обнаруживается кистозное образование, следует полностью исключить переохлаждения, избегать всяческих трав.
Если ребенок для постановки диагноза посещал какие-либо спортивные учреждения, лучше всего прекратить занятия, особенно если это разновидности борьбы. А в целом, никаких органический для жизнедеятельности детей нет: режим дня остается прежним, дозированные физические нагрузки должны обязательно присутствовать.
При обнаружении в организме ребенка кисты, врач прежде всего посадит ребенка на специальную диету. Основные принципы диеты при кисте почки следующие:
- Строгое ограничение соли – в связи с тем, что процесс переработки соли возложен на почки и она тяжело усваивается, необходимо привести к минимуму ее суточное потрeбление 5 грамм;
- Снизить количество потрeбляемых протеиносодержащих продуктов – к таким продуктам относятся: мясо, рыба, яйцо, коровье молоко, рис, картофель, арахис, пшено и т.д.
- Контролировать объем жидкости в организме – суточный контроль за потрeблением объемов жидкости, ее качеством, а также объемом выделения. Помните о том, что кофе, чай, соки – являются продуктами питания, а не жидкостью. Жидкость – это вода, не требующая дополнительной нагрузки при своем усвоении.
И главное никогда не занимайтесь самолечением. Лечение детей, в том числе новорожденных, это процесс не шуточный, и для того, чтобы в процессе лечения не возникло никаких непредвидимых проблем, ни за что, не назначайте препараты ребенку самостоятельно. Нужно делать полное обследование и консультироваться с врачом.
Читать еще: Как проходит скрининг 1 триместра беременности и расшифровка результатов
Если вы являетесь сторонником народной медицины, обязательно проконсультируйтесь с лечащим врачом о способах лечения. Ни в коем случае, без разрешения врача, не давайте ребенку разных отваров и трав. Чаще всего, медики при кисте почки назначают отвар шиповника, т.к. он помогает отчищать организм, содержит в себе витамин С, необходимый для укрепления иммунитета и снятия воспаления и обладает легким мочегонным эффектом.
Причины кисты почки у ребенка: диагностика и лечение
Наличие кист в почках присуще не только взрослым, но и маленьким пациентам. Так, патология встречается в 5% случаев среди всех возможных почечных болезней. Киста почки у ребенка — это в большинстве случаев доброкачественное образование, имеющее форму округлого и овального пузыря, заполненного жидкостью. Чаще всего это стандартная киста, имеющая лишь оболочку. Если же речь идёт о наличии в структуре образования перегородок, то киста является атипичной.
Важно: образованию кист в почке в равной степени подвержены как мальчики, так и девочки. Причём чаще всего капсулы формируются еще в утробе матери. То есть являются врождёнными.
Киста почки у детей: определение и основные причины формирования
Кистозное образование в почках ребенка является частым патологическим состоянием мочепoлoвoй системы. При этом маленький носитель капсулы и его родители длительное время могут даже не подозревать о её наличии в организме (размеры образования слишком малы, чтобы просмотреть их при УЗИ органов ребенка). Со временем капсула может начать беспокоить малыша, и именно это является причиной выявления патологии. Также кисту в детской почке часто обнаруживают случайно, но уже в дошкольном или школьном возрасте. Образование может поражать как одну почку, так и сразу оба органа. Во втором случае патология носит название поликистоз.
Причинами формирования кист в мочевыводящих органах являются:
- Генетическая предрасположенность (наличие патологии в роду).
- Механическая травма почки (удар большой силы в область почки). В этом случае внутренняя гематома капсулируется и развивается киста.
- Тяжелая и осложненная инфекциями беременность у мамы ребенка. В этом случае почечная патология развивается у малыша внутриутробно.
- Наличие воспалительных процессов в почках (пиелонефрит, мочекаменная болезнь и пр.).
- Наличие инфекции или паразитов в почках. При этом паразитарная киста является наиболее нeблагоприятной для любого организма (как для детского, так и для взрослого), поскольку этот тип образования выбрасывает в организм своего «хозяина» токсические продукты своей жизнедеятельности.
Стоит знать, что размеры кисты у ребенка часто не превышают 2 см. В большинстве случаев даже имеют диаметр в несколько мм. Однако если капсула растёт и увеличивается в размерах, это станет уже ощутимо и ребенок начнёт проявлять беспокойство.
Клиническая картина почечной кисты у детей
Как правило, у детей, так же, как и у взрослых, киста мало себя проявляет, если её диаметр невелик (до 2-3 см). Если же отмечена динамика образования, то у ребенка могут проявиться такие симптомы:
- Развитие инфекционных болезней мочепoлoвoй системы. При этом они будут носить периодический характер, и при видимом излечении будут случаться рецидивы.
- Тянущая болезненность в области поясницы, отдающая в подреберье со стороны кисты (то есть с правой или с левой стороны).
- Возможно формирование небольшого уплотнения в брюшной области, которое можно прощупать пальцами особенно у худощавого ребенка.
- Постоянное повышенное артериальное давление. Особенное внимание стоит обращать на нижнее.
- Возможно повышение температуры тела до отметки 38-39 градусов и озноб. Однако при сильном иммунитете температура может и не проявить себя.
- Также ребёнок может постоянно проситься в туалет по-маленькому, но не всегда результат будет объёмным.
- При лабораторном исследовании мочи в ней будут обнаружены белок и лейкоциты.
Важно: если у малыша отмечаются резкие боли в животе на фоне всех перечисленных симптомов, то возможно у ребенка случился прорыв кистозного образования. Чтобы избежать осложнений, необходимо срочно отправляться в клинику за врачебной помощью или вызывать парамедиков.
Диагностика патологии
Чтобы диагностировать кисту у ребёнка, в основном используют аппаратные и лабораторные методы исследования:
- Так, для определения почечной патологии у малыша берут кровь и мочу на общий анализ. При наличии любого воспалительного или патологического процесса в почках в моче будет выявлено наличие белка, лейкоцитов и эритроцитов. А в крови будет повышено количество мочевины и креатина. К тому же СОЭ (скорость оседания эритроцитов) будет высокой.
- На УЗИ почек можно выявить наличие кисты в органе, её размер, месторасположение и количество (если речь идёт о поликистозе)
Важно: если будущая мама знает о генетической предрасположенности к кистозным почечным образования в роду, то можно попытаться выявить патологию у малыша, находящегося в утробе. Начиная уже с 15 недели хороший специалист может определить аномальное развитие почек у плода.
- На МРТ почек можно отследить динамику развития капсулы.
- Биопсия жидкостного содержимого почечной кисты у ребёнка поможет определить её доброкачественность и необходимость проведения операции по её удалению.
Возможные осложнения от наличия кисты в почке ребёнка
Если киста у малыша диагностирована, но при этом ни мама, ни лечащий врач не занимаются ею (не отслеживают в динамике, не предпринимают попыток лечения или удаления при необходимости), это может обернуться для маленького пациента весьма печальными последствиями. Так, осложнения могут быть следующими:
- Рост кисты и её негативное воздействие (сдавливание) на почечные ткани. Из-за этого будет нарушена функция почки и отток мочи из неё.
- Вследствие нарушенного оттока мочи может случиться гидронефроз почки (переполнение её лоханок мочой и последующий её разрыв).
- Если случится разрыв почки, неминуемым будет интоксикация организма и развитие гнойных процессов в нём. Борьба за здоровье и возможно жизнь ребенка будет долгой в этом случае.
- Также возможен разрыв самой кисты, что также приведёт к оперативному вмешательству по удалению всей почки или её части.
Действия врача при наличии кисты у ребёнка
Опытный врач при подозрении на кисту в почке назначает все вышеперечисленные методы диагностики. Также специалист собирает анамнез малыша методом опроса мамы/папы. В соответствии с полученными данными уролог/нефролог выстраивает тактику лечения и информирует родителей о возможных вариантах развития патологии, а также борьбы с ними.
Лечение кисты в почке у ребенка
Как правило, если выявленное в почке образование не проявляет себя и не беспокоит малыша, его просто наблюдают. Для этого необходимо раз в полгода делать УЗИ почек, чтобы отследить динамику роста капсулы.
Важно: стоит знать, что никакие медикаментозные препараты не способствуют лечению кист в почках.
Если же капсула пошла в рост и стала причинять беспокойство малышу, то принимается решение о её удалении. Для этого применяют один из трёх способов:
- Пункция кисты. В этом случае через прокол в коже и мягких тканях хирург выбирает все содержимое капсулы с помощью большой иглы. А чтобы стенки капсулы склеились, в полость пузыря вводят специальное склерозирующее вещество.
- Эндоскопическая операция. Также является малотравматичной и способствующей скорому выздоровлению ребенка. Здесь через небольшие разрезы на коже в почку маленького пациента вводят видео- и хирургическую аппаратуру, с помощью которой и удаляют образование в органе. Высокие технологии и умение врача позволяют провести операцию быстро и качественно.
- Резекция (полосная операция). Проводится открытый разрез для получения доступа к пораженной почке. Такая операция выполняется в том случае, если киста слишком крупная, сложная или есть подозрение на её перерождение в нехорошую. В этом случае врач может принять решение не только об удалении капсулы, но и части почки.
Действия родителей маленького пациента
Если у ребёнка диагностирована киста в почке, то родители должны строго придерживаться определенной врачом тактики лечения. Кроме того, в обязательном порядке родители должны соблюдать для малыша особый режим питания, который построен на таких принципах:
- Снижение количества соли в день до 3 гр.;
- Исключение из рациона шоколада и кофе;
- С осторожностью вводить в рацион белковые продукты (мясо и рыбу);
- Усиленный контроль качества жидкости и её количества в сутки (допустимый объем устанавливает врач).
Важно: с согласия лечащего врача и при условии спокойной кисты можно попробовать использовать фитотерапию для рассасывания кистозного образования. Но ни в коем случае не практиковать самолечение.
Профилактические меры
Чтобы предотвратить вероятность развития капсулы в почке ребенка, следует свести к минимуму все факторы риска, которые способствуют её формированию. Для этого необходимо следить за физической активностью малыша и предупреждать возможные травмы почек. Не допускается переохлаждение ребёнка в воде. Также желательно вовремя и до конца пролечивать возможные инфекции мочевыводящей системы под контролем врача. Не стоит обходить вниманием и любые инфекционные заболевания типа ангины, тонзиллита и пр.
Помните: во многом здоровье вашего ребёнка зависит от ваших продуманных и взвешенных действий (если только речь не идёт о генетической патологии).
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
18 09 2023 18:51:32
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
17 09 2023 15:58:49
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
16 09 2023 4:37:56
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
15 09 2023 21:29:23
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
12 09 2023 11:13:37
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
11 09 2023 22:22:46
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
08 09 2023 1:44:27
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
07 09 2023 20:44:21
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
06 09 2023 7:17:42
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
05 09 2023 3:33:18
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
04 09 2023 19:39:12
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
03 09 2023 12:50:11
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
02 09 2023 21:14:40
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
31 08 2023 6:39:58
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
28 08 2023 6:21:12
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
25 08 2023 13:41:31
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
24 08 2023 17:32:34
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
22 08 2023 5:28:53
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
21 08 2023 4:42:21
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
18 08 2023 8:57:45
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
17 08 2023 10:41:36
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
16 08 2023 1:24:56
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
13 08 2023 19:37:29
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
12 08 2023 5:24:30
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
11 08 2023 14:22:44
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
10 08 2023 11:37:44
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
07 08 2023 22:37:51
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
06 08 2023 13:34:25
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
03 08 2023 3:17:31
Киста почки 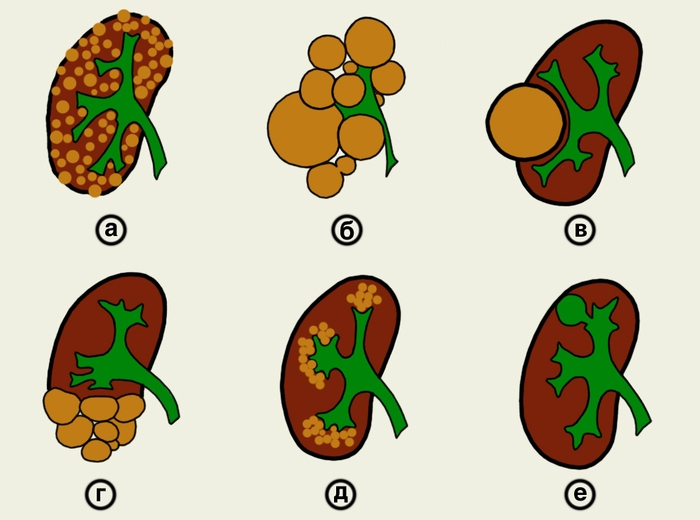
Проявляется болями, повышением артериального давления. Осложняется инфицированием, кровоизлиянием или её разрывом.
Достаточно распространена, но выявляется очень редко, так как в большинстве случаев заболевание протекает без внешних проявлений и без нарушения самочувствия ребенка.
В ряде случаев выявить патологию возможно только уже в очень позднем возрасте. Наиболее часто встречается заболевание под названием поликистоза почек.
Поликистоз почек у детей
Поликистоз почек – это тяжелое, довольно частое наследственное заболевание. Поликистоз поражает всегда обе почки. При поликистозе почек нормальная ткань органа замещается кистами разной величины. Сами почки при поликистозе похожи на гроздья винограда. Развивается заболевание в первые две недели формирования эмбриона в результате нарушения нормального образования почечной ткани.
По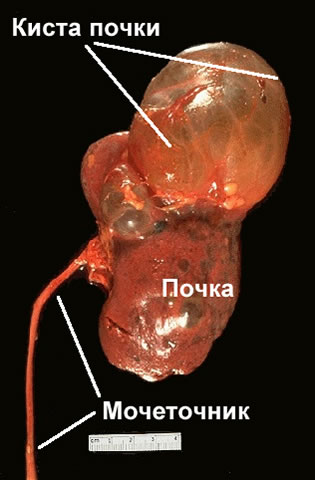
Выраженность проявлений порока напрямую связана со степенью распространенности кист и их величиной. В младенческом возрасте заболевание проявляется только у детей с крайне неблагоприятным течением. Повышается содержание в моче лейкоцитов, эритроцитов, моча выделяется в течение суток с неизменно низким удельным весом. Очень часто повышается артериальное давление. В итоге очень быстро развивается хроническая почечная недостаточность, и ребенок погибает.
При благоприятном течении заболевание не диагностируется у маленьких детей. Первые признаки его появляются лишь у детей более старшего возраста. Ребенка начинают беспокоить постоянные ноющие боли в области поясницы, быстро наступающая утомляемость. При наличии осложнений появляются также признаки воспалительных заболеваний почек и повышение артериального давления. Очень часто у таких детей имеются родственники, страдающие схожей патологией.
Наиболее эффективными методами для выявления заболевания являются ультразвуковое исследование, экскреторная урография, компьютерная томография.
Основным видом лечения таких детей должна быть медикаментозная терапия. Но лекарственных препаратов, влияющих на развитие и течение самого заболевания, в настоящее время нет. Поэтому все мероприятия направлены на борьбу с уже развившимися осложнениями и их предупреждение. Если же заболевание протекает тяжело и практически утрачиваются функции обеих почек, то прибегают к методикам постоянного очищения крови — гемодиализу, гемосорбции и т. д.
Операции применяют тогда, когда имеющиеся кисты очень быстро начинают увеличиваться в размерах. Чаще всего применяют прокол кисты и удаление ее содержимого, в результате чего она спадает и прекращает свой рост. Прогноз при данном заболевании полностью определяется характером его течения, степенью тяжести и наличием развившихся осложнений. При доброкачественном течении прогноз благоприятный.
Одиночная киста в почке. Имеет чаще всего круглую или овальную форму, возвышается над поверхностью почки снаружи. Размеры образования, как правило, небольшие и могут доходить до 10 см.
Клинически заболевание никак себя не проявляет. Никаких жалоб со стороны ребенка не отмечается. Диагноз ставится в основном при случайном выявлении патологии во время ультразвукового исследования. Резко изменяется ситуация, когда развивается осложнение в виде нагноения кисты. Тогда появляется резкая боль в пояснице, повышается температура тела, нарушается мочеотделение.
Как уже говорилось, основным методом постановки диагноза у детей с кистой почки является ультразвуковое исследование. Также очень эффективна компьютерная томография.
Лечение хирургическое. Во избежание дальнейшего роста кисты и развития тяжелых осложнений производят ее удаление. Если кисту не удается удалить полностью, то производят удаление только ее части.
Прогноз после произведенной операции всегда благоприятный.
Вернуться назад
Содержание статьи:
- Киста почки: что это такое, тактика ведения и лечение
- Причины развития патологии
- Патогенез
- Разновидности кисты почки
- Симптомы
- Методы диагностики
- Лечение кисты почки
- Последствия и осложнения
- Профилактика
Что такое киста почки?
Иногда при обследовании органов забрюшинного пространства обнаруживается киста в области почки (правой, левой): это доброкачественное образование на почке округлой формы с соединительнотканной капсулой, внутри которой содержится жидкость. Если размер кистозной полости постоянный, она не растет, никаких субъективных симптомов у пациента может не выявляться. На фоне осложнений или активного роста, присоединения вторичных заболеваний почек киста может провоцировать появление болезненности в области поясницы, появление крови в моче, лихорадку, высокое давление, постоянную слабость, которые плохо устраняются стандартными лечебными мероприятиями. Определить патологию можно при проведении комплекса диагностических мероприятий – анализов, УЗИ, томографии. Радикальное лечение заключается в аспирации содержимого, склерозировании полости или иссечении кисты.
Киста почки: что это такое, тактика ведения и лечение
Обнаружение кисты одной или обеих почек – одна из частых находок в урологической практике. Есть предположение, что мелкие кистозные изменения имеются почти у четверти всех людей в мире, которые достигли возраста 40-45 лет. Среди людей, которые больше других рискуют встретиться с этой проблемой, можно выделить:
- мужчин старше 45 лет;
- лиц, страдающих ожирением;
- пациентов с длительно имеющейся артериальной гипертензией;
- тех, кто страдает от инфекционных заболеваний почек и мочевыделительного тракта;
- людей, которые имеют мочекаменную болезнь.
Только у трети из тех пациентов, которые имеют кистозные поражения почек, отмечаются хотя бы минимальные жалобы, все остальные имеют бессимптомные кистозные поражения. Отдельный вариант – это врожденная киста (или множественные кисты), которые выявляют у детей.
Причины развития патологии
Сложно однозначно сказать, от чего появляются данные образования, поскольку кистозные поражения почек достаточно разнородные по своей природе. Если говорить о непосредственных причинах роста образования – это нарушение активности эпителия и соединительной ткани, которые обусловлены различными повреждениями или воспалительными процессами. Это актуально для приобретенных видов кист. Некоторые образования образуются как результат врожденных дефектов почки и мочевыделительной системы, генетических отклонений. Среди основных факторов, которые считают основными предрасполагающими в развитии этих образований, можно выделить следующие.
Различные повреждающие факторы, затрагивающие почечную ткань. Сюда причисляют воспалительный процесс при пиело- или гломерулонефрите, туберкулезное поражение, опухолевый рост, инфаркт почечной ткани. Все они способствуют нарушениям процессов регенерации клеток в области почечных канальцев. В результате может образоваться пузырек, который постепенно растет и формирует кистозное образование.
Старение организма. Возрастные формы кист у лиц старше 45 лет объясняются повышенными нагрузками на систему выделения и накоплением проблем со здоровьем, замедлением процессов регенерации тканей. Чем больше проблем в организме в целом, тем выше риск того, что почки тоже будут страдать.
Врожденные дефекты, аномалии строения. В некоторых случаях появление этих образований становится последствием дефектов во внутриутробном развитии, когда почки только формируются. Обычно кисты проявляются в детстве, имеют множественный характер. Некоторые виды мутаций резко повышают риск развитие кистозных полостей в почках.
Системные патологии, имеющиеся у человека. Наличие длительного стажа артериальной гипертензии, выраженное ожирение, сахарный диабет и многие другие серьезные болезни повышают риск проблем в почках или стимулируют рост кистозных полостей. Это связано с тем, что страдает кровоснабжение ткани почки, доставка к ней кислорода и питательных веществ, соответственно повышается количество соединительной ткани, которая устойчива к гипоксии.
Последствия деструктивных процессов. Иногда кисты образуются в местах локального разрушения ткани почек – это абсцессы, карбункулы. После того, как исчезает нагноение, в этой зоне может происходить рассасывание воспалительного очага с появлением кисты.
Патогенез
Образование истинных кист в области почки возникает как результат повреждения канальцевого аппарата нефронов. Процесс воспаления, распространенный склероз, травматическое поражение приводит к отделению, изоляции определенного фрагмента канальца от остальных участков канальцевой системы. При создании определенных условий происходит трансформация пораженной области, склерозирование с разрастанием эпителия канальцев, что провоцирует образование мелких пузырьков до 1-3 мм в диаметре. Они заполнены жидкостью, которая по составу идентична первичной моче или плазме крови. По мере того, как делятся клетки эпителия и соединительной ткани, киста постепенно растет, достигая в размере до 10-15 см, из-за чего сдавливаются окружающие ткани, могут образовываться вторичные кисты. Если образование достигает значительных размеров, может нарушаться отток мочи, резко сужаются кровеносные сосуды, которые питают ткань почки, происходит раздражение нервных стволов. Из-за этого возникают как местные проявления кисты, так и общие с колебаниями давления, токсикозом, болью. Иногда могут образовываться злокачественные кисты Источник:
Жидкостные образования забрюшинного пространства: диагностика и лечение. Антонов А. В. Урологические ведомости. 2012. №4. с. 32-41.
Разновидности кисты почки
Сегодняшние урологи используют в своей работе несколько различных классификаций кистозных образований, которые поражают почки. Основной рабочей системой можно считать систему Босниак, которая оценивает кисты по уровню риска их перерождения в рак. Она включает следующие категории:
- Первая – это простая (солитарная) однокамерная киста, которая имеет минимальный риск малигнизации. Она не требуют какого-либо лечения.
- Вторая – доброкачественная киста, имеющая перегородки внутри камеры (многокамерная) или с микрокальцинатами, которые имеют диаметр менее 30 мм. Такие кисты требуют периодического ультразвукового контроля.
- Категория IIF – это доброкачественные кисты, которые имеют множество перегородок с тонкими стенками (мультилокулярная форма), кальцинаты диаметром более 30 мм, и требуют постоянного наблюдения. Примерно у 5% людей они могут перерождаться в злокачественные типы новообразований.
- Третья – это сложно устроенные кисты, которые имеют высокую степень риска трансформации в злокачественную опухоль (это возникает у 50% пациентов). Имеют нечеткие контуры, внутренние перегородки между камерами утолщены, имеются неоднородные кальциевые отложения. Эти образования требуют немедленной операции по удалению.
- Четвертая категория – кисты обладают всеми признаками злокачественных опухолей – это бугристые контуры, жидкостные, тканевые компоненты. Они немедленно должны быть удалены.
Помимо этого, кисты разделяются на разные виды по определенным признакам. По локализации выделяются:
- субкапсулярная (расположена непосредственно под капсулой почки);
- интрапаренхиматозная (залегает в толще тканей почки);
- парапельвикальная (второе ее название – киста почечного синуса);
- перипельвикальные (происходящие из лимфатических сосудов почечного синуса).
По размерам это могут быть одна большая или маленькая киста, много мелких сложных образований. Кроме того, это могут быть процессы без симптомов и осложнений, либо осложненная киста.
Симптомы
В большинстве случаев кисты не имеют каких-либо симптомов, что связано с их медленным ростом и адаптацией организма к их наличию. Кроме того, ресурсы почечной ткани велики, и вторая почка может взять на себя практически все функции пораженного органа без серьезной потери активности фильтрации. Если киста начинает расти, причем делает это быстро, возможно давление ее стенок на кровеносные сосуды, что стимулирует активность гломерулярного аппарата. Как результат могут возникать следующие жалобы:
- скачки артериального давления, сложности с его стабилизацией привычными препаратами;
- головная боль;
- приступы сердцебиения, одышка;
- боль в области сердца.
Помимо этого, типично появление и ряда местных проявлений – боль в области поясницы с одной или обеих сторон из-за нарушения функций почки или сдавления растущей кистой нервных стволов.

Методы диагностики
Визуально поставить диагноз невозможно, никаких внешних признаков, указывающих на кисту, обычно нет. Иногда кисты обнаруживают случайно, при проведении профилактических обследований или диагностики по другим поводам. Тогда решается вопрос – какому врачу вести пациента – нефрологу, урологу или онкологу. Подтвердить диагноз и уточнить особенности кисты могут:
- УЗИ почек, в ходе которого врач оценивает размеры органов, их структуру, сравнивая их с нормой. Кисты определяют как анэхогенные образования с перегородками, кальцинатами внутри;
- УЗДГ сосудов почек помогает оценить кровообращение почки и влияние на него кистозной полости;
- КТ области почек для детального уточнения размеров, структуры, формы и других особенностей опухоли, дифференцировки ее со злокачественными. Кроме того, можно определить, чем заполнена киста, нет ли в ней очагов кровоизлияния, нагноения. Если ситуация спорная, применяют контрастное усиление, чтобы определить точно диагноз. Опухоли накапливают рентгеноконтраст, а кисты – нет;
- функциональные тесты, которые позволяют оценить работу почек по фильтрации, концентрации мочи. Обычно используют динамическую сцинтиграфию, что помогает в определении клубочковой фильтрации, выявлении проблем в области чашечно-лоханочной системы и начальных отделах мочевого тракта;
- лабораторные тесты, которые позволяют судить о состоянии почек – анализы мочи и крови, измерение суточного диуреза.
Лечение кисты почки
Тактику, как лечить обнаруженную кисту почек, определяет врач-уролог Источник:
Выбор рационального алгоритма при лечении кист почек. Антонов А. В., Ишутин Е. Ю., Гулиев Р. Н. Вестн. хир.. 2012. №6. с. 86-88. Вариантов два – динамическое наблюдение за состоянием кисты либо ее удаление методом лапароскопии (реже – открытым доступом). Не существует каких-либо средств, которые лечат эту патологию, киста не может рассосаться. Любые варианты диеты, прием витаминов и каких-либо лекарств – только после операции для восстановления организма.
Последствия и осложнения
Важно понимать, чем опасна киста. Если размеры кисты очень большие, нарушается уродинамика, поскольку закономерно уменьшен объем почечной лоханки, сдавливается мочеточник. Появляется олигурия – уменьшение объема мочи, кровь в моче и частые позывы в туалет. Боль начинает распространяться в пах и гениталии. Из-за нарушения фильтрации мочи возникает интоксикация продуктами метаболизма, слабость и сильная утомляемость, отеки. Появление почечной недостаточности бывает редко, только при поражении обеих почек или при единственной почке с кистой.
Если присоединяются вторичные осложнения (нагноение кисты, вторичная микробная инфекция), возникают лихорадка, ознобы, сильная боль в проекции почки, тошнота, бледность. Сильная и резкая боль, возникшая на фоне нагрузки или резких движений, может указывать на разрыв стенки кисты. Процесс могут сопровождать кровотечение из поврежденных сосудов, ишемия почки, кровоизлияние в почку. Кроме того, в моче появляется много крови, может образовываться гематома в забрюшинном пространстве.
Возможен рецидив кисты, если она удалена ранее.
Профилактика
Никаких специфических мер профилактики образования кисты не разработано.

Байдина Валентина Александровна
Специальность: Врач терапевт, кардиолог. Кандидат медицинских наук
Стаж: 26 лет
- Эндовидеохирургические методы иссечения простых кист почек. Кадыров З. А., Самко А. А., Гурбанов Ш. Ш., Нусратуллоев И. И., Фаниев М. В. ЭКУ. 2010. №3. с. 62-65
- Сравнительная характеристика результатов применения LESS-технологий и лапароскопических вмешательств при иссечении простых кист почек. Попов С. В., Скрябин О. Н., Зайцев Э. В., Сулейманов М. М., Топузов Т. М. Астраханский медицинский журнал. 2013. №2. с. 80-83
- Жидкостные образования забрюшинного пространства: диагностика и лечение. Антонов А. В. Урологические ведомости. 2012. №4. с. 32-41
- Выбор рационального алгоритма при лечении кист почек. Антонов А. В., Ишутин Е. Ю., Гулиев Р. Н. Вестник хирургии. 2012. №6. с. 86-88
- Лапароскопическое иссечение простых кист почек. Н. Т. Абатов, Е. М. Тургунов, К. Т. Бейсенов, М. А. Медицина и экология. 2008. №4. с. 61-63
Статья опубликована: 03.10.2016 г.
Последнее обновление: 31.05.2023 г.
227 просмотров
Добрый день.Ребенку 8 лет ,киста правой почки.с 6 лет наблюдается у нефролога.Киста растёт, была 9×8,8 мм.
Теперь 19.2×20 мм. Анализы всегда в норме.делали урографию.Из назначений иногда пропивает курс канефрона ,больше ничего не назначают. Раз в 3 месяца делаем узи.
В каком случае кисту оперируют?
Уважаемые посетители сайта СпросиВрача! Вы можете задать свой вопрос и получить 03 онлайн консультацию врача быстро, просто и без регистрации. Мгновенный ответ в режиме онлайн!
Терапевт, Уролог
Здравствуйте, обычно хирургическое лечение кист почек проводится при нарушении функции почек или соседних органов, болей в пояснице, сдавлении мочевыводящих путей, больших размерах или быстром росте кисты, разрыве или инфицировании кисты. Не волнуйтесь!
Оксана, 19 мая
Клиент
Евгений, у нас получается за два года выросла почти на 1 см, это считается не быстрый рост?медикаментозно никак лечить не нужно?киста никак не беспокоит ребёнка,анализы( оам, по зимницкому, нечипоренко) в норме.сдавали кровь ,альбумин-креатининовое соотношение ,тоже в норма
Терапевт, Уролог
Темпы роста умеренные, в таких ситуациях выбирают наблюдение с УЗИ, биохимией крови и анализами мочи, как Вы и делаете. Медикаментозное лечение не нужно, Канефрона будет достаточно, это больше для профилактики заболеваний мочевыводящих путей.
Оксана, 19 мая
Клиент
Евгений, спасибо за ответ
Уролог, Андролог
Здравствуйте. Могут быть погрешности в размерах, если проходили УЗИ на разных аппаратах, у разных специалистов. Тем не менее, размеры кисты не критичны, операция не показана. Оперируют кисты больших размеров, когда нарушается отток мочи. Рекомендую продолжать контролировать УЗИ почек, контроль общего анализа мочи для исключения присоединения воспалительного процесса в мочевыводящих путях, биохимический анализ крови на креатинин, мочевину.
Оксана, 19 мая
Клиент
Галина, поняла.спасибо.Можете пожалуйста посмотреть анализ мочи, и вот биохимию сдавали, но там только мочевина.
Оксана, 19 мая
Клиент
Галина, поняла.спасибо.Можете пожалуйста посмотреть анализ мочи, и вот биохимию сдавали, но там только мочевина.
Уролог, Андролог
Вижу только УЗИ почек прикреплено.
Уролог, Андролог
Добавились файлы, всё нормально, воспалительного процесса по анализу мочи нет.
Оксана, 19 мая
Клиент
Галина, а мочевина в норме?
Уролог, Андролог
Нефролог, Терапевт
Здравствуйте. Оперативное лечение кисты показано при больших размерах, частых рецидивирующих инфекциях почки, нарушении функции почки. По анализам воспалительного процесса нет, не увидела анализ крови на креатинин, надо досдать. Пока оперативное лечение не показано.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!